Анестезия при кесаревом сечении | Мамоведия
Анестезия при кесаревом сечении | Мамоведия — о здоровье и развитии ребенкаКесарево сечение – это оперативное вмешательство, которое применяется с целью извлечения младенца из утробы матери. Кесарево сечение проводят тогда, когда на это имеются строгие медицинские показания. Поскольку кесарево сечение – это операция, то при этом должна применяться анестезия.
При выборе анестезии для кесарева сечения необходимо учитывать несколько факторов, а особенно состояние здоровья матери и плода, а также характер течения беременности. Выбор анестезии при кесаревом сечении осуществляется доктором.
Существует несколько различных видов анестезии для проведения кесарева сечения, а именно эпидуральная анестезия, спинальная анестезия, а также общий наркоз.
Общин наркоз при кесаревом сечение – это такой вид медикаментозного воздействия на роженицу, в результате которого она полностью теряет сознание и чувствительность. На сегодняшний день общий наркоз применяется тогда, когда роженице не подходит спинальная или эпидуральная анестезия.
Кроме этого, общий наркоз применяют, когда у роженицы наблюдается интенсивное кровотечение, выпадение пуповины или же имеется поперечное положение плода.
Эпидуральную и спинальную анестезии относят к региональным анестезиям. Это означает, что при этом у роженицы блокируется боль и чувствительность только в некоторых частях тела, но не охватывается все тело. Как правило, при этом блокируется нижняя часть тела роженицы.
Спинальная анестезия отличается от эпидуральной тем, что она начинает действовать быстрее, но продолжается не дольше. При этих видах анестезии анестетик вводят через катетер или шприц в нижнюю часть спины.
Региональная анестезия имеет много преимуществ перед общим наркозом. При этом роженица находится в сознании и имеет возможность наблюдать процесс рождения своего малыша. Более того, врачи считают эту анестезию намного безопасней для женщины, по сравнению с общим наркозом.
Медицинская статистика показывает, что региональная анестезия применяется у 90-93% случаев всех плановых кесарево сечений.
Все виды анестезии при кесаревом сечении имеют свои особенности, показания и противопоказания, преимущества и недостатки. Все это учитывается врачами при принятии окончательного решения.
Статьи по теме «Роды»
Все о беременности Роды
На какой неделе беременности ребенок должен перевернуться головой вниз
Все о беременности Роды
Особенности родов у повторнородящих
Роды
Как начинаются схватки и какими они бывают
Роды Календарь беременности для будущих пап
Правила и рекомендации для папы при партнерских родах
Роды
Эпидуральная анестезия — спасение или опасность здоровью мамы и малыша?
Список вещей в роддом
Роды
Вещи в роддом — что действительно стоит взять?
Роды
Я — мама двойнят
Роды
Рождение чуда
Роды
Затяжные роды — почему это происходит
Популярное
Уход за телом
Мозоли на ногах.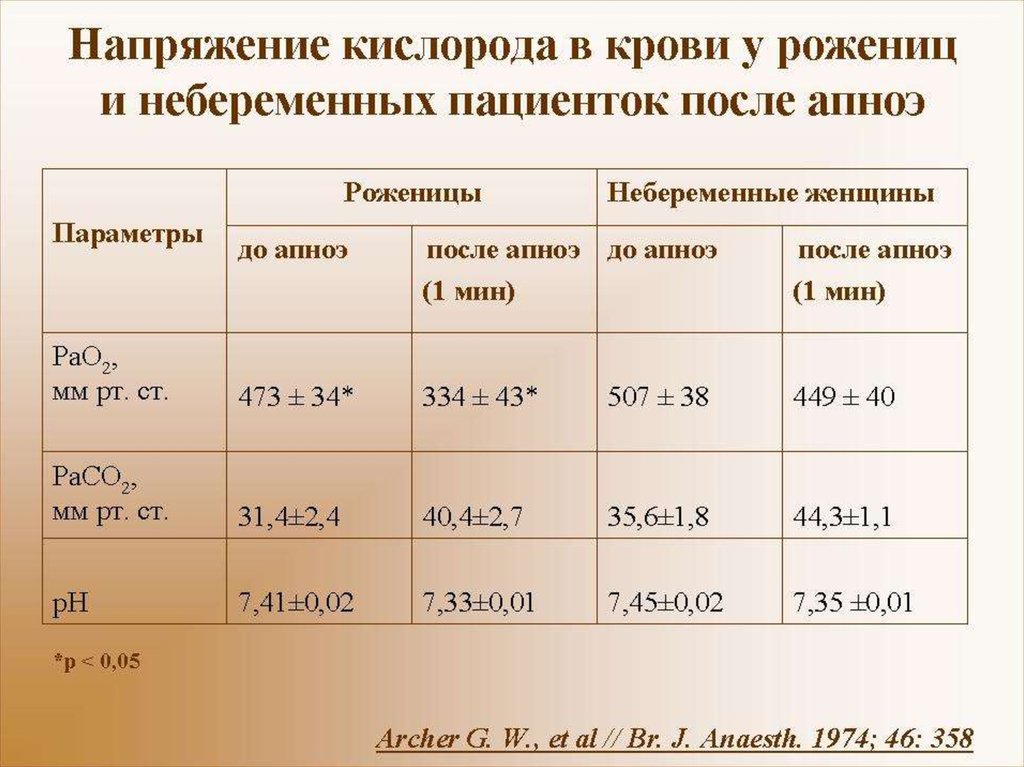 Водяные мозоли Протыкание иглой и лечение
Водяные мозоли Протыкание иглой и лечение
Воспитание
Правила воспитания детей от 1 до 3 лет
Ацетонемия
Запах ацетона изо рта у ребенка – что это означает?
Вскармливание
Антибиотики и грудное вскармливание
Роды
Зеленые воды при родах – на сколько это опасно?
Питание и режим дня
Питание детей на втором году
Проблемы первого года жизни Актуальные вопросы
Почему у ребенка плохо растут волосы?
Физическое и психическое развитие
Cтул у новорожденных
Половое созревание
Половое созревание мальчиков — о чем стоит обязательно сказать?
Насморк
Заложенный нос. Как устранить носовую пробку
все «за» и «против» / «Жду малыша»
Олеся Бутузова
Любая беременная ждёт родов — долгожданного момента встречи со своим малышом. Однако многие при этом испытывают и противоречивое чувство — страх.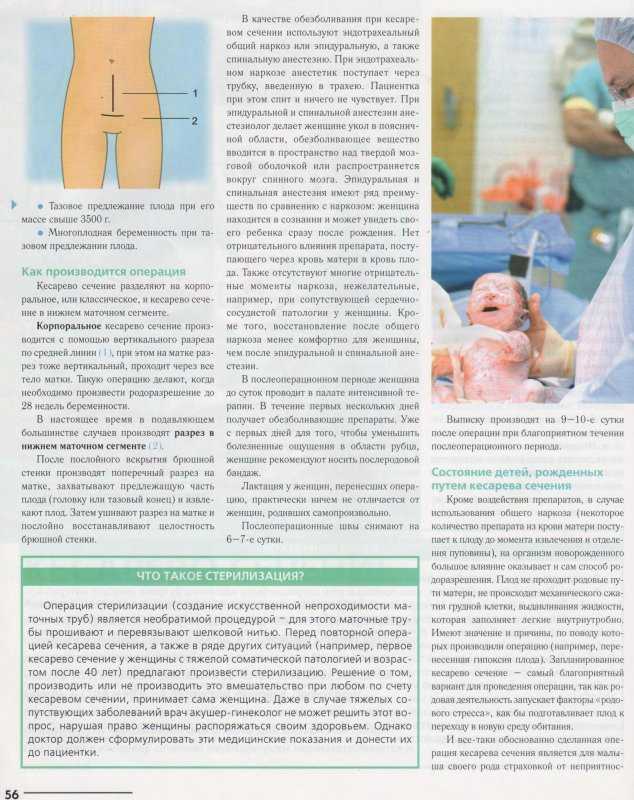 Как правило, большинство женщин, наслушавшихся рассказов «бывалых» подруг, боятся боли. Именно поэтому современная беременная задумывается не только об имени для будущей крохи, но также и о…обезболивании. Самым распространённым и, пожалуй, излюбленным способом обезболивания во время родов в настоящее время является эпидуральная анестезия.
Как правило, большинство женщин, наслушавшихся рассказов «бывалых» подруг, боятся боли. Именно поэтому современная беременная задумывается не только об имени для будущей крохи, но также и о…обезболивании. Самым распространённым и, пожалуй, излюбленным способом обезболивания во время родов в настоящее время является эпидуральная анестезия.
Суть данной методики устранения боли заключается в введении местного анестетика под твёрдую оболочку спинного мозга, туда, где проходят корешки спинномозговых нервов. «Оглушив» их, можно избавить беременную от болевых ощущений.
Чем хороша эпидуральная анестезия?
Эпидуральная анестезия не зря так популярна как среди акушеров-гинекологов, так и среди рожениц. Она устраняет боль и даёт женщине возможность передохнуть. При небольшом введении препарата роженица может самостоятельно передвигаться, не испытывая при этом дискомфорта. Во время операции кесарево сечение мама находится в сознании и не пропускает чудесного момента первой встречи с малышом.
Как правило, введение препарата осуществляется дозированно, поступает он прямо по назначению — к нервным корешкам, поэтому и дозировки минимальны. Всё это позволяет печени быстро очищать кровь и утилизировать остатки, не пропуская лекарство к малышу. Таким образом, эпидуральная анестезия практически безопасна для малыша.
Только обезболить?
Изначально целью эпидуральной анестезии было не облегчить мамочкам процесс родов, а купировать определённые угрожающие состояния.
- Таким образом, эпидуральная анестезия оказывает целый ряд полезных эффектов:
- Облегчает болевые ощущения в родах и даёт женщине возможность отдохнуть и поднабраться сил для важного периода потуг.
- Снижает повышенное артериальное давление, гипервентиляцию лёгких и уровень адреналина, что действует на организм успокаивающе. Эпидуральная анестезия облегчает раскрытие шейки матки и снижает травматизм при преждевременных родах, координирует схватки и работу мышц матки.

- Ну и, самое главное, такое обезболивание гораздо безопаснее использования внутривенных препаратов.
Как проводится процедура?
Чтобы произвести прокол, доктор сначала должен правильно расположить беременную (что бывает непросто при болезненных схватках). Роженице рекомендуется сесть на стул, лицом к спинке или лечь на бок, свернувшись калачиком.
Место прокола тщательно обрабатывается растворами антисептиков, дабы свести к минимуму риск инфицирования.
Специальной иглой доктор проникает в эпидуральное пространство и проводит по ней катетер, через который осуществляется доставка лекарственного препарата.
Медицинские показания для эпидуральной анестезии:
- Операция кесарево сечение.
- Болезни сердца, в том числе и пороки, — уменьшается нагрузка на сердце.

- Болезни почек.
- Сахарный диабет.
- Повышенное артериальное давление. Эпидуральная анестезия способствует его снижению.
- Недоношенная беременность. Эпидуральная анестезия способствует расслаблению мышц тазового дна и уменьшению сопротивления, оказываемого головке малыша. Ребёнок выходит плавно и мягко.
- Дискоординация родовой деятельности — состояние, при котором схватки становятся нерегулярными, частыми, болезненными и непродуктивными. Они изматывают женщину, но не способствуют рождению ребёнка. Эпидуральная анестезия приводит в порядок тонус матки и мышечные сокращения, координируя тем самым родовую деятельность.
Но эпидуральная анестезия подходит не всем. Существует целый перечень
Наш эксперт
Алла Мисютина, врач отдела «Медицинские офисы ИНВИТРО»
Если роды протекают нормально, природа сама делает своё дело — любое вмешательство может стать лишним, в данной ситуации от анестезии вообще можно отказаться. Однако эпидуральная анестезия — одно из предпочтительных методов анестезии в акушерстве. Начало действия данного обезболивания постепенное и медленное. Обезболивание обычно развивается через 10-20 минут после эпидурального введения и может быть продолжено до конца родов, так как дополнительные дозы препаратов могут быть введены через эпидуральный катетер. После родов катетер извлекается и спустя несколько часов все ощущения возвращаются к норме. Анестезия предполагает полную блокировку ощущений и движений, используется чаще при проведении кесарева сечения.
Однако эпидуральная анестезия — одно из предпочтительных методов анестезии в акушерстве. Начало действия данного обезболивания постепенное и медленное. Обезболивание обычно развивается через 10-20 минут после эпидурального введения и может быть продолжено до конца родов, так как дополнительные дозы препаратов могут быть введены через эпидуральный катетер. После родов катетер извлекается и спустя несколько часов все ощущения возвращаются к норме. Анестезия предполагает полную блокировку ощущений и движений, используется чаще при проведении кесарева сечения.
Иногда при родах проводят эпидуральную аналгезию, с помощью которой снимаются только болезненные ощущения. Тогда нервы, отвечающие за моторные функции, остаются частично в рабочем состоянии, и при желании женщина может двигаться — переворачиваться, садиться, стоять. Схватки становятся безболезненными и ощущаются роженицей лишь как давление внизу, на прямую кишку. При грамотном подходе врачей — гинекологов и анестезиологов — риск минимален.
О побочных эффектах
Но, как и любая другая полезная медицинская манипуляция, эпидуральная анестезия не лишена побочных эффектов.
Самым распространённым является снижение артериального давления. Это чревато нарушением плацентарного кровотока и гипоксией, то есть кислородным голоданием у малыша.
Второй серьёзной реакцией может быть аллергическая. Для профилактики анафилактического шока в начале процедуры проводят пробное введение препарата. Если роженица почувствовала боль, жжение или зуд в области прокола, то врачи «прикрывают» анестезию противоаллергическими средствами.
При прокалывании возможно попадание лекарства в спинномозговой канал, что чревато затруднением дыхания и падением артериального давления. Также возможно травмирование корешков спинномозговых нервов и болевые ощущения в конечностях. При введении препарата под твёрдую оболочку спинного мозга существует риск попадания в эпидуральные вены. В таких случаях развиваются тяжёлые осложнения — резкое падение артериального давления, нарушение сердечного ритма и головокружение. Часто подобная ситуация сопровождается онемением языка.
В таких случаях развиваются тяжёлые осложнения — резкое падение артериального давления, нарушение сердечного ритма и головокружение. Часто подобная ситуация сопровождается онемением языка.
Проникновение бактерий в месте прокола может привести к менингиту.
При повреждении твёрдой мозговой оболочки и, как следствие, попадании в эпидуральное пространство спинномозговой жидкости может возникать головная боль. Она появляется через несколько дней после родов и может длиться до полутора месяцев.
Что касается побочных эффектов со стороны ребёнка, то это может быть угнетение дыхания, нарушение моторики, затруднение сосания.
Однако хочется заметить, что по статистике, все эти осложнения встречаются нечасто.
Таким образом, эпидуральная анестезия — эффективный способ обезболивания в родах, помогающий маме набраться сил перед встречей с крохой. А также лечебная процедура, устраняющая ряд осложнений во время родов. Хотя применять ли эпидуральную анестезию, если к ней нет показаний, решать, конечно же, вам.
Перечень противопоказаний к проведению эпидуральной анестезии:
- Высокое внутричерепное давление.
- Низкое артериальное давление (ниже 100 мм рт.ст.).
- Искривления позвоночника.
- Бессознательное состояние роженицы.
- Сепсис.
- Кровотечение или нарушение свёртываемости крови.
- Серьёзные неврологические или психические заболевания роженицы.
- Аллергия на медикаменты, применяемые для эпидуральной анестезии.
Обезболивающее при родах
Какими будут роды?
Роды каждой женщины уникальны, и каждая женщина испытывает дискомфорт при родах по-своему.
Боль во время родов вызвана сокращением мышц матки и давлением на шейку матки. Боль также может ощущаться из-за давления ребенка на мочевой пузырь и кишечник, а также из-за растяжения родовых путей и влагалища, когда ребенок проходит через родовые пути.
Ощущение схватки у каждой женщины разное и может ощущаться по-разному от одной беременности к другой. Родовые схватки вызывают дискомфорт или тупую боль в спине и нижней части живота, а также давление в области таза. Некоторые женщины также могут чувствовать боль в боках и бедрах. Некоторые женщины описывают схватки как сильные менструальные спазмы, в то время как другие описывают их как сильные волны, которые ощущаются как диарейные спазмы.
Интенсивность родовой боли не всегда является причиной, по которой женщины ищут обезболивающее. Часто это повторяющийся характер и продолжительное время боль сохраняется при каждой схватке.
Какие варианты обезболивания доступны во время родов?
Вам важно знать, какие варианты обезболивания доступны во время родов. Пожалуйста, обсудите ваши варианты с вашим лечащим врачом задолго до вашего «дня рождения». Облегчение боли не должно вызывать у вас чувство вины. Вы единственный, кто знает, как вы себя чувствуете, поэтому решения относительно контроля родовой боли должны приниматься лично вами.
Однако помните, что ваш выбор обезболивающих средств может зависеть от определенных обстоятельств ваших родов. Во время родов ваш лечащий врач будет оценивать ваш прогресс и комфорт, чтобы помочь вам выбрать метод обезболивания.
Ваш лечащий врач может попросить анестезиолога (врача, специализирующегося на обезболивании) поговорить с вами об обезболивании во время родов. Анестезиолог с удовольствием ответит на ваши вопросы.
- Анальгетики можно вводить в вену или мышцу, чтобы уменьшить дискомфорт при родах. Анальгетики полностью не купируют боль, но уменьшают ее. Поскольку анальгетики воздействуют на весь организм и могут вызвать сонливость как у вас, так и у вашего ребенка, их в основном используют во время ранних родов, чтобы помочь вам отдохнуть и сохранить энергию.
- Общая анестезия используется в экстренных случаях во время родов. Общая анестезия вызывает сон и должна проводиться анестезиологом. Несмотря на безопасность, общая анестезия не позволяет вам увидеть своего ребенка сразу после рождения.

- Медицинский работник может использовать местную анестезию во время родов, чтобы обезболить болезненную область, или после родов, когда необходимо наложить швы. Местные анестетики не уменьшают дискомфорт во время родов.
- Регионарная анестезия (также называемая эпидуральной, спинальной или системной анестезией) является наиболее распространенным и эффективным обезболивающим средством. Регионарная анестезия значительно уменьшает или устраняет боль на протяжении всего процесса родов. Его также можно использовать, если необходимо кесарево сечение. Его вводит анестезиолог во время родов, чтобы уменьшить дискомфорт. Существует 3 вида регионарной анестезии: спинномозговая, эпидуральная и комбинированная спинально-эпидуральная. При каждом типе лекарства помещаются рядом с нервами в нижней части спины, чтобы «заблокировать» боль в широкой области тела, пока вы бодрствуете. Его также можно использовать, если необходимо кесарево сечение. Обратите внимание, что согласно стандартной политике члена (членов) вашей семьи попросят покинуть комнату для регионарной анестезии в целях вашей и их безопасности.

Три типа регионарной анестезии:
- Эпидуральная – тонкая пластиковая трубка или катетер помещается сзади, и при необходимости через трубку можно вводить лекарства. Трубка остается на месте во время родов. Если необходимо кесарево сечение, через зонд можно ввести более сильную дозу лекарства.
- Спинной – чаще всего используется при плановом кесаревом сечении. Местный анестетик вводится с помощью очень тонкой иглы с помощью одной инъекции. Этот метод работает быстро и требует лишь небольшой дозы анестетика.
- Комбинированная спинально-эпидуральная анестезия или CSE – комбинация двух предыдущих. Спинальная терапия вызывает быстрое онемение, но ее также можно использовать для введения большего количества анестетика, если это необходимо.
Как проводится регионарная анестезия?
Ваш анестезиолог введет лекарства рядом с нервами в нижней части спины, чтобы заблокировать дискомфорт от схваток. Лекарство будет вводиться, когда вы сидите или лежите на боку.
Лекарство будет вводиться, когда вы сидите или лежите на боку.
Изучив вашу историю болезни и задав вам несколько вопросов, ваш анестезиолог обезболит участок нижней части спины с помощью местного анестетика. В эту онемевшую область вводят специальную иглу, чтобы найти точное место для инъекции анестетика. После инъекции лекарства ваш анестезиолог удаляет иглу. В большинстве случаев крошечная пластиковая трубка, называемая эпидуральным катетером, остается на месте после удаления иглы для доставки лекарств по мере необходимости на протяжении родов.
Когда проводится регионарная анестезия?
Лучшее время для регионарной анестезии зависит от вас и реакции вашего ребенка на роды. Если вы запрашиваете регионарную анестезию, ваш лечащий врач свяжется с вашим анестезиологом и вместе обсудит с вами риски, преимущества и сроки регионарной анестезии.
Если вам нужна регионарная анестезия, вам может быть назначена эпидуральная или спинальная анестезия или их комбинация. Ваш лечащий врач выберет тип регионарной анестезии в зависимости от вашего общего состояния здоровья и хода родов.
Ваш лечащий врач выберет тип регионарной анестезии в зависимости от вашего общего состояния здоровья и хода родов.
Повлияет ли региональная блокада на моего ребенка?
Многочисленные исследования показали, что регионарная анестезия безопасна для вас и вашего ребенка.
Как скоро подействует регионарная анестезия и как долго она длится?
Эпидуральная анестезия начинает действовать через 10-20 минут после введения лекарства. Обезболивание от эпидуральной анестезии длится до тех пор, пока роды, так как через катетер всегда можно ввести больше лекарства.
Спинномозговая анестезия начинает действовать сразу после введения лекарства. Обезболивание длится около двух с половиной часов. Если ожидается, что ваши роды продлятся дольше этого времени, будет вставлен эпидуральный катетер для доставки лекарств, чтобы продолжать обезболивать столько времени, сколько потребуется.
Насколько я буду чувствовать себя онемевшим при регионарной анестезии?
Хотя вы почувствуете значительное облегчение боли, вы все равно можете ощущать легкое давление во время схваток. Вы также можете чувствовать давление, когда ваш лечащий врач осматривает вас.
Вы также можете чувствовать давление, когда ваш лечащий врач осматривает вас.
Должен ли я оставаться в постели после регионарной анестезии?
Не обязательно. Ваш анестезиолог может адаптировать анестезию, чтобы вы могли сидеть в кресле или ходить. Ходьба или сидение могут даже помочь вашему прогрессу в родах. Если вам интересно, спросите своего анестезиолога о «ходячей эпидуральной анестезии».
Замедлит ли региональный блок мои роды?
У некоторых женщин схватки могут на короткое время замедлиться после регионарной анестезии. Большинство женщин считают, что регионарная анестезия помогает им расслабиться и фактически улучшает характер сокращений, позволяя им отдохнуть.
Если у меня местная анестезия, смогу ли я тужиться?
Да. Регионарная анестезия позволяет вам комфортно отдыхать во время раскрытия шейки матки. Когда шейка матки полностью раскрыта и пришло время тужиться, у вас будет запас энергии. Регионарная анестезия не должна влиять на вашу способность тужиться. Это сделает отжимание более комфортным для вас.
Это сделает отжимание более комфортным для вас.
Есть ли побочные эффекты регионарной анестезии?
Ваш анестезиолог принимает особые меры предосторожности для предотвращения осложнений. Хотя осложнения возникают редко, некоторые побочные эффекты могут включать:
- Снижение артериального давления — вам будут вводить жидкости внутривенно, а ваше артериальное давление будет тщательно контролироваться и лечиться, чтобы этого не произошло.
- Легкий зуд во время родов. Если зуд становится беспокоящим, ваш анестезиолог может его вылечить.
- Головная боль — питье жидкости и прием болеутоляющих таблеток могут облегчить головную боль после регионарной анестезии. Если головная боль не проходит, сообщите об этом своему анестезиологу, и вам могут выписать другие лекарства.
- Реакция на местную анестезию. Хотя реакции на местную анестезию встречаются редко, они могут быть серьезными. Обязательно сообщите своему анестезиологу, если у вас закружится голова или появится звон в ушах, чтобы он или она могли быстро устранить проблему.

Дополнительная информация
Для получения дополнительной информации об обезболивании вы также можете попросить своего поставщика медицинских услуг предоставить вам доступ к EMMI, онлайновому интерактивному инструменту обучения пациентов, который доступен с любого компьютера (www.viewemmi.com). Вы найдете информацию в разделе Анестезия, «Облегчение боли при родах».
Дополнительную информацию, доступную на 40 различных языках, можно найти в Ассоциации акушерских анестезиологов. Перейдите к информации для матерей, обезболиванию при родах и анестезии при кесаревом сечении.
Что ожидать, если у вас кесарево сечение
Независимо от того, беременны ли вы в настоящее время или планируете забеременеть, вы, вероятно, думали о планах родов и о различных способах рождения детей.
В то время как вагинальные роды обычно рекомендуются при неосложненной беременности, некоторым женщинам может потребоваться кесарево сечение из-за осложнений во время беременности или родов.
Важно поговорить с вашим акушером-гинекологом и другими членами вашей команды по уходу, чтобы выбрать наилучший план для обеспечения безопасности и здоровья вас и вашего ребенка. Но хорошо иметь некоторую информацию, входящую в эти разговоры. При любой беременности это всегда возможно, поэтому важно знать, чего ожидать, если у вас кесарево сечение:
Что такое кесарево сечение?Кесарево сечение или кесарево сечение — это хирургическое родоразрешение через разрезы в брюшной полости и матке матери. Это делается в качестве альтернативы вагинальным родам. Кесарево сечение может быть необходимо для безопасности матери и/или ребенка, когда вагинальные роды представляют некоторую опасность.
Кесарево сечение — это абдоминальная операция, поэтому перед процедурой вас подготовят к операции. Вам дадут капельницу для введения жидкостей и лекарств, которые могут включать анестезию или лекарства для предотвращения инфекции. Ваш живот будет промыт и будут приняты другие санитарные меры. Вам также дадут катетер, чтобы мочевой пузырь оставался пустым во время операции, что снижает риск повреждения органа во время процедуры.
Вам также дадут катетер, чтобы мочевой пузырь оставался пустым во время операции, что снижает риск повреждения органа во время процедуры.
Кесарево сечение требует анестезии, и вам может быть назначена общая анестезия, спинальная блокада или эпидуральная блокада. Общая анестезия усыпит вас, поэтому вы не будете в сознании во время процедуры. Два других метода вызывают онемение нижней половины тела, и во время процедуры вы будете в сознании.
Есть несколько уровней, которые ваш хирург должен пройти, прежде чем добраться до ребенка. К ним относятся разрезы в брюшной стенке, а затем в стенке матки. Эти разрезы могут быть поперечными (горизонтальными) или вертикальными. Врач и бригада хирургов выведут ребенка через надрезы, перережут пуповину с последующим удалением плаценты. Разрез на матке будет закрыт специальными швами, которые растворятся в вашем теле по мере заживления. Разрез на брюшной полости будет закрыт с помощью скоб или швов.
Когда необходимо кесарево сечение Существуют определенные условия и ситуации, которые делают кесарево сечение более безопасным вариантом, чем вагинальные роды. Кесарево сечение может быть запланировано из-за ранее существовавших заболеваний или проблем, которые развиваются во время беременности. Это также может быть сочтено необходимым, если после начала запланированных родов через естественные родовые пути возникают осложнения.
Кесарево сечение может быть запланировано из-за ранее существовавших заболеваний или проблем, которые развиваются во время беременности. Это также может быть сочтено необходимым, если после начала запланированных родов через естественные родовые пути возникают осложнения.
Кесарево сечение может потребоваться по одной или нескольким из следующих причин:
- Ягодичное предлежание
- Очень крупный ребенок
- Многоплодная беременность (двойня, тройня и т. д.), которая имеет повышенный риск преждевременных родов, неправильного положения тела или других проблем
- Заболевания матери, такие как гипертония или диабет
- Материнские инфекции, такие как ВИЧ или герпес
- Задержка родовой деятельности (шейка матки может не раскрыться настолько, чтобы ребенок мог пройти во влагалище)
- Опасения за ребенка из-за аномалий, обнаруженных при мониторинге плода, или сдавления пуповины
- Опасения за мать, такие как кровотечение или плацента
- Разрыв матки
- Отслойка плаценты, при которой плацента отслаивается от стенки матки
Если у вас было кесарево сечение во время предыдущей беременности, вам, скорее всего, потребуется эта процедура при последующих родах. Однако в некоторых случаях возможны вагинальные роды после кесарева сечения (VBAC). Поговорите со своим врачом о рисках, чтобы узнать, являетесь ли вы кандидатом на VBAC.
Однако в некоторых случаях возможны вагинальные роды после кесарева сечения (VBAC). Поговорите со своим врачом о рисках, чтобы узнать, являетесь ли вы кандидатом на VBAC.
Хотя кесарево сечение сопряжено с повышенным риском, большинство осложнений обычно легко поддаются лечению. Некоторые риски специфичны для кесарева сечения, но многие из них такие же, как и риски других операций, требующих анестезии. К наиболее распространенным рискам относятся:
- Кровопотеря
- Сгустки крови в ногах, легких или органах таза
- Побочная реакция на анестезию или другие лекарства
- Травма кишечника или мочевого пузыря
- Инфекция
Как и при других операциях, восстановление после кесарева сечения может варьироваться от женщины к женщине. Если вам не сделали общую анестезию, вы сразу же сможете увидеть своего ребенка. После родов ребенка часто кладут на грудь матери. Вы также должны быть в состоянии кормить грудью сразу же.
После родов ребенка часто кладут на грудь матери. Вы также должны быть в состоянии кормить грудью сразу же.
Обычно пребывание в больнице после кесарева сечения длится от двух до четырех дней. Пока вы лечитесь в больнице, ваш разрез будет регулярно проверяться. Ваше кровяное давление, пульс и дыхание также будут контролироваться после операции. Вам нужно будет оставаться в постели некоторое время после процедуры, но как только анестезия перестанет действовать, вам будет предложено начать совершать короткие прогулки. Первые несколько раз, когда вы встаете с постели, вам должна помочь медсестра или другой взрослый.
Наиболее распространенной проблемой, с которой сталкиваются женщины во время восстановления после кесарева сечения, является боль или болезненность в месте разреза. Ваш врач может назначить обезболивающие, чтобы облегчить боль после того, как анестезия перестанет действовать после операции. Другие симптомы, которые могут возникнуть в период восстановления, включают:
- Кровотечение или выделения в течение 4–6 недель
- Спазмы, особенно при грудном вскармливании
- Кровотечение со сгустками и спазмами
Перед выпиской из больницы вас проинструктируют, как ухаживать за разрезом, чтобы предотвратить инфекцию или травму.





