Головокружение при беременности — Новая больница
Головокружение во время беременности вызывает неприятные ощущения, проявляется ощущением вращения предметов, шаткости пола, стен, чувством потери равновесия, слабости.
В первом триместре головокружение может проявляться из-за изменений в организме в связи с беременностью – гормональной перестройкой. Может проявляться из-за нехватки кислорода в общественном транспорте, плохо проветриваемых душных помещениях, при изменении артериального давления, смене положения тела, токсикоза. Женщина должна наблюдаться во время беременности у гинеколога и обо всех симптомах информировать врача.
Во втором триместре причиной может быть гиподинамия. При сидячем образе жизни кровообращение ухудшается. При отсутствии двигательной активности головокружение и потемнение в глазах может быть при резких движениях, утром после пробуждения, при наклонах. Из-за увеличения кровотока в матке поступление кислорода к мозгу уменьшается и это является одной из возможных причин головокружения.
В третьем триместре головокружения могут быть из-за недостатка поступления кислорода в головной мозг или возникающее головокружение после длительного нахождения в горизонтальном или стоячем положении, при снижении уровня глюкозы в крови. При снижении уровня гемоглобина может развиваться анемия, при этом женщина быстро утомляется, появляются головокружение, одышка, слабость, шум в ушах.
Лечение должно проводиться после выяснения причины и обязательно под контролем врача.
Причины
Основные причины головокружения:- резкая смена положения тела или головы в пространстве;
- плохо проветриваемое помещение;
- высокая температура в помещении, на улице;
- снижение уровня глюкозы в крови;
- токсикоз;
- долгое нахождение в одной позе;
- анемия;
- заболевания сердечно-сосудистой системы;
- остеохондроз шейно-грудного отдела позвоночника;
- сахарный диабет;
- проблемы с вестибулярным аппаратом.

Если болит и кружится голова перед родами
Сильная головная боль и головокружение перед родами могут быть из-за повышения артериального давления, переутомления, обострения хронических заболеваний, стресса. Резкие запахи, мерцающий свет и громкие звуки могут быть причиной мигренозной боли. Беременной стоит отказаться от употребления продуктов, которые могут вызвать головную боль – кофе, сыры с плесенью, газированных напитков, сырой рыбы, блюд из сырого мяса, шоколада.Что делать на ранних сроках
На ранних сроках беременности необходимо обязательно проконсультироваться с гинекологом, который ведет беременность.Если нет угрожающих симптомов, то лечение не требуется. Врач поможет скорректировать режим дня для улучшения самочувствия.
Как устранить головокружение на поздних сроках
На поздних сроках беременности приток крови к органам малого таза увеличивается и это может быть причиной головокружения. На лоб положить мешок со льдом, обеспечить поступление воздуха, выполнить массаж головы, шейного отдела позвоночника.
На лоб положить мешок со льдом, обеспечить поступление воздуха, выполнить массаж головы, шейного отдела позвоночника.Лечение
При нормальном течении беременности нет необходимости в терапии состояния. Если у беременной анемия необходимо ввести в рацион продукты, содержащие железо. Это телятина, говядина, печень, шпинат, чечевица, кешью, нут, тунец. При изменении артериального давления необходима консультации кардиолога.Стоимость ведения беременности в клинике «Поликлиника.ру»
Цена ведения беременности в Москве.
Ожидание малыша – одновременно и радостный, и тревожный период в жизни. В эти месяцы происходят большие перемены – организм будущей мамы перестраивается, готовясь произвести на свет новую жизнь. В этот деликатный период особенно важно заботиться о здоровье. Важные изменения должны происходить под контролем опытного, внимательного и квалифицированного специалиста.
Важные изменения должны происходить под контролем опытного, внимательного и квалифицированного специалиста.
Сегодня любая будущая мама может себе позволить наблюдение в частной клинике – стоимость ведения беременности в Москве в 2-3 раза ниже, чем, например, сумма декретных выплат в средней компании.
Сколько стоит ведение беременности?
Программы ведения беременности в современных клиниках – это своего рода конструктор. Будущая мама может выбирать те опции, которые ей необходимы: например, наблюдаться у врача с начала беременности и до самых родов или выбрать программу наблюдения на 1-2 триместра. Итоговая стоимость ведения беременности в Москве, таким образом, зависит от того, какие триместры выбраны для наблюдения, и какие дополнительные услуги включены в пакет наблюдения (например, отдельно оплачивается проведение антибактериальной терапии, 3D УЗИ, КТГ плода).
Самый дорогой триместр – первый, чуть ниже стоимость ведения беременности в третьем триместре (до 36 недели).
Цена ведения беременности перед родами
В период с 36 недели наблюдение в рамках стандартной программы ведения беременности заканчивается – это время подготовки к родам. По желанию беременной может быть оформлен дополнительный контракт – на дородовое ведение и родовспоможение. Медицинские центры «Поликлиника.ру» имеют договоренность с рядом роддомов Москвы – это позволяет выбрать для появления ребенка на свет роддом из списка. Стоимость ведения беременности с подбором программы родовспоможения, а также список медицинских учреждений-партнеров уточняйте в медицинских центрах «Поликлиника.ру».
Остались вопросы? Задайте их и запишитесь на прием по телефону: +7 (495) 925-88-78
Лапароскопическая холецистэктомия во II триместре беременности
Частота острых приступов калькулезного холецистита у беременных составляет 0,05—0,16% [1—4].
В последние годы доказана безопасность малоинвазивной методики для беременных с острым холециститом [2, 4, 5]. Для создания пневмоперитонеума в основном используется СО2, так как он является самым безопасным с точки зрения возможности возникновения газовой эмболии [6—9]. Для исключения возможных осложнений у беременных во время операций лапароскопическим доступом с использованием пневмоперитонеума СО2 рекомендуются создание внутрибрюшного давления не более 10 мм рт. ст., угол наклона операционного стола в положении Тренделенбурга не более 15°, применение атравматичного троакара, определение места введения первичного и дополнительных троакаров в зависимости от размера матки [10]. В исследовании P. Mathevet и соавт. [11] не отмечено отрицательных изменений газового состава крови у матери и плода при создании пневмоперитонеума за счет СО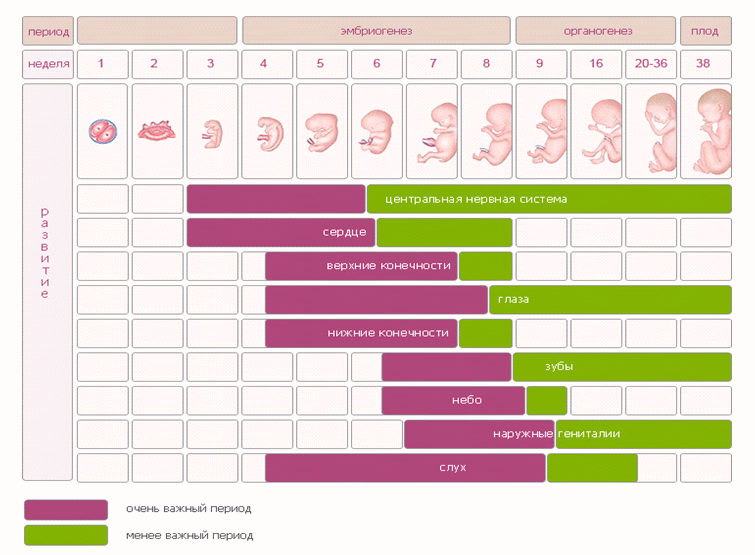
Материал и методы
Лапароскопия представляет потенциальную опасность в связи с возможным повреждением увеличенной матки, особенно во II и III триместрах. Эта проблема устранялась введением первого троакара в эпигастральной точке. После создания карбоксиперитонеума 10 мм рт.ст. вводили второй троакар трансректально справа выше пупочного кольца на 2,5 см под контролем оптики. На предлагаемый способ введения троакара при лапароскопических операциях получен патент РФ на изобретение №2267300 от 10 января 2006 г. [12]. После постановки 10-миллиметрового трансректального троакара третий 5-миллиметровый лапаропорт вводилив рану рядом с ним трансректально так, чтобы зрительная ось манипуляционного троакара стремилась в печеночно-двенадцатиперстную связку. Таким образом, ЛХЭ выполняли из двух разрезов на передней брюшной стенки. На способ лапароскопической холецистэктомии получена заявка на изобретение №2009147867(070745) от 22.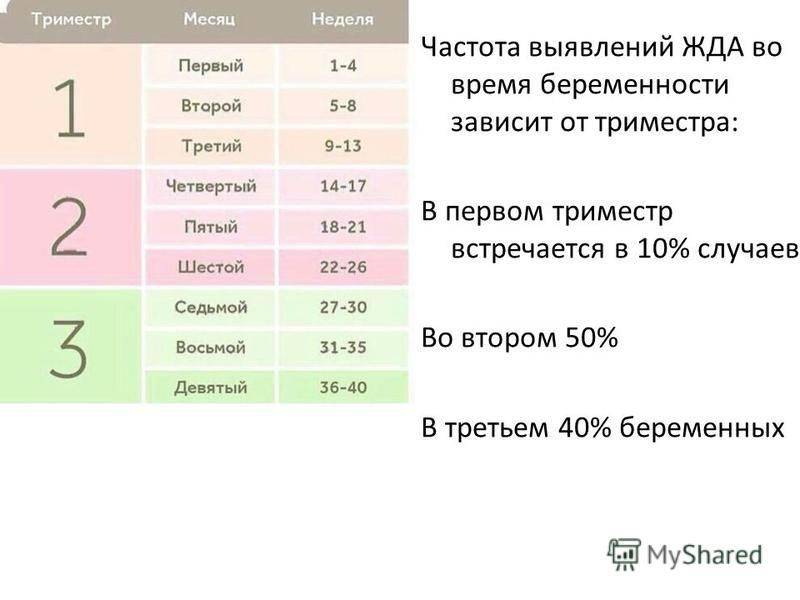
Мы хотим сообщить о 10 случаях успешной ЛХЭ у больных желчнокаменной болезнью, хроническим калькулезным холециститом, находившихся на 18—20-й неделях беременности в период с 2006 по 2010 г. (табл. 1). Большинство авторов придерживаются мнения, что беременных целесообразно оперировать в плановом порядке при сроке гестации 16—18 нед, так как к этому времени заканчивается органогенез [10, 11, 14—22].
Все беременные страдали приступами желчных колик от 3 нед до 1 мес, периодически повторяющихся, снижающих качество жизни. Все пациентки госпитализированы в хирургическое отделение №2 Брянской областной больницы №1. Накануне операции проводили необходимые клинические исследования, а также УЗИ плода с последующей консультацией акушера-гинеколога и осмотром шейки матки.
Выполняли традиционную ЛХЭ по предлагаемой методике [13]. Во время хирургического пособия производили разрез кожи передней брюшной стенки в эпигастральной точке по срединной линии живота ниже мечевидного отростка грудины на 2,0 см, в который вводили иглу Вереша [13, 12]. После наложения карбоксиперитонеума в эпигастральной точке устанавливали первый 10-миллиметровый троакар для предупреждения слепого повреждения беременной матки. Затем после обзорной ревизии брюшной полости вводили второй 10-миллиметровый троакар (трансректальный) под контролем оптики. После постановки трансректального троакара третий 5-миллиметровый лапаропорт вводили в рану рядом со вторым 10-миллиметровым троакаром трансректально так, чтобы зрительная ось манипуляционного троакара стремилась в печеночно-двенадцатиперстную связку. При выполнении ЛХЭ рабочим 5-миллиметровым троакаром, располагающимся в левой руке, оперирующий хирург захватывал желчный пузырь в области кармана Гартмана, приподнимал его вверх и частично каудально освобождал зону печеночно-двенадцатиперстной связки. Перемещением фиксированного инструмента на кармане Гартмана вправо и влево вокруг него достигали адекватную визуализацию печеночно-двенадцатиперстной связки для выделения пузырного протока и пузырной артерии, а затем и желчного пузыря.
После наложения карбоксиперитонеума в эпигастральной точке устанавливали первый 10-миллиметровый троакар для предупреждения слепого повреждения беременной матки. Затем после обзорной ревизии брюшной полости вводили второй 10-миллиметровый троакар (трансректальный) под контролем оптики. После постановки трансректального троакара третий 5-миллиметровый лапаропорт вводили в рану рядом со вторым 10-миллиметровым троакаром трансректально так, чтобы зрительная ось манипуляционного троакара стремилась в печеночно-двенадцатиперстную связку. При выполнении ЛХЭ рабочим 5-миллиметровым троакаром, располагающимся в левой руке, оперирующий хирург захватывал желчный пузырь в области кармана Гартмана, приподнимал его вверх и частично каудально освобождал зону печеночно-двенадцатиперстной связки. Перемещением фиксированного инструмента на кармане Гартмана вправо и влево вокруг него достигали адекватную визуализацию печеночно-двенадцатиперстной связки для выделения пузырного протока и пузырной артерии, а затем и желчного пузыря. Препарат (желчный пузырь с конкрементами) извлекали из брюшной полости через правую прямую мышцу живота. Операцию заканчивали дренированием подпеченочного пространства микроирригатором через трансректальный разрез, который, как правило, удаляли в первые сутки после операции. Длительность операции составила в среднем 27,3 мин. Осложнений у матери и плода не отмечалось. Послеоперационный период протекал без осложнений, все беременные выписаны на 5-е сутки с последующим наблюдением в женской консультации по месту жительства.
Препарат (желчный пузырь с конкрементами) извлекали из брюшной полости через правую прямую мышцу живота. Операцию заканчивали дренированием подпеченочного пространства микроирригатором через трансректальный разрез, который, как правило, удаляли в первые сутки после операции. Длительность операции составила в среднем 27,3 мин. Осложнений у матери и плода не отмечалось. Послеоперационный период протекал без осложнений, все беременные выписаны на 5-е сутки с последующим наблюдением в женской консультации по месту жительства.
Всем беременным пациенткам в послеоперационном периоде проводили профилактику угрозы прерывания беременности (но-шпа 0,04 г 3 раза в сутки; баралгин 2,0 внутримышечно 2 раза в сутки; раствор натрия хлорида 0,9% 400 мл, раствор MgSO4 25% 10 мл внутривенно капельно 1 раз в сутки, этиловый спирт 96° 30,0 мл в 400 мл раствор натрия хлорида 0,9%) в течение 3—5 сут [23, 24]. Всем беременным в ближайшем послеоперационном периоде (2-е сутки после операции) проводили контрольное УЗИ плода, при этом отклонений не выявлено.
Все беременные прослежены в послеоперационном периоде до родов. Ни одна из наблюдавшихся беременных не госпитализировалась в отдаленном послеоперационном периоде в отделения гинекологии по поводу угрозы прерывания беременности. Дальнейшее течение беременности, послеродовый и послеоперационный периоды протекали без осложнений и симптомов нарушения функции желудочно-кишечного тракта. Все беременные родили здоровых доношенных детей в срок (табл. 2). Из 10 женщин 4 родоразрешены путем операции кесарева сечения в связи с сочетанными показаниями. Остальные беременные родоразрешены через естественные родовые пути. Состояние родившихся детей оценивали по шкале Апгар (см. табл. 2). Выписка родильниц после родов происходила на 5—8-е сутки.
ЛХЭ является операцией выбора у беременных, выполнение которой целесообразно проводить после 15—16 нед беременности. Кроме общепринятого лечения и обследования показано динамическое наблюдение акушером-гинекологом с последующей профилактикой угрозы прерывания беременности в первые 3—5 сут после операции.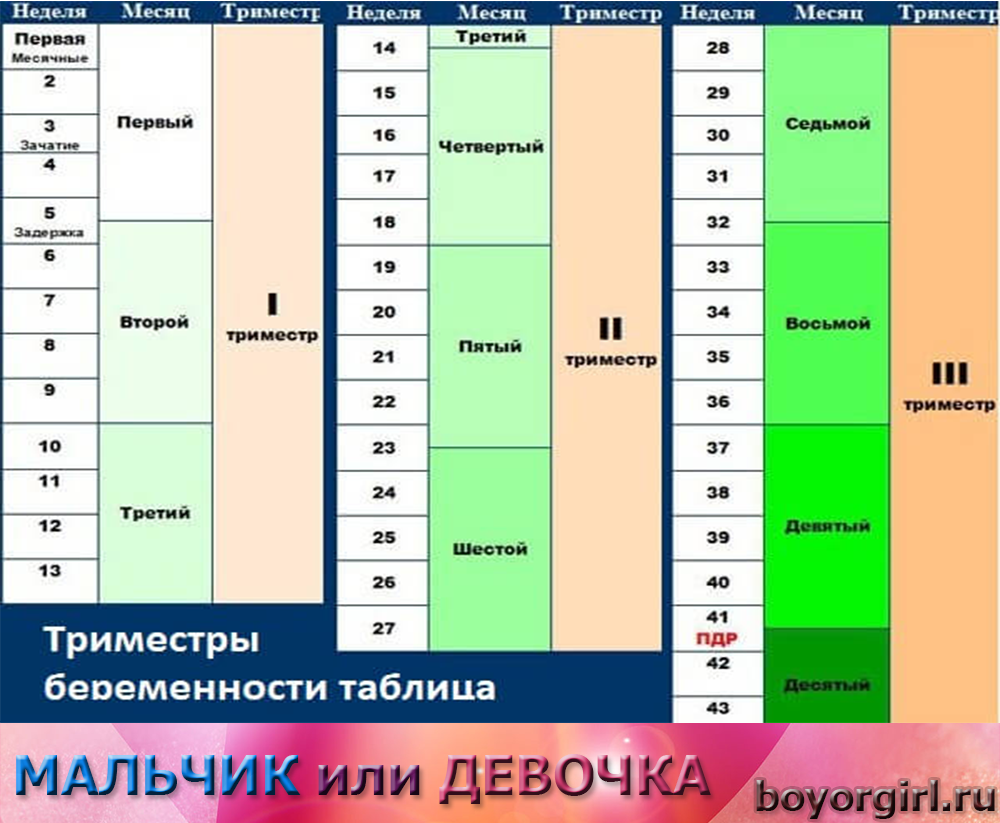 Во время операции первый троакар целесообразно устанавливать в эпигастральной точке, внутрибрюшное давление не должно превышать 10 мм рт.ст, необходимо исключить грубые манипуляции около беременной матки. Второй, трансректальный, троакар устанавливают под визуальным контролем, что исключает случайное повреждение беременной матки. Извлечение желчного пузыря с конкрементами через правую прямую мышцу живота позволяет закрыть троакарную рану только кожными швами. Раневой трансректальный канал перекрывается волокнами прямой мышцы живота, что исключает образование троакарных грыж в отдаленном послеоперационном периоде (в связи с растяжением передней брюшной стенки беременной маткой).
Во время операции первый троакар целесообразно устанавливать в эпигастральной точке, внутрибрюшное давление не должно превышать 10 мм рт.ст, необходимо исключить грубые манипуляции около беременной матки. Второй, трансректальный, троакар устанавливают под визуальным контролем, что исключает случайное повреждение беременной матки. Извлечение желчного пузыря с конкрементами через правую прямую мышцу живота позволяет закрыть троакарную рану только кожными швами. Раневой трансректальный канал перекрывается волокнами прямой мышцы живота, что исключает образование троакарных грыж в отдаленном послеоперационном периоде (в связи с растяжением передней брюшной стенки беременной маткой).
Таким образом, выполнение ЛХЭ у беременных из двух доступов при хроническом калькулезном холецистите целесообразно. ЛХЭ из двух доступов обеспечивает возможность добиться хорошего косметического эффекта при сохранении безопасности матери и плода, уменьшить операционную травму передней брюшной стенки за счет минимального количества операционных ран.
Представленные данные позволяют считать, что применение лапароскопического доступа для хирургического лечения беременных с желчнокаменной болезнью, хроническим калькулезным холециститом, сопровождающихся частыми приступами желчной колики, дает возможность сохранить все преимущества эндоскопических операций, выполнить хирургическое вмешательство в необходимом объеме, сократить продолжительность пребывания пациенток в стационаре, повысить качество жизни беременных, улучшить исходы беременности для матери с тенденцией к самопроизвольным родам через естественные родовые пути.
Перелеты и беременность: правила безопасности и советы
В командировку, отпуск или в гости к родственникам — куда бы вы ни летели во время беременности, ваш комфорт и безопасность должны быть важнее всего. Читайте, безопасны ли для беременных перелеты и как летать, чтобы от путешествий в ожидании ребенка остались только приятные воспоминания.
✈ Безопасно ли летать при беременности
✈ Советы беременным, как летать на самолете
Безопасно ли летать на самолете во время беременности
В целом — да. При беременности лететь безопасно, если нет противопоказаний.
При беременности лететь безопасно, если нет противопоказаний.
Из доклада Британского Королевского колледжа акушеров и гинекологов:
«Если у вас нормально протекающая беременность и вы здоровы, нет свидетельств, что вам или ребенку могут навредить перепады давления или низкая влажность в самолете. Перелет не повышает риск выкидыша, преждевременных родов или излития околоплодных вод».
Перед путешествием сходите на прием к акушеру-гинекологу: он проконтролирует ваше состояние и объяснит, есть ли потенциальные проблемы и можно ли вам лететь. При некоторых противопоказаниях — например, при тяжелой анемии, вам посоветуют воздержаться от перелета. Если все хорошо и врач разрешает перелет, попросите его помочь вам составить аптечку в дорогу.
Дискомфорт от перелета из-за беременности может усилиться: распространенные проблемы — это отеки, вздутие живота, слабость. Серьезная опасность — развитие тромбоза глубоких вен: почитайте общие советы и проконсультируйтесь с врачом перед покупкой авиабилетов.
Вредит ли беременным радиация во время полета
Многие при беременности боятся летать из-за радиации — космических лучей, которые по своим свойствам похожи на излучение радиоактивных веществ.
Мы подвергаемся их воздействию, даже когда просто гуляем в парке, правда, у поверхности Земли от космической радиации нас частично защищает атмосфера. В самолете уровень излучения слегка повышается, но не настолько, чтобы это было опасно для беременных.
Дозы радиации становятся критичными только для тех, кто летает очень часто: у стюардесс декретный отпуск начинается сразу, как только они узнают о своем положении.
Безопасно ли беременным проходить через сканеры в аэропорту
Большинство экспертов считают, что аэропортовые сканеры совершенно безопасны для женщин в положении. Вы можете встретить два типа сканеров для досмотра (во многих аэропортах — только первый тип):
- Микроволновый сканер (Millimeter wave scanner) чаще всего выглядит как прозрачная кабина, где вокруг человека проезжает антенна.
 В таких сканерах используются неионизирующие волны миллиметрового диапазона — считается, что они не опаснее смартфона;
В таких сканерах используются неионизирующие волны миллиметрового диапазона — считается, что они не опаснее смартфона; - Рентгеновский сканер обратного рассеяния (Backscatter X-ray) похож на две будки, в коридоре между которыми вы должны встать. Не путайте с рамкой металлодетектора, которая не использует рентген и абсолютно безопасна! Снимки в этом сканере делаются очень низкими дозами рентгеновских лучей, которые отражаются от тела, а не проходят насквозь. Объем излучения очень мал, поэтому про такие рамки обычно говорят, что вреда от прохода через них не будет. Но масштабных исследований, тем более на беременных, не проводилось.
Если проходить через сканер не хотите, скажите об этом службе безопасности — и вас досмотрят вручную.
Перелеты и беременность: 10 советов будущим мамам
1. Путешествуйте во втором триместре
Лучшим временем для перелетов считается второй триместр — с 13–14 до 27–28 недели.
К 13–16 неделе у большинства будущих мам заканчивается токсикоз, при котором и думать о поездках тошно, и появляется энергия для путешествий.
В третьем триместре многим тяжеловато даже до магазина дойти, но есть живчики, готовые сгонять с огромным животом в Прагу или Таиланд. Безопасным считается летать до конца 36 недели, если вы ждете одного ребенка, и до конца 32 недели при многоплодной беременности. После этого срока роды могут начаться в любой момент.
2. Узнайте правила авиакомпании для перелетов в положении
Авиакомпании часто устанавливают свои ограничения: как правило, на борт не допускают со сроком больше 36 недель для одноплодной и 32 недель для многоплодной беременности.
Turkish Airways перевозит беременных до конца 35-й недели, British Airways и KLM — до конца 36-й недели, а в «Аэрофлоте» рады женщинам на любом сроке.
Начиная с 28 недель или чуть раньше в некоторых авиакомпаниях на регистрации могут попросить медицинскую справку, в которой должны быть указаны предполагаемая дата родов, характер протекания беременности (например, «без осложнений») и ее тип — одноплодная или многоплодная. В этой же справке врач должен четко подтвердить, что нет противопоказаний для перелета, поставить подпись и печать. Должна ли справка быть оформлена по определенной форме, уточните в авиакомпании.
В этой же справке врач должен четко подтвердить, что нет противопоказаний для перелета, поставить подпись и печать. Должна ли справка быть оформлена по определенной форме, уточните в авиакомпании.
На регистрации вас могут попросить подписать бумагу, что авиакомпания не несет ответственности за возможные риски для матери или плода.
Это редко входит в формальные правила авиакомпаний, но для своего спокойствия лучше взять обменную карту или другие документы, где зафиксированы особенности течения беременности.
3. Выбирайте простой маршрут
Приехать в аэропорт, зарегистрироваться, дождаться рейса, долететь, пройти формальности на пересадке, снова долететь, добраться до отеля после долгой тряски в такси — все это может стать любопытным приключением в другое время, но беременную женщину сложные переезды скорее утомят, чем развлекут.
Будущим мамам лучше выбирать места, до которых легко добираться, или разбивать маршрут на несколько частей с перерывами для отдыха.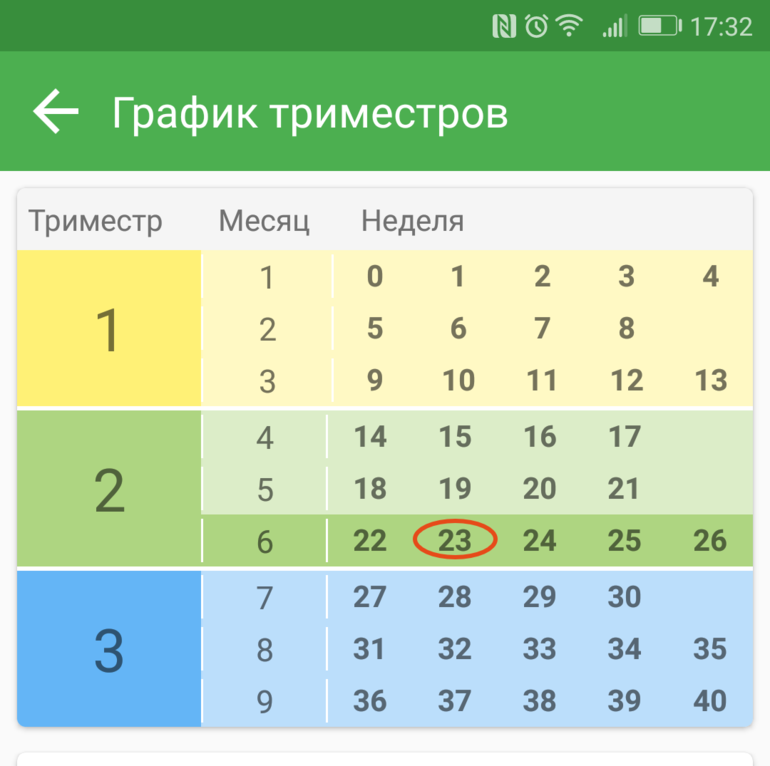 Идеальный сценарий — долететь рейсом без пересадки и добраться до отеля максимум за час на одном виде транспорта.
Идеальный сценарий — долететь рейсом без пересадки и добраться до отеля максимум за час на одном виде транспорта.
4. Оформите туристическую страховку для беременных
Чтобы лишний раз не нервничать, перед поездкой купите страховку для выезжающих за рубеж, которая покрывает осложнения беременности. Как и с любым полисом страхования, внимательно прочитайте, что включено: хорошо, если он покрывает преждевременные роды и уход за новорожденным.
В России беременных страхуют максимум до 31 недели — такие пакеты есть, например, у компаний ERV, «Ингосстрах» и «Арсеналъ». По полисам «Либерти» и «Уралсиб» опция «осложнения беременности» работает на сроке до 12 недель.
Как выбрать медицинскую страховку для путешествия
Что застраховать перед отпуском, кроме здоровья
5. Возьмите свой перекус
Не важно, будут вас кормить на борту или нет: банан, батончик мюсли или бутерброд с сыром не будут лишними. Выбирайте еду, которая легко усваивается и не приводит к повышенному газообразованию. Не забудьте, что на борт в ручной клади можно брать только твердые продукты: йогурт и смузи в емкостях больше 100 мл контроль в аэропорту не пройдут.
Выбирайте еду, которая легко усваивается и не приводит к повышенному газообразованию. Не забудьте, что на борт в ручной клади можно брать только твердые продукты: йогурт и смузи в емкостях больше 100 мл контроль в аэропорту не пройдут.
Во многих классических авиакомпаниях можно бесплатно заказать спецпитание. Оснований для этого не требуется: просто при бронировании билета или в личном кабинете на сайте выберите вариант спецпитания, который вам по вкусу. Тогда в полете всем принесут стандартный набор «курица или рыба», а вам — фруктовую тарелку, вегетарианскую или низкокалорийную еду.
Что можно и нельзя перевозить в ручной клади и багаже
Курица или рыба: отвечаем на острые вопросы о бортовом питании
6. Выберите место у прохода
Сядьте у прохода, чтобы не говорить «извините» и не протискиваться между кресел каждый раз, когда захотите размяться прогулкой по салону или выйти в туалет. А еще сидя у прохода можно слегка развернуться и вытянуть ноги: при беременности смена позы иногда становится спасением.
Еще лучше — выбрать место в первом ряду с большим пространством для ног.
7. Застегните ремень безопасности
Как и другие пассажиры, беременные должны пристегнуться на время взлета и посадки и когда горит табло «Пристегните ремни». Ремень пропустите под животом. Чтобы сидеть в кресле было удобнее, подложите под поясницу какую-нибудь одежду или маленькую подушечку.
8. Двигайтесь
В самолетном кресле так хочется сесть и застыть, найдя удобную позу. Но полезнее время от времени двигаться, прогуливаться по салону, а еще — делать простые упражнения. Например, сидя в кресле, снимите обувь, поставьте стопы на пол и сперва приподнимите пятки, потом опуститесь обратно на всю ступню и приподнимите носки. Повторяйте сколько угодно раз.
Это нужно для профилактики отеков. Другая редкая, но все же вероятная опасность — тромбоз глубоких вен, риск развития которого у беременных выше, чем у небеременных и еще возрастает в самолете из-за долгого сидения на одном месте.
Что еще можно сделать, чтобы все прошло хорошо? Выберите свободную и удобную одежду, в полете пейте воду и делайте сами себе легкий массаж. По совету врача можно надеть компрессионные чулки.
9. Пейте
Чтобы избежать обезвоживания и отеков, в полете важно достаточно пить. Пронести воду в бутылке больше 100 мл через аэропортовый контроль безопасности не получится, но есть другие варианты.
Например, можно приехать в аэропорт с пустой литровой бутылкой, пройти контроль безопасности и абсолютно легально и бесплатно наполнить бутылку водой из питьевого фонтанчика. Или купить большущую бутылку воды в зоне вылета. Или попросить бортпроводников во время полета налить воды в вашу бутылку, чтобы не подзывать их каждый раз, когда захочется пить. Кроме авиакомпаний, где вода платная, вам везде принесут столько, сколько нужно.
10. Балуйте себя
Беременность — легитимный повод себя холить и лелеять, и в аэропорту для этого море возможностей. Что можно сделать, чтобы повысить комфорт беременной перед и во время полета:
Что можно сделать, чтобы повысить комфорт беременной перед и во время полета:
- купите билет бизнес-класса, чтобы ждать вылета в уютном бизнес-зале, а на борту удобно расположиться в широком кресле;
- отдохните в зале повышенной комфортности без билета в бизнес-класс. Оформите Priority Pass или премиальную банковскую карту с проходом в бизнес-зал, или оплатите на месте: в бизнес-зал можно попасть, даже если вы летите экономом;
- проведите время в комнате матери и ребенка. Во многих аэропортах есть бесплатные комнаты, куда приглашают родителей с маленькими детьми, а также женщин во второй половине беременности. Они больше адаптированы для детей, чем для беременных, но мягкое кресло вы там найдете почти наверняка;
- пройдите по фасттреку — это услуга, при которой сотрудник аэропорта проводит вас через все предполетные формальности в ускоренном режиме без очередей;
- просто угоститесь вкусным пироженым в аэропортовой кафешке или купите конфеты в Duty Free.
 Маленькие радости тоже отлично поднимают настроение, особенно когда впереди — интересное путешествие.
Маленькие радости тоже отлично поднимают настроение, особенно когда впереди — интересное путешествие.
Гладкого вам перелета!
Что еще почитать:
Как не сойти с ума, путешествуя с ребенком
Куда поехать отдыхать зимой, весной, летом и осенью (календарь туриста)
Честно про чартерные рейсы: плюсы, минусы, мифы и лайфхаки
10 проверенных способов превратить свой полет в кошмар
Как работают магазины дьюти-фри и правда ли в них дешево
Выкидыш, симптомы — Клиника Здоровье 365 г. Екатеринбург
Причины выкидыша
Вопросы врачу по поводу выкидыша
Диагностика выкидыша
Лечение и профилактика выкидыша
Выкидыш — это самопроизвольное прерывание беременности на сроке до 20 недель. По данным статистики от 10 до 20% всех беременностей заканчиваются выкидышем. Тем не менее, реальные цифры могут быть намного выше, так как большое количество выкидышей случается на очень ранних сроках, и женщины даже не подозревают о своей беременности.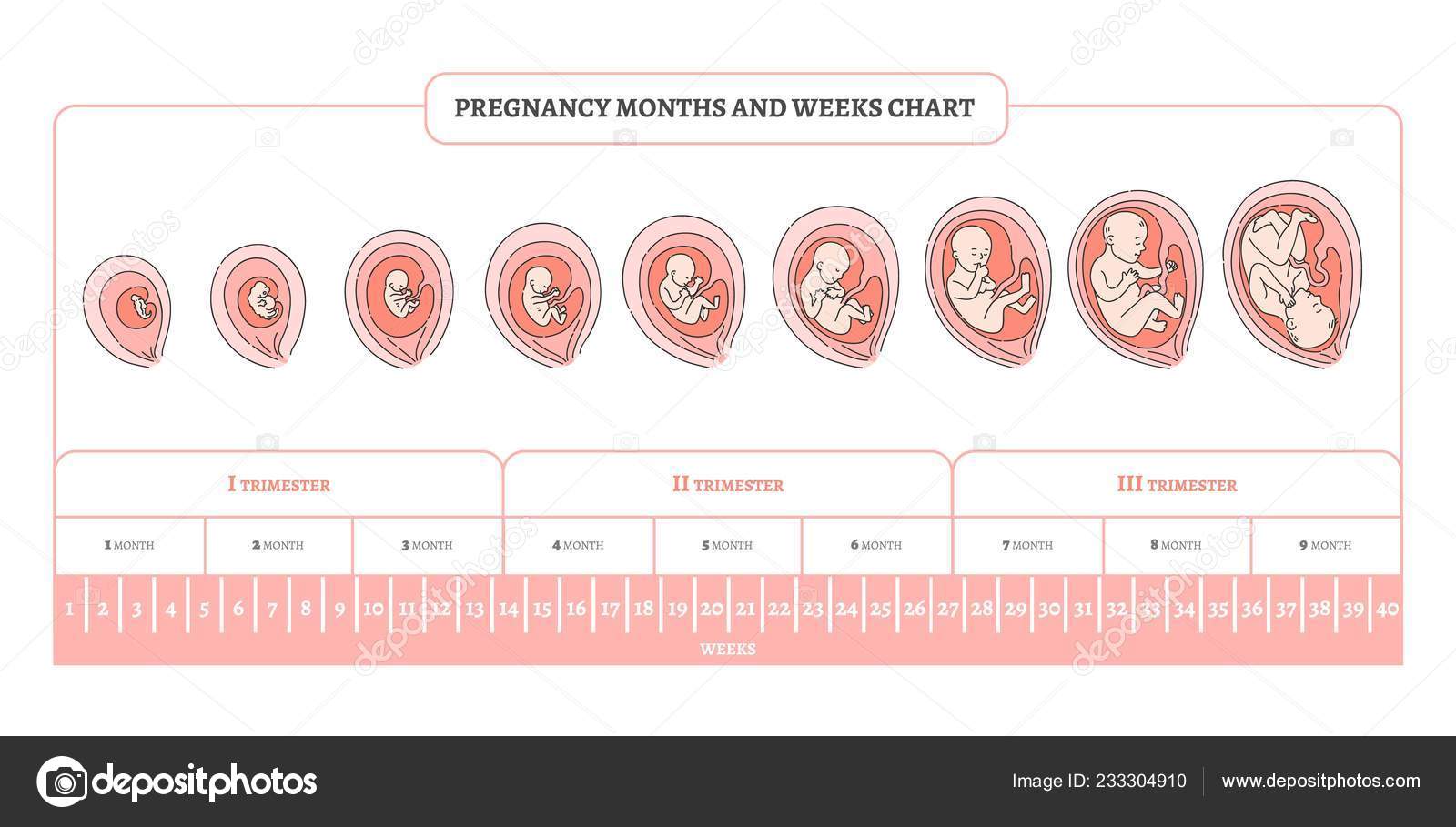 Большинство выкидышей случается из-за неправильного развития плода.
Большинство выкидышей случается из-за неправильного развития плода.
Выкидыш является достаточно распространенным явлением, однако этот факт не облегчает положение дел. Всегда трудно справиться с осознанием того, что беременность была, а ребенка нет. Попытайтесь психологически справиться с ситуацией и понять, что может быть причиной выкидыша, что повышает риск его возникновения, а также какой тип лечения может потребоваться.
Симптомы выкидыша.
Большая часть выкидышей случается на сроке до 12 недель. К признакам и симптомам выкидыша относятся:
- Вагинальные кровотечения или мажущие кровянистые выделения (хотя на ранних сроках беременности они случаются достаточно часто)
- Боль или спазмы в области живота или нижней части спины
- Жидкие выделения из влагалища или фрагменты ткани
Важно учесть тот факт, что на ранних сроках беременности, мажущие кровянистые выделения или вагинальные кровотечения случаются достаточно часто. В большинстве случаев, у женщин, у которых возникает слабое кровотечение в течение первых трех месяцев, в дальнейшем беременность протекает без осложнений. В некоторых случаях даже при сильном кровотечении беременность не заканчивается выкидышем.
В большинстве случаев, у женщин, у которых возникает слабое кровотечение в течение первых трех месяцев, в дальнейшем беременность протекает без осложнений. В некоторых случаях даже при сильном кровотечении беременность не заканчивается выкидышем.
У некоторых женщин, у которых случается выкидыш, в матке начинает развиваться инфекция. При наличии такой инфекции, которая также называется септическим выкидышем, может возникать:
- Повышение температуры (чувство жара, озноба)
- Боли в теле
- Густые влагалищные выделения с неприятным запахом
Когда обращаться к врачу.
Свяжитесь с лечащим врачом в следующих случаях:
- Кровотечения, даже если наблюдаются только легкие мажущие выделения
- Обильные жидкие выделения из влагалища, не сопровождающиеся болью или кровотечением
- Выделение фрагментов ткани из влагалища
Можно поместить фрагмент выделяемой ткани в чистую ёмкость и отдать своему лечащему врачу для исследования. Вряд ли исследование даст какие-нибудь точные результаты, но если будет установлено, что фрагменты выделяемой ткани относятся к плаценте, врач сможет заключить, что проявляющиеся симптомы не связанны с наличием трубной (внематочной) беременности.
Вряд ли исследование даст какие-нибудь точные результаты, но если будет установлено, что фрагменты выделяемой ткани относятся к плаценте, врач сможет заключить, что проявляющиеся симптомы не связанны с наличием трубной (внематочной) беременности.
Более подробную информацию о выкидыше вы можете получить и гинекологов клиники «Здоровье 365» г. Екатеринбурга.
Что можно и чего нельзя делать при беременности в каждом триместре от гинеколога
Беременность – прекрасный этап в жизни каждой женщины. Когда они вступят в материнство и до того, как прибудет ваш маленький комочек радости, как будущая мать, как будущие родители, вы несете ответственность за то, чтобы помочь им расти в заботливой, здоровой среде. На этом прекрасном этапе возникает много вопросов о том, что вы можете делать, а что нет. Не паникуйте! У нас есть список рекомендаций о том, что можно и что нельзя делать в каждом триместре, но они не заменяют регулярных консультаций с врачом.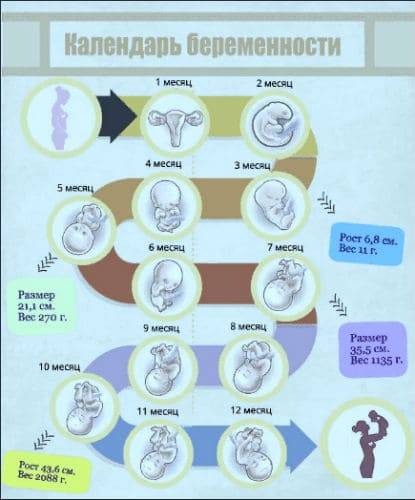
Это один из самых важных и решающих этапов. Первый триместр начинается в первый день последней менструации и длится до конца 12-й недели. Это означает, что к тому времени, когда вы точно узнаете, что беременны, вы уже можете быть на пятой или шестой неделе беременности. Многое происходит в эти первые три месяца. В этом триместре ваш ребенок растет быстрее, чем в любое другое время. К шести неделям обычно можно услышать сердцебиение, а к концу 12-й недели у вашего ребенка сформировались кости, мышцы и все органы тела.В этот момент ваш ребенок выглядит как крошечное человеческое существо и теперь называется плодом.
Вот некоторые из «Дос» первого триместра:- Ранняя консультация с акушером и регулярное последующее наблюдение необходимы в течение первого триместра для еженедельного прогресса в развитии плода.
- Тщательно выбирайте акушера и больницу. Избегайте частых изменений, так как это приводит к противоречивым мнениям во время консультаций.

- Увеличьте потребление добавок фолиевой кислоты, так как это тип витамина B, который необходим для образования клеток крови.Это очень полезно для развития нервной системы ребенка. Дозировка будет зависеть от рекомендаций врача. Фолиевую кислоту назначают до беременности и на протяжении всей беременности, поскольку она предотвращает дефекты нервной системы у развивающегося плода.
- Употребляйте больше органических и домашних продуктов, так как они богаты минералами, необходимыми витаминами и белками. Ешьте разнообразную здоровую пищу, богатую железом, кальцием и фолиевой кислотой.
- Небольшие частые приемы пищи через равные промежутки времени наряду с достаточным потреблением жидкости необходимы в течение первого триместра.Выпивайте не менее восьми стаканов (1,5 литра) жидкости каждый день, в основном воды. Очень важно оставаться увлажненным.
- Во время беременности выбирайте продукты с антиоксидантами, такие как темно-зеленый шпинат, апельсины, морковь, красные яблоки, желтые бананы, черника.

- Ведите обычную повседневную деятельность, если лечащий консультант не порекомендовал иное.
- Ходьба играет решающую роль и считается лучшим упражнением для беременных. Это помогает поддерживать мышцы в тонусе и, самое главное, поддерживает активность.Ходьба помогает контролировать уровень сахара в крови, тем самым снижая риск гестационного диабета.
- Больше отдыхайте.
- Убедитесь, что вы всегда пристегнуты ремнем безопасности во время вождения или путешествия на автомобиле.
- Не занимайтесь самолечением, так как это может быть опасно для здоровья матери и ребенка.
- Не употребляйте нездоровую пищу, так как она повышает риск гестационного диабета, так как содержит большое количество сахара и калорий.
- Следует избегать курения, употребления алкоголя и кофеина. Если вы беременны, все, что вы вводите в свое тело, достигает и вашего ребенка. Курение, употребление алкоголя или наркотиков могут нанести ущерб росту, развитию и здоровью вашего ребенка, поэтому вам важно изменить свои привычки.

- Не употребляйте уличную еду, чтобы избежать желудочно-кишечного тракта
- В первом триместре дополнительная диета не требуется.
- Не употребляйте сырую папайю и сырой ананас.
- Избегайте продуктов с консервантами и пестицидами.
- Избегайте обезвоживания и стресса.
- Избегайте перенапряжения и агрессивных упражнений.
- Предотвращает увеличение веса до 16 недель беременности.
- Не употреблять продукты, вызывающие запор.
- Не ходите в сауну или парилку и не перегревайтесь в бане.
Второй триместр длится с 13-й недели до конца 26-й недели и является одним из самых безопасных и лучших периодов на протяжении всей фазы.Дискомфорт, который беременная женщина испытывает в течение первого триместра, уменьшится во втором, хотя некоторые другие неудобства проявляются. Именно во втором триместре мама начинает ощущать первые шевеления ребенка. Все, должно быть, начало успокаиваться, и теперь вы чувствуете себя более комфортно.
Все, должно быть, начало успокаиваться, и теперь вы чувствуете себя более комфортно.
Третий триместр длится с 27 недели до конца беременности. На этом этапе женщина может испытывать больше болей, болей и отеков, когда она носит с собой ребенка. Беременная женщина также может начать беспокоиться о своих родах.
Что делать во втором и третьем триместре- Регулярно и своевременно проходите осмотр у своего врача.
- Сделайте прививку от гриппа. По данным Всемирной организации здравоохранения (ВОЗ), женщины, беременные в сезон гриппа, должны получить вакцину. Существует достаточно доказательств того, что вакцина безопасна для матери и ребенка на любом сроке беременности, поскольку она обеспечивает защиту от того, что может быть тяжелым заболеванием во время беременности. Вакцина против гриппа не содержит живого вируса, что означает, что она не может вас заразить, но заставляет организм вырабатывать антитела, которые защищают вас, когда вы подвергаетесь воздействию живого вируса.

- Придерживайтесь высокобелковой диеты с достаточным количеством молока и молочных продуктов. Сбалансированное питание очень важно для того, чтобы не было прибавки в весе.
- Избегайте обезвоживания. Обеспечьте регулярный прием жидкости.
- Выполняйте регулярные упражнения, такие как йога и ламазе. Присоединяйтесь к предродовым классам в больнице или дородовым классам. В третьем триместре будущие мамы могут посещать занятия по уходу за детьми, что является очень хорошей идеей.
- Увлажнение. Наносите кремы и масла на область живота, чтобы предотвратить появление растяжек.Живот беременной женщины сильно растягивается за короткий промежуток времени во втором триместре. Увлажнение живота помогает уменьшить растяжки и зуд, которые могут возникнуть из-за растяжения.
- Пройдите осмотр у стоматолога, чтобы предотвратить стоматологические инфекции.
- Подготовьте сумки для больницы.
- Подготовьте свой дом к приему нового участника.

- Определите людей, которые могут помочь вам в чрезвычайной ситуации.
- Избегайте алкоголя, курения, чрезмерного употребления кофеина.
- Посещения стоматолога связаны с диагностическими процедурами. Лучше избегать всех стоматологических процедур до родов, так как рентген зубов и некоторые стоматологические препараты могут нанести вред плоду.
- Избегайте недоваренного мяса, чтобы предотвратить такие заболевания, как токсоплазмоз и листериоз.
- Избегайте горячих ванн в сауне.
- Избегайте чистки туалетного лотка, чтобы предотвратить заражение.
- Избегайте любых сексуальных контактов в третьем триместре.
Для большинства женщин путешествия во время беременности безопасны.Пока вы и ваш плод здоровы, вы можете безопасно путешествовать до 36 недель беременности. Лучшее время для путешествия — середина беременности — между 14 и 28 неделями. Наиболее распространенные проблемы с беременностью возникают в первом и третьем триместрах. В середине беременности ваша энергия вернулась, утренняя тошнота, как правило, прошла, и вы по-прежнему легко передвигаетесь. Обращать внимание на то, как вы себя чувствуете, является лучшим руководством для вашей деятельности.
Лучшее время для путешествия — середина беременности — между 14 и 28 неделями. Наиболее распространенные проблемы с беременностью возникают в первом и третьем триместрах. В середине беременности ваша энергия вернулась, утренняя тошнота, как правило, прошла, и вы по-прежнему легко передвигаетесь. Обращать внимание на то, как вы себя чувствуете, является лучшим руководством для вашей деятельности.
Полеты не противопоказаны при неосложненной беременности.Вы должны чувствовать себя хорошо, без боли в животе или кровотечения. Внутренние поездки обычно разрешены до 36 недель беременности, тогда как международные поездки могут быть ограничены после 32 недель беременности. Это связано с риском преждевременных родов.
Во время поездки в автомобиле всегда пристегивайтесь ремнем безопасности, чтобы защитить себя и своего будущего ребенка. Ремень безопасности следует пристегивать правильно.
Путешествие не рекомендуется, если у вас есть определенные осложнения беременности, включая преэклампсию, преждевременный разрыв плодных оболочек и преждевременные роды. Путешествие также может быть плохой идеей, если вы беременны более чем одним плодом. Перед поездкой запланируйте осмотр у своего акушера-гинеколога (акушер-гинеколог) перед отъездом. Знайте предполагаемую дату родов. Если у вас возникнут проблемы во время путешествия, вашим опекунам необходимо будет знать, на каком сроке вы беременны.
Путешествие также может быть плохой идеей, если вы беременны более чем одним плодом. Перед поездкой запланируйте осмотр у своего акушера-гинеколога (акушер-гинеколог) перед отъездом. Знайте предполагаемую дату родов. Если у вас возникнут проблемы во время путешествия, вашим опекунам необходимо будет знать, на каком сроке вы беременны.
Важно, чтобы все будущие мамы покупали удобную одежду и балетки на весь период. Важно, чтобы каждая будущая мама избегала сильного стресса на протяжении всех трех триместров.Это может вызвать аномалии у ребенка на ранних сроках беременности и привести к преждевременным родам позже.
Большинство из этих запретов действуют на протяжении всей беременности, но необходимо соблюдать осторожность в соответствии с наиболее важными запретами, основанными на развитии плода. Беременность — это благополучие, а не болезнь, и это событие, меняющее жизнь будущих родителей. Прибытие этого маленького комочка радости определенно стоит всех хлопот.
(Автор — директор отделения акушерства и гинекологии группы больниц Cloudnine, Нойда.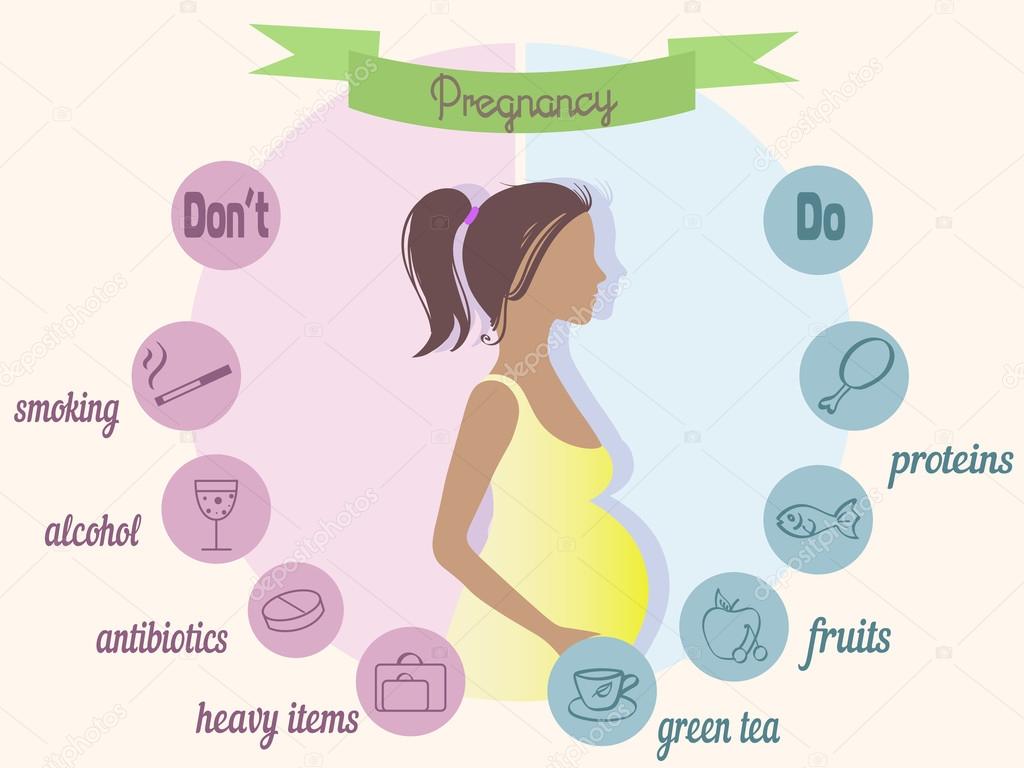 )
)
Чего ожидать во втором триместре| Дневник Эммы
Добро пожаловать во второй триместр!
Средние недели беременности — самые приятные для многих женщин. Если вы испытывали ранние симптомы беременности, такие как утреннее недомогание или сильная усталость, они должны немного ослабнуть, и вы можете начать с нетерпением ждать предстоящих недель. Возможно, вы даже почувствуете восстановление самочувствия и долгожданный прилив энергии.
Второй триместр беременности также знаменует собой время, когда риск выкидыша становится намного меньше, поэтому вы можете чувствовать себя готовым поделиться своими захватывающими новостями о ребенке с семьей, друзьями и коллегами по работе.
Сколько недель во втором триместре?
Второй триместр длится 16 недель и включает четвертый, пятый и шестой месяцы беременности. Он начинается на 13 неделе и заканчивается, когда вы достигаете 28 недель, начала третьего триместра. За это время ваш малыш вырастет из размера Сацума в баклажан. Довольно впечатляюще, а?
Довольно впечатляюще, а?
Что происходит во втором триместре беременности?
Во втором триместре вы заметите, как меняется ваше тело, а ваш живот начинает расцветать.Это также может быть время, когда ваша беременность начинает казаться более «реальной».
Между 18-й и 21-й неделями беременности вас пригласят на сканирование аномалий (также известное как «20-недельное сканирование» или «сканирование в середине беременности»). Это подробное УЗИ исследует некоторые из основных органов вашего ребенка, включая сердце, мозг и почки, а также лицо, кости, спинной мозг и брюшную полость, чтобы убедиться, что все развивается так, как должно быть.
Во время сканирования вас также спросят, хотите ли вы узнать пол вашего ребенка.Это то, о чем следует подумать или обсудить с вашим партнером перед встречей.
Примерно в это же время могут быть проведены некоторые другие тесты и обследования. Если обнаружится что-то, что требует дальнейшего изучения, вас могут перезвонить, чтобы пройти еще несколько анализов.
Второй триместр также припас самое чудесное удовольствие — вы впервые почувствуете шевеления вашего малыша. Часто описываемое как ощущение «трепетания» или похожее на пузыри или газ, вы можете сначала не понять, что это такое.Скорее всего, вы впервые почувствуете движения ребенка между 18 и 24 неделями, а к 20 неделе легкое трепетание может превратиться в полноценные толчки, не оставляя сомнений в том, что ребенок становится сильнее (и полностью пытается поздороваться!).
Если вы заметили, что ваш ребенок стал меньше двигаться или изменился характер его активности, обратитесь к акушерке или семейному врачу, чтобы они убедились, что все идет как надо.
Симптомы беременности во втором триместре
В то время как тошнота и тошнота прошли, во втором триместре могут появиться другие неприятности, такие как боль в груди, легкая боль и даже большая вероятность кровотечения из носа из-за увеличения объема крови, перекачиваемой по телу.Вы также можете начать испытывать расстройство желудка или изжогу, так как растущий живот оказывает давление на желудок и пищеварительную систему.
Уделяйте особое внимание жемчужно-белому цвету во время беременности и поддерживайте идеальную гигиену полости рта. Болезненные десны довольно распространены во втором триместре и иногда могут даже кровоточить. Это вызвано избыточным накоплением зубного налета на зубах, что может сделать вас более восприимчивыми к гингивиту. Хорошей новостью является то, что на протяжении всей беременности (и в течение 12 месяцев после рождения ребенка) вы имеете право на бесплатные визиты к стоматологу и лечение NHS.
Еще одна вещь, которую вы можете впервые испытать во втором триместре беременности, — это схватки Брэкстона-Хикса, которые могут быть более заметными после физических упражнений или после секса. Эти легкие сокращения ощущаются как стягивающие ощущения в животе и, как правило, не вызывают беспокойства. Однако, если схватки становятся регулярными или болезненными, немедленно обратитесь к врачу общей практики или акушерке.
Меняющееся тело во втором триместре
Несмотря на то, что в первом триместре беременности в вашем теле происходило множество процессов, вы, возможно, не замечали слишком многого снаружи, за исключением того, что ваш пояс стал немного теснее. Во втором триместре ваш живот станет гораздо более заметным, поэтому вы можете выбрать несколько вещей для беременных, чтобы вам было комфортно. Однако с умным шопингом вы также можете найти обычные фасоны для прически, которые вам не придется упаковывать, когда родится ребенок!
Во втором триместре ваш живот станет гораздо более заметным, поэтому вы можете выбрать несколько вещей для беременных, чтобы вам было комфортно. Однако с умным шопингом вы также можете найти обычные фасоны для прически, которые вам не придется упаковывать, когда родится ребенок!
Возможно, вы и раньше замечали, что ваша грудь меняется, но ко второму триместру она может увеличиться на целый размер чашки, а может, даже на два! Это потому, что ваши гормоны и железы, вырабатывающие молоко, усердно работают, чтобы подготовить все для грудного вскармливания.Если вы еще этого не сделали, запишитесь на примерку бюстгальтера для беременных, чтобы получить хорошую поддержку.
Предварительное планирование во втором триместре
Хотя официально вы не обязаны сообщать своему работодателю о своей беременности до 15-й недели до родов, было бы неплохо сделать это немного раньше, чтобы вы могли забронировать свободное от работы время для посещения дородовых приемов. Сейчас также хорошее время, чтобы прочитать о своих правах по беременности и родам, а также подумать о том, когда вы могли бы взять отпуск по беременности и родам.
Сейчас также хорошее время, чтобы прочитать о своих правах по беременности и родам, а также подумать о том, когда вы могли бы взять отпуск по беременности и родам.
Вам также следует узнать о дородовых занятиях в вашем районе, так как количество мест может быть ограничено в зависимости от того, что вы выберете. Занятия полезны не только для того, чтобы узнать больше о беременности и подготовиться к родам и материнству, дородовые занятия также дают прекрасную возможность подружиться с местными родителями, которые ждут детей в то же время, что и вы. Эти малыши могут оказаться первыми товарищами по играм вашего малыша!
Перед окончанием второго триместра также может быть полезно начать закупать некоторые детские товары, которые вам понадобятся (даже взять коляску на тест-драйв!).Знание того, что все под контролем до того, как вы снова почувствуете усталость из-за увеличения размера ребенка, может дать огромное душевное спокойствие.
Секс во втором триместре
Итак, ребенок становится больше, что это значит для вашей сексуальной жизни? В большинстве случаев секс во время беременности совершенно безопасен, поэтому, если ваш врач общей практики или акушерка не скажет вам иначе, вы можете вести себя как обычно. Однако по мере того, как вы становитесь больше, вы можете почувствовать, что некоторые позы становятся неудобными, и поэтому вам, возможно, придется немного поэкспериментировать, чтобы найти то, что работает.
Однако по мере того, как вы становитесь больше, вы можете почувствовать, что некоторые позы становятся неудобными, и поэтому вам, возможно, придется немного поэкспериментировать, чтобы найти то, что работает.
И наконец…
По мере приближения к концу второго триместра вы можете начать немного больше нервничать по поводу предстоящих родов и перехода к отцовству. Опять же, совершенно нормально так себя чувствовать — в конце концов, вам предстоит пережить событие, которое изменит вашу жизнь! Если вы чувствуете тревогу, поговорите со своим врачом общей практики или акушеркой.
К 28-й неделе у вас, вероятно, будут встречаться каждые несколько недель, так что у вас будет много возможностей для уверенности.
Далее, третий триместр!
Не забудьте получить бесплатный подарочный набор Emma’s Diary Bump to Baby примерно на 27-й неделе.
Материнство | Второй триместр: чего ожидать
Дородовые визиты во втором триместре
Во время дородовых посещений во втором и третьем триместре ваш лечащий врач может проверить следующее, в зависимости от вашего текущего состояния здоровья и здоровья вашего ребенка:
- любые текущие симптомы или дискомфорт
- ваш вес
- ваше кровяное давление
- Анализ мочи для выявления альбумина (белка), который может указывать на преэклампсию или токсикоз, и сахара (глюкозы), который может указывать на гипергликемию
- рост, размер и развитие плода
- размер матки — примерно после 12 недель беременности матку можно прощупать через брюшную стенку
- высота дна (вершины матки), начиная с 20 недель беременности
- сердцебиение плода
Чего ожидать во втором триместре
Второй триместр знаменует собой поворотный момент для матери и плода. Мать обычно начинает чувствовать себя лучше и начинает больше показывать беременность. Плод уже развил все свои органы и системы и теперь сосредоточится на увеличении размеров и веса.
Мать обычно начинает чувствовать себя лучше и начинает больше показывать беременность. Плод уже развил все свои органы и системы и теперь сосредоточится на увеличении размеров и веса.
Во втором триместре пуповина продолжает утолщаться, так как она несет питание плоду. Однако вредные вещества также попадают через пуповину к плоду, поэтому следует соблюдать осторожность, чтобы избежать употребления алкоголя, табака и других известных опасностей.
Во втором триместре и тело матери, и плод продолжают расти.
Развитие плода во втором триместре
Теперь, когда у плода сформировались все основные органы и системы, следующие шесть месяцев он будет расти. Вес плода увеличится более чем в семь раз в течение следующих нескольких месяцев, поскольку плод становится младенцем, который может выжить вне матки.
К концу второго триместра плод будет иметь длину от 13 до 16 дюймов и весить от 2 до 3 фунтов. Развитие плода во втором триместре включает следующее:
- Плод брыкается, двигается и может поворачиваться из стороны в сторону.

- Глаза постепенно перемещаются на переднюю часть лица, а уши перемещаются с шеи по бокам головы. Плод может слышать голос матери.
- Кремово-белое вещество (называемое первородной смазкой или просто первородной смазкой) начинает появляться на плоде и помогает защитить тонкую кожу плода. Верникс постепенно впитывается кожей, но некоторые из них можно увидеть у младенцев даже после рождения.
- У плода развиваются такие рефлексы, как глотание и сосание.
- Плод может реагировать на определенные раздражители.
- Плацента полностью сформирована.
- Самый важный период роста мозга начинается с пятого месяца.
- Ногти выросли на кончиках пальцев рук и ног, и пальцы рук и ног полностью разделены.
- Плод проходит циклы сна и бодрствования.
- Кожа морщинистая и красная, покрыта мягкими пушистыми волосами (так называемые лануго).
- На голове плода растут волосы.
- На плоде начинает формироваться жир.

- Веки начинают открываться, видны брови и ресницы.
- Образовались отпечатки пальцев и ног.
- Плод быстро увеличивается в размерах и весе.
- 20-я неделя знаменует собой середину беременности.
Плод, рожденный в конце 24-й недели, может выжить в отделении интенсивной терапии новорожденных (ОИТН).
Изменения в организме матери
Второй триместр является наиболее физически приятным для большинства женщин. К этому времени утренняя тошнота обычно проходит, а крайняя усталость и болезненность молочных желез обычно стихают. Эти изменения могут быть связаны со снижением уровня гормона хорионического гонадотропина человека (ХГЧ) и корректировкой уровней гормонов эстрогена и прогестерона.
Ниже приведен список изменений и симптомов, которые могут возникнуть во втором триместре:
- Аппетит может повыситься.
- Мать может впервые почувствовать движения плода к 20 неделе. Это явление называется ускорением.

- Матка выросла до высоты пупка, что делает беременность заметной.
- Кожа на животе может чесаться по мере роста, а по бокам тела матери может ощущаться боль при растяжении матки. Нижняя часть живота может болеть, поскольку связки растягиваются, поддерживая матку.
- Потребность в частом мочеиспускании может уменьшаться по мере того, как матка вырастает из полости таза, уменьшая давление на мочевой пузырь.
- У матери может быть заложен нос, и у нее могут быть носовые кровотечения. Ее десны могут стать губчатыми и легко кровоточить. Обе эти вещи связаны с увеличением гормонов (эстрогена и прогестерона), которые влияют на слизистые оболочки носа и рта.
- Возможно появление варикозного расширения вен и геморроя.
- У женщины могут быть выделения из влагалища белого цвета, называемые белями (окрашенные или кровянистые выделения могут сигнализировать о возможных осложнениях и должны быть немедленно обследованы.
 )
) - Увеличение веса может вызвать боли в спине.
- Пигментация кожи лица или живота может измениться из-за гормонов беременности.
- Изжога, расстройство желудка и запоры могут продолжаться.
Хирургический аборт (второй триместр): планирование семьи
Во втором триместре, через 14-23 недели после последней менструации, аборты обычно выполняются в течение двух-трех дней, но не требуют пребывания в больнице на ночь.Эти процедуры известны как дилатация и эвакуация (D&E). В первый день, обычно в понедельник, вы встретитесь со своей медицинской командой в клинике UCLA West Med Clinic, чтобы подготовиться к процедуре. Первый визит займет около 3 часов.
Размягчение и расширение шейки матки проводится с помощью лекарств и небольших расширяющих палочек, называемых ламинарией или дилапаном, которые могут быть помещены в шейку матки в зависимости от срока беременности и истории болезни. Ламинария — это тонкие палочки, сделанные из особого материала морских водорослей, которые расширяются по мере того, как впитывают влагу из вашего тела. Дилапан — это синтетические палочки, работающие по тому же принципу. Ламинария останется в шейке матки на ночь и подготовит ваше тело к хирургической процедуре. В зависимости от вашего гестационного возраста вам может потребоваться один или два дня ламинарии и инъекция в матку, которая вызывает гибель плода.
Дилапан — это синтетические палочки, работающие по тому же принципу. Ламинария останется в шейке матки на ночь и подготовит ваше тело к хирургической процедуре. В зависимости от вашего гестационного возраста вам может потребоваться один или два дня ламинарии и инъекция в матку, которая вызывает гибель плода.
В день процедуры, обычно в среду, вы встретитесь с медицинской бригадой в Медицинском центре Рональда Рейгана Калифорнийского университета в Лос-Анджелесе. Этот визит займет от четырех до шести часов.
Предоперационная консультация
В отдельной комнате для осмотра вы узнаете о своей процедуре, пройдете осмотр и УЗИ, а также получите пероральные лекарства.Вам выпишут рецепты на обезболивающие и антибиотики. Важно, чтобы вы следовали инструкциям, предоставленным вашим врачом. У вас будет возможность обсудить и выбрать метод контрацепции. У вас также будет возможность договориться об услугах частной кремации, если вы выберете.
Во время введения ламинарии ты будешь в сознании. Если вас кто-то сопровождает, он или она может остаться в комнате для осмотра, если вы того пожелаете. Врач сделает:
Если вас кто-то сопровождает, он или она может остаться в комнате для осмотра, если вы того пожелаете. Врач сделает:
- Поместите зеркало во влагалище для осмотра.
- Очистите шейку матки марлей, смоченной в мыле.
- Нанесите обезболивающее (местная анестезия) на шейку матки.
- Вставьте ламинарию (или дилапан) в шейку матки, вход в матку. Введение ламинарии занимает от 5 до 10 минут.
После процедуры вы отдохнете несколько минут. Вы можете испытывать судороги и кровянистые выделения. Вы можете одеться, когда почувствуете, что можете. Наша медсестра даст вам подробные инструкции о том, как ухаживать за телом в течение ночи и как подготовиться к процедуре на следующий день.Она также возьмет вашу кровь по мере необходимости.
Кто-то должен отвезти вас домой, если вы принимаете успокоительные или опиоидные препараты. Отдыхайте дома, пока действие лекарств не закончится.
Хирургическое назначение
Не ешьте и не пейте после полуночи в день операции.
В день операции, обычно в среду, вы зарегистрируетесь в приемной больницы в Медицинском центре имени Рональда Рейгана Калифорнийского университета в Лос-Анджелесе, а затем отправитесь в предоперационную зону, где встретитесь со своей медицинской бригадой.
Когда вы окажетесь в процедурном кабинете, вам внутривенно (в/в) введут лекарство, чтобы вызвать анестезию или потерю сознания. Большинство женщин засыпают и не помнят процедуру. После того, как вы хорошо расслабитесь, врач удалит ламинарию и с помощью аспирационных и гинекологических инструментов опорожнит матку под ультразвуковым контролем. Если вы хотите установить противозачаточный имплантат или внутриматочную спираль, они будут помещены в операционную после процедуры. Вы пробудете в операционной около часа, но сама процедура может занять от 15 до 30 минут.
Восстановление
В послеоперационной палате медсестры будут наблюдать за вами около двух часов. У вас могут быть спазмы и кровянистые выделения. Процедура и период восстановления в больнице в общей сложности занимает около шести часов. Из-за введенных лекарств вам не следует садиться за руль до тех пор, пока лекарства не перестанут действовать. Пожалуйста, заранее позаботьтесь о том, чтобы кто-то отвез вас домой.
Процедура и период восстановления в больнице в общей сложности занимает около шести часов. Из-за введенных лекарств вам не следует садиться за руль до тех пор, пока лекарства не перестанут действовать. Пожалуйста, заранее позаботьтесь о том, чтобы кто-то отвез вас домой.
Если вас некому сопровождать домой, свяжитесь с Access, организацией по защите прав женщин, у которой может быть водитель-волонтер, выступающий за выбор, который поможет вам.Это необходимо согласовать с нашей клиникой до вашего визита, поэтому, пожалуйста, договоритесь как можно скорее. Вы можете ожидать возвращения к нормальной деятельности, такой как работа и учеба, на следующий день.
Последующие визиты
Вы вернетесь в клинику для контрольного осмотра через одну-две недели после процедуры, чтобы убедиться, что процедура завершена и ваше выздоровление идет хорошо. Важно, чтобы вы пришли на этот прием, чтобы ваш врач мог проверить наличие каких-либо проблем.Во время этого визита вам дадут рецепт на противозачаточный метод, если вы не получили его после процедуры.
Безопасность и эффективность
Хирургический аборт во втором триместре является одной из самых безопасных медицинских процедур. Возможные осложнения, хотя и редкие, включают сгусток крови в матке, который может вызвать боль или потребовать повторной аспирации; инфекции, которые обычно легко диагностируются и лечатся; разрыв шейки матки, который можно легко зашить швом; перфорация; оставшаяся беременная ткань, требующая повторной аспирации; чрезмерное кровотечение, требующее переливания крови.Осложнения хирургического аборта встречаются значительно реже и менее серьезны, чем осложнения, связанные с родами.
Первый триместр беременности: руководство для экспертов
Первый триместр — самый критический период беременности. Хотя плод в конце первого триместра имеет длину всего около 4 дюймов и весит менее 1 унции, развитие вашего ребенка идет полным ходом. Их основные органы и нервная система, сердцебиение, руки, пальцы рук, ноги, пальцы ног, волосы и зачатки будущих зубов начали формироваться, поэтому для мамы жизненно важно сразу же начать здоровую беременность.
Сейчас не время экономить на еде или считать калории. Вы не едите полностью за двоих, но вам нужны дополнительные питательные вещества для растущего плода, особенно во втором и третьем триместрах.
Если до беременности у вас был нормальный вес, вам необходимо набрать от 25 до 35 фунтов во время беременности. Женщины с избыточным весом должны набрать немного меньше, а женщины с недостаточным весом должны набрать немного больше. На ранних сроках беременности нет необходимости употреблять дополнительные калории; однако во втором триместре вам потребуется примерно на 340 калорий в день больше, а в третьем — примерно на 450.Это позволит вам кормить плод и хранить питательные вещества для грудного вскармливания.
При выборе продуктов обратите внимание на цельнозерновые продукты, постный белок, обезжиренные молочные продукты и свежие фрукты и овощи.
Общие состояния в первом триместре
Некоторые женщины испытывают целый ряд симптомов беременности в течение первого триместра, в то время как другие могут даже не осознавать, что они беременны, пока у них не наступит менструация. Хотя каждая беременность индивидуальна, существуют некоторые общие симптомы беременности, с которыми многие женщины сталкиваются в первые недели беременности.
Хотя каждая беременность индивидуальна, существуют некоторые общие симптомы беременности, с которыми многие женщины сталкиваются в первые недели беременности.
Имплантационное кровотечение и спазмы
Некоторые женщины испытывают судорожное ощущение и небольшое количество кровянистых выделений, когда оплодотворенная яйцеклетка имплантируется в матку. Из-за того, что он часто настолько мягкий, многие женщины ошибочно принимают его за начало менструального цикла.
Если, однако, вы заметили спазмы и кровянистые выделения, а менструация не наступила, вы можете пройти домашний тест на беременность. Если вы обнаружите, что беременны, обратитесь в свою акушерскую клинику или в местную женскую консультацию, чтобы начать дородовой уход.
Нежная грудь
Несмотря на то, что ваше тело не будет вырабатывать молоко в течение некоторого времени, одним из самых ранних признаков беременности для многих женщин является увеличенная и болезненная грудь. Вы также можете заметить, что ваши ареолы или соски становятся темнее.
Утренняя тошнота и тошнота
Тошнота и проблемы с пищеварительной системой, называемые утренним недомоганием, являются распространенными симптомами, с которыми многие женщины сталкиваются в первом триместре беременности в результате гормональных изменений.
Утреннее недомогание (которое может случиться в любое время дня) может быть хорошим признаком, хотя вы можете не испытывать особой благодарности.Некоторые ученые считают, что утреннее недомогание возникло как естественный способ защиты женщин от продуктов, которые могут содержать опасные микроорганизмы или паразиты, или продуктов, химический состав которых может оказаться вредным для развития плода.
Еще одной причиной утренней тошноты является повышенный уровень гормона бета-ХГЧ. Однако, поскольку высокие уровни бета-ХГЧ, как правило, защищают от выкидыша, смотрите на светлую сторону: ваше утреннее недомогание вполне может быть ранним признаком того, что ваша беременность началась хорошо.Утренняя тошнота обычно исчезает после первого триместра.
Перепады настроения
Женщины часто удивляются, что не чувствуют себя бодрыми в начале беременности, особенно когда это долгожданный результат. Стрессы первого триместра могут вызвать много эмоциональных взлетов и падений. Поэтому, хотя вы можете быть в восторге от того, что вы беременны, гормональные изменения, которые вы испытываете, могут заставить вас чувствовать что угодно, но только не радость.
Повышение уровня прогестерона может вызвать перепады настроения, усталость и бессонницу.Вся ваша система полностью вовлечена в создание здоровой среды для вашего плода, производя плаценту. Этот процесс завершается в конце третьего месяца, и многие женщины чувствуют возврат своей энергии на четвертом месяце.
Вы также можете беспокоиться о том, чтобы стать родителем, обеспечить себе здоровую беременность и задаваться вопросом, что принесут вам все стадии беременности.
Запоры, несварение желудка и изжога
Запоры — это факт жизни большинства беременных женщин. В первую очередь виноваты гормональные изменения, сигнализирующие о том, что пища будет двигаться медленнее по вашей системе, поскольку она питает ваш плод.
В первую очередь виноваты гормональные изменения, сигнализирующие о том, что пища будет двигаться медленнее по вашей системе, поскольку она питает ваш плод.
Замедленная работа пищеварительного тракта вашего тела может также привести к расстройству желудка и изжоге. Если вы заметили частую изжогу, ведите дневник питания, чтобы узнать, сможете ли вы отследить виновника (виновников).
Попробуйте есть небольшими порциями и пить много воды, чтобы помочь. Кроме того, не ложитесь в течение как минимум 30 минут после еды.
Отвращение и пристрастие к еде
Пристрастие к еде и отвращение, которые испытывают многие женщины во время беременности, представляют собой загадку.Хотя вы можете жаждать того, что полезно для вас, и испытывать отвращение к вредным продуктам, это не всегда работает именно так. Ваша лучшая стратегия состоит в том, чтобы есть то, что подходит именно вам, и пытаться найти в своем рационе замену вредным продуктам, которые вам могут нравиться.
Какие добавки и лекарства следует принимать или избегать?
Американский колледж акушеров и гинекологов рекомендует всем женщинам, планирующим забеременеть, ежедневно принимать витамины для беременных. Поскольку женщина может быть беременна в течение нескольких недель, прежде чем осознает это, важно, чтобы любой, кто активно пытается забеременеть, принимал фолиевую кислоту и витамины для беременных, чтобы предотвратить дефекты нервной трубки и другие потенциальные аномалии.
Поскольку женщина может быть беременна в течение нескольких недель, прежде чем осознает это, важно, чтобы любой, кто активно пытается забеременеть, принимал фолиевую кислоту и витамины для беременных, чтобы предотвратить дефекты нервной трубки и другие потенциальные аномалии.
Беременные и кормящие женщины также должны быть осторожны в отношении того, какие безрецептурные и отпускаемые по рецепту лекарства они принимают, поскольку в некоторых случаях они могут вызвать врожденные нарушения или попасть в грудное молоко. Если вы думаете о беременности или активно пытаетесь забеременеть, поговорите со своим лечащим врачом о принимаемых вами лекарствах.
Добавки для беременных
Сначала поговорите со своим акушером-гинекологом, но любых поливитаминов для беременных, имеющихся в продаже, должно быть достаточно.Однако многие из них сделаны из синтетических компонентов, а не из предпочтительных цельных пищевых ингредиентов. Выбирайте смесь витаминов группы В вместе с антиоксидантами.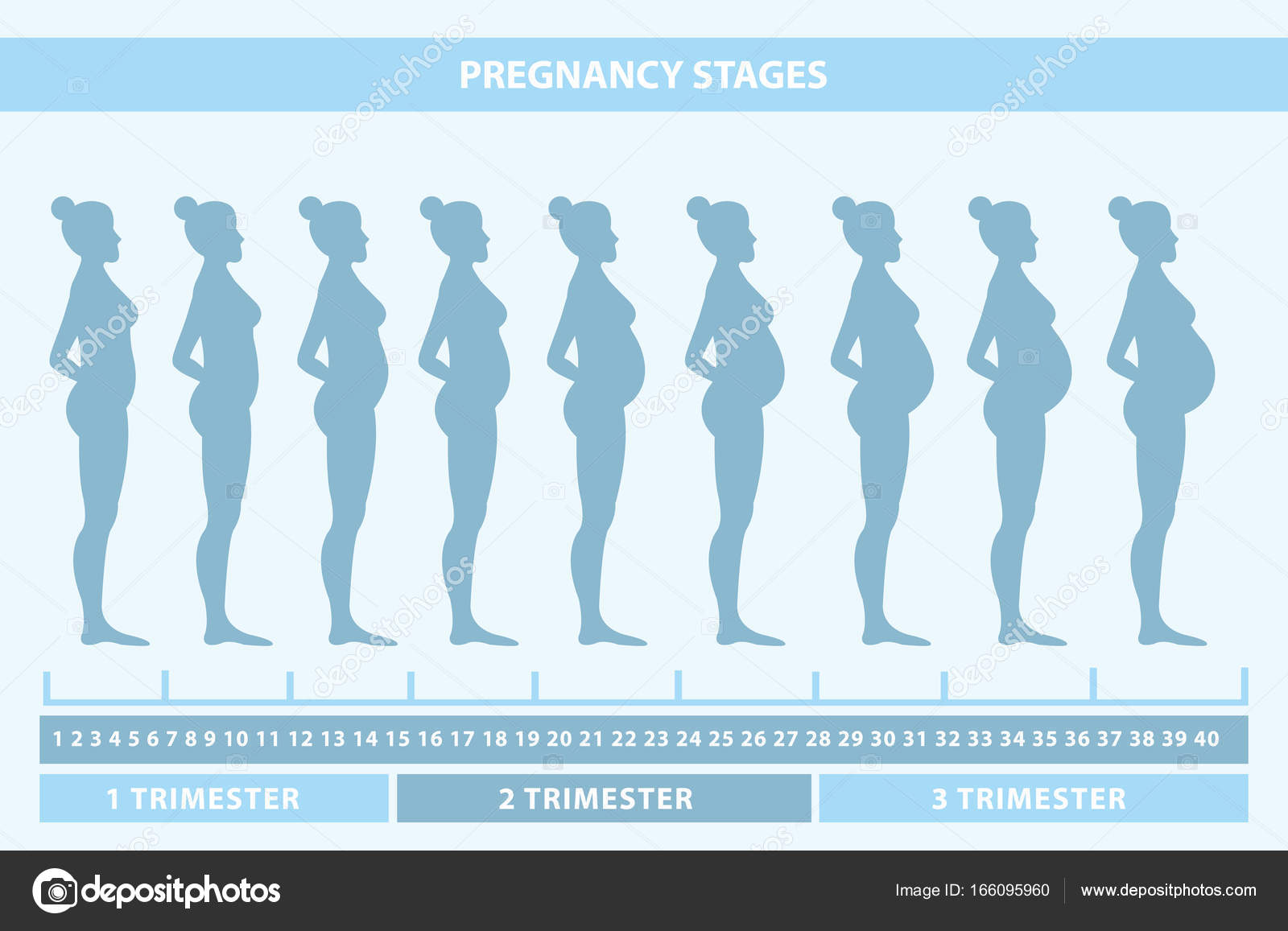 Ищите качество, а не количество. Не все составы содержат указанное на этикетке количество питательных веществ.
Ищите качество, а не количество. Не все составы содержат указанное на этикетке количество питательных веществ.
Вероятно, ваш ежедневный витаминно-минеральный комплекс для беременных не дает вам достаточного количества кальция. Большинство ежедневных смесей для беременных содержат всего от 200 до 300 миллиграммов кальция, что примерно на 1000 миллиграммов меньше, чем вам и вашему ребенку нужно каждый день.Вы должны убедиться, что получаете не менее 1200 миллиграммов кальция каждый день из натуральных пищевых источников и добавок.
Несмотря на преимущества витаминов для беременных для здоровья беременной женщины, клиника Майо не рекомендует просто принимать витамины для беременных в качестве ежедневного витамина, если вы не беременны или активно не пытаетесь забеременеть. Кроме того, они советуют, чтобы человек с хорошо сбалансированной диетой, как правило, не нуждался в каких-либо дополнительных добавках, когда он не беременен.
Добавка ДГК
Натуральное питательное вещество для людей всех возрастов, ДГК, полиненасыщенная жирная кислота с длинной цепью омега-3, является одним из основных строительных блоков ткани человеческого мозга. Содержащаяся естественным образом в грудном молоке, ДГК также присутствует в яичном желтке и жирной рыбе, такой как лосось и сардины.
Содержащаяся естественным образом в грудном молоке, ДГК также присутствует в яичном желтке и жирной рыбе, такой как лосось и сардины.
ДГК важна для передачи сигналов в головном мозге, глазах и нервной системе, будь то ребенок или взрослый. Ваш развивающийся ребенок получает DHA через кровь через плаценту и пуповину.
Семьдесят процентов клеток головного мозга формируются до рождения. Эти клетки в основном состоят из незаменимых жирных кислот, причем ДГК является наиболее важной, поскольку придает большую гибкость клеточным мембранам.Гибкость необходима для быстрой и точной передачи сообщений в мозг.
Во время беременности рекомендуемое потребление ДГК составляет 300 миллиграммов в день с пищей и добавками. Исследования показали, что диеты с дефицитом ДГК часто связаны с низкой окружностью головы, низкой массой плаценты и низкой массой тела при рождении у их детей.
Лекарства
Прием любых лекарств во время беременности может быть сопряжен с риском; однако FDA создало систему категоризации, чтобы разбить факторы риска приема лекарств для всех трех триместров и ухода за больными.
Ваш врач ознакомится с этим списком, чтобы ответить на любые вопросы, которые могут у вас возникнуть о безрецептурных или рецептурных лекарствах, которые вы принимаете или хотите принимать для облегчения симптомов простуды или аллергии. Кроме того, CDC рекомендовал, чтобы все беременные женщины получали прививку от гриппа, а также прививку от COVID-19 и повторную прививку, если они имеют на это право.
Физические упражнения в первом триместре
Физическая активность во время беременности полезна и рекомендуется. Даже такая простая задача, как ходьба по двадцать-тридцать минут в день, полезна для вас и вашего ребенка.Регулярные физические упражнения могут помочь вам поддерживать нормальное кровяное давление, здоровое увеличение веса и уменьшить симптомы усталости и беспокойства.
Беременность может быть стрессовой. Ваши чувства, страхи и ожидания в отношении себя, своей семьи и предстоящего рождения ребенка также важны. Чтобы немного усложнить ситуацию, на ваши эмоции могут повлиять резкие гормональные изменения, которые вы испытываете. Одной из основных функций упражнений является снижение стресса и улучшение вашего психического состояния.
Одной из основных функций упражнений является снижение стресса и улучшение вашего психического состояния.
Рекомендации по упражнениям
Беременным женщинам в первом триместре рекомендуется заниматься спортом три-четыре раза в неделю. В большинстве случаев женщины могут продолжать заниматься спортом до наступления срока родов. Всегда обращайте внимание на сигналы, которые ваше тело посылает вам, когда нужно отдыхать и избегать обезвоживания.
Упражнения полезны и для вашего ребенка. Исследования показывают, что дети, рожденные от матерей, которые занимались спортом во время беременности, могут лучше переносить стресс и более развиты в нейроповеденческой зрелости.Эти дети стройнее в пятилетнем возрасте и лучше развиваются в раннем возрасте.
Новые результаты дополняют уже известные преимущества физических упражнений во время беременности, включая улучшение сердечно-сосудистой функции, улучшение самочувствия и настроения, более легкие и менее сложные роды, более быстрое выздоровление и улучшение физической формы.
Дополнительные советы по тренировкам во время беременности
- Все аэробные упражнения не равноценны. Если ваши регулярные тренировки включают в себя контактные виды спорта или катание на роликовых коньках, вам следует отказаться от них во время беременности, чтобы избежать потенциальной травмы области живота.
- Сделайте свои аэробные упражнения разнообразными с малой ударной нагрузкой. Например, если вы посещаете уроки танцев или движения, держите ноги на полу — не прыгайте и не подпрыгивайте. Или выберите упражнения, такие как езда на велосипеде, плавание или быстрая ходьба, которые практически не имеют риска воздействия.
- Уделите больше времени разминке и правильной растяжке мышц перед тренировкой.
- Носите хороший поддерживающий бюстгальтер, чтобы защитить грудь и уменьшить дискомфорт, особенно если она чувствительна.
- Во время тренировки пейте много воды.
- Не занимайтесь спортом натощак. Перекусите за 30 минут до тренировки.

Хотя упражнения во время беременности, как правило, безопасны, будущие мамы, приступающие к программе упражнений, должны знать о предупреждающих знаках. При появлении любого из этих симптомов прекратите тренировку и обратитесь к врачу.
- Внезапная и сильная боль в животе
- Сокращения матки продолжительностью 30 минут после прекращения тренировки
- Головокружение; и вагинальное кровотечение.
- Снижение активности плода
- Нарушения зрения
- Онемение любой части тела.
Некоторым женщинам, например, с заболеваниями сердца, тромбами, недавней легочной эмболией или беременным с «высоким риском», физические упражнения не рекомендуются. Собрав полную историю болезни, ваш лечащий врач определит, ограничивают или исключают условия матери программу упражнений.
Для получения дополнительной информации о том, как оставаться здоровым в течение первого триместра, ознакомьтесь с документом «Правильно питайтесь для вашего ребенка: индивидуальное руководство по фертильности и максимальному здоровью во время беременности», автор: Dr. Питер Дж. Д’Адамо и Кэтрин Уитни.
Питер Дж. Д’Адамо и Кэтрин Уитни.
Ресурсы:
Дискомфорт во втором триместре | Руководство по беременности
Дискомфорт пищеварительной системы
Во время беременности гормоны расслабляются и перистальтика кишечника замедляется. Это заставляет пищу проходить через пищеварительную систему медленнее. Это позволяет усвоить больше питательных веществ. Кроме того, растущая матка теснит кишечник и желудок. В результате у вас может быть изжога, расстройство желудка и запор.
Изжога
Когда мышца в верхней части желудка расслабляется, кислота может попасть в пищевод (трубку, по которой пища проходит изо рта в желудок).Это вызывает чувство жжения в груди и горле. Чтобы уменьшить этот эффект:
- Часто ешьте небольшими порциями и перекусывайте. Не переедайте.
- Пейте жидкости между приемами пищи, а не во время еды.
- Глоток молока, горячего чая или воды.
- Избегайте жареной или жирной пищи, острой пищи и кофеина.

- Ведите дневник питания, чтобы определить другие продукты, вызывающие изжогу.
- Не ложитесь и не наклоняйтесь в течение двух часов после еды.
- Когда вы ложитесь, лягте на бок и подложите под голову и плечи подушки.
- Поднимите изголовье кровати на небольшие блоки, чтобы предотвратить ночную изжогу.
- Спросите своего поставщика медицинских услуг об использовании антацидов.
Расстройство желудка
Чтобы предотвратить чувство тошноты и газообразования при расстройстве желудка, попробуйте следующие предложения:
- Избегайте продуктов, вызывающих газообразование.
- Ешьте часто и небольшими порциями.
- Регулярно делайте физические упражнения.
- Если у вас вздутие живота, попросите вашего лечащего врача принимать лекарства для снижения газообразования.
Запор
Чтобы избежать запоров:
- Выпивайте от 8 до 10 стаканов жидкости (не менее 64 унций) в день.

- Первым делом утром попробуйте горячий или теплый напиток.
- Ешьте злаки с высоким содержанием клетчатки, цельные зерна, фрукты (например, груши, манго, сливы, чернослив, свеклу и персики), овощи и бобовые.
- Ежедневно гуляйте или занимайтесь физическими упражнениями.
- Прежде чем принимать слабительное, поговорите со своим лечащим врачом.
Прочие неудобства
Варикозное расширение вен
Давление большой матки и плода, повышенный объем крови и повышенная релаксация кровеносных сосудов могут привести к варикозному расширению вен. Чтобы помочь уменьшить их:
- Не стойте в течение длительного времени.
- Часто меняйте положение, когда вы стоите или сидите. Мягкое перемещение веса с ноги на ногу поддерживает движение крови.
- Не скрещивайте ноги, когда сидите.
- Не носите чулки до колен, которые могут ограничивать кровоток. Подумайте о том, чтобы носить компрессионные чулки.

- Плавайте или ходите пешком, чтобы улучшить кровообращение в ногах.
Геморрой
Геморрой – это варикозное расширение вен прямой кишки и заднего прохода. Чтобы уменьшить шанс их получения или справиться с ними:
- Ешьте продукты с высоким содержанием клетчатки.
- Пейте много жидкости.
- Избегайте напряжения во время дефекации.
- Регулярно делайте физические упражнения.
- Прикладывайте компрессы из гамамелиса или Tucks ® для облегчения.
Одышка
Иногда вы можете чувствовать одышку, когда поднимаетесь по лестнице или напрягаетесь. Ваше тело приспосабливается к растущей матке и движению других органов в брюшной полости. Чтобы помочь вашему дыханию:
- Не торопитесь подниматься по лестнице.
- Носите небольшие пакеты и пакеты с продуктами.
- Скорректируйте программу упражнений.Двигайтесь медленнее и преодолевайте более короткие расстояния.

Если у вас проблемы с дыханием или если вам трудно дышать, позвоните своему врачу.
Боль в круглой связке
Круглая связка удерживает матку справа и слева. Если вы резко двигаетесь, особенно когда встаете или поднимаете руки, вы можете почувствовать резкий рывок. Перерастяжение этих связок вызывает эту боль. Медленное движение может помочь предотвратить большую часть этого перенапряжения.
Спросите своего поставщика медицинских услуг о простой поддерживающей одежде для беременных, поддерживающей круглую связку, если вы испытываете постоянный дискомфорт.
Судороги ног
Изменения кровообращения также могут вызывать судороги ног или «лошади Чарли». Упражнения, такие как ходьба и плавание, улучшают кровообращение и уменьшают судороги в икрах. Кроме того, вы можете делать накачки для ног и растяжки.
Ножной насос
Если у вас не было судорог в ногах, выполняйте серию этого упражнения несколько раз в день. Это упражнение можно выполнять сидя или лежа на боку. Вы можете тренировать обе ноги одновременно или по отдельности.
Это упражнение можно выполнять сидя или лежа на боку. Вы можете тренировать обе ноги одновременно или по отдельности.
- Направьте пятку и задержитесь на пять секунд.
- Направьте палец ноги и удерживайте в течение пяти секунд.
- Повторить цикл пять раз. Если у вас начались судороги в ногах, не указывайте пальцем ноги.
- Направьте пятку и задержитесь на пять секунд.
- Отпустите точку и верните ногу в обычное положение на пять секунд.
- Повторить пятку и удерживать.
- Повторить цикл пять раз.
Беговая растяжка
- Встаньте на расстоянии чуть менее вытянутой руки от стены.
- Шагните правой ногой к стене и держите правое колено согнутым. Держите левую ногу прямо.
- Положите ладони на стену. Согните руки в локтях и наклонитесь вперед через переднюю ногу.
- Держите обе пятки на полу.
- Наклоняйтесь, пока не почувствуете легкую тягу в левой икре.
 Удерживайте эту растяжку, считая до 10.
Удерживайте эту растяжку, считая до 10. - Поменять ноги.
- Вытяните каждую ногу пять раз.
Вы также можете использовать растяжку бегуна, чтобы облегчить судороги.Растяните ногу, которую сводит судорога. Если вы не можете стоять во время судороги, направьте пятку как можно сильнее. Вы также можете попросить кого-нибудь помочь вам указать пятку.
Для уменьшения ночных судорог в ногах:
- Держите ноги в тепле.
- Старайтесь не вытягивать пальцы ног, когда вытягиваете ноги в постели.
- Убедитесь, что вы получаете необходимый вам кальций.
- Ограничьте употребление обработанных закусок и безалкогольных напитков.
- Соблюдайте диету, богатую магнием (фасоль, орехи, темная листовая зелень, бананы).
Второй триместр может иметь ключевое значение для регулирования набора веса во время беременности
Рэйчел Реттнер получить рекомендации, говорится в новом исследовании.
Женщины с избыточным весом или ожирением, которые набрали чрезмерное количество веса во втором триместре, имели более чем 90-процентный шанс набрать слишком много веса к концу беременности, как показало исследование.
С другой стороны, женщины с нормальным весом, которые оставались в пределах рекомендованных рекомендаций по увеличению веса во втором триместре, имели 77-процентный шанс остаться на пути к набору соответствующего количества веса в конце беременности.
Полученные данные свидетельствуют о том, что вмешательства, направленные на то, чтобы беременные женщины соответствовали рекомендуемым рекомендациям по увеличению веса, можно начинать уже во втором триместре.
«Если вы скажете кому-то: «Вам следовало набрать меньше веса [во время беременности]», это не очень поможет человеку», — сказал исследователь Рюдигер фон Крис из Института социальной педиатрии и подростковой медицины в Мюнхенский университет Людвига-Максимилиана в Германии.По словам фон Крис, новое открытие выявляет проблему (слишком мало или слишком много прибавки в весе) в то время, когда женщина еще может что-то с этим сделать.
Количество веса, которое женщина должна набрать во время беременности, зависит от ее начального веса. Институт медицины рекомендует, чтобы женщины с нормальным весом набирали от 25 до 35 фунтов во время беременности, женщины с недостаточным весом набирали от 28 до 40 фунтов, женщины с избыточным весом набирали от 15 до 25 фунтов, а женщины с ожирением набирали от 11 до 20 фунтов.
К концу второго триместра МОМ рекомендует женщинам с нормальным весом набирать не более 20 фунтов, а женщинам с ожирением — не более 10 фунтов.
Диетические рекомендации, данные в середине беременности, могут увеличить вес у женщин с недостаточным набором веса во время беременности, а физическая активность и мониторинг веса могут снизить вес у женщин с чрезмерным набором веса во время беременности, говорят исследователи.
В новом исследовании ученые собрали информацию о 7 962 беременных женщинах, проживающих в Германии. Исследователи использовали медицинские записи, чтобы получить данные о весе женщин до беременности, а также о ходе их набора веса во время беременности. Они использовали рекомендации Института медицины, чтобы рассчитать количество веса, которое каждая женщина должна набрать за каждую неделю беременности, в зависимости от ее начального веса (скорость набора веса медленнее в первом триместре по сравнению со вторым и третьим).
Они использовали рекомендации Института медицины, чтобы рассчитать количество веса, которое каждая женщина должна набрать за каждую неделю беременности, в зависимости от ее начального веса (скорость набора веса медленнее в первом триместре по сравнению со вторым и третьим).
Женщины с нормальным весом, которые набрали слишком много веса во втором триместре, имели 74-процентный шанс набрать слишком много веса к концу беременности, как показали результаты.
Женщины с недостаточным весом, которые набрали слишком мало веса во втором триместре, имели 72-процентный шанс набрать слишком мало веса к концу беременности.
У женщин с избыточным весом, которые слишком сильно набрали вес во втором триместре беременности, вероятность набора слишком большого веса к концу беременности составляет 94 %, а у женщин с ожирением — 93 %.
Слишком низкая прибавка веса во время беременности может привести к таким осложнениям, как преждевременные роды и рождение детей с малым весом для гестационного возраста, в то время как слишком большая прибавка веса во время беременности может привести к гестационному диабету, а также к повышенному риску возникновения проблем со здоровьем у ребенка , такие как детское ожирение, по данным клиники Майо.


 В таких сканерах используются неионизирующие волны миллиметрового диапазона — считается, что они не опаснее смартфона;
В таких сканерах используются неионизирующие волны миллиметрового диапазона — считается, что они не опаснее смартфона; Маленькие радости тоже отлично поднимают настроение, особенно когда впереди — интересное путешествие.
Маленькие радости тоже отлично поднимают настроение, особенно когда впереди — интересное путешествие.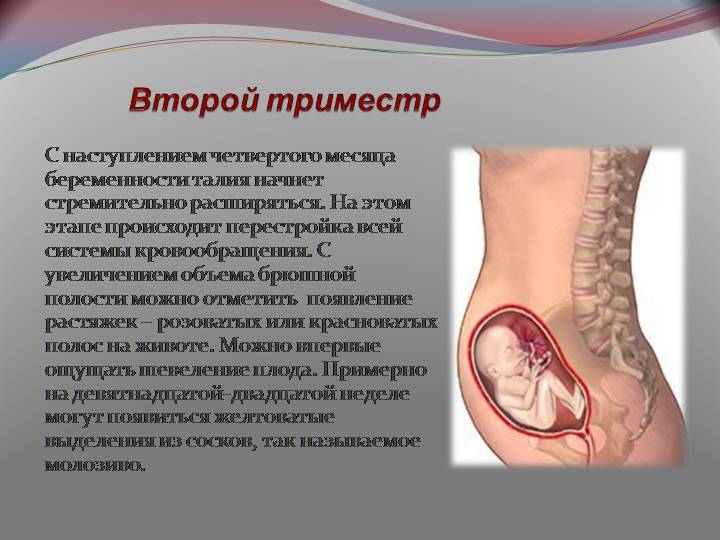
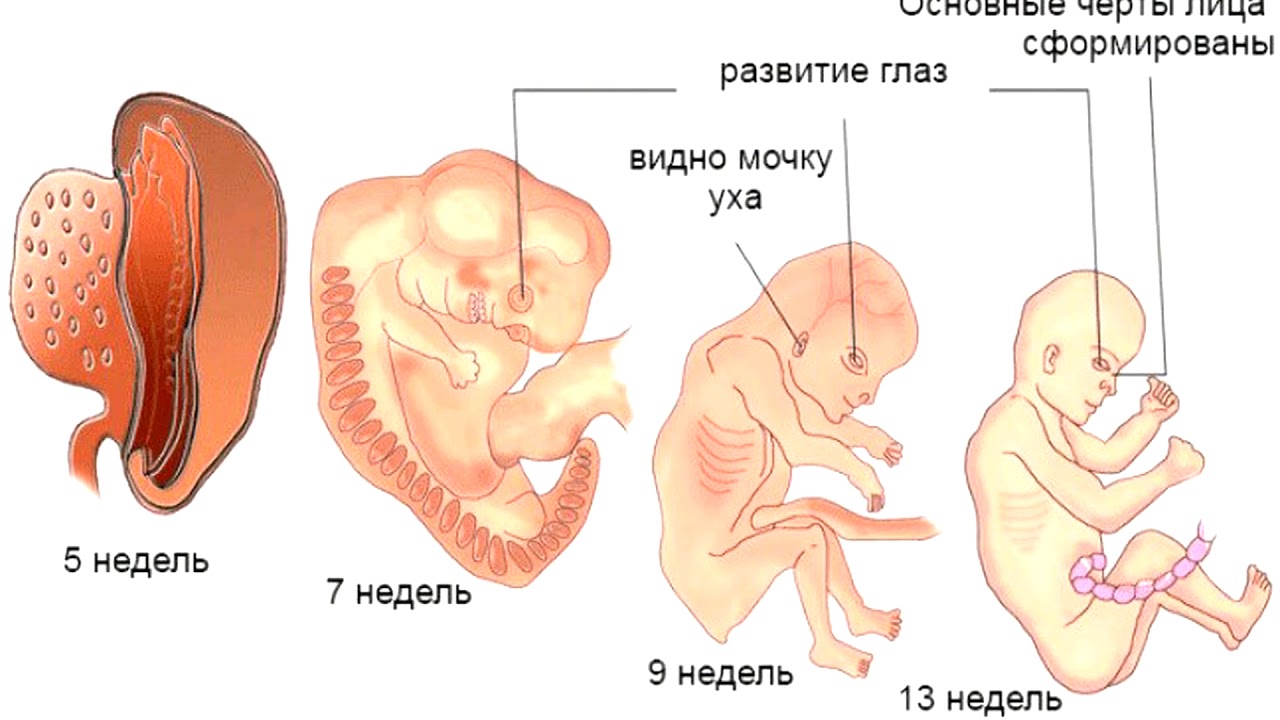

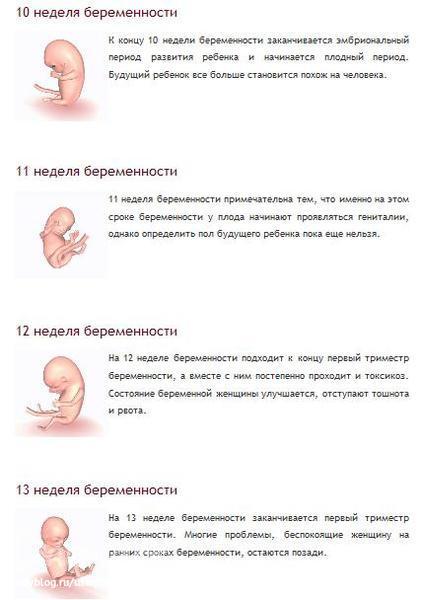
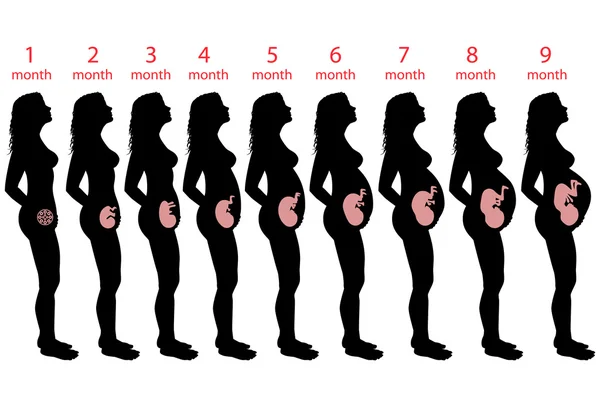


 )
)
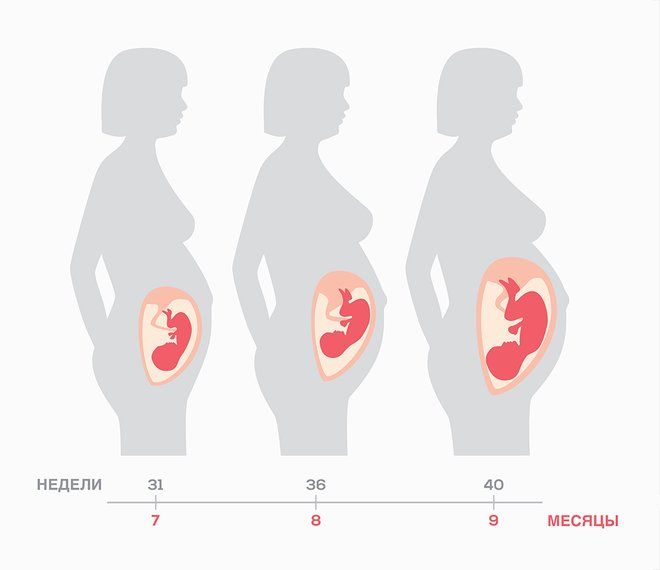
 Удерживайте эту растяжку, считая до 10.
Удерживайте эту растяжку, считая до 10.