Многоводие при беременности на поздних сроках (3 триместр). Причины многоводия, как лечить и чем опасно
Период ожидания малыша очень волнителен, сознательные родители прилагают максимум усилий, чтобы чадо появилось на свет здоровым. Любые отклонения от нормы заставляют серьёзно беспокоиться и переживать за ребёнка. Сегодня разберём, что такое многоводие у беременных.
Что такое многоводие у беременных и чем это опасно
Многоводие – это осложнение беременности. Уже из самого названия термина понятно, что речь идет о чрезмерном количестве околоплодных вод или, как их по-другому называют, амниотической жидкости. Развиваясь в ней, ребёнок защищён от травм и инфекций. В норме к 36-37 неделе беременности количество вод должно быть порядка 800-1000 мл. Если больше, то можно предполагать, что у ребёнка отклонения. Пятая часть детей, родившихся в таких условиях, имеют врожденные аномалии.
Чтобы поставить женщине диагноз, врач условно разделяет её живот на четыре квадранта («кармана»), в каждом из которых определяют количество околоплодной жидкости.
Дополнительно врач может назначить:
- УЗИ;
- КТГ;
- допплерометрию;
- анализы мочи и крови;
- мазок на микрофлору влагалища и на инфекции, передающиеся половым путем.
Важно! При многоводии живот женщины не соответствует сроку. Также её могут беспокоить тянущие боли внизу живота, ухудшение чувствительности к шевелениям плода и одышка.
Причины появления многоводия
- многоплодная беременность – сама по себе, а также встречается вариант, когда количество жидкости неравномерное у детей: у одного – многоводие, у второго – маловодие;
- аномалии развития плода – например, при заращении пищевода или других отделов ЖКТ, недоразвитии трахеи, отклонениях в формировании центральной нервной системы, при аномалиях сердечного ритма, сопровождающихся водянкой и кровотечениями плода и парвовирусной инфекции;
- сахарный диабет у беременной женщины;
- патология плаценты;
- резус-конфликтная беременность;
- хромосомные аномалии: трисомии по 21, 13 и 18 пар хромосом;
-
синдром фетальной акинезии с отсутствием глотания.

Чтобы избежать различных аномалий в развитии плода, очень важно заранее планировать беременность. Если беременность незапланированная, то нужно как можно раньше проконсультироваться с врачом, встать на учёт в женскую консультацию и выполнять все рекомендации врачей.
Классификация и степени многоводия
По скорости нарастания
- острое (тяжелое) – развивается стремительно на сроке до 24 недель. Женщину мучают одышка, сильное сердцебиение, боли в сердце, отеки, ощущение распирания матки и живота. Необходима срочная госпитализация, т. к. есть угроза разрыва матки и гибели плода.
- хроническое (легкое, либо умеренное) – развивается постепенно на 33-35 неделе, без ярких симптомов, т.к. организм будущей матери успевает приспособиться к количеству жидкости.
По времени возникновения
- первичное – возникает на сроке 18-25 недель,
-
вторичное – возникает на сроке после 25 недель.

По степени выраженности можно разделить патологию на три группы:
- лёгкая – когда увеличение объёма составляет от 1500 до 3000 мл;
- средняя – когда увеличение объёма составляет от 3100 до 5000 мл;
- тяжёлая – когда объем превышает 5000 мл.
Лечение многоводия
Успех лечения данной патологии напрямую зависит от формы, стадии и времени ее выявления. Для разработки схемы выздоровления важно понять причину, которая вызвала многоводие. В соответствии с ней, врач может назначить:
- лекарства, снижающие уровень сахара в крови;
- поддерживающую беременность терапию;
- амниоцентез – прокол в амниотической оболочке и забор околоплодных вод, чтобы снизить количество жидкости;
- антибактериальные препараты;
- спазмолитики;
- антиагреганты;
-
витамины.

Если срок беременности уже позволяет, то специалист может настаивать на экстренном кесаревом сечении. Если вы сомневаетесь в назначении врача, то обязательно получите второе мнение профильного специалиста.
Профилактика от многоводия
Разработать стратегию предотвращения патологии достаточно тяжело, потому что не всегда понятны причины ее возникновения. Однако существуют общие меры профилактики, которые можно отнести и к многоводию:
|
№ |
Профилактика |
1. |
обязательно проходить полное обследование на начальных сроках беременности, а также по назначению врача. В идеале, лучше еще до зачатия. |
|
2. |
отслеживать свое самочувствие и вовремя сообщать врачу о его изменении. |
|
3. |
соблюдать рекомендации доктора, вести здоровый образ жизни, соблюдать режим труда и отдыха, а также сна и бодрствования. |
Обратите внимание! Даже если вам поставили диагноз многоводие, не отчаивайтесь, а соблюдайте назначения специалиста. Ваш настрой – не менее важная вещь, чем лекарства.
Роды при многоводии уже давно не являются чем-то диковинным. Технология изучена, предшествующая терапия разработана и активно применяется. Не нужно бояться! Нужно при первых признаках патологии идти к врачу и проходить обследование.
Частые вопросы
Чем чревато многоводие при беременности на поздних сроках?
Из-за патологии есть угроза жизни и здоровью ребёнка. Кроме того, сильно ухудшается самочувствие женщины.
Кроме того, сильно ухудшается самочувствие женщины.
Как лечить многоводие при беременности?
+
Терапия при такой патологии может быть разной. Всё зависит от того, какая у неё степень тяжести, какая причина её вызвала и как быстро удалось выявить проблему.
Что такое умеренное многоводие при беременности?
+
Когда индекс амниотической жидкости не превышает 35 см, говорят об умеренном многоводии.
Чем опасно многоводие на 39 неделе беременности?
+
Здесь есть угроза, что внезапно разорвётся плацента и начнутся самопроизвольные роды. В принципе, с 38 недель ребёнок уже считается созревшим, и врачи начинают делать кесарево сечение, но важно, чтобы всё было под контролем.
Публикуем только проверенную информацию
Автор статьи
Меньшикова Мария Викторовна врач акушер-гинеколог
Стаж 38 лет
Консультаций 1816
Статей 46
Специалист с большим практическим опытом. Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
Имеет сертификат маммолога, удостоверение профессиональной сертификации. Участвует в заграничных командировках и программах индивидуального повышения квалификации (г. Лос-Анджелес).
- 1982 — 1986 НКО МОНИИАГ — врач акушер-гинеколог
- 1987 — 1989 ВНИЦ ОЗМиР — врач акушер-гинеколог
- 1989 — 1992 отделенческая поликлиника ст. Москва — Курская — врач акушер-гинеколог
- 1992 — 2001 НКО МОНИИАГ — врач акушер-гинеколог
- 2007 — 2008 НП КМИКМ — врач администратор
- 2009 — 2013 Переславская ЦРБ, женская консультация — врач акушер-гинеколог
- 2020 по настоящее время ООО Теледоктор24 — врач — консультант (гинеколог)
Многоводие при беременности — симптомы, диагностика, методы лечения.
Описание Диагностика Методы лечения Записаться на прием
Многоводие при беременности – это патологическое состояние, при котором объём околоплодных вод амниотической полости превышает норму (более 1,5 литров).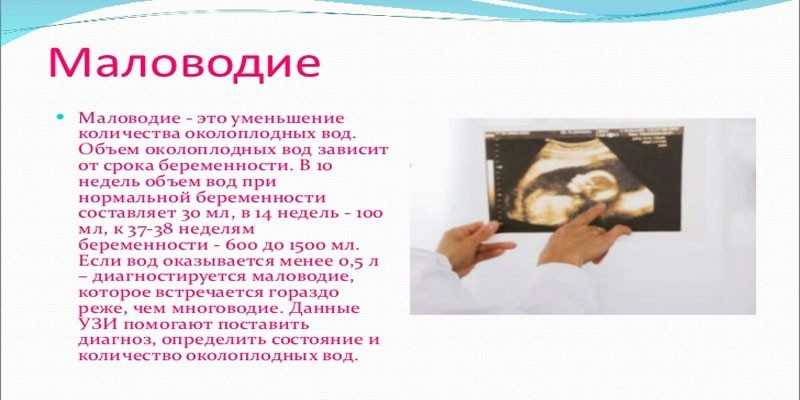
Диагностируется у 0,3-0,6% рожающих женщин. Этиология и механизм развития заболевания до конца не изучены. Основными причинами считаются:
- Инфекции плодных оболочек и плаценты (герпес, цитомегаловирус и т. д.).
- Сахарный диабет, приводящий к полиурии плода и повышенной секреции амниотической жидкости.
- Резус-конфликт матери и ребёнка.
- Нарушение выделительной и резорбционной функции амниона.
- Некоторые хронические заболевания внутренних органов у матери.
Патология чаще возникает во 2 и 3 триместре беременности. Нередко наблюдается при вынашивание однояйцевых близнецов.
Симптоматика
В клинической практике различают острое и хроническое многоводие. В первом случае, жидкость прибавляется стремительно (за несколько дней или даже часов). У беременной могут появиться следующие жалобы:
- Общее недомогание.
- Одышка.
- Отёчность.

- Затруднённое дыхание.
- Тахикардия, перебои в работе сердца, скачки артериального давления.
- Беспокойство, чувство страха.
- Тяжесть, дискомфорт, болезненные ощущения в животе.
При быстром развитии сценария болезни, плод в большинстве случаев погибает или преждевременно рождается с пороками развития.
Хронический вариант заболевания характеризуется медленным увеличением количества околоплодных вод. Симптоматика может быть скудной или вообще отсутствовать. Прогноз немного лучше, но также высока вероятность преждевременного прерывания беременности и рождения нездорового малыша.
Диагностика
Врач выставляет диагноз после осмотра пациентки и бимануального исследования матки. При пальпации отмечается несоответствие размеров органа со сроком беременности. Плотноэластическая, напряжённая матка изменяет нормальную овоидную форму на округлую или бочкообразную. В животе отмечается явная флюктуация.
Пропальпировать ребёнка сложно, так как он часто меняет своё расположение. При лёгкой степени патологии, получается найти подвижную головку, при выраженном процессе – части плода не определяются. Прослушать сердечные тоны также проблематично, иногда это не удаётся.
При влагалищном исследовании определяется укороченная, часто практически сглаженная шейка матки и напряжённый плодный пузырь. Для уточнения диагноза и определения дальнейшей тактики, назначаются дополнительные методы обследования плода (эхография, электрокардиография и т. д.).
Методы лечения
При остром многоводии и тяжёлом течении хронического варианта болезни показано прерывание беременности. Если жидкость прибавляется медленно и нет негативных симптомов со стороны ребёнка, проводят консервативную терапию. В зависимости от жалоб и причин, спровоцировавших заболевание, врач назначает диету, противомикробные препараты, диуретики, витаминно-минеральные комплексы и другие средства.
Однако, несмотря на все консервативные мероприятия, редко удаётся «доходить» беременность до положенного срока. Как правило, при многоводии роды бывают преждевременные и осложнённые, с ранним отхождением вод и слабостью родовой деятельности. Плод часто испытывает кислородное голодание.
В первом периоде применяют спазмолитики и обезболивающие препараты, аккуратно вскрывают околоплодный пузырь и медленно освобождают его от жидкости. При необходимости стимулируют сократительную функцию матки. Обязательно проводят профилактику гипоксии плода и послеродовых кровотечений.
Диагностика и лечение в клинике «Медицина и Красота»
Все врачи нашей клиники владеют современными методами ранней диагностики и лечения широкого спектра заболеваний по направлениям гинекологии, урологии, хирургии, проктологии, дерматовенерологии, гастроэнтерологии, и пр. Владеют навыками функциональной и ультразвуковой диагностики, эндоскопическими методами исследований.
Клиника оснащена лечебно-диагностическим оборудование экспертного класса от ведущих европейских, японских, корейских и российских производителей прошедших регистрацию в Росздравнадзоре: PENTAX, MEDISON, ARAMO, SAMSUNG, УНИКОС, МАТРИКС, и др. Мы сотрудничаем с ведущими лабораториями и предлагаем полный перечень лабораторных исследований. Работаем без выходных и праздников, ежедневно с 8.00 до 21.00.
Мы сотрудничаем с ведущими лабораториями и предлагаем полный перечень лабораторных исследований. Работаем без выходных и праздников, ежедневно с 8.00 до 21.00.
Это дает нашим пациентам следующие преимущества:
- Эффективность и безопасность. Профессионализм наших врачей гарантирует высокую эффективность и полную безопасность при лечении заболеваний. В нашей клинике работают врачи высшей категории, кандидаты наук с опытом работы более 10 лет.
- Точность диагностики. Клиника оснащена оборудованием экспертного класса и предлагает полный спектр современных лабораторных исследований от ведущих лабораторий г. Москвы по минимальным ценам.
- Удобство и доступность цен. Удобное расположение в центре Москвы и минимальные цены на диагностику и лечение делают нашу клинику доступной каждому пациенту.
- Новейшие методы лечения. Авторские методики лечения, строгое следование стандартам оказания медицинской помощи гарантируют максимально быстрое и эффективное лечение каждому пациенту.

Мы гарантируем высокое качество сервиса, эффективность диагностики и лечения. Обращайтесь, мы всегда рады вам помочь! Прием и запись на консультацию — по телефону +7 (499) 372-05-62.
Записаться на приём
Наши доктора проводят диагностику и лечение различных заболеваний с использованием современных технологий.
Записаться на прием
Многоводие — Диагностика и лечение
Диагностика
Если ваш лечащий врач подозревает многоводие, он или она проведет УЗИ плода. Этот тест использует высокочастотные звуковые волны для создания изображений вашего ребенка на мониторе.
Если первое УЗИ показывает признаки многоводия, ваш поставщик медицинских услуг может провести более подробное УЗИ. Он или она оценит объем амниотической жидкости (AFV), измерив самый большой и глубокий карман жидкости вокруг вашего ребенка. Значение AFV 8 сантиметров и более свидетельствует о многоводии.
Альтернативным способом измерения амниотической жидкости является измерение самого большого кармана в четырех конкретных частях матки. Сумма этих измерений составляет индекс амниотической жидкости (ИАЖ). AFI 25 сантиметров и более указывает на многоводие. Ваш лечащий врач также проведет подробное ультразвуковое исследование, чтобы диагностировать или исключить врожденные дефекты и другие осложнения.
Ваш лечащий врач может предложить дополнительное обследование, если у вас диагностировано многоводие. Тестирование будет основываться на ваших факторах риска, подверженности инфекциям и предыдущих оценках вашего ребенка. Дополнительные тесты могут включать:
- Анализы крови. Могут быть предложены анализы крови на инфекционные заболевания, связанные с многоводием.
- Амниоцентез. Амниоцентез — это процедура, при которой образец амниотической жидкости, содержащий клетки плода и различные химические вещества, вырабатываемые ребенком, берется из матки для анализа.
 Тестирование может включать анализ кариотипа, используемый для скрининга хромосом ребенка на наличие аномалий.
Тестирование может включать анализ кариотипа, используемый для скрининга хромосом ребенка на наличие аномалий.
Если у вас диагностировано многоводие, ваш лечащий врач будет внимательно следить за вашей беременностью. Мониторинг может включать следующее:
- Нестрессовый тест. Этот тест проверяет, как частота сердечных сокращений вашего ребенка реагирует на его движения. Во время теста вы будете носить на животе специальное устройство для измерения частоты сердечных сокращений ребенка. Вас могут попросить съесть или выпить что-нибудь, чтобы сделать ребенка активным. Устройство, похожее на зуммер, также можно использовать, чтобы разбудить ребенка и побудить его к движению.
- Биофизический профиль. Этот тест использует ультразвук для получения дополнительной информации о дыхании, тонусе и движениях вашего ребенка, а также об объеме амниотической жидкости в вашей матке. Его можно совмещать с нестрессовым тестом.

Дополнительная информация
- Амниоцентез
- УЗИ плода
- Глюкозная проба
- Нестрессовый тест
Лечение
Легкие случаи многоводия редко требуют лечения и могут пройти самостоятельно. Даже в тех случаях, которые вызывают дискомфорт, обычно можно справиться без вмешательства.
В других случаях лечение основного заболевания, например диабета, может помочь избавиться от многоводия.
Если у вас возникли преждевременные роды, одышка или боль в животе, вам может потребоваться лечение — возможно, в больнице. Лечение может включать:
- Дренаж избытка амниотической жидкости. Ваш лечащий врач может использовать амниоцентез для удаления избытка амниотической жидкости из матки. Эта процедура сопряжена с небольшим риском осложнений, включая преждевременные роды, отслойку плаценты и преждевременный разрыв плодных оболочек.
- Лекарства. Ваш поставщик медицинских услуг может назначить пероральный препарат индометацин (Indocin), чтобы помочь уменьшить выработку мочи плода и объем амниотической жидкости.
 Индометацин не рекомендуется применять после 31 недели беременности. Из-за риска проблем с сердцем плода может потребоваться мониторинг сердца вашего ребенка с помощью эхокардиограммы плода и ультразвуковой допплерографии. Другие побочные эффекты могут включать тошноту, рвоту, кислотный рефлюкс и воспаление слизистой оболочки желудка (гастрит).
Индометацин не рекомендуется применять после 31 недели беременности. Из-за риска проблем с сердцем плода может потребоваться мониторинг сердца вашего ребенка с помощью эхокардиограммы плода и ультразвуковой допплерографии. Другие побочные эффекты могут включать тошноту, рвоту, кислотный рефлюкс и воспаление слизистой оболочки желудка (гастрит).
После лечения ваш врач по-прежнему будет контролировать уровень амниотической жидкости примерно каждые одну-три недели.
Если у вас многоводие от легкой до умеренной степени, вы, скорее всего, сможете выносить ребенка до срока в 39 или 40 недель. Если у вас тяжелое многоводие, ваш лечащий врач обсудит подходящие сроки родов, чтобы избежать осложнений для вас и вашего ребенка.
Многоводие может вызывать беспокойство во время беременности. Работайте со своим поставщиком услуг по уходу за беременными, чтобы гарантировать, что вы и ваш ребенок получите наилучший уход.
Дополнительная информация
- Амниоцентез
Записаться на прием в клинику Mayo Clinic
Подготовка к приему
Скорее всего, вы начнете с разговора со своим лечащим врачом. Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Вот некоторая информация, которая поможет вам подготовиться к приему и узнать, чего ожидать от врача.
Что вы можете сделать
Перед визитом:
- Запишите любые симптомы, которые вы испытываете, в том числе, когда они впервые появились и как они изменились с течением времени.
- Запишите ключевую личную информацию, включая любые другие заболевания, от которых вы лечитесь.
- Составьте список всех лекарств, витаминов или пищевых добавок, которые вы принимаете.
- Попросите друга или члена семьи сопровождать вас, по возможности , на прием. Присутствие кого-то еще может помочь вам вспомнить что-то, что вы забыли или пропустили.
- Запишите вопросы, которые нужно задать своему врачу.
Подготовка списка вопросов поможет вам максимально эффективно проводить время с врачом. При многоводии необходимо задать следующие основные вопросы:
- Какие анализы мне нужны? Как скоро мне нужно пройти тестирование?
- Какой подход к лечению вы рекомендуете?
- Должен ли я соблюдать какие-либо ограничения активности?
- За какими неотложными признаками и симптомами следует следить дома?
- Как это состояние может повлиять на моего ребенка?
- Если я снова забеременею, произойдет ли это снова?
- У вас есть печатная информация, которую я могу взять с собой? Какие сайты вы рекомендуете для получения дополнительной информации?
Чего ожидать от вашего врача
Ваш врач, скорее всего, проведет медицинский осмотр и проведет некоторые анализы, включая ультразвуковое исследование. Он или она также может задать вам ряд вопросов, например:
Он или она также может задать вам ряд вопросов, например:
- Когда у вас впервые появились симптомы?
- Ваши симптомы были постоянными или случайными?
- У вас одышка?
- Испытываете ли вы дурноту или головокружение?
- Вы заметили увеличение отека? Вам кажется, что вы задерживаете больше жидкости, чем обычно?
- Что, по-видимому, улучшает ваши симптомы?
- Что, по-видимому, ухудшает ваши симптомы?
Персонал клиники Мэйо
Связанные
Связанные процедуры
Продукты и услуги
Причины, осложнения, обработка и доставка
Обзор
Виды тазовых предлежаний при беременности.Что такое тазовое предлежание?
Ягодичное предлежание или тазовое предлежание — это когда ноги или ягодицы вашего ребенка располагаются так, чтобы выйти из влагалища первыми. Головка вашего ребенка находится ближе всего к вашей груди, а его нижняя часть ближе всего к влагалищу. Большинство младенцев естественным образом двигаются, поэтому их голова во время родов должна выйти из влагалища первой. Ягодичное предлежание часто встречается на ранних сроках беременности, и большинство детей переходят в положение головой вперед к 36 неделе беременности. Это положение головой вперед называется предлежанием макушки и является наиболее безопасным положением для рождения.
Большинство младенцев естественным образом двигаются, поэтому их голова во время родов должна выйти из влагалища первой. Ягодичное предлежание часто встречается на ранних сроках беременности, и большинство детей переходят в положение головой вперед к 36 неделе беременности. Это положение головой вперед называется предлежанием макушки и является наиболее безопасным положением для рождения.
Насколько распространен казенный ребенок?
Существует небольшая вероятность того, что ваш ребенок не примет положение головой вперед до 37 недель беременности. Дети с тазовым предлежанием составляют от 3% до 4% всех доношенных беременностей.
В каком положении может находиться ребенок?
Существует несколько поз эмбриона, в которых может находиться ваш ребенок. В идеале, ваш ребенок должен располагаться головой вниз, лицом к вашей спине, а его подбородок прижат к груди.
Дети в тазовом предлежании могут находиться в нескольких различных положениях:
- Ягодичное предлежание : Ягодицы ребенка направлены на вагинальный канал, при этом его ножки торчат прямо перед его телом, а ступни у головы.

- Полное тазовое предлежание : Ягодицы ребенка направлены вниз, а бедра и колени согнуты (согнуты под себя).
- Тазобедренный сустав : Одна или обе ножки ребенка направлены вниз и родят раньше остальных частей тела.
- Поперечное расположение : Это форма тазового предлежания, когда ваш ребенок располагается горизонтально поперек матки, а не вертикально. Это заставит их плечо войти во влагалище первым.
Как тазовое предлежание влияет на беременность?
На вашу беременность обычно не влияет. Большинство детей с тазовым предлежанием рождаются здоровыми, хотя существует несколько повышенный риск некоторых врожденных дефектов. Движения вашего ребенка могут ощущаться немного по-другому. Вы почувствуете, как пинки вашего ребенка уходят в живот. Вы можете почувствовать твердый комок ближе к ребрам. Это голова вашего ребенка.
Если вы планировали вагинальные роды, тазовое предлежание может изменить эти планы. Когда у вашего ребенка тазовое предлежание, вагинальные роды могут быть сложными и опасными. Ваш лечащий врач может чувствовать себя комфортно при попытке вагинальных родов, но в большинстве случаев он порекомендует кесарево сечение (кесарево сечение).
Когда у вашего ребенка тазовое предлежание, вагинальные роды могут быть сложными и опасными. Ваш лечащий врач может чувствовать себя комфортно при попытке вагинальных родов, но в большинстве случаев он порекомендует кесарево сечение (кесарево сечение).
Как тазовое предлежание влияет на роды?
Если ваш ребенок родится в тазовом предлежании после 36 недель беременности, ваш план родов, скорее всего, изменится. Обычно рождение ребенка с тазовым предлежанием через естественные родовые пути небезопасно из-за риска травм. В большинстве случаев плановое кесарево сечение является самым безопасным способом родов. Некоторым медицинским работникам могут быть удобны вагинальные роды с тазовым предлежанием. В некоторых случаях можно перевернуть ребенка вниз головой, пока он еще находится в матке. Тогда ваш ребенок рождается головой вперед.
Симптомы и причины
Как определить, что у вашего ребенка тазовое предлежание?
Вы можете определить, является ли ваш ребенок тазовым предлежанием, особенно если у вас были прошлые беременности, когда ваш ребенок находился головой вперед. Места, где вы чувствуете комки и толчки, могут указывать на то, что у вашего ребенка тазовое предлежание. Сообщите своему лечащему врачу, где вы чувствуете движение. Они пощупают ваш живот или сделают УЗИ, чтобы подтвердить, что у вашего ребенка тазовое предлежание.
Места, где вы чувствуете комки и толчки, могут указывать на то, что у вашего ребенка тазовое предлежание. Сообщите своему лечащему врачу, где вы чувствуете движение. Они пощупают ваш живот или сделают УЗИ, чтобы подтвердить, что у вашего ребенка тазовое предлежание.
Почему у ребенка тазовое предлежание?
Не всегда известно, почему у ребенка тазовое предлежание. Некоторые факторы, которые могут повлиять на эту позицию:
- Вы ожидаете близнецов (близнецов или более). Это затрудняет для каждого ребенка занять правильное положение.
- Слишком много или слишком мало амниотической жидкости.
- Матка имеет ненормальную форму или имеет аномальные новообразования, такие как миомы. В большинстве случаев матка имеет форму перевернутой груши. Если она имеет другую форму, взрослому ребенку может не хватить места, чтобы занять свое положение.
- Плацента покрывает всю или часть шейки матки (состояние, называемое предлежанием плаценты).
- Ребенок недоношен.
 Это означает, что они находятся на сроке менее 37 недель беременности и, возможно, не повернулись в положение головой вперед.
Это означает, что они находятся на сроке менее 37 недель беременности и, возможно, не повернулись в положение головой вперед. - У вашего ребенка врожденный дефект, из-за которого он не поворачивается головой вниз.
Диагностика и тесты
Как диагностируется тазовое предлежание?
Ваш лечащий врач может определить, в какую сторону смотрит ваш ребенок, положив руки на определенные места на вашем животе. Ощупывая, где находятся головка, спина и ягодицы ребенка, обычно можно определить, какая часть тела ребенка должна выйти из влагалища первой. УЗИ может быть использовано для подтверждения положения ребенка.
Когда диагностируют тазовое предлежание?
Почти у всех детей в какой-то момент тазовое предлежание. По мере того, как ваша беременность прогрессирует, ваш ребенок естественным образом перейдет в положение головкой вниз — вероятно, между 32 и 36 неделями. Ваш лечащий врач пощупает ваш живот и определит, где находится ваш ребенок. Это произойдет во время большинства ваших назначений в третьем триместре. После 37 недель казенный ребенок обычно не поворачивается самостоятельно. Ваш лечащий врач обсудит с вами варианты доставки.
Это произойдет во время большинства ваших назначений в третьем триместре. После 37 недель казенный ребенок обычно не поворачивается самостоятельно. Ваш лечащий врач обсудит с вами варианты доставки.
Управление и лечение
Какие существуют варианты лечения тазового предлежания?
Если у вашего ребенка тазовое предлежание на 37 неделе беременности, ваш лечащий врач может:
- Постараться перевернуть ребенка в матке головой вперед.
- Запланируйте кесарево сечение.
- Запланируйте вагинальные роды.
Какие осложнения могут возникнуть при тазовом предлежании?
Осложнения при тазовом предлежании обычно не возникают до тех пор, пока не наступит время родов. Некоторых детей с тазовым предлежанием можно безопасно родить через влагалище.
Риски при попытке вагинального предлежания:
- Травмы ног или рук вашего ребенка, такие как вывихи или переломы костей.
- Проблемы с пуповиной. Пуповина может быть сплющена или перекручена во время родов.
 Это может привести к повреждению нервов или головного мозга из-за недостатка кислорода.
Это может привести к повреждению нервов или головного мозга из-за недостатка кислорода.
Будет ли мой врач пытаться перевернуть моего ребенка, если у него тазовое предлежание?
Если у вашего ребенка тазовое предлежание, ваш лечащий врач может рассмотреть возможность поворота вашего ребенка, чтобы вы могли родить через естественные родовые пути. В некоторых случаях попытка перевернуть ребенка может быть небезопасной или риски перевешивают преимущества.
Переворачивание ребенка может быть небезопасным, если у вас есть что-либо из следующего:
- Кровотечение из влагалища.
- Предлежание плаценты. Это когда плацента полностью или частично покрывает шейку матки.
- Нереактивный нестрессовый тест.
- Аномально маленький ребенок.
- Низкий уровень амниотической жидкости.
- Низкая или высокая частота сердечных сокращений плода.
- Преждевременный разрыв плодных оболочек.
- Близнецы или множественные.

Наиболее распространенный метод, используемый для переворачивания ребенка с тазовым предлежанием, называется наружным поворотом головы (ECV). Это выполняется вашим лечащим врачом примерно на 37 неделе беременности. Эта процедура выполняется в больнице только в случае возникновения чрезвычайной ситуации. Это включает в себя размещение рук на вашем животе и сильное давление, чтобы перевернуть ребенка в положение головой вниз, пока он все еще находится в матке. Он эффективен примерно на 65% и несет в себе некоторые риски.
Каковы риски переворачивания ребенка с тазовым предлежанием?
Риски ECV включают следующее:
- Преждевременные роды.
- Преждевременный разрыв амниотического мешка.
- Потеря крови у вас или у вашего ребенка.
- Экстренное кесарево сечение.
- Ваш ребенок может вернуться в тазовое предлежание.
Хотя риск возникновения этих осложнений невелик, некоторые медицинские работники предпочитают не пытаться перевернуть ребенка с тазовым предлежанием.
Будет ли мой тазовый ребенок переворачиваться самостоятельно?
Большинство младенцев переворачиваются головкой вниз еще до того, как они достигнут полного срока (37 недель). Если в это время ваш ребенок все еще находится в ягодичном предлежании, ваш лечащий врач определит, сможете ли вы рожать естественным путем или вам потребуется кесарево сечение.
Как мне перевернуть ребенка, если у него тазовое предлежание?
Некоторые женщины используют домашние методы, чтобы перевернуть ребенка головой вперед. Они могут помочь, но научных доказательств того, что они работают, нет.
- Положение моста : Лягте на пол, согнув ноги и поставив ступни на землю. Поднимите бедра и таз в положение моста. Удерживайте это положение в течение 10 или 15 минут несколько раз в день.
- Поза ребенка : Отдохните в позе ребенка от 10 до 15 минут. Это поможет расслабить мышцы таза и матку. Вы также можете раскачиваться вперед и назад на руках и коленях или делать круговые движения тазом, чтобы стимулировать активность.

- Музыка : Поместите наушники или динамик на дно матки, чтобы побудить ребенка повернуться.
- Температура : Попробуйте положить что-нибудь холодное на верхнюю часть живота, где находится голова ребенка. Затем положите что-нибудь теплое на низ живота.
Техника хиропрактики, называемая техникой Вебстера, также может помочь расслабить матку. Некоторые поставщики даже рекомендуют иглоукалывание. Оба эти метода должны выполняться профессионалом, рекомендованным вашим лечащим врачом.
Профилактика
Как снизить риск рождения ребенка с тазовым предлежанием?
Вы ничего не можете сделать, чтобы ваш ребенок не находился в ягодичном предлежании. Если ваш ребенок находится в ягодичном предлежании, это не потому, что вы сделали что-то не так.
Перспективы/прогноз
Можно ли родить через естественные родовые пути с тазовым предлежанием?
Можно родить ребенка в тазовом предлежании через естественные родовые пути. Это может быть более опасно для малыша, и риск травмы намного выше. Если пуповина сдавливается во время родов, ребенок может быть лишен кислорода, что может повредить его мозг и нервы. Пуповина также может соскользнуть с шеи или рук ребенка, причинив травму. Медицинские работники имеют различные уровни комфорта при вагинальных родах у детей с тазовым предлежанием. Поговорите со своим врачом о рисках и преимуществах различных типов родов для ребенка с тазовым предлежанием.
Это может быть более опасно для малыша, и риск травмы намного выше. Если пуповина сдавливается во время родов, ребенок может быть лишен кислорода, что может повредить его мозг и нервы. Пуповина также может соскользнуть с шеи или рук ребенка, причинив травму. Медицинские работники имеют различные уровни комфорта при вагинальных родах у детей с тазовым предлежанием. Поговорите со своим врачом о рисках и преимуществах различных типов родов для ребенка с тазовым предлежанием.
Жить с
Когда мне следует обратиться к поставщику медицинских услуг?
Если во время беременности у вас возникнут какие-либо из следующих симптомов, обратитесь к врачу:
- Сильные спазмы или схватки.
- Вагинальное кровотечение.
Какие вопросы я должен задать своему врачу?
Узнав, что у вашего ребенка тазовое предлежание, вы можете опасаться родов. Совершенно естественно иметь вопросы. Некоторые вопросы, которые следует задать своему врачу, могут включать:
- Как определить, что у моего ребенка тазовое предлежание?
- С моим ребенком все в порядке?
- Каковы преимущества и риски переворачивания моего ребенка?
- Какие у меня есть варианты родов, если мой ребенок остается в тазовом предлежании?
- Какие риски для здоровья моего ребенка и меня, если они родятся с тазовым предлежанием?
Часто задаваемые вопросы
Вызывают ли врожденные дефекты тазовое предлежание?
Врожденные дефекты немного чаще встречаются у детей с тазовым предлежанием. Это может быть причиной того, что ребенок не перешел в положение головкой вниз. Большинство детей с тазовым предлежанием при родах рождаются без каких-либо осложнений со здоровьем.
Это может быть причиной того, что ребенок не перешел в положение головкой вниз. Большинство детей с тазовым предлежанием при родах рождаются без каких-либо осложнений со здоровьем.
Понадобится ли мне кесарево сечение, если у моего ребенка тазовое предлежание?
В большинстве случаев кесарево сечение является самым безопасным способом родов при тазовом предлежании. Ваши риски развития осложнений намного выше, если вы пытаетесь родить ребенка в тазовом предлежании через влагалище. Тем не менее, некоторые медицинские работники могут чувствовать себя комфортно, выполняя вагинальные роды в тазовом предлежании.
Как начинаются роды, если у ребенка тазовое предлежание?
Наличие тазового предлежания не изменяет некоторые из первых признаков родов, такие как схватки или разрыв плодных оболочек. В большинстве случаев ваш лечащий врач порекомендует плановое кесарево сечение. Если ваши роды запланированы, у вас может не быть никаких родовых симптомов.
Если вы рожаете и отправляетесь в больницу для родов, ваш врач в последний раз подтвердит положение вашего ребенка.







 Тестирование может включать анализ кариотипа, используемый для скрининга хромосом ребенка на наличие аномалий.
Тестирование может включать анализ кариотипа, используемый для скрининга хромосом ребенка на наличие аномалий.
 Индометацин не рекомендуется применять после 31 недели беременности. Из-за риска проблем с сердцем плода может потребоваться мониторинг сердца вашего ребенка с помощью эхокардиограммы плода и ультразвуковой допплерографии. Другие побочные эффекты могут включать тошноту, рвоту, кислотный рефлюкс и воспаление слизистой оболочки желудка (гастрит).
Индометацин не рекомендуется применять после 31 недели беременности. Из-за риска проблем с сердцем плода может потребоваться мониторинг сердца вашего ребенка с помощью эхокардиограммы плода и ультразвуковой допплерографии. Другие побочные эффекты могут включать тошноту, рвоту, кислотный рефлюкс и воспаление слизистой оболочки желудка (гастрит).
 Это означает, что они находятся на сроке менее 37 недель беременности и, возможно, не повернулись в положение головой вперед.
Это означает, что они находятся на сроке менее 37 недель беременности и, возможно, не повернулись в положение головой вперед. Это может привести к повреждению нервов или головного мозга из-за недостатка кислорода.
Это может привести к повреждению нервов или головного мозга из-за недостатка кислорода.