инструкция к препарату, дозировка и отзывы
Как применять активированный уголь при рвоте у ребенка? Это частый вопрос. Разберемся в нем подробнее.
Это лекарственное средство можно считать одним из самых популярных препаратов, имеющихся в домашней аптечке практически у каждой семьи. Его применяют при различных болезнях пищеварительной системы, а также для очищения организма. Многие считают данное средство эффективным и безопасным. Однако так ли это на самом деле и можно ли давать активированный уголь при рвоте ребенку? Как он воздействует на детский организм? Как правильно лечить маленьких пациентов?
Рвота у ребенка чаще всего связана с отравлением либо вирусной инфекцией (ротавирусом). Для лечения данных патологий используются различные сорбенты, к группе которых также относится и активированный уголь.
Форма выпуска и состав
Активированный уголь производится многими отечественными компаниями, поэтому на упаковке всегда указана аббревиатура фирмы-производителя. Все средства под таким названием — один и тот же препарат в таблетках, содержащий в качестве основного вещества активированный уголь. Его количество в одной таблетке, как правило, составляет 250 мг (у определенных производителей - по 500 мг), а дополнительными ингредиентами данного лекарства выступают тальк и картофельный крахмал. Таблетки имеют круглую форму, черный цвет, слегка шероховатую поверхность. Зачастую расфасованы в блистеры или бумажные упаковки по 10 штук. В аптеках отпускаются как по 1 блистеру, так и коробками по 20 или более, вместе с аннотацией по использованию.
Все средства под таким названием — один и тот же препарат в таблетках, содержащий в качестве основного вещества активированный уголь. Его количество в одной таблетке, как правило, составляет 250 мг (у определенных производителей - по 500 мг), а дополнительными ингредиентами данного лекарства выступают тальк и картофельный крахмал. Таблетки имеют круглую форму, черный цвет, слегка шероховатую поверхность. Зачастую расфасованы в блистеры или бумажные упаковки по 10 штук. В аптеках отпускаются как по 1 блистеру, так и коробками по 20 или более, вместе с аннотацией по использованию.
Механизм действия. Почему рекомендуют активированный уголь при рвоте?
Лекарственное средство относится к адсорбирующим препаратам, поскольку обладает свойством впитывать различные токсические вещества. Это связано с существенной поверхностной активностью этих таблеток. Лекарство изготавливается из сырья, содержащего углерод, скорлупу кокосов, древесину, бурый уголь, торф и так далее.
Первоначально сырье помещается в специальную камеру, куда не поступает кислород, и подвергается воздействию очень высоких температур. Для того чтобы у таблетки было много пор, за счет которых она имеет высокие впитывающие способности, дополнительно применяется процесс активирования, который предусматривает паровую обработку угля либо воздействие на него определенными веществами при нагревании. В результате данных процессов образуется пористый состав.
Для того чтобы у таблетки было много пор, за счет которых она имеет высокие впитывающие способности, дополнительно применяется процесс активирования, который предусматривает паровую обработку угля либо воздействие на него определенными веществами при нагревании. В результате данных процессов образуется пористый состав.
Многим родителям интересно, можно ли давать активированный уголь при рвоте ребенку?
Когда вещество попадает в пищеварительную систему, оно препятствует всасыванию в кровоток различных токсических соединений, медикаментозных веществ (снотворных, сульфаниламидов, гликозидов), алкалоидов, производных фенола, солей металлов и прочих. Именно такое действие активированного угля способствует устранению симптомов передозировки лекарствами и всевозможных отравлений. Тем не менее данный медикамент плохо впитывает соли железа, щелочи и кислоты, а также не справляется с отравлением метанолом, этиленгликолем и цианидами.
Помимо разнообразных токсинов и медикаментов таблетки активированного угля могут впитывать газы, при этом не раздражая слизистые оболочки. Медикамент не всасывается и не видоизменяется в организме, а выводится через пищеварительный тракт в течение суток в первоначальном виде.
Медикамент не всасывается и не видоизменяется в организме, а выводится через пищеварительный тракт в течение суток в первоначальном виде.
Для того чтобы его воздействие было максимальным, принимать активированный уголь при рвоте необходимо в первые часы от начала отравления или возникновения отрицательных симптомов.
Показания к использованию детьми
Данный медикаментозный препарат используется для лечения детей при разнообразных проблемах в работе пищеварительной системы. Лекарство эффективно при рвоте, диарее, вздутии живота и других диспепсических проявлениях. Активированный уголь используют при следующих патологических состояниях у ребенка:
- метеоризм;
- пищевые токсикоинфекции;
- вирусный гепатит;
- бактериальная диарея;
- ротавирусная инфекция;
- заражение сальмонеллами;
- дизентерия;
- гастрит;
- функциональная диарея;
- избыточное образование соляной кислоты в желудке.
Активированный уголь помогает при рвоте довольно быстро.
При отравлениях
Еще одним из самых распространенных показаний к применению данного лекарства у детей являются отравления, которые сопровождаются рвотой и расстройствами стула. Препарат часто назначают при превышении доз разных медицинских средств и при отравлении тяжелыми металлами. Многие специалисты также выписывают активированный уголь при аллергических реакциях у детей, с целью как можно быстрее вывести аллергены из организма. Медикамент применяется при атопическом дерматите, крапивнице и других аллергических патологиях.
Не менее эффективными данные таблетки считаются при ожоговой болезни у детей, а также при повышении уровня азота и билирубина в крови, что можно наблюдать при почечной недостаточности в хронической форме, а также при заболеваниях печени. При данных патологиях активированный уголь будет способствовать выведению лишнего билирубина и иных токсинов из организма.
Медикаментозное средство также может назначаться детям, которым предстоит рентгенологическое или эндоскопическое обследование. В данном случае задачей применения препарата «Активированный уголь» становится снижение газообразования в кишечнике.
В данном случае задачей применения препарата «Активированный уголь» становится снижение газообразования в кишечнике.
Можно при рвоте давать ребенку активированный уголь и с какого возраста?
С какого возраста разрешено лекарство?
Применять препарат детям допустимо с самого рождения, то есть данное лекарство может быть назначено врачом как младенцу или годовалому ребенку, так и малышу постарше. Однако в первые годы жизни данное средство используется исключительно по назначению специалиста при острых патологиях, к примеру, при отравлениях. Давать активированный уголь при рвоте и поносе маленьким детям без назначения специалиста не рекомендуется.
Противопоказания
Активированный уголь принято считать безвредным и безопасным лекарственным средством, однако даже у него имеются определенные противопоказания. Хоть их перечень и небольшой, но касается в первую очередь детей. Так, лечение данным сорбентом запрещено при эрозивных поражениях пищеварительных органов, а также при кишечных или желудочных кровотечениях. Помимо этого, лекарственный препарат не используется в случае гиперчувствительности, что хоть и крайне редко, но встречается у некоторых детей. Не следует давать активированный уголь при рвоте детям, страдающим атонией кишечника.
Помимо этого, лекарственный препарат не используется в случае гиперчувствительности, что хоть и крайне редко, но встречается у некоторых детей. Не следует давать активированный уголь при рвоте детям, страдающим атонией кишечника.
Побочные явления
Кал ребенка после приема данного медикамента обычно приобретает черный цвет, однако это не должно пугать родителей, поскольку изменение цвета каловых масс не связано с вредным воздействием угля на организм ребенка. У некоторых детей данный медикаментозный препарат может спровоцировать запоры либо, наоборот, разжижение стула, а также диспепсию. Если давать активированный уголь детям в течение длительного периода времени, это может отрицательно сказаться на всасывании кальция, витаминов, белка и прочих полезных веществ.
Способы применения и дозировка
Таблетки необходимо проглатывать и запивать водой. Детям, которые еще не научились правильно их употреблять, активированный уголь рекомендуется измельчать в ложке до получения однородной массы. К ней добавляют немного воды, и данную суспензию дают ребенку. Не рекомендуется совмещать прием лекарства «Активированный уголь» и пищи, поскольку медикамент действует лучше всего, если принимать его за 1-2 часа до либо после того, как ребенок поест.
К ней добавляют немного воды, и данную суспензию дают ребенку. Не рекомендуется совмещать прием лекарства «Активированный уголь» и пищи, поскольку медикамент действует лучше всего, если принимать его за 1-2 часа до либо после того, как ребенок поест.
Дозировку медикамента для каждого ребенка необходимо рассчитывать по весу. Как правило, при острой диарее и рвоте рекомендуется 50 мг угля на килограмм массы тела ребенка. К примеру, когда симптомы кишечного заболевания появились у ребенка 4 лет с весом 20 кг, то ему на один прием требуется 4 таблетки активированного угля.
При отравлении данное лекарственное средство следует давать детям после промывания желудка в высоких дозировках. Максимальное количество угля – 0,2 грамма на 1 килограмм веса пациента. Например, опасное состояние наблюдается у 3-летнего малыша, который весит 17,5 кг. Максимальной дозировкой для него будет 3,5 грамма действующего вещества, что равно 14 таблеткам препарата.
Можно активированный уголь при рвоте у ребенка растолочь и растворить в воде, чтобы удобнее его было принимать.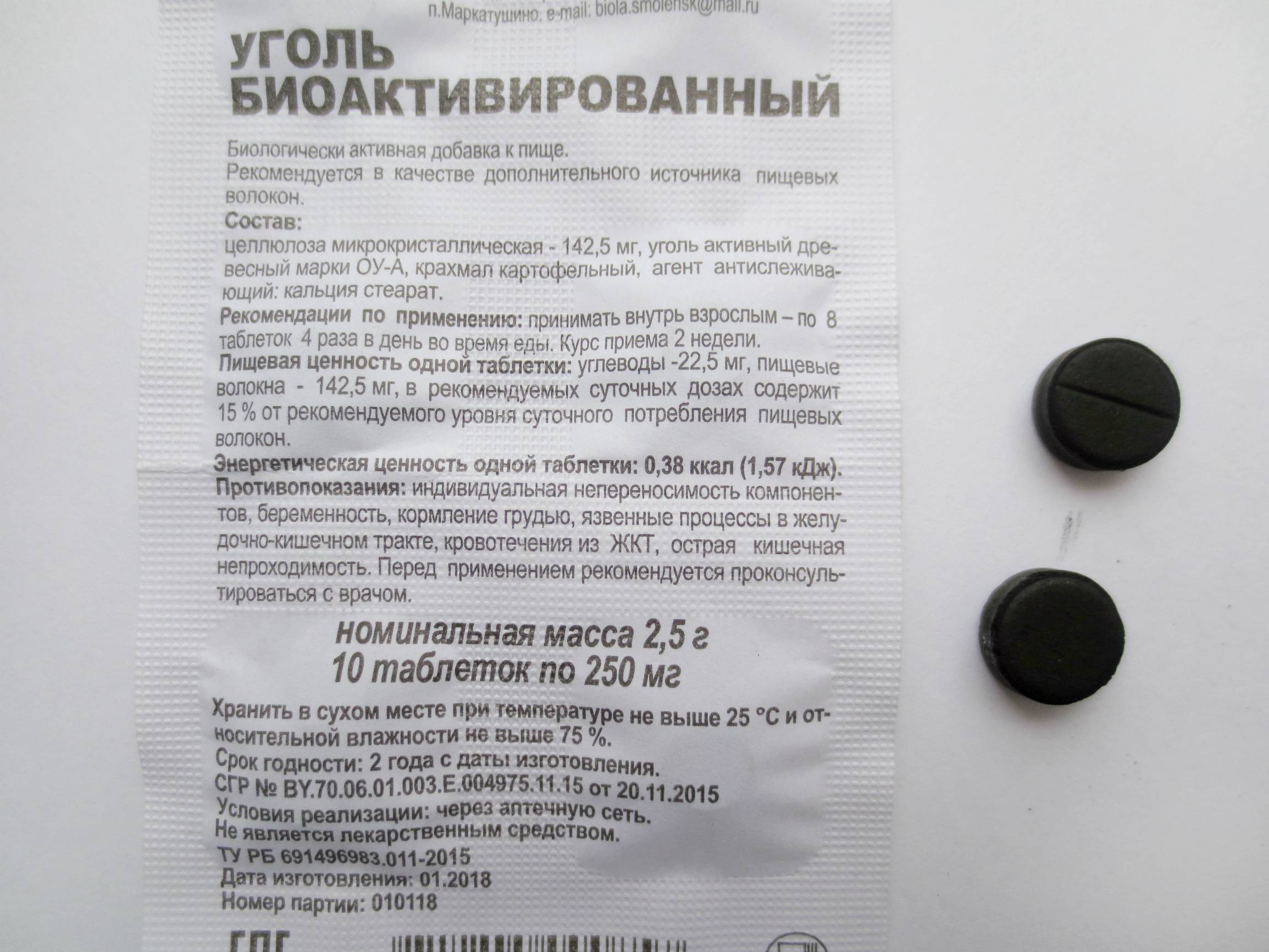
Длительность применения
Длительность использования данного медикамента зависит от причины, спровоцировавшей патологическое состояние у детей. К примеру, если у ребенка отравление, медикаментозное средство принимается несколько дней до нормализации самочувствия. При ротавирусной инфекции, сальмонеллезе или других кишечных инфекциях специалисты зачастую назначают принимать лекарство 2-3 дня. При метеоризме — от 3 до 7 дней.
В определенных случаях требуется более продолжительная терапия, однако дольше 14 дней давать детям активированный уголь не рекомендуется.
Передозировка
При превышении рекомендуемой дозировки у детей возможно возникновение следующих патологических признаков: тошнота, общая слабость, сильная диарея, головная боль или рвота. Поскольку медикамент не всасывается, в данной ситуации можно использовать симптоматические средства, пока состояние ребенка не нормализуется.
Передозировка активированным углем грозит потерей организмом полезных веществ – калия и кальция, что крайне опасно для сердца и сосудов, а также грозит развитием дисбактериоза и понижением иммунитета.
Можно ли активированный уголь при рвоте совмещать с другими средствами?
Лекарственное взаимодействие
Из-за сильного адсорбирующего воздействия лекарственное средство «Активированный уголь» не рекомендуется давать детям одновременно с другими медикаментами, поскольку это снижает их всасывание, что приводит к более слабому терапевтическому эффекту.
По данной причине прием сорбента и другого медицинского препарата должен осуществляться с перерывом в два часа.
Теперь понятно, как давать ребенку активированный уголь при рвоте.
Аналоги препарата
Вместо активированного угля можно давать ребенку другие медикаментозные средства с тем же веществом, например, препараты «Сорбекс» или «Карбопект», которые выпускают в капсулах. Помимо этого, существует медикамент, в котором к активированному углю для повышения эффективности добавлен оксид алюминия. Это порошок для суспензий «Энтерумин». Детям он назначается по различным показаниям, например, при гепатитах, кишечных инфекциях или аллергических реакциях.
Кроме препаратов активированного угля специалист может рекомендовать энтеросорбенты, содержащие другие действующие вещества, к примеру:
- «Полисорб МП» — выводит токсины и патогенные соединения за счет коллоидного диоксида кремния. Производится в виде порошка для суспензий и применяется в отношении детей любого возраста при отравлениях, диарее, почечной недостаточности и т. д.
- «Смекта» — лекарство, содержащее в составе алюмосиликат (натуральный компонент) и выпускающееся в порошках с ароматом апельсина или ванили. Препарат выписывают детям при лечении антибиотиками, пищевой аллергии, рвоте, боли в животе.
- «Энтеросгель» — сорбент, который действует благодаря полигидрату полиметилсилоксана и производится в виде геля. Препарат связывает вредные вещества, не травмируя пищеварительный тракт. Востребован при гепатитах, дисбактериозе, кишечной инфекции и прочих проблемах.
- «Полифепан» — энтеросорбент, в составе которого содержится гидролизный лигнин, получаемый при переработке хвойных пород деревьев.
 Эффективен при отравлениях, ожогах, пищевой аллергии, астме и других заболеваниях. Можно применять в любом возрасте.
Эффективен при отравлениях, ожогах, пищевой аллергии, астме и других заболеваниях. Можно применять в любом возрасте.
Рекомендуется заранее изучить инструкцию к углю активированному. При рвоте детям такой препарат поможет практически сразу.
Отзывы
Данный медикамент уже очень давно существует на фармакологическом рынке и известен практически всем родителям. Его используют при возникновении у детей рвоты, тошноты, при кишечных инфекциях и метеоризме. Многие родители предпочитают именно это лекарство, поскольку оно является проверенным временем препаратом. Другие используют более современные энтеросорбенты и объясняют это тем, что активированный уголь выпускается в таблетках, которые не каждый ребенок соглашается принимать. Многие дети испытывают затруднение с проглатыванием препарата в данной лекарственной форме, поэтому для них назначают сорбенты в гелях либо суспензиях. Еще один негативный фактор: за один прием ребенку необходимо выпить сразу несколько таблеток, с чем также наблюдаются определенные трудности.
В целом в отзывах содержится много информации об эффективности активированного угля при рвоте у ребенка, и используется он довольно часто.
Пищевое отравление у ребенка – правила профилактики и лечения
Многие привыкли относиться к легким формам пищевых отравлений, как к некой неизбежности, которая рано или поздно настигнет каждого. Часты случаи, когда даже при лечении детей родители не прибегают к помощи врачей, а обходятся «стандартным» набором средств из бабушкиных рецептов или рекламы по телевизору. Промывание желудка марганцовкой, прием активированного угля или какого-то другого абсорбента, вот обычный набор в руках «опытного» родителя. Однако далеко не все четко понимают суть интоксикации организма, не все могут правильно определить её природу и предугадать последствия. Далеко не всем известно и то, что в некоторых случаях отравления могут вызывать смертельно опасные бактерии, например, ботулизм, а еще иногда бывает, что под симптомами интоксикации организма скрыто совершенно другое заболевание, допустим, тепловой удар. И пока родители пытаются побороть ложное отравление ребенка, они теряют драгоценное время, что может привести к резкому ухудшению состояния и тяжелым последствиям.
И пока родители пытаются побороть ложное отравление ребенка, они теряют драгоценное время, что может привести к резкому ухудшению состояния и тяжелым последствиям.
Учитывая всё вышесказанное, следует заметить, что родителям не стоит заниматься самолечением, даже если им и кажется, что это пищевое отравление у ребенка и что они сами быстро справятся. Мы рекомендуем всегда прибегать к врачебной медицинской помощи, хотя по возможности и предпринять некоторые действия для облегчения состояния ребенка. Опишем, как не допустить пищевую интоксикацию и как поступить, если она наступила.
Еще мы советуем прочесть материал «Защита детей от солнца», в котором вы узнаете об опасностях исходящих от палящего летнего солнца, о распространенных мифах по этому поводу и о правильных методах защиты. Если вы воспитываете подростка и стали замечать странности в его поведении, то мы рекомендуем прочесть важную статью об распространенных признаках наркомании у подростков.
У ребенка пищевое отравление не наступит, если взрослые будут соблюдать простые правила
Пищевое отравление детей – возможные пути интоксикации и их симптомы
Помните, что пищевому отравлению особенно подвержены младенцы и дети дошкольного и младшего школьного возраста, так как у них еще недостаточно сильная имунная система. Пищевое отравление у детей, так же как и у взрослых чаще всего наступает при употреблении еды, которая заражена микробами. Разделяют проявления в двух формах – токсикоинфекция, а также интоксикация.
Пищевое отравление у детей, так же как и у взрослых чаще всего наступает при употреблении еды, которая заражена микробами. Разделяют проявления в двух формах – токсикоинфекция, а также интоксикация.
Обычно токсикоинфекцию вызывают микробы, принадлежащие группе сальмонелл, а также паракишечная и кишечная палочки. Учтите, что сальмонеллы очень распространены, они часто заражают кишечники птиц и животных. А когда организм животного ослабевает и соответственно его защитные функции тоже, сальмонеллы заражают все внутренние органы. Такое мясо, попав на стол к людям после слабой термообработки, вызывает отравление. Также сальмонеллами могут заражаться яйца, паштеты, молоко, сыр, рыба и творог. Симптомы отравления обычно возникают спустя несколько часов или же позже в зависимости от дозы, организма и характера отравления. У ребенка начинается тошнота, рвота, головная боль, стул – частый и жидкий, температура тела повышается. Болезнь длится от двух суток до недели и в подавляющем большинстве случаев заканчивается выздоровлением.
Пищевая интоксикация детского организма происходит вследствие приема пищи, которая содержит яды в виде продуктов жизнедеятельности микробов. Называют их – токсины. Чаще всего подобные отравления вызваны стафилококком. Он, как правило, попадает в готовые блюда от тех, кто имеет гнойничковые болезни кожи. Распространены отравления через торты, мороженное, пирожные, колбасу, ветчину, сосиски и так далее. Даже при попадании в сырые продукты этот токсин не просто уничтожить. При температуре кипения он не разрушается несколько часов. Симптомы отравления обычно проявляются по времени так же, как и при токсикоинфекции. Клиническая картина и ход болезни схожи.
Ботулизм вызывает очень опасное отравление организма, которое без срочного медицинского вмешательства может закончиться смертью ребенка. Бактерии ботулизма активно размножаются в бескислородной среде и выделяют сильный токсин. Он разрушается спустя 20-ть минут кипячения, но чтобы уничтожить сами споры необходимо поддерживать температуру 120 градусов по Цельсию в течение 10-ти минут.
Обратите внимание, что споры ботулизма может содержать законсервированный мед, причем даже тот, который произведен в промышленных условиях. Поэтому ни в коем случае не давайте такой мед детям до одного года, у них может развиться детский ботулизм. А для взрослых он, как правило, безвреден.
Поэтому ни в коем случае не давайте такой мед детям до одного года, у них может развиться детский ботулизм. А для взрослых он, как правило, безвреден.
У младенцев ботулизм, как правило, начинается именно с запора, потом малыш начинает плохо делать сосательные движения и с трудом глотает, у него начинают слабеть веки, он слабо издает звуки или слова, развивается общее бессилие.
Небактериальные отравления происходят обычно из-за употребления ядовитых грибов, рыбы или позеленевшего от света картофеля, который накапливает под своей кожурой ядовитый соланин. Многие грибы ядовиты по своей природе, причем есть много ложных грибов, запомните, что детям не рекомендуется вообще давать в пищу грибы до 12 лет. Особенно часто травятся грибами – строчками, которые очень похожи на съедобные сморчки. Только у строчков при сухих погодных условиях развивается ядовитая гельвелловая кислота – очень сильнодействующий яд, устойчивый к нагреванию. Обратите внимание на фотографии и избегайте покупки и сбора подобных грибов.
Ядовитый — строчок. Съедобный сморчок.
Отравление токсинами некоторых рыб может быть из-за их неправильной обработки или транспортировки. Например, у скумбрии выделяются яды в случае её несвоевременной заморозки. Еще учтите, что детям категорически нельзя давать японские суши с рыбой или креветками, которые так же могут служить источником опасных отравлений.
Пищевое отравление детей – профилактика заболеваний
Приведем основные правила профилактики пищевых отравлений у детей:
- Первое и главное правило взрослые должны помнить еще со школьной скамьи: «мойте руки перед едой», причем это не просто общий лозунг, а жизненно важная необходимость. Мытье рук перед приемом пищи в несколько раз снижает риск отравления.
- Далее, второе правило – тщательно мойте продукты, которые употребляете в сыром виде – овощи и фрукты. Не давайте детям сырое молоко и яйца. Пастеризованное молоко с магазина так же рекомендуется кипятить.
- Не позволяйте детям употреблять в пищу «взрослые» продукты, такие как японские суши, копченая рыба, грибы и так далее.

- Мясо птиц, животных, должно проходить тщательную температурную обработку, пользуйтесь правилом: «мясо не переваришь». Это же касается рыбы, морепродуктов и яиц.
- Храните в холодильнике скоропортящиеся продукты только в течение их срока годности и в емкости с закрытой крышкой. Помните, что очень быстро портятся торты, пирожные с кремом, салаты с майонезом, открытые пакеты с продуктами и напитками, в которых нет консервантов, например, натуральные соки. Запомните ориентировочное время хранения популярных продуктов в холоде до 8 градусов (без холода оно намного меньше, а иногда продукты вообще не подлежат хранению без холода). Конечно, современные консерванты могут продлить жизнь некоторым продуктам, но надо ли вам напрасно рисковать здоровьем своих детей.

- Творожная масса, творожный крем или сырки – в холоде до 24 часов (без холода хранить нельзя).
- Пирожки жаренные с мясом или рыбой — в холоде до 24 часов, в прохладном месте до 12 часов.
- Пирожное со сливочным кремом – в холоде до 6 С° время хранения до 36 часов, в прохладном месте до 12 часов.
- Пирожное с заварным кремом – в холоде до 6 часов, без холода хранить нельзя.
- Подавайте горячие рыбные или мясные блюда на стол вскоре после приготовления, не храните портящиеся продукты вне холодильника.
- При покупке и перед употреблением всегда проверяйте срок годности продуктов.
- Не покупайте очень ранние фрукты и овощи (например, помидоры, арбузы, дыни или клубнику), в них, как правило, много химических стимуляторов роста, которые могут вызвать острое отравление.
- Не покупайте еду в сомнительных местах с рук или лотков. Особенно в жаркое время года, особенно на пляже, особенно мясные продукты (чебуреки, беляши и т.д.) особенно детям! Помните, что мясо на солнце уже спустя 20-30 минут может превратиться в яд.

Действия родителей, если у ребенка пищевое отравление
Обеспечение медицинской помощи при отравлении
При пищевом отравлении ребенка самое главное оперативно обеспечить ребенку медицинскую помощь. Если вы в отпуске, то обратитесь к администрации гостиницы или базы отдыха, чтобы они приняли неотложные меры. Если же вы дома, то в зависимости от ситуации вызывайте врача, неотложную или скорую медицинскую помощь. В случае резкого ухудшения состояния сразу звоните в скорую помощь (даже если до этого вы вызвали врача на дом), к опасным синдромам относится: рвота или понос с кровью, бред, галлюцинации, потеря сознание, асфиксия (ребенок задыхается), ослабление пульса, синюшность кожных покровов (ребенок начинает синеть).
Всегда сохраняйте спокойствие, не пугайте, а наоборот успокаивайте ребенка. Четко и подробно опишите по телефону медицинскому работнику суть проблемы и симптоматику, попросите дать общие рекомендации по телефону, что вам надо делать до приезда скорой или врача.
Учтите, что симптомы болезни могут лишь быть похожи на отравление, а на самом деле это может быть совсем другое заболевание, например, солнечный удар. Лишь врач может квалифицированно поставить диагноз.
Общие действия при отравлении ребенка
Если вы уверены, что у ребенка именно пищевое отравление (желательно проконсультировавшись с врачом по телефону), то перво-наперво обеспечьте освобождение желудка от пищи, которая вероятнее всего и явилась причиной болезни. Для этого дайте ребенку выпить много теплой кипяченой воды, а потом вызовите рвоту путем надавливания на корень языка. Повторять процедуру надо до тех пор пока рвотные массы не будут выходить чистыми, без кусков еды и слизи. Мы НЕ РЕКОМЕНДУЕМ без совета с врачом промывать желудок марганцовкой (перманганатом калия). Но если вы и задумали делать такой раствор, то используйте либо капли, либо в случае с кристалликами аккуратно перелейте раствор в другую посуду, чтобы избежать внутреннего ожога мелкими частицами. Помните, что раствор марганцовки должен быть слабо-розовым, и не давайте марганцовку детям до 5 лет.
Помните, что раствор марганцовки должен быть слабо-розовым, и не давайте марганцовку детям до 5 лет.
Для удаления всосавшихся вредных веществ и токсинов из кишечника ребенка примените сорбенты. Это вещества, которые втягивают токсины в себя, а затем выводят их из организма. Популярными препаратами являются: активированный уголь, Полифепан, Карболонг. Но помните, что в некоторых случаях – при язвенных и эрозивных поражениях кишечника и желудка, эти препараты могут быть противопоказаны. Очень популярен препарат Энтеросгель, он не раздражает слизистые оболочки и обладает отличными сорбирующими свойствами токсинов, причем сорбирует и билирубин.
При отравлениях, которые сопровождаются поносом и метеоризмом можно применить Бифилакт экстра или Экстралакт, они также содержат микробные компоненты, восстанавливающие нормальную кишечную флору. Еще неплохо применять Смекту – она защищает воспаленные слизистые поверхности от воздействия вирусов и токсинов и восстанавливает стул. Учтите, что Имодиум (Лоперамид) не рекомендуется самостоятельно применять при пищевом отравлении, так как при неправильном использовании возможно еще более активное всасывание вредных веществ в кровь.
В любом случае не занимайтесь самолечением пищевого отравления ваших детей, всегда консультируйтесь с врачом!
Статья сайта -«Безопасность детей»
активированный уголь при рвоте у ребенка — 25 рекомендаций на Babyblog.ru
Евгений Александрович Щербина, инфекционист, написал очень хорошую статью на тему кишечных инфекций.
Что такое острая кишечная инфекция?
Острая кишечная инфекция (ОКИ) — это инфекционное воспаление желудка и кишечника, которое проявляется диареей (жидкий стул более 3-х раз в сутки) иногда тошнотой, рвотой и повышением температуры тела. Примерно в 80% случаев кишечная инфекция вызывается вирусами (очень часто это ротавирус), то есть применение антибиотиков не будет иметь никакого эффекта.
Чего нужно бояться при кишечной инфекции и как не попасть в больницу
Самое опасное для ребенка с поносом и рвотой — обезвоживание. Именно из-за него приходится госпитализировать ребенка, если родители не смогли его отпоить. Как этого не допустить мы с вами очень подробно разберем ниже.
Как этого не допустить мы с вами очень подробно разберем ниже.
Что мне делать, если мой ребенок заболел ОКИ?
Чаще всего нетяжелые кишечные инфекции можно лечить в домашних условиях. При появлении симптомов заболевания вам желательно связаться со своим врачом и предупредить его, что ваш ребенок заболел, и подробно описать всю ситуацию. Диарея и рвота (да плюс еще и повышение температуры) — это потеря воды и солей, а значит первое и основное, что должны сделать родители — восполнить уже имеющиеся потери и постоянно компенсировать то, что будет теряться дальше.
Сколько давать жидкости?
В среднем для отпаивания ребенка при острой кишечной инфекции нужно примерно 100 мл на каждый килограмм массы тела (1000 мл для малыша весом 10 кг), но может понадобиться и больше. Чтобы было более удобно, вам нужно следить за тем, чтобы у ребенка была влажная кожа и писал он примерно раз в три часа. Если писаете реже — значит, не доработали, давайте больше пить, пока мочеиспускания не учащатся.
Чем отпаивать?
Идеальный раствор для восполнения жидкости при кишечной инфекции — солевые растворы. Они продаются в аптеках (Хумана электролит, Оралит, Гидровит, Регидрон Био или Регидрон Оптим) или же их можно приготовить дома: три чайные ложки сахара без верха плюс 1/2 чайной ложки соли на литр кипяченой воды. Далеко не все, особенно маленькие дети, в восторге от этих напитков, но потери восполнять все равно нужно. Если маленький пациент отказывается пить солевой раствор — сварите ему компот из сухофруктов. Если и это не помогает, тогда можно давать абсолютно любую жидкость, которую вообще можно пить: хоть обычную воду, хоть чай, хоть арбуз дать поесть, хоть сладкую воду из магазина — лишь бы пил! (вред от выпитой ребенком кока-колы не так опасен, как смерть от обезвоживания, поверьте). Детям на грудном вскармливании (в основном до 12 месяцев) нужно как можно чаще предлагать грудь (грудное молоко на 95% состоит из воды), особенно, если они не хотят пить солевой раствор. Итого у нас сформировались следующие приоритеты: солевые растворы — компот — любая другая жидкость.
Итого у нас сформировались следующие приоритеты: солевые растворы — компот — любая другая жидкость.
Чем кормить?
Пока у ребенка рвота, ему вообще нет смысла давать еду — только жидкость. Когда рвота прекратиться, то параллельно с отпаиванием вы можете предлагать уже и еду, но строго по аппетиту! Не нужно кормить насильно — это только вызовет рвоту и усилит понос. Дети на грудном вскармливании прекрасно обходятся грудным молоком + солевые растворы или компот при необходимости. Более старшие дети могут начинать с легко усваиваемых продуктов: фруктовые кисели, сухари с чаем, галетное печенье, рисовая каша (с компотом, например), супы не на бульоне. Основное правило — давайте часто, но понемногу. Через день-два уже можно возвращаться к старым продуктам (то, что ел до болезни), исключая на некоторое время жареное, жирное и острое.
Какое еще лечение эффективно при кишечной инфекции?
Всемирная организация здравоохранения и другие крупные медицинские организации рекомендуют помимо восполнения жидкости и продолжения кормления принимать препараты цинка. Многочисленные исследования показали, что прием препаратов цинка (10-20 мг в сутки вплоть до прекращения диареи) существенно снижает тяжесть и продолжительность диареи у детей моложе 5 лет.В настоящее время на основании проведенных исследований рекомендуется вводить цинк (10-20 мг/день) в рацион питания всех детей в течение 10-14 дней.
Многочисленные исследования показали, что прием препаратов цинка (10-20 мг в сутки вплоть до прекращения диареи) существенно снижает тяжесть и продолжительность диареи у детей моложе 5 лет.В настоящее время на основании проведенных исследований рекомендуется вводить цинк (10-20 мг/день) в рацион питания всех детей в течение 10-14 дней.
Так же вы много слышали о пробиотиках — Энтерол 250, Бифиформ, Линекс, Энтерожермина и т.д. Доказано, что пробиотики снижают длительность диареи у детей на фоне кишечной инфекции в среднем на 24 час. Это все, на что вы можете рассчитывать.
Можно ли у детей использовать противодиарейный препарат лоперамид?
Нет. Это лекарство запрещено для детей в связи с риском развития угрожающих жизни побочных эффектов.
А как насчет сорбентов (активированный уголь, Атоксил, Смекта)?
Эти препараты не влияют на длительность заболевания. Они лишь могут в некоторых случаях ослабить диарею, за счет «закрепления» каловых масс, однако нередко это приводит к формированию каловой «пробки», которая выходит довольно таки болезненно. В связи с этим сорбенты не входят в протоколы лечения острой кишечной инфекции у детей.
В связи с этим сорбенты не входят в протоколы лечения острой кишечной инфекции у детей.
Если почти 80% всех кишечных инфекций вызываются вирусами, значит, будут очень полезны противовирусные препараты?
Эффективность «противовирусных» и «иммуномодулирующих» лекарств, таких как Виферон, Иммунофлазид, Протефлазид, Арбидол, Амиксин, Гропринозин и т.д. в лечении острых кишечных инфекций не доказана.
Ну, хоть Нифуроксазид дать-то можно?
Нифуроксазид (Энтерофурил) — кишечный антисептик, который запретили применять у детей кишечными инфекциями в той стране, которая его впервые начала производить (Франция). В 2003 г. после переоценки соотношения польза/риск от применения нифуроксазида и длительных дискуссий между производителями и Французским медицинским агентством (FMA), использование оральной суспензии было ограничено и запрещено у детей младше двух лет. Это явилось долгожданной мерой, однако наилучшим подходом представляется прекращение назначения нифуроксазида вообще.
А когда нужно давать антибиотики?
Антибиотики при острых кишечных инфекциях показаны довольно редко, в основном это так называемые инвазивные диареи, когда в кале появляется кровь. Еще их применяют в случае заболевания холерой, а так же внекишечными бактериальными болезнями, которые приводят к развитию диареи (пневмония, средний отит и т.д.) Как вы уже поняли, примерно в 80% всех случаев кишечных инфекций антибиотики назначаются зря. И это как минимум.
Блин! Не хочу, чтобы мой ребенок заболел. Как предотвратить это?
Во-первых, вы всегда можете сделать вакцинацию от ротавирусной инфекции (до 6 и 8 месячного возраста, в зависимости от вакцины), так как именно она является самой частой причиной госпитализации и даже смерти от обезвоживания у маленьких детей. Во-вторых, о способах профилактики заражения кишечными инфекциями я уже подробно объяснял — почитайте соответствующую статью Профилактика кишечных инфекций
Фууууххх, как все запутано! А можно на примере объяснить, как же все-таки правильно лечить острую кишечную инфекцию?
Конечно можно. Представим, что у вашего ребенка 12-ти месяцев вдруг началась рвота. Однократная рвота не страшна, причин у нее множество и зачастую они не страшны, однако в случае повторения или если у ребенка уже начался понос, вам стоит по возможности предупредить об этом своего врача. Сразу же разведите 1-2 пакетика купленного солевого раствора (можно сделать самому) и на всякий случай приготовьте любимый напиток ребенка (компот, сок, вода), если он откажется от солевого раствора. Рвота при кишечных инфекциях обычно не продолжительная — в пределах нескольких часов. Пока рвота интенсивная — не нужно ничего давать, так как все сразу же вернется назад. Если рвоты нет в пределах 20-30 минут — можете начинать давать солевой раствор (или любимое питье, если выплевывает солевой раствор) по столовой ложечке каждые 10-15 минут. Дадите много за один раз — вырвет 100%! В случае повторной рвоты не нужно расстраиваться, а просто подождите опять 20-30 минут и снова начинайте давать жидкость понемногу. После остановки рвоты отпаивать становится значительно легче, даже если присутствует понос.
Представим, что у вашего ребенка 12-ти месяцев вдруг началась рвота. Однократная рвота не страшна, причин у нее множество и зачастую они не страшны, однако в случае повторения или если у ребенка уже начался понос, вам стоит по возможности предупредить об этом своего врача. Сразу же разведите 1-2 пакетика купленного солевого раствора (можно сделать самому) и на всякий случай приготовьте любимый напиток ребенка (компот, сок, вода), если он откажется от солевого раствора. Рвота при кишечных инфекциях обычно не продолжительная — в пределах нескольких часов. Пока рвота интенсивная — не нужно ничего давать, так как все сразу же вернется назад. Если рвоты нет в пределах 20-30 минут — можете начинать давать солевой раствор (или любимое питье, если выплевывает солевой раствор) по столовой ложечке каждые 10-15 минут. Дадите много за один раз — вырвет 100%! В случае повторной рвоты не нужно расстраиваться, а просто подождите опять 20-30 минут и снова начинайте давать жидкость понемногу. После остановки рвоты отпаивать становится значительно легче, даже если присутствует понос. После этого уже можно давать пить из чашки. Как уже было сказано выше, давать нужно примерно 100 мл на каждый килограмм массы тела, или чтобы у ребенка была влажная кожа и писал он каждые 3 часа. Если писает реже — предлагайте пить чаще.
После этого уже можно давать пить из чашки. Как уже было сказано выше, давать нужно примерно 100 мл на каждый килограмм массы тела, или чтобы у ребенка была влажная кожа и писал он каждые 3 часа. Если писает реже — предлагайте пить чаще.
А если у него поднимается температура тела?
Вы можете дать жаропонижающий препарат для облегчения состояния — ибупрофен или парацетамол в обычной дозировке. Подробнее о лихорадке и методах борьбы с ней можете почитать здесь Правда и мифы о лихорадке.
Малыш отказывается пить. Как поступить?
В таком вам нужно будет решить для себя — сидеть над ним и уговаривать (а потом поехать в больницу и плакать над капельницей) или взять шприц от Нурофена/Панадола и давать жидкость через силу небольшими порциями за щеку. Неприятно? Жалко? Да. А в больнице будет лучше?
Сколько будет длиться этот понос?
В большинстве случаев самая острая фаза диареи прекращается в пределах 5-7, реже 9 дней. После этого у ребенка может оставаться на некоторое время жидковатый, неоформленный стул, пока не восстановится кишечник, но это уже не профузный понос в 10-20 раз за сутки.
После этого у ребенка может оставаться на некоторое время жидковатый, неоформленный стул, пока не восстановится кишечник, но это уже не профузный понос в 10-20 раз за сутки.
Когда нужно немедленно обращаться к врачу?
По большому счету, это два варианта:
1) У ребенка в кале появилась кровь. Появление крови в кале говорит о поражении толстого кишечника, что чаще всего бывает при бактериальных кишечных инфекциях — в таком случае может понадобиться антибиотик.
2) Вы не справились с отпаиванием. Если вопреки всем вашим стараниям у ребенка кожа стала сухой, и он не писал в течение 6-ти часов (у грудных детей памперс сухой на протяжении 6-ти часов) — вам нужно обратиться за медицинской помощью, так как, скорее всего, понадобится внутривенное восполнение жидкости.
В качестве заключения хочу сказать: чаще всего кишечные инфекции можно лечить дома, только для этого ребенка нужно ОТПАИВАТЬ, а не засовывать ему вместо этого в рот Нифуроксазид, а в задницу — Виферон.
(с) Евгений Александрович Щербина, инфекционист. Источник: http://klubkom.net/posts/104061.
Комментарии к статье доступны в тематических сообществах:
Здоровье новорожденных — http://www.babyblog.ru/community/post/01medicina/3076041
Детские болезни от года до трёх — http://www.babyblog.ru/community/post/diseases/3065069
Постоянное применение добавок цинка в дозировке 20 мг в день для детей старше 6 месяцев и 10 мг в день для детей до 6 месяцев в течение 10-14 дней.
Врач объяснил, как лучше бороться с пищевым отравлением
МОСКВА, 22 мар – ПРАЙМ. При любом пищевом отравлении обычно следует принимать сорбенты — начиная от активированного угля до более серьезных препаратов, при этом ни в коем случае нельзя останавливать рвоту и диарею, так как организм таким образом освобождается от некачественного продукта. Об этом рассказал в эфире радио Sputnik кандидат медицинских наук, врач-гастроэнтеролог Марат Зиннатуллин.
Мясников назвал продукты, способствующие долголетию
При этом, по его словам, если рвота или диарея неукротимые, которые приводят к обезвоживанию, то ситуация серьезная, и нужно пить большое количество жидкости, лучше минеральной воды. При серьезном ухудшении самочувствия следует обратиться к врачу.
Пищевое отравление может вызвать любой продукт, некачественный сам по себе или испорченный из-за неправильного хранения, но чаще всего это случается из-за молочных продуктов.
«Чаще всего это молочные продукты, потому что они имеют очень ограниченный срок годности. Если эти продукты неправильно хранятся, температурный режим не выдерживается, это хорошая среда для развития бактериальной флоры: творог, сметана, другие производные молочной продукции могут приводить к пищевым отравлениям. Если отравился один человек, ему попало большее количество испорченного продукта, если заболели все, это уже пищевая инфекция, значит, в испорченном продукте была патогенная флора, которая вызвала инфекционное заболевание», – сказал Зиннатуллин.
Также он объяснил, в каком случае алкоголь может стать причиной отравления.
«Имеет значение концентрация, объем и качество спиртного, потому что можно добиться и хорошим алкоголем алкогольной интоксикации, и будут все симптомы отравления: тошнота, рвота, понос, потеря сознания и вплоть до летального исхода. А если это суррогат алкоголя, необходим меньший объем, чтобы произошло отравление, но суррогат – это тяжелые последствия. При этом если попадает метиловый спирт в организм, противоядием как раз будет этиловый спирт, то есть наоборот получается, что качественный алкоголь поможет в этой ситуации, но это трудно определить», – уточнил врач.
Читайте также:
Врач рассказал, до какого возраста можно пытаться худеть
Департамент здравоохранения Москвы — 7 поводов вызвать «неотложку» для ребенка
Алло, «Скорая помощь»? 7 поводов вызвать «неотложку» для ребенка
Срочно звонить «03» или еще подождать? – часто колеблются родители заболевшего ребенка. Медики убеждены: в таких случаях всегда лучше «перестараться»
Медики убеждены: в таких случаях всегда лучше «перестараться»
Наш эксперт – ассистент кафедры детской хирургии РНИМУ имени Р. И. Пирогова, хирург отделения неотложной хирургии ДГКБ имени Н. Ф. Филатова, кандидат медицинских наук Максим Голованев.
Обратиться в «неотложку» следует в таких ситуациях:
Если ребенок жалуется на боль в животе и при этом у него сильная рвота и/или понос с примесью крови.
При острой боли в животе ребенок лежит в неудобной, вынужденной позе или ходит, скрючившись.
Вероятные причины: травма внутренних органов, острый аппендицит или перитонит (воспаление брюшины), кишечные инфекции, отравление, в том числе и лекарственное, острый панкреатит, кишечная непроходимость.
Что делать до приезда врача?
Нельзя ставить клизму и давать какие-либо лекарства.
Если у ребенка сильная рвота, которая не сопровождается поносом. Наличие температуры в таких случаях непринципиально. Рвотные массы зеленоватого цвета или в них присутствуют следы крови, слизи.
Вероятные причины: ботулизм, аппендицит, отравление, в том числе и лекарственное, некоторые инфекционные заболевания, повреждения или непроходимость кишечника, сотрясение головного мозга, менингит.
Что делать до приезда врача?
Детей укладывают на бок, чтобы при внезапной рвоте не произошел заброс выделенных масс в верхние дыхательные пути. Полностью исключают питье и кормление до установления точного диагноза.
Если высокая температура не снижается после приема жаропонижающих средств или держится более трех суток.
Вероятные причины: грипп, ОРВИ, инфекционные заболевания (в том числе и серьезные), тепловой удар, отравление токсическими веществами.
Не существует четкой связи между температурой тела ребенка и тяжестью заболевания. Но грудничку при температуре выше 38,0–38,5 °C «скорую» вызывают обязательно.
Что делать до приезда врача?
Дать ребенку питье комнатной температуры – лучше всего кипяченую воду, раздеть его, обтереть влажным полотенцем. С младенца снять памперс. Переодеть малыша в сухую одежду, если он сильно потеет.
С младенца снять памперс. Переодеть малыша в сухую одежду, если он сильно потеет.
Если у ребенка стул черного цвета и необычной консистенции или вы заметили наличие крови в стуле. Вспомните, не давали ли вы ребенку лекарства, которые могут вызвать подобный эффект (активированный уголь и препараты железа, висмут), или еду (свеклу или лакомства с искусственными красителями) интенсивного красного цвета.
Вероятные причины: язвенная болезнь желудка и двенадцатиперстной кишки, дизентерия, полипы и трещины прямой кишки.
Что делать до приезда врача?
Нельзя ставить клизму и давать какие-либо лекарства.
Если у ребенка наблюдается сухость губ и языка, прекращается выделение мочи, он плачет, но без слез, у него «запавшие» глаза, а у младенца немного продавился родничок.
Вероятные причины: обезвоживание. Возникает при частом поносе или рвоте. При ангине, когда ребенку больно глотать и он мало пьет, при тепловом ударе.
Что делать до приезда врача?
Выпаивайте ребенка по глоточку, с паузами, чтобы не возникла рвота.
Раствор для гидратации: 0,5 ч. ложки соли, 1 ч. л. соды, 4–8 ч. л. сахара на 1 л воды. Как источник калия можно добавить 150–200 мл любого сока. Ребенку до двух лет достаточно давать 50–100 мл этой жидкости после каждого опорожнения кишечника, детям постарше – 100–200 мл. Если возникла рвота, продолжайте поить по 1 ч. ложке каждые 2–3 минуты.
Если у ребенка затрудненное (шумное, хриплое, прерывистое) дыхание, которое продолжается более получаса.
Вероятные причины: астматический приступ, проглоченное инородное тело, аллергический отек, воспаление легких, плеврит.
Что делать до приезда врача?
Обеспечьте малышу приток свежего воздуха – тепло оденьте его и откройте окно, можно вынести на балкон. Напоите теплой кипяченой водой или сладким чаем. Если вы не можете исключить наличие инородного тела в дыхательных путях, от питья следует воздержаться.
Если у ребенка беспричинная агрессия или, наоборот, излишняя сонливость, путается сознание, появились судороги (ритмические подергивания головой или другими частями тела), поведение резко отличается от обычного. Если он после падения лег спать и вы уже через час не можете его добудиться, если ребенка тошнит…
Если он после падения лег спать и вы уже через час не можете его добудиться, если ребенка тошнит…
Вероятные причины: ушиб головного мозга, высокая температура, случайный прием психотропных препаратов, бытовой химии, воспаление головного мозга (энцефалит) или воспаление оболочки головного мозга (менингит).
Что делать до приезда врача?
При судорогах нельзя давать ребенку еду и питье – он может подавиться. Уложите малыша, обеспечьте ему покой. Если ребенок уже большой, расспросите его, чтобы понять, чем вызвано подобное состояние.
http://www.aif.ru/health/article/66181
Бифидумбактерин Форте инструкция по применению: показания, противопоказания, побочное действие – описание Bifidumbacterin Forte капс. 50 млн.КОЕ (5 доз): банки 10, 18 или 30 шт. (18724)
Препарат принимают внутрь во время приема пищи, при необходимости — независимо от приема пищи.
Препарат в форме капсул назначают взрослым и детям в возрасте 3 лет и старше. Капсулы принимают, запивая кипяченой водой или кисломолочным продуктом. Для детей при необходимости капсулы вскрывают, и смешивают ее содержимое с жидкой пищей, предпочтительно с кисломолочным продуктом. Содержимое капсулы можно смешать с 20-50 мл кипяченой воды комнатной температуры, при этом образуется мутная взвесь с частичками сорбента черного цвета. Полученную водную взвесь следует выпить, не добиваясь полного растворения.
Капсулы принимают, запивая кипяченой водой или кисломолочным продуктом. Для детей при необходимости капсулы вскрывают, и смешивают ее содержимое с жидкой пищей, предпочтительно с кисломолочным продуктом. Содержимое капсулы можно смешать с 20-50 мл кипяченой воды комнатной температуры, при этом образуется мутная взвесь с частичками сорбента черного цвета. Полученную водную взвесь следует выпить, не добиваясь полного растворения.
Препарат в форме порошка для приема внутрь назначают взрослым и детям всех возрастных групп. Порошок перед употреблением смешивают с жидкой пищей, предпочтительно с кисломолочным продуктом, для новорожденных и грудных детей — с материнским молоком или смесью для искусственного вскармливания. Порошок можно смешать с 30-50 мл кипяченой воды комнатной температуры, при этом образуется мутная взвесь с частичками сорбента черного цвета. Полученную водную взвесь следует выпить, не добиваясь полного растворения.
В зависимости от тяжести заболеваний Бифидумбактерин форте применяют в обычных или увеличенных дозах.
С целью лечения препарат в обычных дозах назначают пациентам всех возрастных групп.
Обычная доза для взрослых составляет по 2 капсулы или по 2 пакетика 2-3 раза/сут; для детей в возрасте 3 лет и старше — по 1 капсуле 3-4 раза/сут, в возрасте 1 года и старше — по 1 пакетику 3-4 раза/сут, в возрасте до 1 года — по 1 пакетику 2-3 раза/сут.
Курс лечения при острых кишечных инфекциях и пищевых токсикоинфекциях составляет 5-7 дней, при других заболеваниях — 15-21 день, в зависимости от характера и тяжести заболевания. При необходимости курсы лечения можно повторить 2-3 раза, каждый курс проводится через месяц после окончания предыдущего курса лечения.
При хирургической патологии препарат применяют в течение 3-5 дней до операции и в течение 10-15 дней после операции: взрослым назначают по 2 капсулы или по 2 пакетика 3 раза/сут; детям в возрасте 3 лет и старше — по 1 капсуле 3-4 раза/сут, в возрасте 1 года и старше — по 1 пакетику 3-4 раза/сут, в возрасте до 1 года — по 1 пакетику 3 раза/сут.
С целью лечения препарат в увеличенных дозах назначают взрослым и детям в возрасте 1 года и старше.
При острой кишечной инфекции и острой респираторной вирусной инфекции препарат назначают с первых суток заболевания: взрослым — по 10 капсул или по 10 пакетиков 3 раза/сут; детям в возрасте 3 лет и старше — по 3-5 капсул каждые 2 ч до 6 раз/сут, в возрасте 1 года и старше — по 5 пакетиков 6 раз/сут. Курс лечения составляет 1-3 дня, в зависимости от тяжести состояния.
При хронических заболеваниях ЖКТ назначают взрослым по 10 капсул или 10 пакетиков 1-3 раза/сут; детям в возрасте 3 лет и старше — по 5 капсул 1-3 раза/сут, в возрасте 1 года и старше — по 5 пакетиков 1-3 раза/сут. Курс лечения составляет 10-14 дней.
При применении у детей капсулы рекомендуется вскрывать и смешивать их содержимое с 50 мл кипяченой воды комнатной температуры.
С целью профилактики Бифидумбактерин форте назначают взрослым и детям старше 3 лет по 1-2 капсулы или по 1-2 пакетика 1-2 раза/сут; детям в возрасте до 1 года — по 1 пакетику 1 раз/сут. Профилактический курс составляет 10-15 дней 2-3 раза/год. Для профилактики внутрибольничных инфекций в родильных домах и больницах препарат применяют 5-10 дней.
Профилактический курс составляет 10-15 дней 2-3 раза/год. Для профилактики внутрибольничных инфекций в родильных домах и больницах препарат применяют 5-10 дней.
Лекарства, которые неплохо иметь под рукой в новогодние дни — Российская газета
1. Мезим, панкреатин, фестал (ферментные препараты). Обострений недиагностированных болезней не вызовут, но за дающие сбои органы поработают: помогут усвоить и балычок, и телятинку, да и о своевременном выведении шлаков позаботятся. Тем, кто отмечал у себя тошноту (вроде бы беспричинную) или метеоризм, прием хорошо бы начать немедленно. И не прекращать, пока сохраняется опасность гастрономических излишеств.
В полную силу она зазвучит, когда вы окажетесь за праздничным столом. Здесь ферменты придутся особенно кстати. Двух-трех таблеток будет достаточно. Но чуть раньше необходимо запустить выработку ферментов собственных. Командой «пуск» должны стать 20 граммов того самого алкогольного напитка, на который вы положили глаз. А к усвоению всяческих жирностей и пряностей пусть организм ваш подготовит какой-нибудь «крамольный» бутерброд — да хотя бы с маслом и икрой.
А к усвоению всяческих жирностей и пряностей пусть организм ваш подготовит какой-нибудь «крамольный» бутерброд — да хотя бы с маслом и икрой.
2. Активированный уголь, полифепан (энтеросорбенты) пригодятся, если, несмотря на «ферментативную поддержку», ваши пищеварительные органы потерпят фиаско. А такое возможно вполне. Новогодний стол обычно выглядит так аппетитно, что при одном на него взгляде начинается бурное слюноотделение. Но не приходило ли вам в голову брать из каждого блюда всего по одной ложке, выкладывать ее содержимое не в рот, а в тарелку, потом все это перемешать и сдобрить… содержимым стоящих на столе бутылок? Ну как? Вместо обильного слюноотделения — странные спазмы в пищеводе? А ведь в желудке все это еще и взаимодействует — между собой и с соками организма. Перевести это месиво в удобоваримые формы и нейтрализовать «непереводимое» — задачка для организма не из легких. А это «непереводимое» и есть токсины. От них, известное дело, плохо. Но управиться с токсинами вполне по силам энтеросорбентам. Впитают и выведут. Полифепану «по зубам» даже бактерии. Считается, что он в 10 раз эффективнее, чем активированный уголь. Но сегодня все большее число специалистов склоняются к мысли, что истинная ценность этого «бабушкина средства» не только в адсорбирующей активности. В чем? Пока ответа на этот вопрос нет. Но, когда нехитрый этот препарат начали «скармливать» мышам, продолжительность их жизни увеличилась почти в полтора раза. Да и люди после всего нескольких дней приема чувствовать себя начинают значительно лучше. Общий тонус повышается. Сексуальные возможности возрастают. Похмельный же синдром сходит на нет всего за несколько часов. Но важно помнить: все энтеросорбенты следует принимать натощак не менее чем за 40 — 60 минут до еды.
Впитают и выведут. Полифепану «по зубам» даже бактерии. Считается, что он в 10 раз эффективнее, чем активированный уголь. Но сегодня все большее число специалистов склоняются к мысли, что истинная ценность этого «бабушкина средства» не только в адсорбирующей активности. В чем? Пока ответа на этот вопрос нет. Но, когда нехитрый этот препарат начали «скармливать» мышам, продолжительность их жизни увеличилась почти в полтора раза. Да и люди после всего нескольких дней приема чувствовать себя начинают значительно лучше. Общий тонус повышается. Сексуальные возможности возрастают. Похмельный же синдром сходит на нет всего за несколько часов. Но важно помнить: все энтеросорбенты следует принимать натощак не менее чем за 40 — 60 минут до еды.
3. Мотилиум (противорвотный препарат). Тем, в ком дух дегустатора в новогоднюю ночь одержит верх, поможет последствия этой «слабости души» нивелировать. Древние использовали с этой целью гусиное перо. Мотилиум побуждает съеденное оставить организм естественным путем. Впрочем, при расстройстве желудка он тоже может быть полезен. Равно как при тошноте и рвоте. Но требует осторожности. При передозировке в кишечнике могут начаться спазмы. Да и противопоказания серьезны.
Впрочем, при расстройстве желудка он тоже может быть полезен. Равно как при тошноте и рвоте. Но требует осторожности. При передозировке в кишечнике могут начаться спазмы. Да и противопоказания серьезны.
4. Но-шпа (спазмолитик). Лекарство поистине универсальное. Создано расширять сосуды и понижать тонус гладких мышц. А гладких мышц где только нет! Боль же — это чаще всего их спазм, сжатие. Поэтому, заболит голова — примите но-шпу. Живот заболит, печень прихватит — но-шпа. При острой боли в ходе застолья медики рекомендуют принять сразу две таблетки. Но тем, у кого наблюдается выраженный атеросклероз коронарных артерий, но-шпа противопоказана. Вызывайте «скорую».
4. Анальгин, баралгин. Обезболивающие, противовоспалительные, жаропонижающие средства. Голова ли болит, живот, поясница ли, зуб ли — боль убирают быстро и эффективно. Но для длительного бесконтрольного приема не годятся. И аллергию могут вызвать, и слизистую оболочку желудка нарушить, и кроветворение угнетают.
5. Аспирин. Тоже обезболивает. Входит в состав любимого многими средства от головной боли цитрамона, а также кофицила, асфена, аскофена и др. Но обычно об аспирине вспоминают, когда необходимо уменьшить воспаление и жар. Агрессивность его в отношении слизистой оболочки желудка для многих наверняка не новость. Только этой агрессивностью «оборотная сторона» полезности аспирина не исчерпывается. Неприятностей при бесконтрольном приеме он может принести много. Но и прием под контролем врача от них не гарантирует. В некоторых инструкциях по применению аспирина до сих пор значатся дозы, рекомендованные детям — чуть ли не грудничкам. А между тем на Западе этот препарат разрешен к применению лицам не моложе 15 лет. Дело в том, что у детей аспирин легко проникает в центральную нервную систему и может вызвать так называемый синдром Рэя. А проявляется этот синдром страшно — остановкой дыхания.
6. Корвалол (сосудорасширяющее и успокаивающее средство). По составу и действию аналогичен валокордину. После бессонной новогодней ночи с изначально ей присущей невоздержанностью в еде и питии головная боль — почти норма. За ней, конечно, стоять может что угодно. Но если боль пульсирует. Если ей сопутствует ощущение стесненности дыхания. Если кружится голова, а перед глазами летают белые мушки, возможно, повысилось артериальное давление. Только не спешите воспользоваться любезностью убеленного сединами соседа по столу. Предлагаемая им пилюля наверняка не из слабых. И что будет, если давление все-таки в норме, а причина боли — другая? Правильно, обморок. Поэтому меньшим злом будет прием все той же «толерантной», универсальной но-шпы. Она расширит сосуды. Успокоят 40 капель корвалола. А для снятия боли практически любого происхождения медики, как правило, рекомендуют баралгин.
По составу и действию аналогичен валокордину. После бессонной новогодней ночи с изначально ей присущей невоздержанностью в еде и питии головная боль — почти норма. За ней, конечно, стоять может что угодно. Но если боль пульсирует. Если ей сопутствует ощущение стесненности дыхания. Если кружится голова, а перед глазами летают белые мушки, возможно, повысилось артериальное давление. Только не спешите воспользоваться любезностью убеленного сединами соседа по столу. Предлагаемая им пилюля наверняка не из слабых. И что будет, если давление все-таки в норме, а причина боли — другая? Правильно, обморок. Поэтому меньшим злом будет прием все той же «толерантной», универсальной но-шпы. Она расширит сосуды. Успокоят 40 капель корвалола. А для снятия боли практически любого происхождения медики, как правило, рекомендуют баралгин.
7. Нитроглицерин — средство скорой помощи при ишемической болезни сердца и стенокардии. Полученный вместе с тающей на языке семужкой избыток соли может напрочь запереть в организме все выпитые за праздничным столом напитки. А это означает одышку, отеки либо скачок артериального давления. У имеющих стенокардию все это может спровоцировать приступ. Ощущается он обычно загрудинной болью. Боль может отдавать в левую руку, в левую половину шеи, в лопатку, даже в челюсть. Известны также случаи, когда после обильных возлияний люди попадали в гастроэнтерологические отделения с диагнозом «язва желудка». А позже выяснялось, что это инфаркт миокарда. Ошибаются врачи. Где уж нам, простым смертным, разобраться. Лучше не рисковать — вызвать «скорую». А пока она в пути — положить под язык пару таблеток нитроглицерина. Как и но-шпа, он расширяет сосуды. Но так, что может купировать даже приступ желчекаменной болезни.
А это означает одышку, отеки либо скачок артериального давления. У имеющих стенокардию все это может спровоцировать приступ. Ощущается он обычно загрудинной болью. Боль может отдавать в левую руку, в левую половину шеи, в лопатку, даже в челюсть. Известны также случаи, когда после обильных возлияний люди попадали в гастроэнтерологические отделения с диагнозом «язва желудка». А позже выяснялось, что это инфаркт миокарда. Ошибаются врачи. Где уж нам, простым смертным, разобраться. Лучше не рисковать — вызвать «скорую». А пока она в пути — положить под язык пару таблеток нитроглицерина. Как и но-шпа, он расширяет сосуды. Но так, что может купировать даже приступ желчекаменной болезни.
ВАЖНО. Эти рекомендации — только для облегчения состояния, когда рядом нет врача. Любое из лекарств становится опасным, когда его принимают неправильно. Правило: чем больше, тем лучше, здесь не работает. Имеет значение не только заболевание, но и возраст больного, а также состояние его организма.
Mama Life Hacks {#11}: виноградный сок + активированный уголь для борьбы с желудочными жуками
На днях друг прислал мне сообщение с благодарностью за публикацию этого блога (которому на данный момент уже несколько лет) и заметил, что, если жизнь когда-нибудь станет слишком занятой, чтобы публиковать сообщения, я должен просто сделать репост этого, поскольку он был таким спасатель, и как можно больше людей должны его увидеть (получив этот судьбоносный совет от нескольких читателей, я знаю, как я был благодарен).
Желудочный жук опустошил весь район Восточного Техаса, и, хотя мои дети почти не пострадали (пока что) (близнецы + Тео — единственные, у кого была недолгая схватка с этим после пребывания в игровая площадка Chick-fil-a #конечно) — вам лучше поверить, что в моей кладовой всегда есть оба этих предмета (и что они были большой частью причины, по которой наша единственная проблема с желудком в этом сезоне прошла так быстро).
Итак! Ну вот. Репост того, что в настоящее время является моим самым популярным сообщением в блоге согласно моей странице аналитики (должно быть, не просто пострадал Восточный Техас).
Если название этого поста не просто крадет каждую крупицу грома, которую я мог бы вызвать для него, я не знаю, что делает. Тем не менее, я чувствую, что необходимо немного больше объяснений, так что вот:
Около полутора лет назад Шон совершал одну из своих марафонских поездок по работе, которые, кажется, прибывают волнами весной, а затем снова прямо перед Рождеством (когда, к сожалению, все внезапно приходят в бешенство, чтобы провести остаток свои бюджеты к концу года).
У меня было 5 детей, в том числе 20-месячные близнецы, и я была беременна Тео. Если быть точным, первый триместр беременности, так что, как вы можете себе представить, я чувствовала себя ооооооооооооооооооооооооооооооооооооооооооооооооооесь. ошибка желудка. Ага. Ангелы пели и все такое.
Не прошло и 24 часов, как все мои дети лежали на полу с миской по бокам.Мы не могли выйти из дома из-за непредсказуемой рвоты (есть ли какая-то другая?), и мое чувство возбуждения только возрастало с каждым моментом. (Хотя я был так благодарен за то, что сам не заболел). И тут мне на помощь пришли мои добрые, замечательные, замечательные читатели. Я разместила какую-то жалкую фотографию всех нас, и несколько мамочек сказали мне, чтобы мои горячие *покрытые микробами) маленькие ручки выпили стопроцентный виноградный сок и бутылку капсул с активированным углем как можно скорее.
Я провел кучу интернет-исследований и обнаружил, что виноградный сок действительно широко известен как профилактическое средство от желудочных инфекций.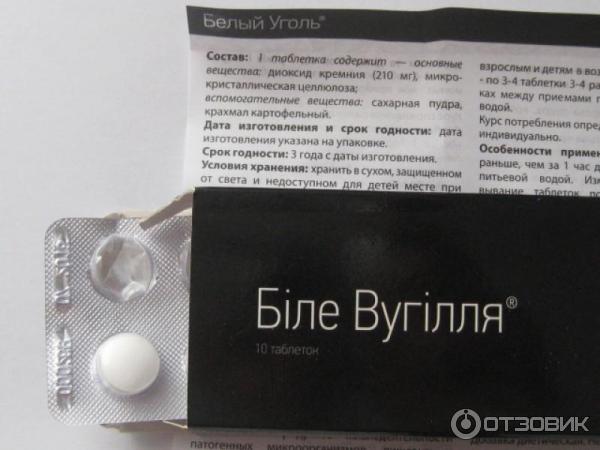 Что-то в той конкретной кислоте, которую он содержит, эффективно борется с желудочными бактериями. (тот материал, который, несомненно, должен покрывать каждую поверхность 7-го уровня Аида).
Что-то в той конкретной кислоте, которую он содержит, эффективно борется с желудочными бактериями. (тот материал, который, несомненно, должен покрывать каждую поверхность 7-го уровня Аида).
Самое главное, что нужно помнить, это то, что это профилактическая мера, а не лекарство. Другими словами, если вас уже тошнит, то единственное, что произведет виноградный сок, — это пурпурная рвота. А кому это нужно?
Итак! В следующий раз, когда первая жертва заболеет желудочным гриппом в вашем доме, купите 100% (важно не получить «коктейль», «облегченную» или «комбинированную с другими соками» версию… вам нужен чистый) виноградный сок и заставить своих детей жрать.Если они чем-то похожи на меня, они будут так рады получить чистый, неразбавленный сок по требованию, что не будут спрашивать, почему вы вдруг так захотели, чтобы они глотали его целыми стаканами. (Конечно, как только Нола увидела Эви в качестве моей модели, она настояла: «Мама, я тоже хочу свой пикап!» И, КОНЕЧНО, на ней не было ничего, кроме трусов, так что я сказал ей пойти надеть что-нибудь приличное, если она хотела быть в центре внимания. .. и вот в чем она спустилась вниз. Эх. Могло быть и хуже)
.. и вот в чем она спустилась вниз. Эх. Могло быть и хуже)
Другое маленькое чудо, о котором я упоминал, немного сложнее продать детям.Активированный уголь продается в маленьких капсулах, которые можно найти в большинстве аптек (я нашел свою в магазине наркотиков… это сеть? работает как абсорбент, чтобы впитать вредные бактерии в кишечнике.
Я знаю, что это супернетехническое описание его свойств, но, хотя я и провел должную осмотрительность, прошло полтора года, и я не помню всех подробностей. Я знаю, что он безопасен даже для маленьких детей, если его правильно вводить (обязательно изучите количество для маленьких детей и то, как часто вы должны его принимать).И ЭТО РАБОТАЕТ. И! Это работает, когда вы уже вздыхаете. Это помогает уменьшить симптомы и сократить время болезни.
Заявление об отказе от ответственности : Само собой разумеется, что я НЕ врач и не претендую на это. Прежде чем принимать что-либо, чтобы помочь при болезни, вы должны убедиться, что вы провели собственное исследование и проконсультировались со своим врачом, если у вас есть какие-либо вопросы или вы не уверены в дозировках / использовании.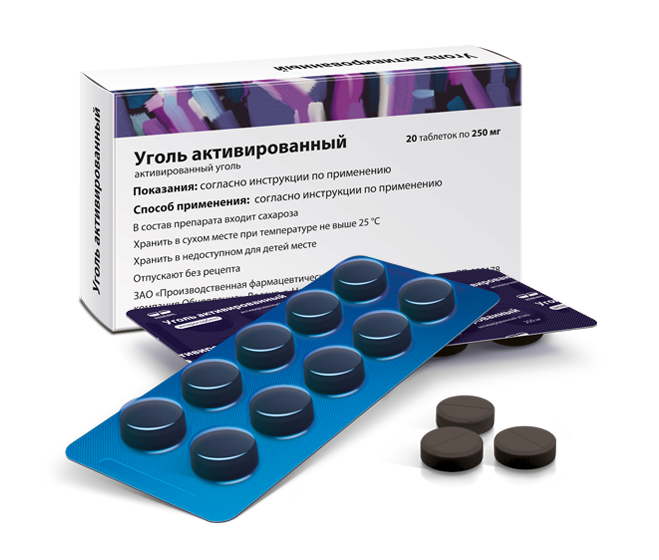 Итак, вернемся к тому времени, когда я упомянул, когда мы заболели.Ну, через пару недель Шону снова пришлось ехать, и знаете что? Мы снова заболели. Что?? Так неправильно. Но на этот раз у меня был запас виноградного сока и капсул с активированным углем, и я заставил всех пить свои коктейли против рвоты так быстро, как только можно кричать: «ЧАШКА!»
Итак, вернемся к тому времени, когда я упомянул, когда мы заболели.Ну, через пару недель Шону снова пришлось ехать, и знаете что? Мы снова заболели. Что?? Так неправильно. Но на этот раз у меня был запас виноградного сока и капсул с активированным углем, и я заставил всех пить свои коктейли против рвоты так быстро, как только можно кричать: «ЧАШКА!»
И знаете что? В тот раз заболела только Делла (упавшая первой). СЛАВА! Чтобы смешать эту прекрасную, волшебную смесь, вы просто открываете капсулы с активированным углем и размешиваете одну полную капсулу (для детей старшего возраста и взрослых; я использую части капсул для детей младшего возраста).Вы можете делать это несколько раз в день (до определенного момента… снова… ИССЛЕДОВАНИЕ!).
У него нет вкуса, а виноградный сок полностью маскирует чернильно-черный цвет, но у него есть немного зернистой текстуры, которую вы потом почувствуете на зубах, поэтому я советую выпить его как можно быстрее. идти. Вы даже можете устроить игру со своими детьми, чтобы узнать, кто финиширует первым! И тогда все могут посмеиваться над черными усами друг друга.
Я использовал этот прием каждый раз, когда за последние 18 месяцев у нас был хоть какой-то запах желудочного сока (мои дети не часто болеют, но, учитывая наши частые походы в детский сад, болезнь имеет тенденцию поднимает свою уродливую голову 2-3 раза в год), в том числе в прошлые выходные (вы, возможно, помните, я упоминал, что мы не ходили в церковь из-за болезни), и это имело такое значение — настолько, что редко делаем больше, чем один или два из нас получают гадость, и то только в течение 12 часов или меньше.
Ну вот! Один из моих ЛУЧШИХ лайфхаков для мамы для вас. Я бы с радостью отдал должное, где это необходимо, но, честно говоря, этим маленьким самородком чистого золота поделились несколько мам, так что моя сердечная благодарность всем вам.
Скажите, вы уже знали о фокусе с виноградным соком? А активированный уголь? Есть какие-нибудь «веселые» истории? У нас был приятный небольшой инцидент в Метро, когда Делла не блевала в течение 48 часов, и я думал, что мы были в чистоте, что было связано с прискорбным количеством рвоты на полу рядом с дозатором напитков + полным отсутствием доступных салфеток. с моей стороны (#momfail), и самая скупая стопка салфеток от молодого сотрудника метро, который явно никогда не убирал рвоту малыша.(Как ни странно, мы больше не бываем в этом Метро).
с моей стороны (#momfail), и самая скупая стопка салфеток от молодого сотрудника метро, который явно никогда не убирал рвоту малыша.(Как ни странно, мы больше не бываем в этом Метро).
Любые отличные #мамалайфхаки, которыми можно поделиться? Оставьте их в комментариях или хештегируйте их в социальных сетях, и кто знает? Я мог бы просто показать ВАС! (И тогда ваша жизнь сложится. Я просто знаю это).
Советы из других журналов — American Family Physician
Советы из других журналов
Am Fam Physician. 2000 июнь 1; 61 (11): 3421-3422.
Приблизительно 1.В 1998 году в токсикологические центры поступило сообщение о 1 миллионе случаев проглатывания токсического вещества ребенком в возрасте до шести лет. Считается, что это число составляет примерно 25 процентов всех таких случаев. Шеннон рассматривает стратегии лечения отравлений у детей.
Вещества, которые обычно проглатывают дети в возрасте до шести лет, включают косметику, чистящие средства, анальгетики и препараты от простуды (см. Таблицу 1). Данные с 1995 по 1998 год показывают, что рецептурные и безрецептурные лекарства стали причиной 52 процентов смертей от отравлений за этот период.Вещества, связанные с наибольшим риском смерти, включают кокаин, противосудорожные препараты, антидепрессанты и добавки железа.
Таблицу 1). Данные с 1995 по 1998 год показывают, что рецептурные и безрецептурные лекарства стали причиной 52 процентов смертей от отравлений за этот период.Вещества, связанные с наибольшим риском смерти, включают кокаин, противосудорожные препараты, антидепрессанты и добавки железа.
Посмотреть / Распечатать таблицу
Таблица 1Агенты, наиболее часто принимаемые детьми менее шести лет *
| Агент Проглоты | Количество детей | ||
|---|---|---|---|
Косметика и личная гигиена продукции | 568856 | ||
Чистящие средства | 500791 | ||
Анальгетики | 354722 | ||
Растения | 322991 | ||
от кашля и простуды | 278460 | ||
| инородных тел | 256263 | ||
Актуальные агенты | 234997 | ||
| Пестициды | 164277 | ||
Витамина | 151,871 | ||
10692 | |||
| агент, проглох | детей |
|---|---|
Косметика и средства личной гигиены продукции | 568856 |
Очистка | 500791 |
Анальгетики | 354722 |
Растения | |
Кашель и противокашлевые препараты | 278460 |
| инородных тел | 256263 |
Актуальные агенты | 234997 |
Пестициды | 164277 |
Витамины | сто пятьдесят одна тысяча восемьсот семьдесят-один |
Углеводороды | 106269 |
Первым шагом в получении лечения обычно телефон обращение родителей к врачу или в токсикологический центр. Для детей, доставленных в отделение неотложной помощи, начальным этапом лечения является физическая оценка и стабилизация показателей жизнедеятельности. Токсикологический скрининг требуется редко, потому что проглоченное вещество обычно известно.
Для детей, доставленных в отделение неотложной помощи, начальным этапом лечения является физическая оценка и стабилизация показателей жизнедеятельности. Токсикологический скрининг требуется редко, потому что проглоченное вещество обычно известно.
Следующим шагом является принятие решения о необходимости опорожнения желудка для уменьшения всасывания в тонком кишечнике. В таблице 2 приведены три вмешательства, использованные для обеззараживания желудочно-кишечного тракта после приема токсического вещества.
Вид / принтной таблица
Таблица 2 Таблица 2Агенты, используемые для желудочно-кишечного дистанционного обеспечения после проглатывания токсичных веществ у детей
IPecac Syrup
Возраст от 6 до 9 месяцев: 5 мл
аспирация
Возраст 1-12 лет: 15 мл
1 г на кг (максимум: от 50 до 60 г)
Аспирация, Tracheal Instildation, запор, рвота
Слабительное
цитрат магния в 6% суспензии
4 мл на кг
1-2 г на кг
гипернатрумический дегидратация
полиэтиленгликоль (полиэтиленовое орошение)
Возраст от 9 месяцев до 5 лет: 500 мл в час
рвота, вздутие живота, брюшное спазмое
Возраст от 6 до 12 лет: 1000 ML в час
Агенты, используемые для желудочно-кишечного дезактивации после проглатывания токсичных веществ у детей
| Agent | ||||
|---|---|---|---|---|
| потенциальный риск | ||||
Сироп ипекакуаны | Возраст от 6 до 9 месяцев: 5 ML | длительная рвота, | ||
Возраст от 1 до 12 лет: 15 мл | ||||
Adsorbent | ||||
1 г на кг (максимум: от 50 до 60 г) | Аспирация, Tracheal Instildation, Запор, рвота | |||
цитрат магния в 6-процентных суспензии | 4 мл на кг | |||
гипернатрумический дегидратация | ||||
Полиэтиленгликоль (промывание всего кишечника) | Возраст от 9 месяцев до 5 лет: 500 мл за час | рвота, вздутие живота, брюшное спазма | ||
Возраст от 6 до 12 лет: 1000 мл за час | ||||
| Часть сердца | Респираторный курс | |||
|---|---|---|---|---|
| Newborn до 1 года | 140 | 40 | ||
| 1-4 лет | 120 | 30 | ||
| 4 до 12 лет старые | 100 | 20 | ||
| >12 лет | 80 | 15 |
.. . . . а) Глаза: размер зрачка, симметрия и реакция на свет, наличие нистагма (вертикального или горизонтального).
. . . . . б) Ротоглотка: влажные или сухие слизистые оболочки, наличие/отсутствие рвотного рефлекса, наличие каких-либо специфических или характерных запахов.
. . . . . в) Брюшная полость: наличие/отсутствие и качество кишечных шумов.
. . . . . г) Кожа: теплая/сухая, теплая/потная или прохладная.
. . . . . д) Неврологические: уровень сознания и психического состояния, наличие тремора, судорог или других двигательных расстройств, наличие/отсутствие и качество глубоких сухожильных рефлексов.
Токсидромы относятся к определенному набору признаков и симптомов, которые можно ожидать от определенного класса или типа токсического вещества. Токсидромы основаны на показателях жизнедеятельности пациента, а также на результатах физикального обследования. Пять различных токсидромов и общие токсины каждого из токсидромных классов перечислены ниже (3):
1. Антихолинергические средства (например, атропин, антигистаминные препараты, циклические антидепрессанты и т. д.): тахикардия, артериальная гипертензия, тахипноэ, мидриаз, возбуждение, галлюцинации/делирий, судороги, гипоактивные кишечные шумы, теплая/сухая кожа, сухость во рту.
2. Симпатомиметики (например, кокаин, амфетамины, фенциклидин, деконгестанты, бета-агонисты, теофиллин и т. д.): тахикардия, гипертония, тахипноэ, мидриаз, возбуждение, галлюцинации, делирий, судороги, гипоактивные кишечные шумы, теплая/потная кожа .
3. Холинергические средства (например, фосфорорганические и карбаматные инсектициды): «D-U-M-B3-E-L-S»: дефекация, недержание мочи, миоз, брадикардия/бронхоспазм/бронхорея, рвота, слезотечение, слюнотечение.
4.Опиоиды (например, кодеин, морфин, меперидин, героин и т. д.): брадикардия, гипотензия, брадипноэ, гипотермия, гипорефлексия, узкие зрачки.
5. Седативно-снотворные средства (например, этанол, бензодиазепины, барбитураты и др.): брадикардия, гипотензия, брадипноэ, гипотермия, гипорефлексия, миоз.
В 1985 г. Американская ассоциация токсикологических центров рекомендовала введение ипекакуаны в 15% случаев отравления, которыми занимались по всей стране.Однако за последние несколько лет рекомендуемое использование ипекакуаны в домашних условиях постоянно снижалось до 0,8% случаев отравления, зарегистрированных в 2000 г. (1). Из-за этого Комитет Американской академии педиатрии по предотвращению травм и отравлений в настоящее время рекомендует больше не использовать сироп ипекакуаны в качестве средства для лечения отравлений в домашних условиях. AAP также рекомендует, чтобы педиатры и другие медицинские работники советовали родителям безопасно утилизировать сироп ипекакуаны, который в настоящее время у них может быть дома (6).
AAP также рекомендует, чтобы педиатры и другие медицинские работники советовали родителям безопасно утилизировать сироп ипекакуаны, который в настоящее время у них может быть дома (6).
Промывание желудка имеет несколько клинических преимуществ перед рвотой, вызванной ипекакуаном. Промывание желудка обеспечивает более быстрый, контролируемый и безопасный путь опорожнения желудка, чем ипекакуана. Типичный метод промывания желудка заключается в промывании физиологическим раствором до тех пор, пока извлеченное содержимое желудка не станет прозрачным, затем через лаважную трубку закапывают активированный уголь с сорбитом.
Промывание желудка само по себе эффективно только для удаления токсинов, которые все еще находятся в желудке.Промывание не способно удалить какие-либо токсины, которые уже прошли в тонкий кишечник. Таким образом, если до прибытия пациента в отделение неотложной помощи прошло более 1-2 часов, промывание желудка, вероятно, не будет очень эффективным для предотвращения всасывания токсина, поскольку большая часть проглоченного вещества, вероятно, уже вышла из желудка и в тонкий кишечник.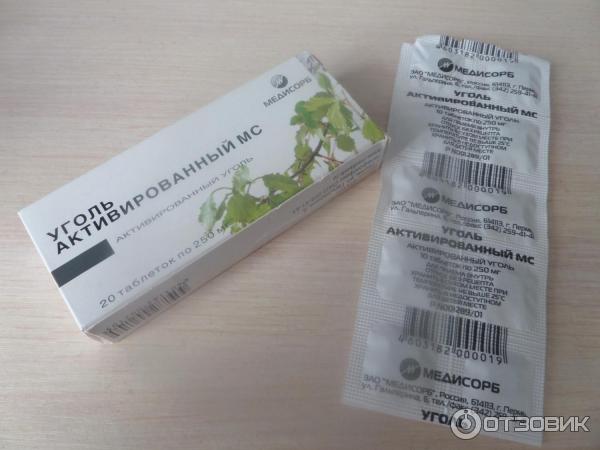 Для проведения эффективного лаважа внутренний диаметр трубки должен быть достаточно большим, чтобы вместить фрагменты таблетки, находящиеся в желудке ребенка.Таким образом, поскольку большие зонды для промывания ротовой полости не всегда могут быть безопасно установлены у детей, вариант промывания желудка может быть неосуществимым и/или эффективным у маленьких детей. Однако, когда проглатываемое вещество представляет собой жидкий препарат, тогда будет достаточно тюбика меньшего размера, хотя это должно быть выполнено намного раньше, чтобы быть эффективным, поскольку жидкие препараты всасываются быстрее, чем пилюли или таблетки.
Для проведения эффективного лаважа внутренний диаметр трубки должен быть достаточно большим, чтобы вместить фрагменты таблетки, находящиеся в желудке ребенка.Таким образом, поскольку большие зонды для промывания ротовой полости не всегда могут быть безопасно установлены у детей, вариант промывания желудка может быть неосуществимым и/или эффективным у маленьких детей. Однако, когда проглатываемое вещество представляет собой жидкий препарат, тогда будет достаточно тюбика меньшего размера, хотя это должно быть выполнено намного раньше, чтобы быть эффективным, поскольку жидкие препараты всасываются быстрее, чем пилюли или таблетки.
Активированный уголь очень эффективно адсорбирует многие токсины, попадающие в организм, и тем самым предотвращает системную токсичность.Большинство доступных в настоящее время препаратов активированного угля имеют площадь адсорбционной поверхности 1000 квадратных метров на грамм древесного угля. Сообщается, что некоторые из новых «супер» адсорбционных препаратов активированного угля имеют до 2000 квадратных метров адсорбционной площади поверхности на грамм древесного угля. Поскольку активированный уголь способен предотвращать системную токсичность, эффективно связывая множество различных токсинов, попавших в организм, многие токсикологические центры в последнее время рекомендуют применять только активированный уголь (без предварительного промывания желудка) в случаях приема пищи легкой и средней степени тяжести.
Поскольку активированный уголь способен предотвращать системную токсичность, эффективно связывая множество различных токсинов, попавших в организм, многие токсикологические центры в последнее время рекомендуют применять только активированный уголь (без предварительного промывания желудка) в случаях приема пищи легкой и средней степени тяжести.
Хотя активированный уголь иногда называют «универсальным противоядием», поскольку он адсорбирует множество различных токсинов, существует девять сценариев, при которых активированный уголь может оказаться клинически неэффективным. Моя мнемоника для запоминания этих девяти сценариев: «C-H-E-M-I Ca-L Cam-P» (цианид, углеводороды, этанол (и другие спирты), металлы, железо, каустики, литий, CAMphor, калий) (7). Несмотря на то, что древесный уголь имеет очень низкое сродство к цианиду, он все же может быть эффективным для предотвращения системной токсичности цианида, если количество проглоченного цианида находится в пределах 100-500 мг.Хотя древесный уголь не требуется при приеме внутрь простых углеводородов, его следует учитывать, если проглоченный углеводород содержит системные токсины (например, ароматические и галогенированные углеводороды). Если проглоченный углеводород не представляет риска с точки зрения системных токсических эффектов, следует избегать приема угля, поскольку уголь может предрасполагать пациента к рвоте, что определенно усугубит аспирационную токсичность углеводорода. Хотя уголь очень эффективен для адсорбции камфоры, введенный уголь может быть не очень эффективным в зависимости от времени, когда ребенок поступает в отделение неотложной помощи.Поскольку большинство продуктов, содержащих камфору, обычно находятся в виде жидких препаратов, к тому времени, когда ребенок поступает в отделение неотложной помощи, большая часть жидкой камфоры уже полностью абсорбируется из желудка, и поэтому активированному углю уже ничего не остается. адсорбировать. Однако, если ребенок поступает в отделение неотложной помощи через 30 минут после приема потенциально токсичного количества камфоры, вероятно, следует попытаться промыть желудок, чтобы предотвратить системную токсичность (например,г., судороги, вызванные камфорой).
Если проглоченный углеводород не представляет риска с точки зрения системных токсических эффектов, следует избегать приема угля, поскольку уголь может предрасполагать пациента к рвоте, что определенно усугубит аспирационную токсичность углеводорода. Хотя уголь очень эффективен для адсорбции камфоры, введенный уголь может быть не очень эффективным в зависимости от времени, когда ребенок поступает в отделение неотложной помощи.Поскольку большинство продуктов, содержащих камфору, обычно находятся в виде жидких препаратов, к тому времени, когда ребенок поступает в отделение неотложной помощи, большая часть жидкой камфоры уже полностью абсорбируется из желудка, и поэтому активированному углю уже ничего не остается. адсорбировать. Однако, если ребенок поступает в отделение неотложной помощи через 30 минут после приема потенциально токсичного количества камфоры, вероятно, следует попытаться промыть желудок, чтобы предотвратить системную токсичность (например,г., судороги, вызванные камфорой).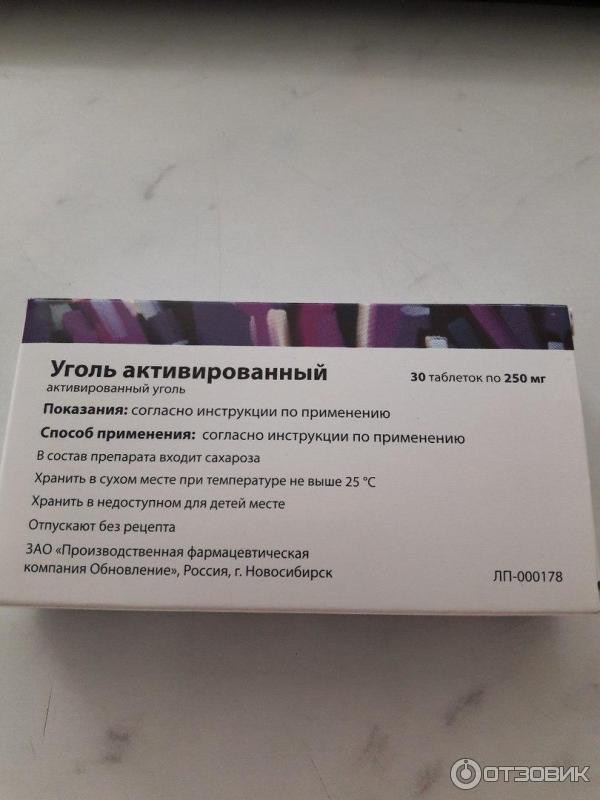 Многократные дозы активированного угля (без слабительных средств) иногда используются как метод «желудочно-кишечного диализа» для некоторых препаратов, подвергающихся энтерогепатической циркуляции (например, теофиллин, карбамазепин, циклические антидепрессанты, фенобарбитал, дигоксин).
Многократные дозы активированного угля (без слабительных средств) иногда используются как метод «желудочно-кишечного диализа» для некоторых препаратов, подвергающихся энтерогепатической циркуляции (например, теофиллин, карбамазепин, циклические антидепрессанты, фенобарбитал, дигоксин).
В 2000 г. активированный уголь применялся при 6,7% отравлений, зарегистрированных по всей стране (1). Несмотря на то, что было проведено несколько исследований, в которых изучалась эффективность домашнего приема активированного угля, в настоящее время AAP не рекомендует рутинное использование активированного угля в качестве вмешательства для лечения отравлений в домашних условиях до тех пор, пока не будет проведено больше исследований. которые дополнительно исследуют риски и преимущества приема активированного угля в домашних условиях (6).
Слабительные средства сами по себе не являются очень эффективным методом обеззараживания желудочно-кишечного тракта. Основная роль слабительных средств заключается в более быстром выведении комплекса токсинов, связанных с углем, из кишечника до того, как токсины получат возможность отделиться от активированного угля. Сорбитол является наиболее часто используемым из слабительных средств из-за его быстрого прохождения через желудочно-кишечный тракт. Сорбит также поставляется предварительно смешанным с активированным углем в диапазоне от 27 до 48 граммов сорбита на 120-миллилитровую бутылку активированного угля.Сорбитол можно безопасно использовать у детей, если его вводят только один раз в 24 часа и тщательно контролируют выход стула, сердечно-сосудистую систему и состояние гидратации.
Сорбитол является наиболее часто используемым из слабительных средств из-за его быстрого прохождения через желудочно-кишечный тракт. Сорбит также поставляется предварительно смешанным с активированным углем в диапазоне от 27 до 48 граммов сорбита на 120-миллилитровую бутылку активированного угля.Сорбитол можно безопасно использовать у детей, если его вводят только один раз в 24 часа и тщательно контролируют выход стула, сердечно-сосудистую систему и состояние гидратации.
Промывание кишечника (WBI) представляет собой метод обеззараживания желудочно-кишечного тракта, при котором используются большие объемы изоосмотической жидкости для вымывания таблеток и других токсинов из желудочно-кишечного тракта. Одним из преимуществ WBI является то, что, в отличие от промывания желудка, этот метод обеззараживания удаляет таблетки и токсины из всего желудочно-кишечного тракта, а не только из желудка.Второе преимущество WBI заключается в том, что его можно использовать в тех случаях, когда активированный уголь не очень эффективен. Наиболее частым показанием к ИВБ является передозировка таблетками железа.
Наиболее частым показанием к ИВБ является передозировка таблетками железа.
Двумя изоосмотическими растворами, которые в настоящее время используются для WBI, являются GoLytely и CoLytely. Взрослым и подросткам можно вводить 1-2 литра GoLytely в час через назогастральный зонд до полного выведения проглоченного токсина через прямую кишку и выделения из прямой кишки прозрачного цвета.Обычно продолжительность WBI, необходимая для достижения этой конечной точки, составляет примерно 4-6 часов. Рекомендуемая скорость ИВР у детей составляет 25 мл/кг/час (максимально до 500 мл/час). Любой ребенок, перенесший операцию WBI, также должен находиться под тщательным наблюдением на предмет риска аспирации, поскольку во время этого процесса могут потребоваться большие объемы жидкости.
Несмотря на то, что существует множество методов для улучшения выведения определенных токсинов из организма, в большинстве случаев детского отравления можно лечить одним или несколькими методами обеззараживания, упомянутыми выше. pH мочи можно регулировать, чтобы усилить выведение с мочой некоторых лекарств и токсинов. Ярким примером является подщелачивание мочи путем внутривенного введения бикарбоната натрия для усиления экскреции с мочой салицилатов. Другие более сложные методы усиленной элиминации включают перитонеальный диализ, гемодиализ и гемоперфузию.
pH мочи можно регулировать, чтобы усилить выведение с мочой некоторых лекарств и токсинов. Ярким примером является подщелачивание мочи путем внутривенного введения бикарбоната натрия для усиления экскреции с мочой салицилатов. Другие более сложные методы усиленной элиминации включают перитонеальный диализ, гемодиализ и гемоперфузию.
Точные лабораторные тесты, которые можно получить в случае отравления, будут зависеть от специфики каждого отдельного случая, а также от общей тяжести случая.Хотя могут быть получены токсикологические анализы крови и мочи и конкретные уровни наркотиков, результаты этих исследований обычно недоступны в течение нескольких часов. Таким образом, первоначальная стабилизация и лечение каждого случая отравления клинически определяется наличием у пациента признаков, симптомов и основных показателей жизнедеятельности. В случаях преднамеренной передозировки я бы порекомендовал полоску ритма ЭКГ (для быстрой оценки любых нарушений проводимости и/или аритмии), уровни ацетаминофена, салицилата и тест на беременность у женщин детородного возраста. Панель электролитов также может быть полезна для оценки метаболического ацидоза. Как только результаты панели электролитов станут известны, можно также рассчитать анионный интервал, который может дать полезные подсказки относительно потенциального токсина в случаях неизвестного или предполагаемого проглатывания. Анионный зазор можно рассчитать по формуле: Na — [Cl + CO2]
Панель электролитов также может быть полезна для оценки метаболического ацидоза. Как только результаты панели электролитов станут известны, можно также рассчитать анионный интервал, который может дать полезные подсказки относительно потенциального токсина в случаях неизвестного или предполагаемого проглатывания. Анионный зазор можно рассчитать по формуле: Na — [Cl + CO2]
Рассчитанный анионный разрыв обычно должен быть равен 8-12 мэкв/л. Токсины, которые обычно вызывают метаболический ацидоз с увеличенным анионным интервалом, можно запомнить по мнемоническому обозначению «M-U-D-P-I-L-E-S» (метанол, уремия, ДКА, паральдегид, железо/ибупрофен/ИНГ, молочнокислый ацидоз (например,(например, угарный газ, цианид и молочнокислый ацидоз различной этиологии), этанол/этиленгликоль, салицилаты).
Другим очень полезным лабораторным исследованием является измерение осмоляльности сыворотки и осмолярной щели сыворотки. Осмоляльность сыворотки крови пациента можно рассчитать по формуле:
2 x [Na] +[АМК/2,8] + [глюкоза/18]
На основании этой расчетной формулы учитываются только три элемента в сыворотке: натрий, азот мочевины и глюкоза. В отличие от этой расчетной формулы, фактическая измеренная осмоляльность сыворотки также учитывает другие вещества в крови пациента, которые также могут влиять на осмоляльность сыворотки. Вещества, которые обычно повышают измеренную осмоляльность сыворотки (которые не являются частью расчетной осмоляльности), включают спирты (например, этанол, метанол, этиленгликоль и изопропиловый спирт). Таким образом, пациент, принявший один из спиртов, обычно будет демонстрировать повышенную измеренную осмоляльность сыворотки, несмотря на нормальную рассчитанную осмоляльность сыворотки.
В отличие от этой расчетной формулы, фактическая измеренная осмоляльность сыворотки также учитывает другие вещества в крови пациента, которые также могут влиять на осмоляльность сыворотки. Вещества, которые обычно повышают измеренную осмоляльность сыворотки (которые не являются частью расчетной осмоляльности), включают спирты (например, этанол, метанол, этиленгликоль и изопропиловый спирт). Таким образом, пациент, принявший один из спиртов, обычно будет демонстрировать повышенную измеренную осмоляльность сыворотки, несмотря на нормальную рассчитанную осмоляльность сыворотки.
Осмолярный разрыв сыворотки (измеренная осмолярность сыворотки минус рассчитанная осмолярность сыворотки) должен быть равен [осмолярный разрыв сыворотки] x [4,6] = уровень этанола в крови в мг/дл
4,6 — это константа, основанная на плотности этанола. Этот фактор будет отличаться, если речь идет о чем-то другом, таком как этиленгликоль или метанол.
Основой лечения большинства случаев отравления является поддерживающая терапия и постоянная переоценка состояния дыхательных путей, дыхания и кровообращения пациента. Хотя в большинстве случаев отравления не требуются какие-либо специфические антидоты, некоторые из распространенных токсинов с антидотами: ацетаминофен (N-ацетилцистеин), бензодиазепины (флумазенил), блокаторы кальциевых каналов (хлорид кальция), окись углерода (кислород), холинергические средства ( атропин +/- пралидоксим), цианиды (набор антидотов цианидов), циклические антидепрессанты (бикарбонат натрия), дигоксин (иммунные Fab-антитела к дигоксину), этиленгликоль или метанол (фомепизол), железо (дефероксамин), метгемоглобинемия (метиленовый синий), опиаты ( налоксон), фенотиазин-индуцированные дистонические реакции (дифенгидрамин), салицилаты (бикарбонат натрия).
Хотя в большинстве случаев отравления не требуются какие-либо специфические антидоты, некоторые из распространенных токсинов с антидотами: ацетаминофен (N-ацетилцистеин), бензодиазепины (флумазенил), блокаторы кальциевых каналов (хлорид кальция), окись углерода (кислород), холинергические средства ( атропин +/- пралидоксим), цианиды (набор антидотов цианидов), циклические антидепрессанты (бикарбонат натрия), дигоксин (иммунные Fab-антитела к дигоксину), этиленгликоль или метанол (фомепизол), железо (дефероксамин), метгемоглобинемия (метиленовый синий), опиаты ( налоксон), фенотиазин-индуцированные дистонические реакции (дифенгидрамин), салицилаты (бикарбонат натрия).
Поскольку в большинстве случаев непреднамеренного проглатывания педиатрами, как правило, не используются высокотоксичные вещества и/или большие количества, большинство детей, поступивших в отделение неотложной помощи со случайной передозировкой, могут быть безопасно выписаны после тщательной оценки и соответствующего периода наблюдения . Госпитализация должна рассматриваться в следующих случаях:
Госпитализация должна рассматриваться в следующих случаях:
. . . . . а) Тяжелые признаки и симптомы при обращении в отделение неотложной помощи.
. . . . . б) Нестабильные или аномальные показатели жизнедеятельности.
. . . . . c) Потенциально тяжелое проглатывание, основанное на идентичности или потенциальной токсической дозе проглоченного вещества.
. . . . . г) Преднамеренная передозировка.
Поскольку профилактика является лучшим методом снижения случайных отравлений у детей, врачи должны регулярно включать рекомендации/советы по предотвращению отравлений в свои беседы с родителями по вопросам медицинского обслуживания. Некоторые из этих пунктов перечислены ниже:
.. . . . а) Держите рядом с телефоном номер телефона местного токсикологического центра.
. . . . . б) Если вы подозреваете отравление, немедленно позвоните в токсикологический центр за консультацией, а не ждите, пока у вашего ребенка появятся признаки и симптомы отравления.
. . . . . в) При подозрении на отравление ни в коем случае не вызывать рвоту. Немедленно позвоните в токсикологический центр для получения консультации.
. . . . . г) Храните все лекарства и предметы домашнего обихода вне досягаемости и вне поля зрения (и желательно под замком).
. . . . . д) Никогда не называйте лекарства «конфетами», так как ребенок может попытаться съесть больше «конфет», когда вы меньше всего этого ожидаете.
. . . . . f) Крышки с защитой от детей должны быть закрыты надлежащим образом, и помните, что эти типы крышек предназначены только для защиты от детей, а не «защиты от детей».
. . . . . g) Избегайте передачи/хранения бытовых чистящих средств, пестицидов и автомобильных жидкостей в немаркированных бутылках или контейнерах, которые могут быть приняты за напиток и выпиты ничего не подозревающим ребенком.
Вопросы
1. В какой возрастной группе происходит большинство случайных проглатываний у детей?
. . . . . а. от 6 месяцев до 1 года.
. . . . а. от 6 месяцев до 1 года.
. . . . . б. от 18 месяцев до 3 лет.
. . . . . c. от 4 лет до 6 лет.
. . . . . d. от 8 лет до 12 лет.
2. Наиболее распространенным путем токсического воздействия является:
. . . . . а. Вдыхание.
.. . . . б. Кожный контакт.
. . . . . c. Укусы и укусы.
. . . . . d. Проглатывание.
. . . . . е. Глазной контакт.
3. Вам звонит мать 2-летнего мальчика, потому что она подозревает, что ее сын, возможно, съел несколько «сердечных таблеток» своей бабушки. Она утверждает, что с ее сыном все в порядке и что возможное проглатывание могло произойти 30 минут назад. Что лучше всего предпринять вам как детскому педиатру?
. . . .. а. Попросите мать немедленно вызвать рвоту, засунув палец ребенку в рот.
. . . . . б. Немедленно дайте ребенку восемь унций воды или молока, чтобы разбавить концентрацию таблеток в его желудке.
. . . . . c. Попросите ее немедленно ввести сироп ипекакуаны, чтобы вызвать рвоту.
. . . . . d. Не советуйте никаких вмешательств в настоящее время, но также посоветуйте ей, если у ребенка начнут развиваться какие-либо симптомы, обратиться в отделение неотложной помощи для дальнейшего лечения.
. . . . . е. Немедленно позвоните в местный токсикологический центр для получения консультации.
4. Методом выбора для обеззараживания желудочно-кишечного тракта у ребенка, поступившего в отделение неотложной помощи с многократными эпизодами рвоты через два часа после приема токсического количества железа, является:
. . . . . а. Сироп ипекакуаны.
. . . . . б. Орогастральное промывание.
. . . . . c. Активированный уголь с сорбитом.
. . . . . d. Несколько доз активированного угля.
. . . . . е. Полное орошение кишечника.
5. Ребенок с подозрением на проглатывание доставлен в отделение неотложной помощи с делирием, тахикардией, мидриазом, сухостью слизистых оболочек и теплой/сухой кожей. У этого ребенка наблюдаются признаки и симптомы какого токсидрома?
. . . . . а. Антихолинергический.
. . . . а. Антихолинергический.
. . . . . б. Симпатомиметик.
. . . . . c. Холинергический.
. . . . . d. Опиоид.
. . . . . е. Успокоительное снотворное.
6.Родитель подозревает, что ее 18-месячный сын мог случайно проглотить несколько гранул крысиного яда. Мать должна:
. . . . . а. Не паникуйте и просто подождите, чтобы увидеть, не появятся ли у ее сына какие-либо признаки и симптомы интоксикации, прежде чем звонить своему педиатру.
. . . . . б. Немедленно позвоните по номеру 911, так как это может быть неотложная медицинская помощь.
. . . . . c. Немедленно позвоните в местный токсикологический центр за советом, а не ждите, появятся ли у ее сына признаки и симптомы отравления.
. . . . . d. Вызовите рвоту, дав сыну чайную ложку сиропа ипекакуаны.
. . . . . е. Отправьте ее сына в ближайшее отделение неотложной помощи для немедленного промывания желудка и приема активированного угля.
7. Активированный уголь НЕ будет эффективным методом обеззараживания желудочно-кишечного тракта, для какого из следующих приемов внутрь?
. . . . . а. Альбутерол.
. . . . а. Альбутерол.
. . . . . б. Сульфат железа.
. . . . . c. Амоксициллин.
.. . . . d. Карбамазепин.
. . . . . е. Фенобарбитал.
Ссылки
1. Litovitz TL, Klein-Schwartz W, White S, et al. Годовой отчет Американской ассоциации токсикологических центров по контролю над токсичными веществами за 2000 год. Am J Emerg Med 2001;9(5):337-395.
2. Инаба А.С.: Правило «Гавайи Пять-О» для внутривенного введения декстрозы. Contemp Pediatr 1999;16(10):189.
3. Инаба А.С. Клинические жемчужины детской токсикологии: систематический подход к отравленному ребенку.Hawaii Med J 1998; 57:445-449.
4. Эмери Д., Сингер Д.И. Высокотоксичное проглатывание для малышей: когда таблетка может убить. Pediatr Emerg Med Report 1998;3(12):111-122.
5. Инаба А.С. Жизненно важные признаки. Emerg Med 2001;33(5):76.
6. Лечение отравлений в домашних условиях. Выдержка из Комитета по предотвращению травм и отравлений Американской академии педиатрии, июль 2001 г.
7. Инаба А.С. «ХИМИЧЕСКИЙ ЛАГЕРЬ». Emerg Med 1992;24(4):191.
8.Инаба АС. «Токсикологические тизеры»: «Проверка ваших знаний в области клинической токсикологии. Hawaii Med J 1998; 57:471-473.
9. Либельт Э.Л., Де Анджелис К.Д. Развивающиеся тенденции и достижения в лечении детских отравлений. ДЖАМА 1999; 282:1113-1115.
10. МакГиган М.А. Активированный уголь в домашних условиях. Clin Pediatr Emerg Med 2000; 1:191-194.
11. Эриксон Т.Б., Акс С.Е. и др. Новости токсикологии: рациональный подход к лечению отравленного пациента. Emerg Med Practice 2001;3(8):1-28.
12. Кулиг К.В., Баркин Р.А. Глава 54 — Отравление и передозировка: принципы лечения. В: Баркин Р.А., Розен П. (ред.). Неотложная педиатрия: Руководство по амбулаторной помощи, пятое издание. 1994, Сент-Луис: Мосби, стр. 347-361.
13. Дротик RC. Консультация по токсикологии за 5 минут. 2000, Филадельфия: Липпинкотт Уильямс и Уилкинс.
14. Олсон К.Р. Передозировка ядом и наркотиками, третье издание.

 Эффективен при отравлениях, ожогах, пищевой аллергии, астме и других заболеваниях. Можно применять в любом возрасте.
Эффективен при отравлениях, ожогах, пищевой аллергии, астме и других заболеваниях. Можно применять в любом возрасте.


 Этот продукт содержит цефалин и эметин, которые стимулируют сенсорные центры желудка, связанные с рвотным центром в головном мозге. Применение ипекакуаны следует рассматривать у детей, которые за час до этого проглотили потенциально токсичное вещество. Рвота обычно начинается в течение 20 минут после введения сиропа ипекакуаны.
Этот продукт содержит цефалин и эметин, которые стимулируют сенсорные центры желудка, связанные с рвотным центром в головном мозге. Применение ипекакуаны следует рассматривать у детей, которые за час до этого проглотили потенциально токсичное вещество. Рвота обычно начинается в течение 20 минут после введения сиропа ипекакуаны. Он не показан для использования у детей в возрасте до шести месяцев.
Он не показан для использования у детей в возрасте до шести месяцев. Он способен усиливать элиминацию некоторых уже всосавшихся токсинов, таких как теофиллин, фенобарбитал и карбамазепин.Он не эффективен для спирта, углеводородов, металлов и минералов. Когда активированный уголь дается в фиксированной дозе 1 г на кг, он может снизить всасывание токсинов до 75 процентов. Основной проблемой при использовании активированного угля является рвота, которая возникает примерно у 15 процентов детей и увеличивает риск аспирации, эмпиемы и пневмоторакса.
Он способен усиливать элиминацию некоторых уже всосавшихся токсинов, таких как теофиллин, фенобарбитал и карбамазепин.Он не эффективен для спирта, углеводородов, металлов и минералов. Когда активированный уголь дается в фиксированной дозе 1 г на кг, он может снизить всасывание токсинов до 75 процентов. Основной проблемой при использовании активированного угля является рвота, которая возникает примерно у 15 процентов детей и увеличивает риск аспирации, эмпиемы и пневмоторакса. Безопасность и эффективность меньших доз активированного угля в настоящее время изучается для домашнего применения, и, вероятно, он заменит сироп ипекакуаны в качестве более безопасной и эффективной альтернативы.
Безопасность и эффективность меньших доз активированного угля в настоящее время изучается для домашнего применения, и, вероятно, он заменит сироп ипекакуаны в качестве более безопасной и эффективной альтернативы. Исследование проводилось в отделении неотложной помощи городской детской больницы третичного уровня. Содержание сорбита в древесном угле задавали попеременно. Потенциальные факторы риска рвоты регистрировались проспективно, и измерялась частота рвоты в течение 2 часов после введения угля.
Исследование проводилось в отделении неотложной помощи городской детской больницы третичного уровня. Содержание сорбита в древесном угле задавали попеременно. Потенциальные факторы риска рвоты регистрировались проспективно, и измерялась частота рвоты в течение 2 часов после введения угля. Дети с рвотой в анамнезе или введением назогастрального зонда подвергались наибольшему риску, и эти факторы следует учитывать в будущих исследованиях противорвотных стратегий. Содержание сорбита в древесном угле не было значительным фактором риска рвоты.
Дети с рвотой в анамнезе или введением назогастрального зонда подвергались наибольшему риску, и эти факторы следует учитывать в будущих исследованиях противорвотных стратегий. Содержание сорбита в древесном угле не было значительным фактором риска рвоты.
 И если вы имеете дело с симптомами бактериального гастроэнтерита, вот несколько твердых медицинских рекомендаций. )
И если вы имеете дело с симптомами бактериального гастроэнтерита, вот несколько твердых медицинских рекомендаций. )  Многие больницы сегодня по-прежнему используют активированный уголь для лечения многих видов отравлений и передозировок.
Многие больницы сегодня по-прежнему используют активированный уголь для лечения многих видов отравлений и передозировок.

 Несмотря на то, что мой муж постоянно подвергался воздействию этого вируса, принимая рекомендуемую суточную дозу в течение пары дней, он также избежал заражения.
Несмотря на то, что мой муж постоянно подвергался воздействию этого вируса, принимая рекомендуемую суточную дозу в течение пары дней, он также избежал заражения.
 .Я просто открыл одну капсулу и высыпал ее в полную чашку с ледяной водой, которую она медленно пила в течение двух дней. Она долго отказывалась пить его, пока я не понял, что ей нравится пить его со льдом, а не с водой комнатной температуры (она чувствовала «зернистость» древесного угля, когда он был комнатной температуры, поэтому она пила только простую воду и чайный гриб до этого момента). Но как только я заставил ее выпить эту очень маленькую дозу (я не думаю, что она когда-либо выпила даже одну капсулу), ее действительно перестало тошнить, и она начала быстро поправляться.Я также обнаружил, что она не станет пить, если увидит цвет воды. Помещение его в детский (партнерский) Kleen Kanteen Sippy решило эту проблему.
.Я просто открыл одну капсулу и высыпал ее в полную чашку с ледяной водой, которую она медленно пила в течение двух дней. Она долго отказывалась пить его, пока я не понял, что ей нравится пить его со льдом, а не с водой комнатной температуры (она чувствовала «зернистость» древесного угля, когда он был комнатной температуры, поэтому она пила только простую воду и чайный гриб до этого момента). Но как только я заставил ее выпить эту очень маленькую дозу (я не думаю, что она когда-либо выпила даже одну капсулу), ее действительно перестало тошнить, и она начала быстро поправляться.Я также обнаружил, что она не станет пить, если увидит цвет воды. Помещение его в детский (партнерский) Kleen Kanteen Sippy решило эту проблему.
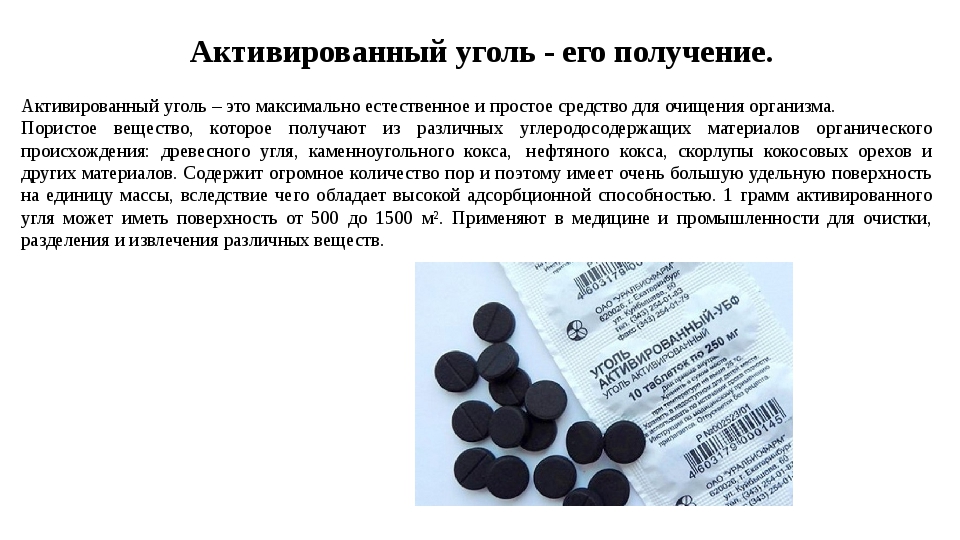 Найдите меня онлайн в другом месте, нажав на значки ниже!
Найдите меня онлайн в другом месте, нажав на значки ниже! Рвота обычно прекращается в течение 12–24 часов.
Рвота обычно прекращается в течение 12–24 часов. Если это не поможет, поговорите с врачом, чтобы узнать, есть ли альтернативное лекарство.
Если это не поможет, поговорите с врачом, чтобы узнать, есть ли альтернативное лекарство. Эксперты считают, что укачивание возникает, когда существует разрыв между тем, что видит ваш ребенок, и тем, что он ощущает чувствительными к движению частями тела, такими как внутренние уши и некоторые нервы.
Эксперты считают, что укачивание возникает, когда существует разрыв между тем, что видит ваш ребенок, и тем, что он ощущает чувствительными к движению частями тела, такими как внутренние уши и некоторые нервы. У вашего ребенка может быть диарея вместо рвоты или в дополнение к ней. См. «Что мне делать, если я думаю, что мой ребенок проглотил что-то ядовитое?» ниже.
У вашего ребенка может быть диарея вместо рвоты или в дополнение к ней. См. «Что мне делать, если я думаю, что мой ребенок проглотил что-то ядовитое?» ниже.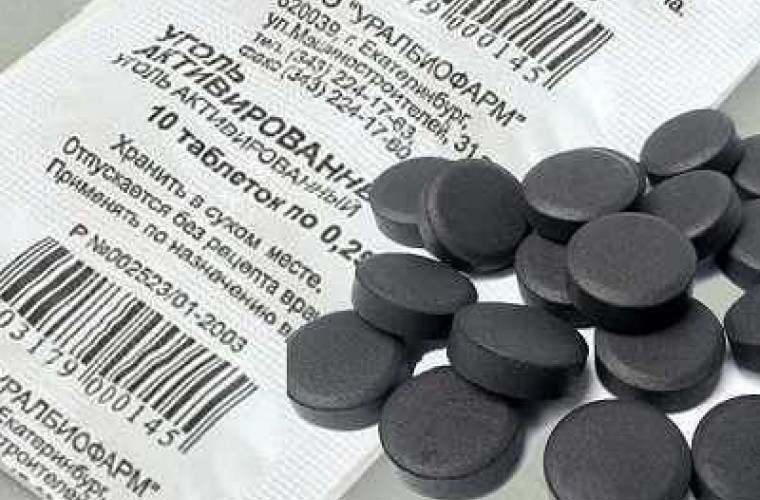 Когда наступает время сна или сна, пусть ваш ребенок спит в том положении, в котором он считает наиболее удобным. (И не беспокойтесь — они не задохнутся, если их вырвет во сне. Организм автоматически выведет жидкости и защитит дыхательные пути.)
Когда наступает время сна или сна, пусть ваш ребенок спит в том положении, в котором он считает наиболее удобным. (И не беспокойтесь — они не задохнутся, если их вырвет во сне. Организм автоматически выведет жидкости и защитит дыхательные пути.) Спросите врача о наилучшем способе регидратации вашего ребенка. Обезвоживание может быть серьезной проблемой для маленьких детей, и если вашего ребенка тошнит, он теряет драгоценную жидкость.
Спросите врача о наилучшем способе регидратации вашего ребенка. Обезвоживание может быть серьезной проблемой для маленьких детей, и если вашего ребенка тошнит, он теряет драгоценную жидкость. Врач может порекомендовать вашему ребенку конкретный электролитный продукт и посоветовать, сколько давать в зависимости от его веса и возраста.
Врач может порекомендовать вашему ребенку конкретный электролитный продукт и посоветовать, сколько давать в зависимости от его веса и возраста.
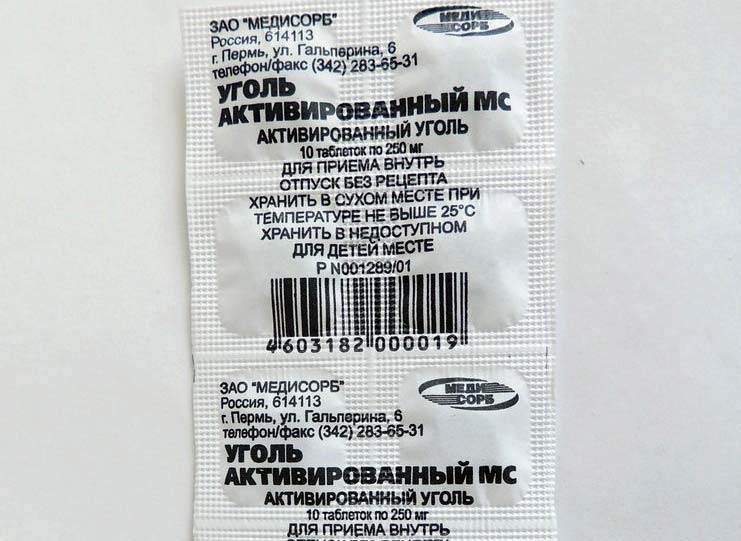 Возможно, они просто слишком много съели или не переносят извилистую поездку на автомобиле. С другой стороны, у вашего ребенка может быть обструкция или что-то еще, что требует немедленной медицинской помощи.Используйте приведенные ниже рекомендации, чтобы понять, когда обращаться за медицинской помощью. Но если у вас есть какие-либо сомнения или опасения, не стесняйтесь звонить врачу.
Возможно, они просто слишком много съели или не переносят извилистую поездку на автомобиле. С другой стороны, у вашего ребенка может быть обструкция или что-то еще, что требует немедленной медицинской помощи.Используйте приведенные ниже рекомендации, чтобы понять, когда обращаться за медицинской помощью. Но если у вас есть какие-либо сомнения или опасения, не стесняйтесь звонить врачу.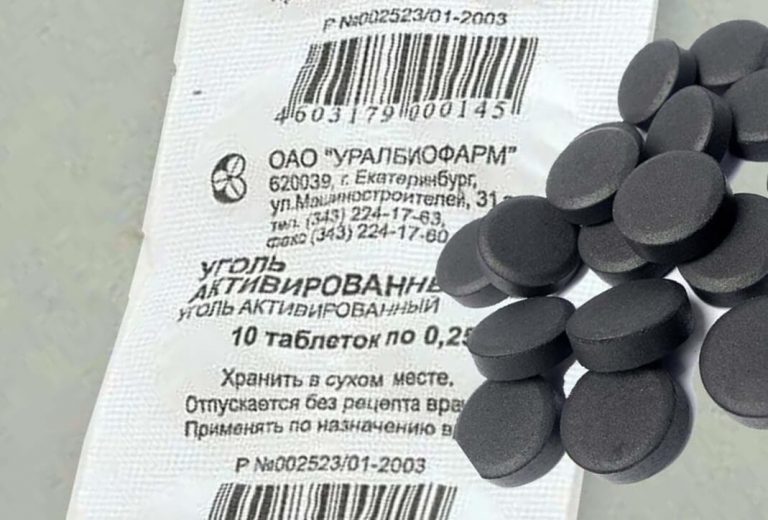 Это может указывать на скопление жидкости или газов, непроходимость кишечника, грыжу или другие проблемы с желудочно-кишечным трактом.Блокировки бывают редко, но серьезно.
Это может указывать на скопление жидкости или газов, непроходимость кишечника, грыжу или другие проблемы с желудочно-кишечным трактом.Блокировки бывают редко, но серьезно.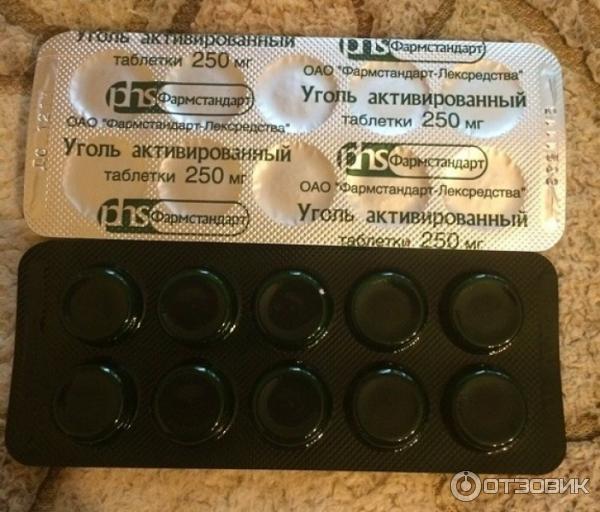 Ипекакуана не является эффективным средством от отравления; Если у вас дома есть ипекакуана, AAP рекомендует немедленно и безопасно избавиться от нее. Активированный уголь не является безопасным или эффективным средством для лечения детей дома.(Никогда не выбрасывайте лекарства в мусорное ведро, куда может попасть ваш ребенок.)
Ипекакуана не является эффективным средством от отравления; Если у вас дома есть ипекакуана, AAP рекомендует немедленно и безопасно избавиться от нее. Активированный уголь не является безопасным или эффективным средством для лечения детей дома.(Никогда не выбрасывайте лекарства в мусорное ведро, куда может попасть ваш ребенок.)

 Продолжайте промывать глаза во время транспортировки в больницу.
Продолжайте промывать глаза во время транспортировки в больницу.
 Тем не менее, есть несколько растений, которые очень ядовиты. Некоторые растения также содержат раздражающий сок.
Тем не менее, есть несколько растений, которые очень ядовиты. Некоторые растения также содержат раздражающий сок.
 Отец обнаружил у сына судороги и сразу же позвонил в службу 911. У ребенка никогда не было судорожных припадков, но в течение двух дней у него была субфебрильная температура и легкий кашель. Он не принимает никаких лекарств, и его отец отрицает любую возможность травмы головы, предшествовавшей приступу. Ему требуется внутривенное введение противосудорожных препаратов для прекращения судорожной активности. Хотя вы рассматриваете возможность менингита и фебрильных судорог при дифференциальной диагностике, следует ли в этом случае также учитывать возможность токсического проглатывания/воздействия при дифференциальной диагностике? Этот случай иллюстрирует, как следует учитывать возможность токсического воздействия при дифференциальной диагностике пациента, поступившего в отделение неотложной помощи с тяжелыми, опасными для жизни признаками и симптомами (например,г., эпилептический статус, кома, дыхательная недостаточность, сердечно-сосудистый шок, измененное психическое состояние и др.).
Отец обнаружил у сына судороги и сразу же позвонил в службу 911. У ребенка никогда не было судорожных припадков, но в течение двух дней у него была субфебрильная температура и легкий кашель. Он не принимает никаких лекарств, и его отец отрицает любую возможность травмы головы, предшествовавшей приступу. Ему требуется внутривенное введение противосудорожных препаратов для прекращения судорожной активности. Хотя вы рассматриваете возможность менингита и фебрильных судорог при дифференциальной диагностике, следует ли в этом случае также учитывать возможность токсического проглатывания/воздействия при дифференциальной диагностике? Этот случай иллюстрирует, как следует учитывать возможность токсического воздействия при дифференциальной диагностике пациента, поступившего в отделение неотложной помощи с тяжелыми, опасными для жизни признаками и симптомами (например,г., эпилептический статус, кома, дыхательная недостаточность, сердечно-сосудистый шок, измененное психическое состояние и др.). Каждый год примерно 75% всех случаев отравления связаны с приемом пищи. Другими путями являются кожный (8%), ингаляционный (6%), глазной (5%) и укусы/укусы (4%).
Каждый год примерно 75% всех случаев отравления связаны с приемом пищи. Другими путями являются кожный (8%), ингаляционный (6%), глазной (5%) и укусы/укусы (4%). , ацетаминофен, метадон, морфин, амитриптилин, дифенгидрамин, норфлоксацин и дифеноксилат/атропин (противодиарейные) (1).
, ацетаминофен, метадон, морфин, амитриптилин, дифенгидрамин, норфлоксацин и дифеноксилат/атропин (противодиарейные) (1). . . . . 2. История (что, когда и сколько отравлений)
. . . . 2. История (что, когда и сколько отравлений)  Также необходимо быть готовым устранить и стабилизировать любые судороги, которые могут возникнуть у пациента из-за токсического воздействия. Если у ребенка разовьются гипогликемические судороги, вторичные по отношению к токсичному проглатыванию, ребенку потребуется декстроза внутривенно в дополнение к стандартным противосудорожным препаратам, чтобы искоренить судороги. Быстрый способ точно запомнить, сколько декстрозы внутривенно вводить в подобных ситуациях, — это мое правило «Гавайи Пять-О» (2).
Также необходимо быть готовым устранить и стабилизировать любые судороги, которые могут возникнуть у пациента из-за токсического воздействия. Если у ребенка разовьются гипогликемические судороги, вторичные по отношению к токсичному проглатыванию, ребенку потребуется декстроза внутривенно в дополнение к стандартным противосудорожным препаратам, чтобы искоренить судороги. Быстрый способ точно запомнить, сколько декстрозы внутривенно вводить в подобных ситуациях, — это мое правило «Гавайи Пять-О» (2). . . . . D5% 10 см3/кг
. . . . D5% 10 см3/кг  е. можно ли безопасно выписать пациента из отделения неотложной помощи и через какой период времени или его необходимо госпитализировать для дальнейшего наблюдения и лечения?)
е. можно ли безопасно выписать пациента из отделения неотложной помощи и через какой период времени или его необходимо госпитализировать для дальнейшего наблюдения и лечения?)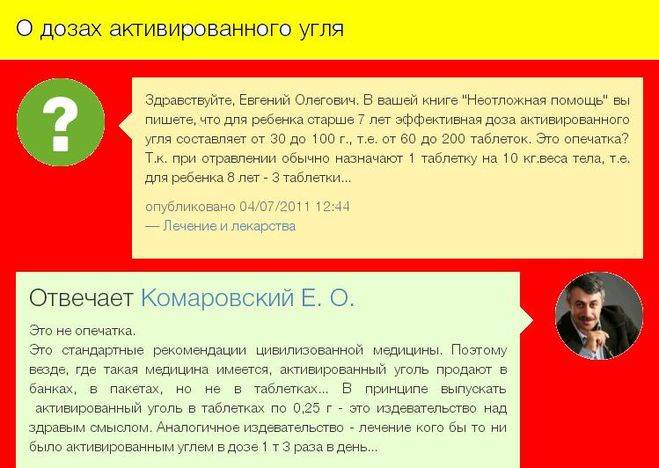 Если предполагаемое проглатывание связано с растением, попросите члена семьи принести как можно больше этого растения для идентификации.
Если предполагаемое проглатывание связано с растением, попросите члена семьи принести как можно больше этого растения для идентификации. Столкнувшись с этой дилеммой, врач всегда должен предполагать наихудший сценарий, а не минимизировать количество, которое могло быть потенциально проглочено.
Столкнувшись с этой дилеммой, врач всегда должен предполагать наихудший сценарий, а не минимизировать количество, которое могло быть потенциально проглочено. . . . . д) Сколько таблеток родители нашли в том месте, где они нашли ребенка, играющего с открытой бутылочкой с лекарством?
. . . . д) Сколько таблеток родители нашли в том месте, где они нашли ребенка, играющего с открытой бутылочкой с лекарством?  таблетка 1 мг), кокаин, циклические антидепрессанты (одна таблетка имипрамина 150 мг), этиленгликоль (одна чайная ложка), метилсалицилаты (одна чайная ложка), наркотические средства, фенотиазины, теофиллин (одна таблетка 500 мг) (4).
таблетка 1 мг), кокаин, циклические антидепрессанты (одна таблетка имипрамина 150 мг), этиленгликоль (одна чайная ложка), метилсалицилаты (одна чайная ложка), наркотические средства, фенотиазины, теофиллин (одна таблетка 500 мг) (4). Ниже приводится мой быстрый и легко запоминающийся метод упрощенных педиатрических основных показателей жизнедеятельности (5).
Ниже приводится мой быстрый и легко запоминающийся метод упрощенных педиатрических основных показателей жизнедеятельности (5).