Препараты-муколитики – рынок и цены
|
Выделяют две основные группы лекарственных средств, воздействующих на бронхиальный секрет. К первой относятся муколитики — средства, разжижающие бронхиальный секрет, снижающие вязкость мокроты и/или стимулирующие продукцию более жидкой части бронхиального секрета, ко второй — отхаркивающие средства, облегчающие удаление мокроты из просвета трахеобронхиального дерева ( в данной статье не анализируются).
Муколитические (секретолитические) препараты главным образом разжижают мокроту, воздействуя на ее физические и химические свойства. К ним относятся некоторые ферменты (трипсин, химотрипсин и др.) и синтетические препараты (бромгексин, амброксол, ацетилцистеини др.).
Механизм разжижающего действия муколитиков различный. Так, действие амброксола проявляется стимуляцией секреторных желез слизистой оболочки бронхов и нормализацией соотношения серозного и слизистого компонентов мокроты. Под влиянием амброксола повышается содержание ферментов, расщепляющих пептидные связи молекул белков бронхиального секрета, что снижает его вязкость, а также содержание сурфактанта — поверхностно-активного вещества в ткани легких, который способствует удалению мокроты и препятствует слипанию ворсинок реснитчатого эпителия бронхов. В свою очередь это приводит к повышению частоты их колебаний и ускорению эвакуации мокроты из бронхов.
Муколитический эффект ацетилцистеина обусловлен разрывом дисульфидных связей гликопротеинов мокроты, что способствует облегчению эвакуации мокроты из бронхов.
Компании-производители предлагают на рынке разные лекарственные формы муколитиков для безрецептурного отпуска: эликсиры, сиропы, растворы (для внутреннего применения и ингаляций), таблетки, капсулы, драже, шипучие таблетки, порошки и гранулы для приготовления растворов и горячих напитков.
Практически все зарегистрированные в Украине муколитические средства — безрецептурные. Следует отметить, что в некоторых странах муколитики относятся к рецептурным ЛС. Так, в Греции, Португалии и Японии амброксол и ацетилцистеин во всех лекарственных формах отпускаются по рецепту врача («Еженедельник АПТЕКА», № 17 (338) от 29 апреля 2002 г.).
Согласно данным информационной системы «Лекарственные средства» ООО «МОРИОН» в группу R05C B включены 73 препарата, выпускаемые в различных лекарственных формах, от 31 производителя, из которых 18 — зарубежные. Срок регистрации ЛС соответствует анализируемому периоду. Принимая во внимание большое количество анализируемых ЛС, для удобства они были разделены на три группы с учетом лекарственных форм. Первую группу (26 препаратов) составили ЛС в форме сиропа, капель, раствора для приема внутрь, вторую (35) — в форме таблеток, драже и капсул, третью (12) — лекарственные формы для приготовления растворов — шипучие таблетки, гранулы, порошки.
Срок регистрации ЛС соответствует анализируемому периоду. Принимая во внимание большое количество анализируемых ЛС, для удобства они были разделены на три группы с учетом лекарственных форм. Первую группу (26 препаратов) составили ЛС в форме сиропа, капель, раствора для приема внутрь, вторую (35) — в форме таблеток, драже и капсул, третью (12) — лекарственные формы для приготовления растворов — шипучие таблетки, гранулы, порошки.
В каждой группе есть препараты, которые лидируют по количеству предложений (табл. 1–3). Следует отметить, что наиболее предлагаемыми были ЛС в форме шипучих таблеток и сиропов, что косвенно может свидетельствовать о популярности среди потребителей муколитических препаратов, выпускаемых в этих лекарственных формах. В каждой группе доминируют соответственно АМБРОКСОЛ, сироп фл. 100 мл (Борщаговский ХФЗ ЗАО НПЦ), ЛАЗОЛВАН®
 С января по апрель наблюдалось увеличение числа предложений ЛС в форме сиропов, к июню их количество стабилизировалось при относительной стабильности на рынке предложений муколитических ЛС в форме таблеток и шипучих таблеток.
С января по апрель наблюдалось увеличение числа предложений ЛС в форме сиропов, к июню их количество стабилизировалось при относительной стабильности на рынке предложений муколитических ЛС в форме таблеток и шипучих таблеток.Таблица 1
Топ-10. Количество предложений муколитических препаратов
в форме сиропа, капель, раствора для приема внутрь в первом полугодии 2003 г.
Препарат, лекарственная форма | Производитель | Январь | Февраль | Март | Апрель | Май | Июнь |
АМБРОКСОЛ, сироп фл. | Борщаговский ХФЗ ЗАО НПЦ (Украина, Киев) | 182 | 197 | 203 | 211 | 206 | 206 |
ЛАЗОЛВАН®, сироп 15 мг/5 мл фл. 100 мл, № 1 | Boehringer Ingelheim Ellas (Греция) | 175 | 155 | 185 | 214 | 217 | 218 |
СОЛВИН, эликсир 4 мг/5 мл фл. 60 мл | IPCA (Индия) | 161 | 178 | 192 | 189 | 197 | 192 |
ЛАЗОЛВАН®, сироп 30 мг/5 мл фл. | Boehringer Ingelheim Ellas (Греция) | 162 | 145 | 156 | 205 | 206 | 208 |
БРОНХОСАН, кап. фл. 25 мл | Slovakofarma (Словацкая Республика) | 147 | 147 | 142 | 125 | 141 | 133 |
БРОМГЕКСИН 4 БЕРЛИН-ХЕМИ, р-р д/внутр. прим. 4 мг/5 мл фл. 60 мл, № 1 | Berlin-Chemie (Menarini Group) (Германия) | 99 | 126 | 142 | 141 | 144 | |
БРОНКОКЛАР, сироп 5% фл. | UPSA (Франция) | 105 | 111 | 140 | 136 | 138 | 145 |
АМБРОГЕКСАЛ, сироп 3 мг/мл фл. 100 мл, № 1 | 86 | 89 | 102 | 100 | 108 | 121 | |
АМБРОБЕНЕ®, сироп 15 мг/5 мл фл. 100 мл, № 1 | Merckle (Германия) | 87 | 100 | 98 | 112 | 99 | 107 |
БРОМГЕКСИН-8 КАПЛИ, кап. | Krewel Meuselbach | 92 | 93 | 102 | 99 | 105 | 106 |
Таблица 2
Топ-10. Количество предложений муколитических препаратов
в форме таблеток, капсул, драже в первом полугодии 2003 г.
Препарат, лекарственная форма | Производитель | Январь | Февраль | Март | Апрель | Май | Июнь |
ЛАЗОЛВАН®, табл. | Boehringer Ingelheim Ellas (Греция) | 163 | 152 | 169 | 202 | 207 | 208 |
ЛАЗОЛВАН®, табл. 30 мг, № 50 | Boehringer Ingelheim Ellas (Греция) | 155 | 128 | 161 | 173 | 162 | 165 |
СОЛВИН, табл. 8 мг, № 100 | IPCA (Индия) | 147 | 153 | 162 | 161 | 157 | 160 |
БРОМГЕКСИН-ДАРНИЦА, табл. | Дарница ЗАО | 145 | 151 | 154 | 152 | 153 | 165 |
БРОМГЕКСИН, табл. 0,008 г | Здоровье ООО ФК | 137 | 152 | 133 | 146 | 132 | 141 |
АМБРОКСОЛА ГИДРОХЛОРИД, табл. 0,03 г контурн. | Борщаговский ХФЗ ЗАО НПЦ (Украина, Киев) | 131 | 135 | 140 | 135 | 137 | 152 |
БРОМГЕКСИН 8 БЕРЛИН-ХЕМИ, др. 8 мг, № 25 | Berlin-Chemie (Menarini Group) (Германия) | 109 | 123 | 138 | 152 | 146 | 123 |
БРОМГЕКСИН-ДАРНИЦА, табл. 0,008 г контурн. ячейк. уп., № 50 | Дарница ЗАО | 127 | 134 | 130 | 128 | 129 | 143 |
АМБРОКСОЛ-КМП, табл. | Киевмедпрепарат ОАО (Украина, Киев) | 116 | 127 | 126 | 125 | 119 | 131 |
МУКОЛВАН, табл. 0,03 г пенал, № 20 | ОЗ ГНЦЛС | 133 | 124 | 116 | 112 | 114 | 126 |
Таблица 3
Топ-10. Количество предложений муколитических препаратов в форме шипучих таблеток,
гранул, порошков для приготовления растворов для внутреннего применения в первом полугодии 2003 г.
Препарат, лекарственная форма | Производитель | Январь | Февраль | Март | Апрель | Май | Июнь |
АЦЦ 100, табл. шип. 100 мг, № 20 | Hexal AG (Германия) | 216 | 212 | 207 | 199 | 210 | 219 |
АЦЦ® 100, пор. | Hexal AG (Германия) | 214 | 213 | 202 | 212 | 206 | 204 |
АЦЦ 200, табл. шип. 200 мг, № 20 | Hexal AG (Германия) | 209 | 212 | 200 | 202 | 203 | 203 |
АЦЦ® 200, пор. д/п р-ра д/перорал. прим. 200 мг пакетик 3 г, № 20 | Hexal AG (Германия) | 217 | 217 | 185 | 180 | 197 | 207 |
АЦЦ® ЛОНГ, табл. | Hexal AG (Германия) | 192 | 192 | 190 | 202 | 199 | 215 |
АЦЦ ГОРЯЧИЙ НАПИТОК, гран. 600 мг пакет, № 6 | Hexal AG (Германия) | 190 | 190 | 160 | 166 | 177 | 189 |
АЦЦ ГОРЯЧИЙ НАПИТОК, гран. 200 мг пакет, № 20 | Hexal AG (Германия) | 181 | 188 | 158 | 166 | 173 | 163 |
АЦЕТИЛЦИСТЕИН-ЛХФЗ, пор. | Луганский ХФЗ ОАО | 33 | 39 | 44 | 43 | 32 | 39 |
АЦЕТИН, гран. 100 мг пакетик, № 20 | Synmedic (Индия) | 8 | 14 | 17 | 15 | 16 | 16 |
АЦЕТИН, гран. 200 мг пакетик, № 20 | Synmedic (Индия) | 8 | 14 | 17 | 14 | 14 | 16 |
Наиболее сбалансированы по количеству предложений среди брендов два препарата — ЛАЗОЛВАН и АЦЦ. Все лекарственные формы этих препаратов предлагались на рынке практически в одинаковых пропорциях. С одной стороны, это может свидетельствовать о сбалансированном спросе на лекарственные формы каждого препарата, с другой — об их популярности как среди дистрибьюторов, так и среди конечных потребителей (рис. 1).
Все лекарственные формы этих препаратов предлагались на рынке практически в одинаковых пропорциях. С одной стороны, это может свидетельствовать о сбалансированном спросе на лекарственные формы каждого препарата, с другой — об их популярности как среди дистрибьюторов, так и среди конечных потребителей (рис. 1).
Рис. 1. Распределение предложений брендов ЛАЗОЛВАН (слева) и АЦЦ (справа) по формам выпуска в первом полугодии 2003 г.
Рассмотрим основные тенденции розничной реализации муколитических препаратов на примере столичного рынка. Объем рынка муколитических препаратов в г. Киеве в первом квартале 2003 г. составил 3,38 млн грн. или 0,5 млн упаковок. При этом 50% рынка в денежном выражении составляли муколитики в форме сиропа, капель, раствора для приема внутрь, почти треть — в форме таблеток, капсул, драже, оставшаяся часть рынка приходилась на долю шипучих таблеток, гранул, порошков для приготовления растворов (см. рис. 1). Несколько по-иному распределялись объемы продаж в упаковках: 29, 58 и 13% соответственно (рис. 2, 3).
рис. 1). Несколько по-иному распределялись объемы продаж в упаковках: 29, 58 и 13% соответственно (рис. 2, 3).
Рис. 2. Распределение объемов продаж муколитических препаратов по формам выпуска в г. Киеве в І квартале 2003 г. в денежном выражении
Рис. 3. Распределение объемов продаж муколитических препаратов по формам выпуска в г. Киеве в І квартале 2003 г. в количественном выражении
По объемам продаж в денежном выражении (более 100 тыс. грн.) лидерами в своих группах являются муколитики, выпускаемые под торговыми марками ЛАЗОЛВАН (Boehringer Ingelheim Ellas Греция), АМБРОКСОЛ (Борщаговский ХФЗ ЗАО НПЦ), АЦЦ (Hexal AG, Германия), АМБРОКСОЛ-КМП (Киевмедпрепарат ОАО) (табл. 4, 5, 6).
4, 5, 6).
Таблица 4
Структура розничного рынка муколитических препаратов в форме сиропа, капель, раствора
для приема внутрь в г. Киеве в І квартале 2003 г.
Препарат | Объем реализации | |
тыс. грн. | тыс. упаковок | |
ЛАЗОЛВАН®, Boehringer Ingelheim Ellas (Греция) | 658 | 36 |
АМБРОКСОЛ, Борщаговский ХФЗ ЗАО НПЦ (Украина, Киев) | 636 | 73 |
БРОНКОКЛАР, UPSA (Франция) | 88 | 5 |
АМБРОБЕНЕ®, Merckle (Германия) | 69 | 5 |
АМБРОГЕКСАЛ, Hexal AG (Германия) | 59 | 4 |
Прочие | 171 | 23 |
Итого | 1681 | 146 |
Таблица 5
Структура розничного рынка муколитических препаратов в форме таблеток, драже, капсул в г. Киеве в І квартале 2003 г.
Киеве в І квартале 2003 г.
Препарат | Объем реализации | |
тыс. грн. | тыс. упаковок | |
ЛАЗОЛВАН®, Boehringer Ingelheim Ellas (Греция) | 283 | 16 |
АМБРОКСОЛ-КМП, Киевмедпрепарат ОАО (Украина, Киев) | 230 | 40 |
АМБРОКСОЛА ГИДРОХЛОРИД, Борщаговский ХФЗ ЗАО НПЦ (Украина, Киев) | 95 | 17 |
БРОМГЕКСИН 8 БЕРЛИН-ХЕМИ, Berlin-Chemie (Menarini Group) (Германия) | 75 | 20 |
АМБРОКСОЛА ГИДРОХЛОРИД, Красная Звезда ООО (Украина, Харьков) | 63 | 10 |
Прочие | 307 | 184 |
Итого | 1053 | 287 |
Таблица 6
Структура розничного рынка муколитических препаратов в форме шипучих таблеток,
гранул, порошков для приготовления растворов для внутреннего применения в г. Киеве в І квартале 2003 г.
Киеве в І квартале 2003 г.
Препарат | Производитель | Лекарственная форма | Объем реализации | |
тыс. грн. | тыс. упаковок | |||
АЦЦ® 200 | Hexal AG (Германия) | Пор. д/п р-ра д/перорал. прим. 200 мг пакетик 3 г, № 20 | 189 | 9 |
АЦЦ® ЛОНГ | Hexal AG (Германия) | Табл. | 168 | 13 |
АЦЦ® 100 | Hexal AG (Германия) | Пор. д/п р-ра д/перорал. прим. 100 мг пакетик 3 г, № 20 | 71 | 4 |
АЦЦ ГОРЯЧИЙ НАПИТОК | Hexal AG (Германия) | Гран. 200 мг пакет, № 20 | 38 | 3 |
АЦЦ ГОРЯЧИЙ НАПИТОК | Hexal AG (Германия) | Гран. 600 мг пакет, № 6 | 35 | 2 |
Прочие | ? | ? | 136 | 34 |
Итого | ? | ? | 637 | 65 |
В группе муколитических препаратов в форме сиропа, капель, раствора для приема внутрь явными лидерами по продажам являются препараты амброксола — ЛАЗОЛВАН и АМБРОКСОЛ, которые практически поровну делят между собой 80% рынка препаратов своей группы (рис. 4). По количеству проданных упаковок доминирует АМБРОКСОЛ, составляя половину рынка в количественном выражении (ЛАЗОЛВАН — четверть) (рис. 5).
4). По количеству проданных упаковок доминирует АМБРОКСОЛ, составляя половину рынка в количественном выражении (ЛАЗОЛВАН — четверть) (рис. 5).
Рис. 4. Распределение объемов продаж муколитических препаратов в форме сиропа, капель, раствора для приема внутрь в г. Киеве в І квартале 2003 г. в денежном выражении
Рис. 5. Распределение объемов продаж муколитических препаратов в форме сиропа, капель, раствора для приема внутрь в г. Киеве в І квартале 2003 г. в количественном выражении
В отличие от предыдущей, в группе препаратов в форме таблеток, драже и капсул лидируют ЛАЗОЛВАН, АМБРОКСОЛ-КМП и АМБРОКСОЛА ГИДРОХЛОРИД (Борщаговский ХФЗ ЗАО НПЦ), на долю которых приходится 29, 27 и 22% объемов продаж в своей группе соответственно (рис. 6), причем в количественном выражении доля этих препаратов составляет лишь 26% (рис. 7).
6), причем в количественном выражении доля этих препаратов составляет лишь 26% (рис. 7).
Рис. 6. Распределение объемов продаж муколитических препаратов в форме таблеток, драже и капсул в г. Киеве в І квартале 2003 г. в денежном выражении
Рис. 7. Распределение объемов продаж муколитических препаратов в форме таблеток, драже и капсул в г. Киеве в І квартале 2003 г. в количественном выражении
Распределение объемов продаж муколитических препаратов в форме шипучих таблеток, гранул, порошков не приводится ввиду явного преимущества одного сильного бренда АЦЦ.
Подводя итог, отметим, что наиболее востребованными на рынке являются препараты амброксола и ацетилцистеина. Лидерство по количеству предложений находит свое отражение в объемах продаж либо в денежном, либо в количественном выражении (в упаковках). Препараты, которым не обеспечено лидерство в каналах распределения, не могут претендовать на значимую нишу на розничном рынке.
Лидерство по количеству предложений находит свое отражение в объемах продаж либо в денежном, либо в количественном выражении (в упаковках). Препараты, которым не обеспечено лидерство в каналах распределения, не могут претендовать на значимую нишу на розничном рынке.
Муколитические средства в форме сиропа, капель, раствора для приема внутрь лидируют по объемам продаж в денежном выражении, на их долю приходится половина рынка. В то же время около 60% рынка приходится на долю муколитиков в форме таблеток, драже и капсул. Такая картина свидетельствует не только о потребительских предпочтениях, но и отражает реализованные и потенциальные маркетинговые возможности компаний-производителей.
Николай Холоденко
Муколитические препараты в терапии болезней органов дыхания у детей: современный взгляд на проблему | Зайцева О.В.
Болезни органов дыхания являются одной из наиболее важных проблем в педиатрии, занимая одно из первых мест в структуре детской заболеваемости. К числу основных факторов патогенеза воспалительных респираторных заболеваний относится нарушение механизма мукоцилиарного транспорта, что чаще всего связано с избыточным образованием и/или повышением вязкости бронхиального секрета. При этом перистальтические движения мелких бронхов и «мерцание» реснитчатого эпителия крупных бронхов и трахеи не в состоянии обеспечить адекватный дренаж бронхиального дерева. Реже, при пороках развития бронхолегочных структур или врожденной патологии реснитчатого эпителия, нормальная эвакуация бронхиальной слизи оказывается нарушенной изначально.
К числу основных факторов патогенеза воспалительных респираторных заболеваний относится нарушение механизма мукоцилиарного транспорта, что чаще всего связано с избыточным образованием и/или повышением вязкости бронхиального секрета. При этом перистальтические движения мелких бронхов и «мерцание» реснитчатого эпителия крупных бронхов и трахеи не в состоянии обеспечить адекватный дренаж бронхиального дерева. Реже, при пороках развития бронхолегочных структур или врожденной патологии реснитчатого эпителия, нормальная эвакуация бронхиальной слизи оказывается нарушенной изначально.
Застой бронхиального содержимого приводит к нарушению вентиляционно–респираторной функции легких, а неизбежное инфицирование – к развитию эндобронхиального или бронхолегочного воспаления. Кроме того, у больных с острыми и хроническими болезнями органов дыхания продуцируемый вязкий секрет, помимо угнетения цилиарной активности, может вызвать бронхиальную обструкцию вследствие скопления слизи в дыхательных путях. В тяжелых случаях вентиляционные нарушения сопровождаются развитием ателектазов.
В тяжелых случаях вентиляционные нарушения сопровождаются развитием ателектазов.
Следовательно, мукоцилиарный транспорт является важнейшим механизмом, обеспечивающим санацию дыхательных путей, одним из основных механизмов системы местной защиты и обеспечивает необходимый потенциал барьерной, иммунной и очистительной функции респираторного тракта. Очищение дыхательных путей от чужеродных частиц и микроорганизмов происходит благодаря оседанию их на слизистых оболочках и последующему выведению вместе с трахеобронхиальной слизью.
Образование бронхиального секрета – одно из обязательных условий нормального функционирования бронхиального дерева. Бронхиальный секрет сложен по составу и является суммарным продуктом секреции бокаловидных клеток, транссудации плазменных компонентов, метаболизма подвижных клеток и вегетирующих микроорганизмов, а также легочного сурфактанта. Обычно в бронхиальном секрете также обнаруживаются и клеточные элементы: альвеолярные макрофаги и лимфоциты. Трахеобронхиальная слизь в нормальных условиях обладает бактерицидным эффектом, т.к. содержит иммуноглобулины и неспецифические факторы защиты (лизоцим, трансферрин, опсонины и др.). По физико–химической структуре бронхиальный секрет представляет собой многокомпонентный коллоидный раствор, состоящий из двух фаз: более жидкой (золь) и гелеобразной, нерастворимой. В растворимой фазе содержатся электролиты, сывороточные компоненты, белки, биологически активные вещества, ферменты и их ингибиторы. Гель имеет фибриллярную структуру и образуется преимущественно за счет местно синтезированных макромолекулярных гликопротеиновых комплексов муцинов, сцепленных дисульфидными мостиками. Золь покрывает апикальные поверхности мукоцилиарных клеток. Именно в этом слое реснички мерцательного эпителия совершают свои колебательные движения и передают свою кинетическую энергию наружному слою – гелю. Скорость мукоцилиарного транспорта у здорового человека колеблется от 4 до 20 мм в минуту, в норме за сутки транспортируется от 10 до 100 мл бронхиального секрета, который, попадая в глотку, проглатывается.
Трахеобронхиальная слизь в нормальных условиях обладает бактерицидным эффектом, т.к. содержит иммуноглобулины и неспецифические факторы защиты (лизоцим, трансферрин, опсонины и др.). По физико–химической структуре бронхиальный секрет представляет собой многокомпонентный коллоидный раствор, состоящий из двух фаз: более жидкой (золь) и гелеобразной, нерастворимой. В растворимой фазе содержатся электролиты, сывороточные компоненты, белки, биологически активные вещества, ферменты и их ингибиторы. Гель имеет фибриллярную структуру и образуется преимущественно за счет местно синтезированных макромолекулярных гликопротеиновых комплексов муцинов, сцепленных дисульфидными мостиками. Золь покрывает апикальные поверхности мукоцилиарных клеток. Именно в этом слое реснички мерцательного эпителия совершают свои колебательные движения и передают свою кинетическую энергию наружному слою – гелю. Скорость мукоцилиарного транспорта у здорового человека колеблется от 4 до 20 мм в минуту, в норме за сутки транспортируется от 10 до 100 мл бронхиального секрета, который, попадая в глотку, проглатывается.
Воспаление органов дыхания, как правило, сопровождается компенсаторным увеличением слизеобразования. Изменяется и состав трахеобронхиального секрета: уменьшается содержание воды и повышается концентрация муцинов (нейтральных и кислых гликопротеинов), что приводит к увеличению вязкости мокроты. Отмечено, что чем выше вязкость слизи, тем ниже скорость ее продвижения по респираторному тракту. Увеличение вязкости бронхиального секрета способствует повышенной адгезии (прилипанию) патогенных микроорганизмов на слизистых респираторного тракта, что создает благоприятные условия для их размножения. Изменение состава слизи сопровождается и снижением бактерицидных свойств бронхиального секрета за счет уменьшения в нем концентрации секреторного иммуноглобулина А. В свою очередь, инфекционные агенты и их токсины оказывают неблагоприятное воздействие на слизистые дыхательных путей. Следовательно, нарушение дренажной функции бронхиального дерева может привести не только к вентиляционым нарушениям, но и снижению местной иммунологической защиты дыхательных путей с высоким риском развития затяжного течения воспалительного процесса и способствовать его хронизации [1,3,7].
Таким образом, для воспалительных заболеваний респираторного тракта характерно изменение реологических свойств мокроты и снижение мукоцилиарного клиренса. Если перистальтические движения мелких бронхов и деятельность реснитчатого эпителия крупных бронхов и трахеи не обеспечивают необходимого дренажа, развивается кашель, физиологическая роль которого состоит в очищении дыхательных путей от инородных веществ, попавших извне (как инфекционного, так и неинфекционного генеза) или образованных эндогенно. Следовательно, кашель – это защитный рефлекс, направленный на восстановление проходимости дыхательных путей. Однако защитную функцию кашель может выполнять только при определенных реологических свойствах мокроты.
Очевидно, что у детей необходимость в подавлении кашля с использованием истинных противокашлевых препаратов возникает крайне редко, применение их, как правило, с патофизиологических позиций не оправдано. К противокашлевыми препаратам относят лекарственные средства центрального (наркотические – кодеин, дионин, морфин и ненаркотические – глаувент, пакселадин, тусупрекс, синекод) и периферического действия (либексин).
Следует подчеркнуть, что у детей (особенно у детей раннего возраста) кашель чаще всего обусловлен повышенной вязкостью бронхиального секрета, нарушением «скольжения» мокроты по бронхиальному дереву, недостаточной активностью мерцательного эпителия. Поэтому основной целью терапии в подобных случаях является разжижение мокроты, снижение ее адгезивности и увеличение тем самым эффективности кашля.
Лекарственные препараты, улучшающие откашливание мокроты, можно разделить на несколько групп:
- средства, стимулирующие отхаркивание
- муколитические (или секретолитические) препараты
- комбинированные препараты.
Средства, стимулирующие отхаркивание. Среди них выделяют рефлекторно действующие препараты и препараты резорбтивного действия. Рефлекторно действующие препараты при приеме внутрь оказывают умеренное раздражающее действие на рецепторы желудка, что возбуждает рвотный центр продолговатого мозга, рефлекторно усиливает секрецию слюнных желез и слизистых желез бронхов. К этой группе относятся препараты термопсиса, алтей, солодка, терпингидрат, эфирные масла и др. Действующим началом отхаркивающих средств растительного происхождения являются алкалоиды и сапонины, которые способствуют регидратации слизи за счет увеличения транссудации плазмы, усилению моторной функции бронхов и отхаркиванию за счет перистальтических сокращений бронхиальной проводимости, повышения активности мерцательного эпителия.
Ко второй подгруппе относят препараты резорбтивного действия: натрия и калия йодид, аммония хлорид, натрия гидрокарбонат и другие солевые препараты, которые, всасываясь в желудочно–кишечном тракте, выделяются слизистой бронхов и, увеличивая бронхиальную секрецию, разжижают мокроту и облегчают отхаркивание. Йодсодержащие препараты также стимулируют расщепление белков мокроты при наличии лейкоцитарных протеаз.
Средства, стимулирующие отхаркивание (преимущественно фитопрепараты) достаточно часто используются при лечении кашля у детей. Однако это не всегда оправдано. Во–первых, действие этих препаратов непродолжительно, необходимы частые приемы малых доз (каждые 2–3 часа). Во–вторых, повышение разовой дозы вызывает тошноту и, в ряде случаев, рвоту. В–третьих, лекарственные средства этой группы могут значительно увеличить объем бронхиального секрета, который маленькие дети не в состоянии самостоятельно откашлять, что приводит к значительному нарушению дренажной функции легких и реинфицированию.
Комбинированые препараты содержат два и более компонентов, некоторые из них включают противокашлевый препарат (стоптуссин, гексапневмин, лорейн), бронхолитик (солутан), жаропонижающие и/или антибактериальные средства (гексапневмин, лорейн). Эти препараты надо назначать только по строгим показаниям, нередко они противопоказаны детям раннего возраста. Кроме того, в некоторых комбинированных препаратах содержатся противоположные по своему действию медикаментозные средства (варианты порошка Звягинцевой) или субоптимальные дозы действующих веществ, что снижает их эффективность. Но, разумеется, имеются и вполне оправданные комбинации лекарственных средств.
Муколитические (или секретолитические) препараты в подавляющем большинстве случаев являются оптимальными при лечении болезней органов дыхания у детей. Муколитические препараты (бромгексин, амброксол, ацетилцистеин, карбоцистеин, месна, протеолитические ферменты и др.) воздействуют на гель–фазу бронхиального секрета и эффективно разжижают мокроту, не увеличивая существенно ее количество. Некоторые из препаратов этой группы имеют несколько лекарственных форм, обеспечивающих различные способы доставки лекарственного вещества (оральный, ингаляционный, эндобронхиальный и пр.), что чрезвычайно важно в комплексной терапии болезней органов дыхания у детей.
Выбор муколитической терапии определяется характером поражения респираторного тракта. Муколитики широко используются в педиатрии при лечении заболеваний нижних дыхательных путей, как острых (трахеиты, бронхиты, пневмонии), так и хронических (хронический бронхит, бронхиальная астма, врожденные и наследственные бронхолегочные заболевания, в том числе муковисцидоз). Назначение муколитиков показано и при болезнях ЛОР–органов, сопровождающихся выделением слизистого и слизисто–гнойного секрета (риниты, синуситы).
С другой стороны, существенное значение имеют возрастные особенности реагирования дыхательных путей на инфекционно–воспалительный или аллергический процесс. В частности, в неонатальном периоде высокая частота, затяжное и осложненное течение респираторной патологии обусловлены анатомо–физиологическими особенностями новорожденного. Одним из причинных факторов может явиться дефицит образования и выброса сурфактанта, в т.ч. качественный его дефицит. Кроме того, отсутствие кашлевого рефлекса у детей первых дней и недель жизни достаточно часто требует принудительного отсасывания слизи из верхних и нижних дыхательных путей, что может привести к травмированию и инфицированию слизистых. Особенностью физиологических реакций детей первых трех лет жизни является выраженная гиперпродукция и повышение вязкости слизи в сочетании с отеком слизистой бронхов, что вторично нарушает мукоцилиарный транспорт, вызывает обструкцию бронхов, способствует развитию инфекционного воспаления. Таким образом, при проведении комплексной терапии у детей с респираторной патологией необходимо учитывать возраст ребенка. Муколитики, безусловно, наиболее часто являются препаратами выбора у детей первых трех лет жизни.
В то же время механизм действия отдельных представителей этой группы различен, поэтому муколитики обладают разной эффективностью.
Протеолитические ферменты (трипсин, химотрипсин, РНК–аза) уменьшают как вязкость, так и эластичность мокроты, обладают противоотечным и противовоспалительным действием. Однако эти препараты практически не применяются в пульмонологии, т.к. могут спровоцировать бронхоспазм, кровохарканье, аллергические реакции. Исключение составляет рекомбинантная a–ДНК–аза, которую назначают больным с муковисцидозом.
Ацетилцистеин является активным муколитическим препаратом. Механизм его действия основан на разрыве дисульфидных связей кислых мукополисахаридов мокроты, что способствует уменьшению вязкости слизи. Препарат также способствует разжижению гноя. Помимо этого препарат способствует синтезу глутатиона – главной антиокислительной системы организма, что повышает защиту клеток от повреждающего воздействия свободно–радикального окисления, свойственного интенсивной воспалительной реакции. Вместе с тем отмечено, что при длительном приеме ацетилцистеина может снижаться продукция лизоцима и секреторного IgА [2]. Препарат эффективен при приеме внутрь, при эндобронхиальном введении и при сочетанном введении. Ингаляционные формы в настоящее время не используются, т.к. имеют запах сероводорода. Следует с осторожностью назначать препарат пациентам с бронхообструктивным синдромом, т.к. в 30% случаев отмечается усиление бронхоспазма [3]. Показания к применению ацетилцистеина – острые, рецидивирующие и хронические заболевания респираторного тракта, сопровождающиеся образованием вязкой мокроты. Ацетилцистеин назначают 2–3 раза в сутки, детям до 5 лет 100 мг на прием, старше 5 лет – по 200 мг. Длительность курса зависит от характера и течения заболевания и составляет при острых бронхитах и трахеобронхитах от 3 до 14 дней, при хронических заболеваниях – 2–3 недели. При необходимости курсы лечения могут быть повторены. При проведении бронхоскопии возможно использование 10% раствора ацетилцистеина по 2–5 мл, парентерально применяют 3% раствор.
Месна оказывает аналогичное ацетилцистеину действие, однако обладает большей эффективностью. Месна применяется исключительно для ингаляционного и интратрахеального введения.
Карбоцистеин не только обладает муколитическим эффектом, но и восстанавливает нормальную активность секреторных клеток. Имеются данные о повышении уровня секреторного IgA на фоне приема карбоцистеина. Препарат выпускается для приема внутрь (капсулы, сироп).
Бромгексин – производное алкалоида визина, обладает муколитическим, мукокинетическим и отхаркивающим действием. Муколитический эффект связан с деполимеризацией кислых полисахаридов отделяемого и стимуляцией секреторных клеток слизистой бронхов, вырабатывающих секрет, содержащий нейтральные полисахариды. В результате деполимеризации мукопротеиновых и мукополисахаридных волокон происходит уменьшение вязкости мокроты. Препарат оказывает и слабое противокашлевое действие. Практически все исследователи отмечают более слабый фармакологический эффект бромгексина по сравнению с препаратом нового поколения, являющимся активным метаболитом бромгексина – амброксолом. Применяют бромгексин при острых и хронических бронхитах, острой пневмонии, хронических бронхообструктивных заболеваниях. Детям от 3 до 5 лет назначают по 4 мг 3 раза в день, от 6 до 12 лет – по 8 мг, подросткам по 12 мг 3 раза в сутки.
Амброксол относится к муколитическим препаратам нового поколения, является метаболитом бромгексина и дает более выраженный отхаркивающий эффект. В педиатрической практике в комплексной терапии органов дыхания предпочтительнее использовать препараты амброксола, имеющие несколько лекарственных форм: таблетки, сироп, растворы для ингаляций, для приема внутрь, для инъекций и эндобронхиального введения. Амброксол оказывает влияние на синтез бронхиального секрета, выделяемого клетками слизистой оболочки бронхов. Секрет разжижается путем расщепления кислых мукополисахаридов и дезоксирибонуклеиновых кислот, одновременно улучшается выделение секрета.
Важной особенностью амброксола является его способность увеличивать содержание сурфактанта в легких, блокируя распад и усиливая синтез и секрецию сурфактанта в альвеолярных пневмоцитах 2 типа. Сурфактант — важнейший фактор, поддерживающий поверхностное натяжение в альвеолах и улучшающих растяжимость легких. Являясь гидрофобным пограничным слоем, сурфактант облегчает обмен неполярных газов, оказывает противоотечное действие на мембраны альвеол. Он участвует в обеспечении транспорта чужеродных частиц из альвеол до бронхиального отдела, где начинается мукоцилиарный транспорт. Оказывая положительное влияние на сурфактант, амброксол опосредованно повышает мукоцилиарный транспорт и в сочетании с усилением секреции гликопротеидов (мукокинетическое действие), дает выраженный отхаркивающий эффект. Имеются указания на стимуляцию синтеза сурфактанта у плода, если амброксол принимает мать [5]. Клинические исследования позволили доказать активность препарата при профилактике респираторного дистресс–синдрома и пульмонального шока.
По данным Morgenroth, амброксол нормализует функции измененных серозных и мукозных желез слизистой бронхов, способствует уменьшению кист слизистой и активирует продукцию серозного компонента. Улучшение функции слизистых желез особенно важно у больных с хроническими заболеваниями легких, для которых характерны гипертрофия бронхиальных желез с образованием кист и уменьшением числа серозных клеток. Таким образом, амброксол способствует продукции качественно измененного секрета.
Амброксол не провоцирует бронхообструкцию. Более того, K.J. Weissman и соавт. [8] показали статистически достоверное улучшение показателей функции внешнего дыхания у больных с бронхообструкцией и уменьшение гипоксемии на фоне приема амброксола.
Данные литературы свидетельствуют о противовоспалительном и иммуномодулирующем действии амброксола. Препарат усиливает местный иммунитет, активируя тканевые макрофаги и повышая продукцию секреторного IgА. Амброксол оказывает подавляющее действие на продукцию мононуклеарными клетками медиаторов воспаления (интерлейкина 1 и фактора некроза опухоли) [4], а также усиливает естественную защиту легких, увеличивая макрофагальную активность. Предполагают, что ингибирование синтеза провоспалительных цитокинов может улучшить течение лейкоцит–обусловленного легочного повреждения. Доказано, что амброксол обладает противоотечным и противовоспалительным действием, эффективно способствует купированию обострения хронического бронхита и защищает против блеомицин–индуцированного легочного фиброза [6]. Stockley et al. сообщают, что амброксол ингибирует хемотаксис нейтрофилов in vitro.
Сочетание амброксола с антибиотиками, безусловно, имеет преимущество перед использованием одного антибиотика [7]. Амброксол способствует повышению концентрации антибиотика в альвеолах и слизистой оболочке бронхов, что улучшает течение заболевания при бактериальных инфекциях легких.
Применяют амброксол при острых и хронических болезнях органов дыхания, включая бронхиальную астму, бронхоэктатическую болезнь, респираторный дистресс–синдром у новорожденных. Можно использовать препарат у детей любого возраста, даже у недоношенных. Возможно применение у беременных женщин во II и III триместре беременности.
К препаратам амброксола, наиболее часто используемых в педиатрии, относится Амбробене (Ratiopharm, Германия). Амбробене имеет широкий выбор лекарственных форм: таблетки, раствор для приема внутрь, сироп, капсулы ретард, раствор для ингаляций и эндобронхиального введения, раствор для инъекций. Доза препарата для детей до 5 лет составляет 7,5 мг 2–3 раза в день, детям старше 5 лет – 15 мг 3 раза в день. Пациентам старше 12 лет Амбробене назначают по 30 мг 3 раза в сутки или 1 капсулу ретард в сутки. Применение капсул ретард особенно оправдано при хронических болезнях органов дыхания. Длительность курса лечения составляет от 1 до 3–4 недель в зависимости от эффекта и характера процесса.
Для оценки клинической эффективности и переносимости препарата Амбробене у детей с болезнями органов дыхания нами проведено рандомизированное мультицентровое открытое сравнительное исследование. Работа осуществлялась в зимне–весенний период 2002 г. под руководством сотрудников кафедры детских болезней №1 РГМУ (зав. кафедрой проф. Г.А. Самсыгина) на трех клинических базах г. Москвы: ДКБ № 38 ФУ Медбиоэкстрем (гл. врач В.И. Голоденко), Морозовской ГДКБ (гл. врач проф. М.А. Корнюшин), родильного дома при ГКБ №15 (зам. гл. врача по акушерству и гинекологии проф. Г.М. Бурдули). Исследование проводилось в соответствии с требованиями Хельсинкской декларации (WMA, 1964) и «Декларации о политике в области обеспечения прав пациентов в Европе» (WHO/EURO, 1994).
Всего в исследование были включены 219 детей в возрасте с первых дней жизни до 15 лет. Амбробене получали 149 детей, 70 пациентов составили группу сравнения (из них 30 больным был назначен бромгексин, 20 – мукалтин, 20 детей муколитических или отхаркивающих средств не получали) (табл. 1). Методы введения препаратов зависели от характера респираторной патологии и возраста ребенка. Препараты использовали в обычных терапевтических дозировках, длительность терапии составила от 5 до 15 дней. Оценивали сроки появления продуктивного кашля, уменьшение его интенсивности и сроки выздоровления (рис. 1). Кроме того, оценивалась вязкость мокроты. Критерием исключения из исследования являлось применение других муколитиков, отхаркивающих или противокашлевых препаратов менее чем за 14 дней до начала исследования.
Рис. 1. Сроки появления продуктивного кашля у пациентов с острыми респираторными заболеваниями
Амбробене применяли в комплексном лечении 149 детей с острым бронхитом на фоне течения ОРВИ (54 ребенка, из них с обструктивным синдромом – 24, в том числе 5 детей первых месяцев жизни с бронхиолитом), острой пневмонией, бронхиальной астмой, хроническими заболеваниями нижних дыхательных путей, аспирационным синдромом и/или внутриутробной пневмонией новорожденных (табл. 1). Кроме того, Амбробене назначали после проведения интубационного наркоза 16 детям без бронхолегочной патологии, склонных к рецидивам респираторных инфекций (т.н. часто болеющие дети), с целью профилактики постинтубационных осложнений.Острый бронхит в подавляющем большинстве случаев был проявлением или осложнением острой вирусной или вирусно–бактериальной инфекции. Ведущими клиническими симптомами были признаки поражения слизистой оболочки бронхов. Почти у половины детей определялись клинические признаки бронхообструктивного синдрома, у одного ребенка рестриктивный синдром был связан с выраженной тимомегалией. Клиническая картина бронхиолита отмечалась у 5 детей в возрасте от 2 до 7 месяцев. Амбробене назначали на 1–3 сутки от начала заболевания. Все дети получали препарат внутрь в виде таблеток, сиропа или раствора. Пациентам с бронхообструкцией и детям раннего возраста дополнительно назначали раствор Амбробене ингаляционно через небулайзер 2 раза в сутки в возрастных дозировках, на фоне двухкратного перорального приема препарата. У всех детей был получен хороший клинический эффект: при наличии острого бронхита у подавляющего большинства пациентов на 2–е сутки после назначения Амбробене кашель несколько усиливался, но становился продуктивным, на 3–4 день лечения отмечалось ослабление кашля, а на 4–6 день – его исчезновение. Сравнение Амбробене с бромгексином и мукалтином у детей с острым бронхитом показало более высокую терапевтическую эффективность Амбробене.
Детям с острой пневмонией (полисегментарной или долевой, неосложненной) Амбробене вводили по аналогичной схеме. Пациенты с острой плевропневмонией, а также дети первого года жизни получали препарат перорально в сочетании с ингаляциями. А у 3 пациентов с деструктивной пневмонией, осложненной гнойным плевритом, пневмотораксом, адекватный муколитический эффект был достигнут лишь при дополнительном парентеральном введении препарата.
Амбробене использовали у детей в возрасте от 1,5 до 15 лет с бронхиальной астмой. Дети поступали в приступном периоде в тяжелом (8 наблюдений) и среднетяжелом состоянии (14 наблюдений). С момента поступления и до купирования приступа лечение было интенсивным и комплексным: на фоне регидратационной терапии применяли бронхолитики, ингаляции b2–агонистов, кортикостероидов. Амбробене назначали с первых суток ингаляционно (2 раза в сутки) в сочетании с приемом препарата внутрь (2 раза в сутки). Длительность ингаляционного введения составила 5–7 дней, после появления продуктивного кашля с хорошо откашливающейся мокротой продолжали только прием препарата внутрь. В постприступном периоде при наличии бронхита, осложненного бактериальной инфекцией, назначение Амбробене, безусловно, способствовало разрешению болезни. По нашим наблюдениям, Амбробене не усиливает бронхоспазм. Однако у 2 детей раннего возраста (1,5 и 2 лет) на вторые сутки от начала терапии отмечалось значительное увеличение бронхореи, что потребовало отмены препарата.
Муколитики являются основной составляющей в комплексной терапии хронических бронхолегочных заболеваний. Мы применяли Амбробене у 20 больных с гнойным эндобронхитом на фоне пороков развития легких, хронической пневмонией, бронхоэктатической болезнью. У всех детей, страдавших хроническими заболеваниями легких на фоне деформирующего бронхита с врожденными бронхоэктазами, имел место классический респираторный синдром в виде постоянного кашля с умеренным количеством слизистой или слизисто–гнойной мокроты, наличием локальных хрипов в проекции нижних долей легких (чаще – слева). Эндоскопически был диагностирован диффузный катаральный эндобронхит с катарально–гнойным эндобронхитом, локализованным в пораженных долевых и сегментарных бронхах. Амбробене применяли в течение 14 суток в возрастной дозировке. Пациентам старше 12 лет назначали капсулы ретард 1 раз в сутки (по 75 мг в капсуле). Количество санационных бронхоскопий с промыванием бронхов 0,5% раствором диоксидина и эндоброхиальным введением Амбробене не превышало трех (использовали раствор Амбробене для инъекций по 2 мл на одно эндобронхиальное введение). Кроме эндобронхиального и приема внутрь при наличии вязкой, трудноотделяемой мокроты, 5 детей получали Амбробене ингаляционно, что усилило терапевтический эффект. В комплекс лечебных мероприятий входили также ингаляции с диоксидином в течении 5–7 дней, ЛФК и механотерапия.
В результате проведенного лечения у детей с хронической бронхолегочной патологией у половины пациентов кашель стал значительно реже на 7–10 день от начала комплексного лечения, у 9 детей перестали выслушиваться хрипы, у остальных количество хрипов уменьшилось. Бронхоскопически также была констатирована положительная динамика: у 11 детей гнойный компонент локального эндобронхита полностью купировался. Кроме того, проведение комплексных терапевтических мероприятий у 14 детей позволило ликвидировать обострение заболевания без антибактериального лечения. У больных с хроническими заболеваниями легких наилучший эффект был достигнут при приеме капсул ретард Амбробене внутрь в сочетании с лечебными бронхоскопиями, при которых препарат вводился и эндоброхиально. Проведенное нами сравнительное исследование Амбробене с бромгексином (внутрь в возрастных дозировках) показало низкую эффективность бромгексина у детей с хроническими заболеваниями легких.
Болезни органов дыхания являются одной из самых серьезных проблем неонатального периода. Мы применяли Амбробене у 18 доношенных новорожденных с весом 3000–3500 г. с аспирационным синдромом и/или внутриутробной пневмонией. Все дети родились с низкой оценкой по шкале Апгар (от 3 до 7 баллов в конце первой минуты жизни), всем проводилась интубация трахеи с целью санации трахеи и бронхов, 6 детей находились на ИВЛ. Степень дыхательной недостаточности оценивалась от 2 до 8 баллов по шкале Сильвермана. Амбробене применяли внутримышечно по 1 мл 2 раза в сутки от 7 до 14 дней. Группу сравнения составили новорожденные дети с аналогичными патологией и преморбидным фоном, не получающие муколитической терапии.
Было установлено, что включение Амбробене в комплексную терапию позволило улучшить оксигенацию при более низких концентрациях кислорода и давления на выдохе. Достоверно сократилась длительность использования оксигенации, нормализация газов крови была достигнута быстрее, чем в группе сравнения. В результате снизилось количество осложнений со стороны ЦНС. У детей, получавших Амбробене, в среднем по группе достоверно уменьшилось количество манипуляций на трахее, что привело к уменьшению частоты инфекционных бронхолегочных осложнений. Включение Амбробене в комплексную терапию новорожденных детей с аспирационным синдромом и/или внутриутробной пневмонией достоверно снижало продолжительность курса антибактериальной терапии. Побочных эффектов и нежелательных явлений при использовании Амбробене у новорожденных детей мы не наблюдали.
Нами проведено изучение эффективности применения Амбробене для парентерального введения с целью профилактики постинтубационых осложнений. Отмечено, что дети, склонные к частым респираторным инфекциям и/или их затяжному течению, при проведении интубационного наркоза в послеоперационном периоде имеют выраженные проявления ларинготрахеита или трахеобронхита, сопровождающегося упорным навязчивым кашлем. Кашель у части детей провоцирует рвоту. Все это, безусловно, ухудшает течение послеоперационного периода. Мы применили Амбробене в виде инъекций в возрастной дозировке у 16 детей в возрасте от 3 до 12 лет, склонных к респираторным инфекциям, после интубационного наркоза во время плановых хирургических вмешательств. Группой сравнения явились 10 детей, которым муколитики не вводились. Нами отмечено, что оптимальной по срокам введения препарата является следующая схема: 1 инъекция через 1–3 часа после окончания интубации и 1 инъекция – через 12–14 часов (на следующее утро). Введение Амбробене перед операцией не оправдано, т.к. муколитический эффект наступает в раннем послеоперационном периоде, когда физиологическая эвакуация бронхиального секрета затруднена. Проведенное исследование убедительно продемонстрировало эффективность разработанной схемы муколитической терапии. Выраженных клинических проявлений ларинготрахеобронхита в послеоперационном периоде все дети, получившие Амбробене, не имели. Только у 4 пациентов в течение 1–2 суток отмечался очень незначительный продуктивный кашель. В группе сравнения покашливание отмечено более чем у половины детей, из них выраженную клиническую картину трахеобронхита имели 30% пациентов, а длительность кашля составила 5–9 дней.
Таким образом, рандомизированное мультицентровое открытое сравнительное исследование показало, что у детей с острыми и хроническими заболеваниями дыхательных путей препарат Амбробене обладает высокой терапевтической эффективностью. Положительный результат лечения был подтвержден клиническими и лабораторными тестами, а также бронхоскопией, проведенной в динамике. При сравнительном исследовании установлено, что при применении Амбробене продуктивный кашель появляется быстрее, а курс лечения короче, чем при лечении бромгексином и мукалтином. Сочетание различных форм доставки препарата (ингаляционный, пероральный, инъекционный, эндобронхиальный) оправдано при многих болезнях органов дыхания. В лечении детей с тяжелыми формами хронической бронхолегочной патологии, при необходимости бронхоскопических санаций, пероральную форму Амбробене желательно сочетать с внутрибронхиальным его применением. У детей с бронхиальной астмой наилучший эффект отмечен при сочетании ингаляций Амбробене через небулайзер и приема препарата внутрь. Инъекционное введение Амбробене показано в комплексной терапии тяжелых осложненных пневмоний, при наличии заболеваний органов дыхания у новорожденных и после интубационного наркоза у часто болеющих респираторными инфекциями детей. Наш опыт применения Амбробене дает основание положительно оценить его значение в комплексном лечении детей с острой и хронической бронхолегочной патологией. Побочных явлений при использовании Амбробене выявлено не было. Препарат имеет удобную расфасовку, приятные органолептические качества и может применяться не только в стационаре, но и в домашних условиях.
В комплексной терапии болезней органов дыхания у детей выбор муколитических препаратов должен быть строго индивидуальным и учитывать механизм фармакологического действия лекарственного средства, характер патологического процесса, преморбидный фон и возраст ребенка.
Литература:
1. Белоусов Ю.Б., Омельяновский В.В. Клиническая фармакология болезней органов дыхания у детей. Руководство для врачей. Москва, 1996 г., 176 с.
2. Коровина Н.А. и соавт. Противокашлевые и отхаркивающие лекарственные средства в практике врача–педиатра рациональный выбор и тактика применения. Пособие для врачей. Москва, 2002 г., 40 с.
3. Самсыгина Г.А., Зайцева О.В. Бронхиты у детей. Отхаркивающая и муколитическая терапия. Пособие для врачей. Москва, 1999 г., 36 с.
4. Bianchi et al. Ambroxol inhibits interleukin 1 and tumor necrosis factor prodaction in human mononuclear cells. Agents and Actions, vol.31. 3/4(1990) p.275–279.
5. Carredu P., Zavattini G. Ambroxol in der Padiatrie Kontrollierte klinishe stadie gegen Acetylcystein. Asthma, Bronchitis, Emphysema 4 (1984), p.23–26.
6. Disse K. The pharmacology of ambroxol – review and new resalts. Eur.J.Resp.Dis.(1987) 71, Suppl. 153, 255–262.
7. Principi N, Zavattini G. Possibility of interaction among antibiotics and mucolytics in children. Int.J.Pharm.Res. VI(5) 369–372 (1986).
8. Weissman K., Niemeyer K. Arzneim. Forsch./Drug Res. 28(1), Heft 1, 5a (1978).
.
| Ацетилцистеин | Порошок д/пригот. р-ра д/приема внутрь 100 мг: пакетики 20 или 30 шт. рег. №: ЛП-000623 от 21.09.11 | |||
| Ацетилцистеин | Порошок д/пригот. р-ра д/приема внутрь 200 мг: пакетики 20 или 30 шт. рег. №: ЛП-000623 от 21.09.11 | |||
| Ацетилцистеин | Порошок д/пригот. р-ра д/приема внутрь 600 мг: 2 г пакеты 6, 10 или 20 шт. рег. №: ЛП-006264 от 16.06.20 | |||
| Ацетилцистеин Вертекс | Порошок д/пригот. р-ра д/приема внутрь 100 мг: пакетики 10 или 20 шт. рег. №: ЛП-005876 от 24.10.19Порошок д/пригот. р-ра д/приема внутрь 200 мг: пакетики 10 или 20 шт. рег. №: ЛП-005876 от 24.10.19 | |||
| Ацетилцистеин Вертекс | Порошок д/пригот. р-ра д/приема внутрь 600 мг: пакетики 6, 10 или 20 шт. рег. №: ЛП-005876 от 24.10.19 | |||
| Ацетилцистеин Канон | Гранулы д/пригот. р-ра д/приема внутрь 100 мг/3 г: пакеты 20 шт. рег. №: ЛП-003938 от 07.11.16Гранулы д/пригот. р-ра д/приема внутрь 200 мг/3 г: пакеты 20 шт. рег. №: ЛП-003938 от 07.11.16Гранулы д/пригот. р-ра д/приема внутрь 600 мг/3 г: пакеты 6 или 10 шт. рег. №: ЛП-003938 от 09.11.16 | |||
| Ацетилцистеин-Тева | Таб. шипучие 200 мг: 10, 20 или 40 шт. рег. №: П N013941/01 от 03.03.09 Дата перерегистрации: 16.09.19 | Произведено: MERCKLE (Германия) | ||
| Ацетилцистеин-Тева | Таб. шипучие 600 мг: 10, 20 или 40 шт. рег. №: П N013941/01 от 03.03.09 Дата перерегистрации: 16.09.19 | Произведено: MERCKLE (Германия) | ||
| АЦЦ® | Гранулы д/пригот. р-ра д/приема внутрь (апельсиновые) 100 мг: пак. 20 шт. рег. №: П N015474/01 от 16.11.09 Дата перерегистрации: 26.09.14 | Произведено: LINDOPHARM (Германия) | ||
| АЦЦ® | Гранулы д/пригот. р-ра д/приема внутрь (апельсиновые) 200 мг: пак. 20 шт. рег. №: П N015474/01 от 16.11.09 Дата перерегистрации: 26.09.14 | Произведено: LINDOPHARM (Германия) | ||
| АЦЦ® | Гранулы д/пригот. р-ра д/приема внутрь 200 мг: пак. 20 шт. рег. №: П N015474/01 от 16.11.09 | Произведено: LINDOPHARM (Германия) | ||
| АЦЦ® | Гранулы д/пригот. р-ра д/приема внутрь 600 мг: пак. 6 шт. рег. №: П N015474/01 от 16.11.09 | Произведено: LINDOPHARM (Германия) | ||
| АЦЦ® | Гранулы д/пригот. сиропа 100 мг/5 мл: фл. 30 г в компл. с мерн. ложкой рег. №: ЛСР-008982/08 от 17.11.08 Дата перерегистрации: 08.12.14 | |||
| АЦЦ® | Гранулы д/пригот. сиропа 100 мг/5 мл: фл. 60 г в компл. с мерн. ложкой рег. №: ЛСР-008982/08 от 17.11.08 Дата перерегистрации: 08.12.14 | |||
| АЦЦ® | Сироп 20 мг/мл: фл. 100 мл в компл. с мерн. стаканчиком и шприцем для дозирования рег. №: ЛП-002668 от 21.10.14 Дата перерегистрации: 03.02.16 | |||
| АЦЦ® 100 | Таблетки шипучие рег. №: П N015472/01 от 29.12.08 Дата перерегистрации: 18.09.14 | |||
| АЦЦ® 200 | Таб. шипучие 200 мг: 20 шт. рег. №: П N015473/01 от 11.01.09 Дата перерегистрации: 18.09.14 | |||
| АЦЦ® Актив | Порошок для приема внутрь рег. №: ЛП-005087 от 28.09.18 | |||
| АЦЦ® Лонг | Таблетки шипучие рег. №: П N008857 от 31.08.10 Дата перерегистрации: 24.09.14 | |||
| Мукоцил Солюшн Таблетс® | Таб. диспергируемые 100 мг: 10, 20, 25, 30, 40, 50, 60, 75, 90, 100, 120, 125, 150, 180, 250 или 300 шт. рег. №: ЛП-005353 от 18.02.19Таб. диспергируемые 200 мг: 10, 20, 25, 30, 40, 50, 60, 75, 90, 100, 120, 125, 150, 180, 250 или 300 шт. рег. №: ЛП-005353 от 18.02.19Таб. диспергируемые 600 мг: 10, 20, 25, 30, 40, 50, 60, 75, 90, 100, 120, 125, 150, 180, 250 или 300 шт. рег. №: ЛП-005353 от 18.02.19 | Произведено: ОЗОН (Россия) | ||
| Флуимуцил® | Гранулы д/пригот. р-ра д/приема внутрь 200 мг: пак. 20 или 60 шт. рег. №: П N012975/02 от 14.09.07 | |||
| Флуимуцил® | Р-р д/приема внутрь 20 мг/1 мл: фл. 100 мл, 150 мл или 200 мл в компл. с мерн. колпачком рег. №: ЛП-001052 от 24.10.11 Дата перерегистрации: 13.02.17Р-р д/приема внутрь 40 мг/1 мл: фл. 150 мл или 200 мл в компл. с мерн. колпачком рег. №: ЛП-001052 от 24.10.11 Дата перерегистрации: 13.02.17 | |||
| Флуимуцил® | Таб. шипучие 600 мг: 10 или 20 шт. рег. №: П N012975/01 от 18.09.07 | |||
| Эйфа АЦ | Гранулы д/пригот. р-ра д/приема внутрь 100 мг: пакеты-саше 20 шт. рег. №: ЛП-005426 от 27.03.19 | |||
| Эйфа АЦ | Гранулы д/пригот. р-ра д/приема внутрь 200 мг: пакеты-саше 20 шт. рег. №: ЛП-005426 от 27.03.19 | |||
| Эйфа АЦ | Гранулы д/пригот. р-ра д/приема внутрь 600 мг: пакеты-саше 6 или 10 шт. рег. №: ЛП-005426 от 27.03.19 | |||
| Эспа-Нац® | Порошок д/пригот. р-ра д/приема внутрь 200 мг: пак. 20 шт. рег. №: ЛП-003896 от 11.10.16 | Произведено: LINDOPHARM (Германия) | ||
| Эспа-Нац® | Порошок д/пригот. р-ра д/приема внутрь 600 мг: пак. 20 шт. рег. №: ЛП-003896 от 11.10.16 | Произведено: LINDOPHARM (Германия) | ||
| Ацестин | Таб. 200 мг: 10, 20 или 50 шт. рег. №: П N010295 от 19.11.07 | Произведено: DEXEL (Израиль) | ||
| Ацестин | Таб. 600 мг: 10, 20 или 50 шт. рег. №: П N010295 от 19.11.07 | Произведено: DEXEL (Израиль) | ||
| Ацестин | Таб. шипучие 200 мг: 20 шт. рег. №: ЛСР-005200/09 от 29.06.09 | Произведено: MERCKLE (Германия) | ||
| Ацестин | Таб. шипучие 600 мг: 20 шт. рег. №: ЛСР-005200/09 от 29.06.09 | Произведено: MERCKLE (Германия) | ||
| Ацетилцистеин-Седико | Гранулы для приготовления раствора для приема внутрь рег. №: П N011340/01 от 03.03.06 | |||
| АЦЦ® Инъект | Раствор для в/в и в/м введения рег. №: П N013394/01 от 27.04.09 Дата перерегистрации: 03.06.13 | |||
| Муконекс | Гранулы для приготовления сиропа рег. №: П N016122/01 от 07.12.04 | |||
| Н-АЦ-Ратиофарм | Порошок д/пригот. р-ра д/приема внутрь 100 мг/2 г: саше 20 или 50 шт. рег. №: ЛС-000334 от 31.03.10 | Произведено: MERCKLE (Германия) | ||
| Н-АЦ-Ратиофарм | Порошок д/пригот. р-ра д/приема внутрь 200 мг/2 г: саше 20 или 50 шт. рег. №: ЛС-000334 от 31.03.10 | Произведено: MERCKLE (Германия) | ||
| Н-АЦ-Ратиофарм | Порошок д/пригот. р-ра д/приема внутрь 600 мг/3 г: саше 20 или 50 шт. рег. №: ЛС-000334 от 31.03.10 | Произведено: MERCKLE (Германия) | ||
| Н-АЦ-Ратиофарм | Таб. шипучие 200 мг: 10, 20 или 40 шт. рег. №: П N013941/01 от 03.03.09 | Произведено: MERCKLE (Германия) | ||
| Н-АЦ-Ратиофарм | Таб. шипучие 600 мг: 10, 20 или 40 шт. рег. №: П N013941/01 от 03.03.09 | Произведено: MERCKLE (Германия) | ||
сложные вопросы, важные ответы – тема научной статьи по клинической медицине читайте бесплатно текст научно-исследовательской работы в электронной библиотеке КиберЛенинка
Непрерывное профессиональное образование
О.И. Симонова1’ 2
1 Научный центр здоровья детей, Москва, Российская Федерация
2 Первый Московский медицинский государственный университет им. И.М. Сеченова, Российская Федерация
Муколитики для детей: сложные вопросы, важные ответы
Контактная информация:
Симонова Ольга Игоревна, доктор медицинских наук, профессор, заведующая отделением пульмонологии и аллергологии НЦЗД Адрес: 119991, Москва, Ломоносовский проспект, д. 2, стр. 1, тел.: (499) 134-93-31, e-mail: [email protected] Статья поступила: 27.12.2013 г., принята к печати: 30.01.2014 г.
26
Авторами проанализированы наиболее часто задаваемые врачами вопросы, которые вызывают трудности при выборе и назначении муколитического препарата. В статье рассмотрены различные клинические эффекты N-ацетилцистеина и особенности назначения всех его лекарственных форм, в особенности детям младшего возраста. Приведены показания и противопоказания для приема препаратов ацетилцистеина при сухом и влажном кашле, в сочетании с другими лекарственными средствами и в первые сутки острой респираторной инфекции, которые сопровождаются наличием вязкого бронхиального секрета. Подробно объяснены причины «заболачивания» легких и перечислены меры по его профилактике.
Ключевые слова: N-ацетилцистеин, дети младшего возраста, сухой и влажный кашель, мукостаз, «заболачивание» легких, терапия.
(Вопросы современной педиатрии. 2014; 13 (1): 26-32)
Муколитики являются часто назначаемыми лекарственными средствами в педиатрической практике при различной респираторной патологии, связанной с мукостазом (застоем вязкого секрета в бронхиальном дереве) и кашлем. В отличие от других мукоактивных препаратов механизм действия муколитиков заключается в способности изменять реологические свойства мокроты: вязкость, адгезию и эластичность [1]. Они являются симптоматическими средствами и не влияют на воспалительную реакцию — основное патогенетическое звено бронхолегочных заболеваний [2].
В отечественной и зарубежной литературе имеется множество публикаций на тему рациональной муколитической терапии, приводятся данные научных исследований и клинические наблюдения. Однако на практике
мы постоянно сталкиваемся со сложными вопросами и нестандартными решениями по лечению бронхолегочных заболеваний. Возникает множество вопросов, которые требуют пояснений и доказательств. Среди педиатров продолжаются дискуссии по поводу дозирования муколитиков, назначения в зависимости от возрастных особенностей детей, преморбидного фона больного, рациональности выбора препарата, оптимальных путей введения и мн. др.
Нами были проанализированы наиболее часто задаваемые врачами вопросы, которые вызывают трудности при выборе и назначении муколитического препарата.
Все многообразие муколитиков, которое представлено в настоящее время на фармацевтическом рынке,
O.I. Simonova1, 2
1 Scientific Centre of Children Health, Moscow, Russian Federation
2 I.M. Sechenov First Moscow Medical State University, Russian Federation
Mucolytics for Children: Difficult Issues, Key Solutions
The author analyzed the most common questions of mucolytic agents selection asked by clinicians. The various clinical effects of N-acetyl cysteine and indications for different forms of this drug, especially in infants, are discussed in the article. Indications and contraindications of acetyl cysteine usage for treatment of dry and productive cough in combination with other medicines in the first 24 hours of acute respiratory tract infections, accompanied by adherent bronchial discharge, are listed. The causes of the pulmonary «swamping» and measures of prevention of this condition are shown.
Key words: N-acetyl cysteine, infants, dry and productive cough, mucostasis, pulmonary «swamping», treatment.
(Voprosy sovremennoi pediatrii — Current Pediatrics. 2014; 13 (1): 26-32)
можно свести к двум группам лекарственных средств: ферментные (дорназа альфа) и неферментные муколи-тики (N-ацетилцистеин, амброксола гидрохлорид и кар-боцистеин).
В ЧЕМ ОТЛИЧИЕ N-АЦЕТИЛЦИСТЕИНА
ОТ АМБРОКСОЛА И КАРБОЦИСТЕИНА?
Лекарственные средства, имеющие в своей основе молекулу N-ацетилцистеина (АЦ), обладают, в отличие от других химических формул, прямым муколитическим эффектом, т. е. воздействуют непосредственно на мокроту, разжижая ее (табл.).
Это уникальное свойство молекулы (C5H9NO3S), которым она обладает за счет наличия свободной суль-фгидрильной группы (SH) в ее составе, было описано в 60-е гг. прошлого века (рис. 1). При контакте с биологическими соединениями (слизь, кровь, желчь, кишечное содержимое и др.) и жидкостями молекула легко отдает атом водорода, становится биполярно заряженной, что позволяет ей быстро соединяться со свободными радикалами и другими молекулами. Именно эта химическая реакция обусловливает в организме больного не только прямой муколитический, но и антиоксидантный и дезотоксический эффект [3].
АЦ является производным аминокислоты цистеина, присутствующего в большом количестве в животных белках (яйцах, молочных продуктах, мясе птицы и рыбе) и соевых бобах.
АЦ является синтезированной копией природной молекулы. В организме человека АЦ представляет собой предшественника восстановленного глутатиона (эндогенного антиоксиданта). Этим объясняется высокая безопасность АЦ.
Действующим веществом лекарственного препарата АЦЦ (компания «Сандоз») является АЦ. Препарат представлен в следующих лекарственных формах: таблетки шипучие, 100 мг; гранулы для приготовления раствора для приема внутрь по 100 мг, а также гранулы для приготовления сиропа по 100 мг/5 мл.
В отличие от других муколитиков муколитический эффект данного препарата весьма выражен и быстр, поскольку обладает прямым воздействием на любую мокроту, в т. ч. гнойную (как и другие биологические жидкости, АЦ хорошо разжижает гной). В сравнительных исследованиях по эффективности и безопасности АЦ, амброксола и бромгексина у детей с острым бронхитом показано, что именно АЦ обладал самым быстрым клиническим эффектом, наступающим на 2-е сут от начала лечения [4].
При респираторных заболеваниях происходит испарение водной фракции мокроты, изменяется не только гелевый слой, но и истончается золь, в котором располагаются реснички дыхательного эпителия. В связи с этим их работа парализуется, т. е. нарушается цилиарный транспорт. В этом плане АЦ является «необычным» муколитиком, т. к. напрямую разжижает вязкую мокроту, освобождает реснички мерцательного эпителия, увеличивает скорость их движения, что приводит к быстрой и эффективной эвакуации мокроты из дыхательных путей, в отличие от других муколитиков, которые действуют опосредованно, через бокаловидные клетки.
АЦ имеет ряд других важных свойств: способность ингибировать адгезию бактерий и вирусов на эпителии дыхательных путей, снижая их колонизацию в слизистой оболочке; стимулировать синтез секрета мукозных клеток; разжижать фибрин и кровяные сгустки.
27
Таблица. Сравнительная характеристика неферментных муколитиков по механизму действия
N-ацетилцистеин Прямой муколитический эффект: SH-группа разрушает дисульфидные связи между молекулами кислых мукополисахаридов и гликопротеидов мокроты и мостики сиаломуцинов поверхностного слоя бронхиальной слизи. Оказывает быстрый эффект
Амброксола гидрохлорид, бромгексин Стимуляция выработки альвеолярного и бронхиального сурфактанта, нейтральных мукополисахаридов (более выражена у амброксола), деполимеризация кислых мукополисахаридов
Карбоцистеин Стимуляция активности сиаловой трансферазы.
I
НООС — СН2— S — СН2 — СН — СООН
Формула карбоцистеина
Формула амброксола гидрохлорида
ВОПРОСЫ СОВРЕМЕННОЙ ПЕДИАТРИИ /2014/ ТОМ 13/ № 1
Непрерывное профессиональное образование
28
КОГДА И В КАКИЕ СРОКИ СЛЕДУЕТ НАЗНАЧАТЬ ПРЕПАРАТЫ АЦЕТИЛЦИСТЕИНА ПРИ ОСТРЫХ РЕСПИРАТОРНЫХ ИНФЕКЦИЯХ НИЖНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ?
Вопрос о том, с какого момента следует назначать муколитики при острых респираторных инфекциях и остром бронхите у детей, интенсивно обсуждается, хотя на него существует обоснованный ответ. Также не прекращаются дискуссии, следует ли применять АЦ при сухом кашле, ведь он является муколитиком и должен разжижать мокроту, которой в первые дни болезни пока еще нет? Значит, АЦ необходимо назначать при влажном кашле с мокротой?
При этом, к сожалению, упускают из внимания разносторонние свойства молекулы АЦ. Он не только муколи-тик. Препараты АЦ являются активными антиоксидантами и будут полезны в первые дни вирусной инфекции (особенно при гриппе). Быстро нормализуя мукоцилиарный транспорт, АЦ способствует санации и восстановлению системы местной защиты (барьерная и иммунная функция) респираторного тракта, повышению содержания секреторного иммуноглобулина А и других иммуноглобулинов. Назначая АЦ при появлении первых симптомов заболевания, можно предотвратить развитие мукостаза и все патологические явления, связанные с ним.
Как видно из рис. 2, в здоровом бронхе обязательно присутствует слизь для обеспечения защитной функции по очищению слизистой оболочки дыхательных путей от инородных агентов, которые в огромном количестве оседают в течение суток на стенке бронхов. Это вирусы, бактерии, частички пыли и т. д. Защитный слой слизи невелик. С одной стороны, он не мешает движению воздуха при дыхании, с другой — его вполне достаточно для работы ресничек мерцательного эпителия (рис. 2, А).
Защитная реакция в виде увеличения количества слизи начинается сразу, в первые минуты заболевания, когда вирус или бактерия попадают на слизистую оболочку бронхиальной стенки. Бокаловидные клетки в условиях воспаления начинают продуцировать вязкую слизь. Химический состав слизи меняется в сторону увеличения количества гликопротеинов. Золь мокроты уменьшается, увеличивается гелевый слой, реологические свойства ухудшаются (повышается вязкость и адгезия мокроты). Число бокаловидных клеток при этом увеличивается, вплоть до терминальных бронхов. Качественный состав секрета существенно изменяется: снижается содержание секреторного иммуноглобулина А, интерферона, лак-тоферрина, лизоцима и других компонентов местного иммунитета, отвечающих за противовирусную и антиРис. 2 (А-В). Стадии развития мукостаза в слизистой оболочке респираторного тракта при острой инфекции дыхательных путей
А. Картина Б. 1-3-и сут В. 4-е сут болезни
здорового бронха болезни
микробную активность [5, 6]. В результате ухудшения реологических свойств бронхиального секрета нарушается биение ресничек мерцательного эпителия, что блокирует их эвакуаторную функцию: скорость движения бронхиального секрета замедляется или совсем прекращается. Адгезия клеток (микроорганизмов и вирусов) к слизистой оболочке бронхов и альвеол повышается. Вязкий бронхиальный секрет становится хорошей питательной средой для размножения различных микробов (вирусов, бактерий, грибов). Заболевание быстро прогрессирует, нарастает бронхиальная обструкция, прогрессирует окси-дативный стресс (рис. 2, Б).
Количество мокроты в дыхательных путях в 1-е сут заболевания уже увеличивается, но она еще не отделяется: ребенок не может откашляться. Клинически это выражается в виде непродуктивного сухого кашля. Именно поэтому в первые часы целесообразно назначить АЦ, чтобы уменьшить адгезию вирусов и бактерий на слизистую оболочку бронхов, быстро разжижить мокроту, улучшить ее реологические свойства, облегчить ее скорейшее удаление из бронхиального дерева. Максимально быстро перевести сухой непродуктивный кашель во влажный и продуктивный — цель раннего назначения АЦ.
Только с 4-х сут болезни у больного появляется влажный, но малопродуктивный кашель. Картина мукостаза усугубляется (рис. 2, В). Мокроты секретируется много, она становится вязкой, трудно отделяется, мукоцилиарный транспорт уже практически блокирован.
Очевидно, что применение АЦ именно в 1-е сут заболевания оправданно для предотвращения мукостаза и улучшения мукоцилиарного клиренса. Прием АЦ может значительно облегчить состояние больного и предотвратить развитие оксидативного стресса, уменьшит интоксикацию в первые часы болезни. Своевременно назначенная терапия улучшит отделение секрета, тем самым устранив один из важных факторов обратимой бронхиальной обструкции, и также снизив вероятность микробной колонизации дыхательных путей.
КАКОВЫ ПОКАЗАНИЯ К ПРИМЕНЕНИЮ
ПРЕПАРАТОВ АЦЕТИЛЦИСТЕИНА?
Исходя из фармакологических свойств, препарат АЦ имеет широкие показания, которые хорошо прописаны в его аннотации. К ним относятся заболевания органов дыхания, которые сопровождаются мукостазом (вязкой и трудноотделяемой мокротой): острый бронхит, острый обструктивный бронхит, бронхиолит, ларинготрахеит, острая пневмония, хронический бронхит, бронхоэктазы, бронхиальная астма, хроническая обструктивная болезнь легких, муковисцидоз. Развитие мукостаза при респираторном заболевании играет крайне неблагоприятную роль. К числу основных неблагоприятных факторов относят:
• нарушение бронхиальной проходимости;
• потенцирование бронхообструктивного синдрома;
• усугубление развития ателектазов;
• удлинение сроков разрешения бронхолегочного
процесса;
• нарушение газообмена;
• нарушение легочной вентиляции;
• развитие гипоксии;
• активацию роста микробной флоры в бронхолегочной системе;
• препятствие эрадикации микроорганизмов из дыхательных путей;
• создание условий для хронизации бронхолегочного процесса;
• снижение эффективности воздействия медикаментов на слизистую оболочку дыхательных путей.
АЦ способен устранить эти явления. Препарат имеет свою область применения как при острых состояниях, так и при хронических болезнях органов дыхания, в домашних условиях и в стационаре. Степень мукостаза при различных респираторных состояниях разная. В большей степени мукостаз выражен при муковис-цидозе. Препарат входит в базисную терапию таких больных с постоянным ежедневным пожизненным приемом, в различных лекарственных формах [7]. Раствор АЦ успешно применяют при проведении бронхоскопии с бронхоальвеолярным лаважом как быстрый прямой муколитик, не только при муковисциозе, но и при врожденных пороках развития бронхиального дерева, синдроме Картагенера и др. [8].
АЦ препятствует развитию воспаления в первые сутки заболевания, поскольку повышает содержание глутатиона в дыхательных путях, который, в свою очередь, подавляет выработку медиаторов воспаления и препятствует прямому повреждению легочной ткани свободными радикалами.
Все эти свойства молекулы позволяют использовать препарат АЦ в разных клинических ситуациях: при острых воспалительных заболеваниях дыхательных путей в 1-е сут болезни и при хроническом бронхите длительно, в течение всей жизни.
С КАКОГО ВОЗРАСТА ВОЗМОЖНО НАЗНАЧЕНИЕ ПРЕПАРАТОВ АЦЕТИЛЦИСТЕИНА?
У детей, в отличие от взрослых пациентов, течение воспалительных болезней органов дыхания имеет свои особенности. Практически всегда они протекают с выраженной гиперсекрецией слизи, обильной и вязкой мокротой, приступообразным малопродуктивным кашлем, который является защитным механизмом, обеспечивающим очищение бронхиального дерева. Учитывая, что кашлевой рефлекс у детей несовершенен и созревает только к 5-6 годам жизни, проблема дренажа бронхиального дерева и эффективного откашливания представляет большие трудности как для самого больного, так и в плане подбора специального лекарственного средства [2, 9]. Детский организм имеет свои анатомофизиологические особенности, которые всегда необходимо учитывать при назначении муколитиков: относительная узость дыхательных путей, меньший объем гладкой мускулатуры, несовершенная коллатеральная вентиляция легких, гиперплазия железистой ткани, продукция изначально вязкого бронхиального секрета, несовершенство кашлевого рефлекса, иммунологические особенности детского возраста.
Применение АЦ в форме шипучих таблеток или гранул для приготовления раствора 100 мг разрешено у детей с двухлетнего возраста. Результаты многочисленных иссле-
дований подтвердили эффективность и безопасность АЦ в этом возрастном диапазоне [10, 11]. По жизненным показаниям под строгим контролем педиатра прием АЦЦ возможен с десятидневного возраста (в виде гранул для приготовления сиропа). При этом необходимо точно соблюдать дозировку препарата и обеспечить полноценный дренаж [12]. Проведенные в Научном центре здоровья детей РАМН исследования у детей с острыми бронхитами в возрасте от 4 мес до 1 года 11 мес показали, что препарат эффективен и безопасен, не вызывает «заболачивания» легких, способствует быстрому выздоровлению при дозировке не более 60 мг/сут (в среднем не более 15 мг/кг веса в день), распределенной в течение дня равномерно на 2-3 приема [13]. Во время массажа грудной клетки и дренажа у детей хорошо отходила мокрота, появлялся кашлевой рефлекс, исчезали влажные хрипы в легких в течение 1-х сут терапии. Побочных реакций не наблюдалось.
ДЕЙСТВИТЕЛЬНО ЛИ МУКОЛИТИКИ ПРЯМОГО
ДЕЙСТВИЯ ВЫЗЫВАЮТ ЭФФЕКТ
«ЗАБОЛАЧИВАНИЯ» ЛЕГКИХ?
В педиатрической практике особенно выделяют важное свойство муколитиков, которое отличает их от противокашлевых отхаркивающих средств, таких как алтей, термопсис, ипекакуана и другие: они, разжижая мокроту, не вызывают увеличения ее объема и не усиливают рвотный рефлекс. У детей, особенно младшего возраста, использование средств, увеличивающих объем мокроты, опасно в связи с возможностью развития т. н. синдрома заболачивания легких, застоя мокроты с последующим нарушением дренажной функции легких, инфицированием дыхательных путей, а в некоторых случаях — даже аспирацией [14].
Впечатление о «заболачивании» легких при использовании АЦ создается тогда, когда нарушают правила приема препарата и совершают различные тактические ошибки. Необходимо соизмерять дозировку АЦ и возраст больного, назначая препарат строго из разрешенного расчета мг на 1 кг веса ребенка в сут. В обязательном порядке следует подробно объяснить родителям, в чем заключается действие препарата, каких эффектов нужно ожидать и главное как проводить дренаж легких после его приема и почему.
Муколитический эффект АЦ достигается быстро и легко, поэтому следует соблюдать осторожность при его использовании у маленьких детей. После приема препарата необходимо особенно тщательно провести дренаж и освободить легкие от разжиженной мокроты.
Кроме того, очень важно соблюдать режим приема препарата, на котором мы остановимся более подробно далее.
При выполнении всех этих нетрудных рекомендаций «заболачивания» легких не произойдет.
КАКОЙ РЕЖИМ ПРИЕМА МУКОЛИТИЧЕСКИХ
СРЕДСТВ НЕОБХОДИМО СОБЛЮДАТЬ ПАЦИЕНТАМ?
Для достижения высокой эффективности муколитической терапии важно соблюдать порядок приема муколитика, правильно сочетать его с режимом дня и с другими лекарственными средствами. Как показывает практика, многие врачи (и соответственно, их
29
ВОПРОСЫ СОВРЕМЕННОЙ ПЕДИАТРИИ /2014/ ТОМ 13/ № 1
Непрерывное профессиональное образование
30
пациенты) не знают о том, насколько важно соблюдать режим приема: последний прием должен быть не позднее 18.00, чтобы за оставшееся вечернее время хорошо откашляться и очистить дыхательные пути от разжиженной мокроты. С этой целью можно предложить ребенку сделать дыхательные упражнения, надувать воздушные шарики, пускать мыльные пузыри, попрыгать на батуте или гимнастическом мяче, посмеяться, громко петь, а также сделать ему вибромассаж и т. д.
Применение муколитиков перед сном — ошибочная тактика, поскольку в положении лежа ребенок занимает типичное дренажное положение. При этом начинается активное отхождение мокроты, появляется кашель, ночь проходит в беспокойстве, что усиливает физические и психологические страдания больного. Также важно через 30-60 мин после приема муколитического препарата организовать эффективный дренаж бронхиального дерева, откашляться, сделать дыхательную гимнастику, что тоже служит активной терапией респираторных заболеваний [15].
Для повышения эффективности муколитической терапии необходимо употребление большого количества жидкости, например, минеральной воды без газа. Критериями эффективности муколитической терапии служат следующие:
• динамика кашлевого дренажа — продуктивность кашля, временной интервал, в течение которого сухой кашель трансформировался в продуктивный;
• аускультативные изменения в легких;
• частота бактериальных осложнений;
• продолжительность периода болезни, при котором сохраняется обструкция на одном из участков респираторного тракта.
Снизить лечебный эффект АЦ можно, если неправильно его применять. При работе с АЦ необходимо пользоваться стеклянной посудой, избегать контакта с металлами, резиной, кислородом, легкоокисляющимися веществами из-за активности SH-группы молекулы АЦ, которая может быстро вступать в различные химические реакции, снижая эффективность препарата.
НУЖНО ЛИ СОВМЕСТНО С ПРЕПАРАТАМИ АЦЕТИЛЦИСТЕИНА ПРИНИМАТЬ ДРУГИЕ МУКОЛИТИКИ ДЛЯ ВЫВЕДЕНИЯ МОКРОТЫ, КОТОРУЮ ОН РАЗЖИЖАЕТ?
Как упомянуто выше, неферментные муколитики имеют в своей основе 3 различные химические формулы (N-а цетил цистеин, амброксола гидрохлорид и карбоци-стеин), а значит, и 3 различных механизма действия, но одинаково направленных при этом на разжижение и эвакуацию мокроты. Например, амброксол, стимулируя работу ресничек мерцательного эпителия, восстанавливает мукоцилиарный транспорт. Карбоцистеин способствует синтезу физиологичной слизи, которая начинает хорошо эвакуироваться из дыхательных путей.
АЦ не только делает секрет разжиженным и легким для эвакуации, но и, увеличивая количество золя, восстанавливает работу мерцательного эпителия, который, в свою очередь, самостоятельно способен выводить слизь из дыхательных путей. Таким образом, нет
необходимости усиливать муколитический эффект дополнительным приемом амброксола или карбоцистеина. Наоборот, такое усиление муколитической терапии может вызвать чрезмерное разжижение мокроты и увеличение ее объема, который трудно будет эвакуировать из бронхиального дерева ребенка.
У пациентов с хроническими заболеваниями легких, особенно с выраженным мукостазом (как при муковисци-дозе), такое сочетание АЦ и разных муколитиков возможно и применяется довольно часто [7], но в «обычной» жизни у детей с острыми бронхитами оно нецелесообразно.
ОБЛАДАЕТ ЛИ АЦЕТИЛЦИСТЕИН КАКИМИ-ЛИБО ДОПОЛНИТЕЛЬНЫМИ ЭФФЕКТАМИ,
ПОМИМО МУКОЛИТИТИЧЕСКОГО?
Активная молекула АЦ обусловливает различные важные клинические свойства прямых муколитиков. Практикующие врачи знают АЦ прежде всего как муколитик. Ниже перечислены и другие его свойства.
• Муколитический эффект. В дополнение к способности разрывать дисульфидные связи кислых мукополисахаридов мокроты АЦ стимулирует синтез секрета бокаловидными клетками и тормозит полимеризацию мукопротеидов, что уменьшает вязкость слизи. Благодаря прямому механизму действия муколитический эффект АЦ — выраженный и быстрый [16].
• Антиоксидантное действие. С конца 1980-х гг. АЦ применяют в качестве антиоксиданта, оказывающего как прямое действие из-за наличия свободной тиольной группы, так и непрямое за счет того, что он является предшественником глутатиона. Глутатион — трипептид, который состоит из глутаминовой кислоты, цистеина и глицина. Глутатион является основным фактором защиты от воздействия внутренних токсических и внешних агентов: окиси азота, окиси серы и других компонентов табачного дыма, а также веществ, загрязняющих воздух. Сульфгидрильная группа цистеина оказывает нейтрализующее воздействие на эти агенты.
• Антимикробное или противоспалительное действие АЦ основано на том, что он снижает адгезию бактерий на эпителиальных клетках и уменьшает способность микроорганизмов колонизироваться на поверхности слизистой оболочки дыхательных путей. Это еще один важный аргумент в пользу быстрого его назначения в начале заболевания.
• Детоксикация. АЦ является антидотом при отравлениях парацетамолом. Его применяют при интоксикации различными веществами (этиловым спиртом, четыреххлористым углеродом, хлороформом, монооксидом углерода) для уменьшения степени выраженности побочных эффектов ряда лекарственных препаратов (вальпроевой кислоты, ифосфамида, док-сорубицина, цисплатина) и влияния ионизирующего излучения. Ранее препараты, содержащие цистеин, назначали только при отравлениях; более широкого клинического применения они не имели, обладая резкими органолептическими свойствами (прежде всего запахом сероводорода). Новые технологии позволили создать лекарственные формы, которые
АЦЦ®. ДОКАЗАНО:
ПОМОГАЕТ ИЗБАВИТЬСЯ ОТ КАШЛЯ БЫСТРО
ДЛЯ ДЕТЕЙ: • АЦЦ® ГРАНУЛЫ ДЛЯ ПРИГОТОВЛЕНИЯ СИРОПА 100 МГ/5 МЛ АЦЦ® 100 ТАБЛЕТКИ ШИПУЧИЕ 100 МГ • АЦЦ® ГРАНУЛЫ ДЛЯ ПРИГОТОВЛЕНИЯ РАСТВОРА 100 МГ
* Швейцарский подход к качеству. RU1401167290.
1 Действие препарата проявляется с 1-го дня лечения и достигает максимума к 3-му дню, Клиническая фармакология и терапия, 1997, №6 (1), с. 29-30; РМЖ, 2009, Т. 17, №19, с. 1217-1222.
2 Кашель как симптом заболеваний органов дыхания, сопровождающихся образованием вязкой трудноотделяемой мокроты.
Материал предназначен для медицинских и фармацевтических работников.
АЦЦ® шипучие таблетки 100 мг, АЦЦ® гранулы для приготовления раствора 100 мг, АЦЦ® гранулы для приготовления сиропа 100 мг/5 мл. МЕЖДУНАРОДНОЕ НЕПАТЕНТОВАННОЕ НАЗВАНИЕ: ацетилцисгеин (acetylcysteine). ПОКАЗАНИЯ К ПРИМЕНЕНИЮ: Заболевания органовдыхания, сопровождающиеся образованием вязкой трудноотделяемой мокроты: острые и хронические бронхиты, обструктивный бронхит, пневмония, бромхоэктазы, бронхиальная астма, бронхиолиты, муковисцидоз. Острые и хронические синуситы, воспаления среднего уха (средний отит). ПРОТИВОПОКАЗАНИЯ: Повышенная чувствительность по отношению к ацетилцистеину или другим составным частям препарата, беременность, кормление грудью. Детский возраст до 2 лет (для лекарственных форм: гранулы для приготовления раствора для приема внутрь и таблетки шипучие), АЦЦ® гранулы для приготовления сиропа (100 мг/5 мл) — применение у детей до 2 лет возможно только при наличии жизненных показаний и при строгом врачебном контроле. СПОСОБ ПРИМЕНЕНИЯ И ДОЗЫ: Внутрь, после еды. Взрослыми подросткам в возрасте старше 14 лег 2-3 раза в день по 2 мерных ложки сиропа (= 10 мл) или по 2 шипучих таблетки (2 пакетика гранул), что соответствует приему400-600 мгацетилцистеина в день. Детям в возрасте 6-14 лег 3-4 раза в день по 1 мерной ложке сиропа (=5 мл) или 3 раза вдень по 1 шипучей таблетке (1 пакетику гранул), или 2 раза в день по 2 шипучих таблетки (2 пакетика гранул), что соответствует приему 300-400 мгацетилцистеина в день. Детям в возрасте 2-5 лег 2-3 раза в день по 1 мерной ложке сиропа (= 5 мл) или по 1 шипучей таблетке (1 пакетику гранул), что соответствует приему 200-300 мгацетилцистеина вдень. Детям в возрасте менее 2 лет (применение возможно только при наличии жизненных показаний и при строгом врачебном контроле): 2-3 раза вдень по Vi мерной ложки сиропа (= 2,5 мл), что соответствует приему 100-150 мг ацетилцистеина в день. Муковисцидоз. Пациентам с муковисцидоэом и массой тела более 30 кг возможно повышение суточной дозы до 800 мг. Дети в возрасте старше 6 лег 3 раза в сутки по 2 мерных ложки сиропа (= 10 мл) или по 2 шипучих таблетки (2 пакетика гранул), что соответствует приему 600 мг ацетилцистеина в день. Дети в возрасте 2-6 лет: 4 раза в сутки по 1 мерной ложке сиропа (= 5 мл) или по 1 шипучей таблетке (1 пакетику гранул), что соответствует приему 400 мг ацетилцистеина в день. Грудные дети, начиная с 10-го дня жизни, или маленькие дети в возрасте менее 2 лег 3 раза в сутки по Vi мерной ложки сиропа (= 2,5 мл), что соответствует приему 150 мг ацетилцистеина в день. ПОБОЧНЫЕ ЭФФЕКТЫ: в редких случаях наблюдаются головные боли, воспаления слизистой оболочки рта (стоматиты] и шум в ушах.
ПЕРЕД НАЗНАЧЕНИЕМ ПРЕПАРАТА.ПОЖАЛУЙСТА. ОЗНАКОМЬТЕСЬ С ПОЛНОЙ ИНСТРУКЦИЕЙ.
123317, Москва, Пресненская наб., д. 8, стр. 1, комплекс «Город столиц», эт. 8-9, ЗАО «Сандоз», т.: 8 (495) 660-75-09, www.sandoz.ru
A SANDOZ
a Novartis company
Непрерывное профессиональное образование
32
имеют хорошие органолептические характеристики. Современные препараты АЦ довольно широко применяются педиатрами, терапевтами, пульмонологами, кардиологами и кардиохирургами, диабетологами, нефрологами, токсикологами [3].
• Иммуностимулирующее действие. АЦ обладает иммуномодулирующим свойством, так же как и молекула амброксола [10, 17]. В частности, у больных ВИЧ-инфекцией он блокирует экспрессию NF-kB и стимулирует образование колоний Т клеток.
ВОЗМОЖНО ЛИ ОДНОВРЕМЕННОЕ НАЗНАЧЕНИЕ ПРЕПАРАТОВ АЦЕТИЛЦИСТЕИНА И АНТИБИОТИКОВ?
В некоторых клинических ситуациях приходится назначать антибиотики и муколитики одновременно. В этом отношении для АЦ не существует противопоказаний. Однако, учитывая, что АЦ — активная молекула и потому может легко вступать в соединение с другими веществами и изменять их свойства, необходимо соблюдать режим приема: антибиотики рекомендуется принимать не ранее чем через 2 ч после приема внутрь АЦ, чтобы не уменьшать их всасывание. АЦ усиливает действие антибиотика, поскольку мокрота быстро разжижается и эвакуируется, АЦ быстро проникает в орган-мишень — слизистую оболочку бронхиального дерева.
Важным свойством АЦ является его способность разрушать биопленки бактерий и предотвращать их образование. В сравнении с другими муколитиками АЦ более активен, чем амброксол или карбоцистеин. Это обусловлено прямым муколитическим свойством молекулы АЦ за счет SH-группы, которая способна разрушать и биопленки бактерий. Способность АЦ уменьшать жизнеспособность
биопленок Staphylococcus aureus (через 5 и 48 ч), в сравнении с амброксолом и бромгексином, выше в 6-7 раз, уменьшение синтеза матрикса бактерий у АЦ составляет 72%, тогда как у амброксола — 20% [18, 19].
Комбинация ацетилцистеина и антибиотика приводит к достоверному уменьшению длительности заболевания инфекциями верхних дыхательных путей на 3 дня [20].
СОВМЕСТИМЫ ЛИ ПРЕПАРАТЫ АЦЕТИЛЦИСТЕИНА
С ЖАРОПОНИЖАЮЩИМИ СРЕДСТВАМИ?
Обладая сильным антиоксидантным действием, АЦ в моменты наличия высокой температуры тела при респираторной инфекции снижает интоксикацию и уменьшает оксидативный стресс. В сочетании с парацетамолом необходимо соблюдать временные промежутки: принимать АЦ через 2 ч после жаропонижающего препарата.
При передозировке парацетамолом АЦ действует как антидот, но тогда его вводят в дозах, значительно превышающих обычные терапевтические. В связи с этим сочетанное применение парацетамола и АЦ не противопоказано.
Таким образом, АЦЦ, являясь прямым муколитиком, обладает значительной клинической эффективностью и имеет высокий уровень безопасности у детей различного возраста, начиная с 10-х сут жизни. Наличие в составе молекулы SH-группы обеспечивает препарату несколько терапевтических эффектов: мощный муколитический, антоксидантный, противовоспалительный и др. Для быстрого выздоровления, купирования мукостаза и кашля препарат целесообразно назначать уже в 1-е сут заболевания. Соблюдение правильного режима приема препарата обеспечивает его высокую клиническую эффективность.
СПИСОК ЛИТЕРАТУРЫ
1. Симонова О. И. Муколитики в педиатрической практике: рациональный выбор, лечебные эффекты и особенности терапии. Вопр. совр. педиатрии. 2013; 12 (4): 136-141.
2. Сорока Н. Д. Муколитическая терапия затяжных вариантов течения заболеваний органов дыхания у детей. Вопр. совр. педиатрии. 2008; 7 (4): 111-114.
3. Деньгин В. В. Перспективные направления клинического применения N-ацетилцистеина. Фарматека. 2008; 4: 48-52.
4. Зайцева О. В. Рациональный выбор муколитической терапии в лечении болезней органов дыхания у детей. РМЖ. 2009; 19: 1217-1222.
5. Маев И. В., Бусарова Г. А. Муколитические средства в хронической обструктивной болезни легких. Лечащий врач. 2003; 1: 41-47.
6. Мукоактивная терапия. Под ред. А. Г. Чучалина, А. С. Белевского. М.: Атмосфера. 2006. 127 с.
7. Капранов Н. И., Каширская Н. Ю. и др. Муковисцидоз. Современные достижения и актуальные проблемы. Метод. рекомен-дац. 4-е изд., перераб. и доп. М.: Медико-генетический научный центр РАМН. 2011. 92 с.
8. Волков И. К. Диагностическая и терапевтическая эффективность бронхоскопии при хронических и рецидивирующих бронхолегочных заболеваниях у детей: Автореф. дис. … докт. мед. наук. М. 1993.
9. Клячкина И. Л. Еще раз о муколитиках. Consilium medicum. 2008; 10 (3): 124-128.10.
11. Acetylcysteine and carbocysteine for acute upper and lower respiratory tract infections in paediatric patients without chronic
broncho-pulmonary disease. Copyright © 2013 The Cochrane Collaboration. Published by JohnWiley & Sons, Ltd.
12. Локшина Э. Э., Зайцева С. В., Зайцева О. В. Новые возможности муколитической терапии у детей с острыми респираторными заболеваниями. Вопр. практ. педиатрии. 2011; 6 (1): 67-72.
13. Намазова-Баранова Л. С., Давыдова И. В. Ацетилцистеин в педиатрической практике. РМЖ. 2013; 25: 1233-1236.
14. Беседина М. В. Ацетилцистеин — новый «старый знакомый». Практика педиатра. 2007; 5: 64-66.
15. Симонова О. И. Особенности применения и эффективность N-ацетилцистеина при респираторной патологии у детей. Врач. 2010; 2: 56-61.
16. Davis S. S., Deverell L. C. Rheological factors in mucociliary clearance: the assessment of mucotropic agents using in vitro model. Mod. Prob. Paediatric. 1977; 19: 207-232.
17. Kupczyk M., Kuna P Mucolytics in acute and chronic respiratory tract disorders. II. Uses for treatment and antioxidant properties. Pol. Merkuriusz. Lek. 2002; 12 (69): 248-252.
18. Macchi A., Ardito F., Marchese A. et al. Efficacy of N-acetylcisteine in combination with thiamphenicol in sequential (intramuscular/ aerosol) therapy of upper respiratory tract infections even if sustained by bacterial biofilms. J. Chemother. 2006; 18: 507-513.
19. Roveta A., Debbia E., Schito G., Marchese A. Comparison of the activity of N-acetylctsteine, ambroxol, bromexine and sobrerol on Staphylococcus aureus biofilms. GIMMOC. 2004; 8: 1-12.
20. Bellomo G., Giudice S. Controlled study on the efficacy of a combination «thiamphenicol-acetylcysteine» in oral administration in respiratory infections in pediatrics. Clin. Pediatrics. 1972; 54: 30-51.
Список эффективных препаратов муколитиков — Знать про все
Муколитики – это средства, помогающие справиться с сухим кашлем, влияние которых направлено на разжижжение сочный мокроты, выделяемой дыхательными органами.
ПРЕДУПРЕЖДЕНИЕ: Данная статья носит информационный характер. За назначением лекарственных препаратов и для получения медицинской помощи необходимо обратиться к врачу.
Список лекарственных средств этой группы весьма большой и любое из них обладает разными механизмами действия, за счёт этого препараты должен назначать врач, исходя из причины и тяжести заболевания.
Способы употребления
Муколитические препараты выпускаются в виде сиропов, таблеток, растворов, капсул и гранул. Выбор лекарства и его форма определяется возрастом пациента и степенью тяжести заболевания.
- Гранулы и шипучие таблетки на основе ацетилцистеина растворяются в воде и принимаются в течении получаса после еды.
- Таблетки с амброксолом запиваются большим кол-во воды, сироп с тем же элементом применяется во время еды.
- Капсулы с содержащимся в них карбоцистеином проглатываются целиком, сразу же после еды.
- Бромгескин в виде таблеток и сиропа принимается 3 раза в течении дня и прекрасно запивается водой.
Муколитики применяются орально и в виде ингаляций.
Также по теме: Причины появления, способы диагностики и лечения бронхиальной астмы
Отличие от разжижающих препаратов
Лекарства для излечения кашля делят на 3 группы: муколитики, противокашлевые и отхаркивающие средства. Препараты разных групп отличительны по действию, а благодаря этому не сочетаются и используются в различных ситуациях.
Муколитические препараты используются для излечения кашля с сочный, вязкой мокротой, появившегося в результате бронхита, туберкулеза и прочих заболеваний. Они ликвидируют питательную среду для появившейся слизи, разжижают выделения и мешают их прилипанию к стенкам дыхательных путей. Лекарства этой группы помогают устранению причины кашля.
Противокашлевые лекарства, в отличие от муколитических, помогают при сухом и непродуктивном кашле, который возможно будет вызван дымом сигарет, пылью, ринитом с затеканием выделяемой мокроты в бронхи, реакция на вдыхаемый кислород или после приема некоторых лекарственных средств.
С помощью отхаркивающих средств восстанавливается работа реснитчатого эпителия, отвечающего за кол-во выделяемого секрета бронхов, и стимулируется отхождение мокроты из дыхательных путей. Лекарства этой группы, в отличие 2-ух предыдущих, используются как подсобные в комбинировании противомикробной терапии. Они не ликвидируют причину кашля, зато облегчают состояние пациента.
Показания
Муколитические препараты назначаются для излечения:
- заостренных и хронических бронхитов;
- бронхиальной астмы;
- туберкулеза легких;
- кашля курильщика;
- острой и хронической пневмонии.
Лекарства очень хорошо управляются с сухим кашлем, преобразовывая его во влажный и продуктивный. В течении всего оздоровительного курса таблетки и капсулы предлагается прекрасно запивать водой, некрепким чаем, морсом или компотом.
Ограничения применения
- Не предлагается совмещать муколитические средства с противокашлевыми, так как они представляют прямо противоположный эффект.
- Муколитики не подойдут для излечения мокрого кашля, так как на порядок выше делают больше производство мокроты.
- При появлении аллергических реакций или личной непереносимости компонентов назначенные препараты отменяют или подменяют другими.
- Лекарства не используются для излечения наркозависимых людей.
- Бронхоспазмы.
- Аллергической реакции.
- Кровохаркание в результате повреждения слизистой оболочки дыхательных путей.
- Появление зависимости от лекарственных средств, содержащих кодеин.
- Несоблюдение пищеварения и так дальше.
Интересно прочитать: Чем опасен и как вылечить бронхит курильщика
Классификация
Муколитики делят на типы по оказанному эффекту:
- которые оказывают влияние на вязкость секреции;
- помогающие выходу мокроты;
- уменьшающие объем мокроты в органах дыхания.
Также они разделяются по способу воздействия на прямые (разрушающие полимерные слизистые связи) и непрямые. К последним относятся препараты, изменяющие состав мокроты, повышающие активность в бронхиальных железах, которые оказывают влияние на гидратацию, стимулирующие рефлекс рвоты.
По составу лекарства бывают растительного происхождения и не настоящие.
Растительного происхождения
К ним по правилам относят растительные экстракты, сухие микстуры, масла, травяные сборы. Муколитики этой группы имеют меньше побочных эффектов, чем препараты искусственного происхождения. Они обладают противовоспалительными качествами, уменьшают отек слизистой оболочки и облегчают отхождение мокроты. Каждая важная часть препарата целенаправленно работает на дыхательные пути, например, тимьян снимает першение и осиплость голоса, а экстракт листов плюща оказует отхаркивающий эффект.
Бронхикум С (Туссамаг)
Действующее вещество – экстракт травы тимьяна обыкновенного. Выпускается в виде сиропа, пастилок, эликсира.
Обладает отхаркивающим эффектом, снимает оттек слизистой оболочки бронхов, уменьшает воспаление.
Взрослым и подросткам предлагается принимать по 2 чайные ложки сиропа после еды 3 раза на протяжении дня.
Побочные действия: аллергической реакции, тошнота, гастрит, диспепсия.
Вреден при хронической сердечной недостаточности, тяжёлых нарушениях функции печени и почек, слишком высокой чувствительности к тимьяну. Бронхикум не используется для излечения детей до 6 лет и излечения больных с алкогольной зависимостью. Не применяется во время беремености и во время лактации.
Линкас
Действующие вещества – сухие экстракты листов сосудистой адхатоды, корней нагой солодки, плодов и корней длинного перца, цветков фиалки душистой, листов лекарственного иссопа, корней и корневищ альпинии галанга, цветков алтея лекарственного, плодов настоящего зизифуса, листов и цветков прицветковой оносмы. Выпускается в виде сиропа, пастилок, бальзама, гранул для растворения в горячей воде.
Препарат увеличивает эффективность кашля, оказует отхаркивающее и муколитическое влияние.
Детям от 6 месяцев до 3 лет предписывают по 0,5 чайной ложки 3 раза на протяжении дня, детям от 3 до 8 лет – 1 чайную ложку 3 раза на протяжении дня, детям до 18 лет – 1 чайную ложку 4 раза на протяжении дня. Дозировка для взрослых составляет 2 чайные ложки 3-4 раза на протяжении дня. Курс излечения продолжается 5-7 дней.
Побочные действия: аллергической реакции.
Вреден детям до шести месяцев и лицам с повышенной чувствительностью к компонентам препарата. Не предлагается принимать во время беременности и во время лактации.
Также по теме: Лечение алтеем: применение и противопоказания
Мукалтин (Мукалтина таблетки, Мукалтин-Лект, Алтейка)
Действующее вещество – алтея лекарственного травы экстракт, выпускается в таблетках.
Назначается для излечения ларингита, трахеита или бронхита индивидуально в зависимости от параметров заболевания и возраста.
Побочные действия: аллергической реакции.
Вреден людям с повышенной чувствительностью к алтею.
Проспан (Гербион, Геделикс, Проспан САШЕ)
Действующее вещество – экстракт листов плюща. Выпускается в форме капель и сиропа.
Лекарство очень хорошо при заостренных и хронических воспалениях дыхательных путей, сопровождающихся кашлем с трудноотделяемой мокротой.
Дозировка сиропа для грудничков до 1 года составляет 2,5 миллилитра 2 раза в течении дня, для детей в возрасте от 1 года до 6 лет – 2,5 миллилитра 3 раза на протяжении дня, для подростков и детей школьного возраста – 5 миллилитров 3 раза в течении дня. Взрослым назначается 5-7,5 миллилитров сиропа 3 раза в течении дня. Длительность излечения зависит тяжести заболевания.
Побочные действия: аллергической реакции, возможен слабительный эффект.
Вреден при непереносимости фруктозы, дефиците сахаразы, слишком высокой чувствительности к компонентам.
Синупрет
Действующие вещества – корень горечавки, цветки первоцвета, травка щавеля, цветки бузины, травка вербены. Выпускается в виде драже, капель для приема внутрь.
Препарат обладает мягким влиянием и легко переносится. Благодаря растительным компонентам врачебное средство способствует быстрому выводу мокроты из носовых пазух и верхних дыхательных путей.
Взрослым назначается дозировка 2 драже 3 раза на протяжении дня, детям школьного возраста – 1 драже 3 раза на протяжении дня. Курс излечения длится от 7 до 14 ней. Во время беременности лекарство применяется исключительно по назначению доктора.
Побочные действия: аллергической реакции, расстройства пищеварения.
Вреден детям до 6 лет, если высокая чувствительность к компонентам препарата, дефиците лактазы, сахаразы и непереносимости фруктозы.
Солодки корня сироп (Солодки сироп)
Действующее вещество – солодки корни.
Средство предназначен для излечения заболеваний верхних дыхательных путей. Имеет отхаркивающий эффект, также действует как противовоспалительный, иммуностимулирующий, регенерирующий и противовирусный препарат.
Лекарство принимается по 1 столовой ложке 3-5 раз в течении дня.
Побочные действия: повышение давления артерий, появление отеков.
Вреден при хроническом гепатите, циррозе печени, тяжёлой почечной недостаточности, сахарном диабете, нарушениях сердечного ритма, беременности и во время лактации, чувствительности к солодке.
Похожие статьи: Лечение кашля амброксолом: таблетки, сироп, раствор для ингаляций
Синтезированные
Детали данных препаратов получены путем синтезирования, при их помощи становится больше и становится легче отхождение мокроты. Также они обладают противотоксичным эффектом и регенерируют секторные клетки бронхов.
АЦЦ (Флуимуцил, Муконекс, Ацетилцистеинседикон)
Действующее вещество – ацетилцистеин. Выпускается в форме сиропа, шипучих таблеток, гранул для растворения, раствора для инъекций.
Показан при заболеваниях органов дыхания, сопровождающихся сочный, трудноотделяемой мокротой.
Суточная доза для излечения взрослых и детей от 14 лет по 400-600 миллиграмм.
Побочные действия: аллергической реакции, снижение давления артерий, шум в ушах, тошнота.
Вреден при язвенной заболевания, кровохаркании, во время беременности и во время лактации, детям до 14 лет.
Бромгексин (Бромгексин-Акрихин, Бромгексин МС, Солвин, Бромгексин-Эгис)
Действующее вещество – бромгексин. Выпускается в форме таблеток, сиропа и раствора.
Средство очень хорошо при трахеобронхите, хроническом бронхите, бронхиальной астме и хронической пневмонии.
Взрослым и детям старше 10 лет назначается по 8 миллиграмм 3-4 раза в течении дня, детям до 2 лет – по 3 миллиграмма 3 раза на протяжении дня, детям от 2 до 6 лет – по 4 миллиграмма 3 раза на протяжении дня и от 6 до десяти лет – по 6-8 миллиграмм 3 раза на протяжении дня. Во время беременности лекарство применяется исключительно по назначению доктора.
Побочные действия: боль головы, головокружение, потоотделение, кожную сыпь.
Вреден если высокая чувствительность к бромгексину.
Карбоцистеин (Флюдитек, Либексин Муко, Бронхобос, Флуифорт, Мукосол)
Действующее вещество – карбоцистеин. Выпускается в форме капсул и сиропа.
Способствует уменьшению возникновения слизи и изменяет ее состав. Лекарство активирует производство ферментов в клетках слизистой оболочки бронхов, и вдобавок способствует восстановлению самой слизистой после бронхитов.
Взрослые принимают по 2 капсулы 3 раза в течении дня, дети до 2 лет по 0,5 чайной ложки сиропа 4 раза в течении дня, дети до 12 лет – 2 чайные ложки 3 раза в течении дня. Курс излечения длится 8-10 дней. Крайне осторожно назначается во время беременности, при лечении во время лактации нужно прекратить вскармливание грудью.
Побочные действия: тошнота, диарея, желудочно-кишечные кровотечения, боль головы, кожную сыпь.
Вреден при гиперчувствительности, энергичной пептической язве, остром цистите, детском возрасте до 2 лет, в 1 триместре беременности.
Лазолван (Амброксол, Амбробене, Флавамед, Бронхорус)
Действующее вещество – амброксол. Выпускается в форме таблеток, сиропа и раствора для инъекций.
Лекарство очень хорошо при заостренных и хронических заболеваниях органов дыхания с сухим непродуктивным кашлем, кашле курильщика.
Препарат принимается по 1 таблетке 3 раза на протяжении дня. Крайне осторожно назначается во 2 и 3 триместре беременности.
Побочные действия: тошнота, сыпь, анафилактические реакции.
Вреден в I триместре беременности, во время лактации и детям до 18 лет.
Трипсин кристаллический
Действующее вещество – трипсин.
Оказует разжижающее влияние на вязкую мокроту, выделяемую дыхательными органами. Раствор вводится внутримышечно или интерпреврально с помощью аэрозолей и спреев.
Взрослым назначается 0,005-0,01 грамма 1-2 раза на протяжении дня, ребенку – 0,0025 грамма 1 раз на протяжении дня. После ингаляции рот нужно прополоскать тёплой водой, а нос промыть. Во время беременности применяется исключительно по назначению доктора.
Побочные действия: аллергической реакции, температурное повышение тела, болевые ощущения в месте введения инъекции.
Вреден при сердечной недостаточности, гиперчувствительности, дистрофии и циррозе почек, панкреатите, геморрагическом диатезе.
Для детей
Детские препараты от сухого кашля назначаются крайне осторожно. Например, лекарства, содержащие кодеин, запрещены для излечения детей до 2,5 лет. Маленьким пациентам подойдут мягкие препараты, изготовленных на основе трав.
Очень хорошо помогает от кашля грудной сбор, и вдобавок различные ингаляции, особенно с содой. Они активно увлажняют и смягчают дыхательные пути ребенка, облегчая откашливание. Наиболее она подходит форма лекарства для ребенка – сироп. Приятный по собственному вкусу и консистенции он не вызывает у ребенка неприязнь.
При беременности
Лекарства для излечения кашля во время беременности должен прописывать исключительно врач. Самыми не опасными считаются капли и лекарство Бронхикум, сироп солодки, Бромгексин, Амброксол и Карбоцистеин.
Курс излечения станет намного практичнее, если соблюдать конкретные правила. Например, больше пить тёплые жидкости (чай, молоко или компот), заниматься гимнастика для дыхания, исполнять ингаляции по назначению доктора, если существует возможность беречься вдыхания холодного воздуха и переохлаждения организма.
С этой статьей читают
допустимые лекарства от кашля для детей с рождения
При возникновении кашля у грудных детей молодые и неопытные родители берутся за голову и не знают что делать. Физиологическая особенность новорожденных выражается в том, что для них характерным является незрелость дыхательных мышц, в связи с этим наблюдается патология кашлевого дренажа. В такой ситуации любые родители задаются вопросом что сделать чтобы ребенок перестал кашлять и что можно давать от кашля грудным детям чтобы не навредить.
Внимание! Прежде чем давать лекарства новорожденным детям, следует проконсультироваться с врачом! Данный обзор носит информационный характер.
Весь процесс лечения кашля у самых маленьких детей должен сводиться к тому, чтобы создать ребенку режим прохладного и влажного воздуха, и прежде всего – обильное питье, которое способствует устранению патологической потери жидкости в организме малыша.
Однако в современных условиях трудно отрицать достижения медицины в области фармакологических средств от кашля. Итак, что из лекарственных препаратов от кашля можно давать грудному ребенку.
Допустимые лекарства от кашля для грудничков
В настоящее время педиатрами часто назначаются муколитические средства. Среди них:
- Амброксол – представляет собой муколитический препарат, способствующий разжижению мокроты в легких. Данное лекарство эффективно при кашле, сопровождающемся вязкой мокротой, которая трудно отделяется. (См статью Мокрый кашель у грудного ребенка ). Приятный на вкус сироп, можно давать с первого месяца жизни грудничка. Доза: от 0 до 2 лет по 2,5 мг после еды 2 раза в сутки. Лучший эффект наблюдается при обильном питье, поэтому нужно давать больше соков, воды, компота.. Согласно инструкции сироп не следует употреблять более 5 дней подряд.
- Лазолван – прекрасно помогает при мокром кашле, ребенок хорошо отхаркивает мокроту. Препарат выпускается в виде сиропа. С возраста 6 месяцев ребенок может принимать по ½ чайной ложечки во время завтрака и ужина, запивая водой или соком. Дополнительно рекомендуется использовать Лазолван для ингаляций. Пить сироп в среднем 5 дней.
- Амбробене – разрешено давать младенцу в виде сиропа с первого месяца жизни. Эффективно как средство от сухого кашля, разжижает и выводит мокроту. Дозировка зависит от формы выпуска. Сироп дают малышу по 2,5 мл, раствор – по 1 мл после приема пищи утром и вечером.
- Бронхикум – можно давать деткам с 6 месяцев по половинке чайной ложки утром и вечером. В состав входит сироп из травы тимьяна (чабреца), отлично помогающий при сухом кашле. Пить лекарство можно до 14 дней.
- Флуимуцил (содержит ацетилцистеин) – препарат, который можно давать детям от 1 года в виде гранул. Также используется в качестве раствора для ингаляций.
- Бромгексин для детей – назначается детям до шести лет в виде сиропа, старше 6 лет – таблетки. Также используется в качестве смеси для ингаляций.
Дозы и порядок приема лекарств, разжижающих мокроту, назначаются строго врачом-педиатром.
Следующая группа лекарств представлена отхаркивающими средствами. Данные препараты облегчают кашель путем отделения и удаления из легких мокроты вследствие того, что происходит разжижение и происходит оживление мерцательного эпителия. Их применяют при остром и хроническом воспалении дыхательных органов, при котором кашель не вязкий, густой и не сопровождается трудноотделимой мокротой. В основном эти лекарства представлены растительными препаратами. К ним относятся:
- Геделикс – при упорном сухом кашле в виде сиропа можно давать с рождения. Препарат растительного происхождения. Суточная норма – 1 раз половинку чайной ложки. Для грудничков можно развести в бутылочке с водой или соком. Желательно обильное питье.
- Мукалтин – в форме таблеток. До года не назначается.
- Корень солодки – сироп назначается детям до 2 лет.
- Микстура сухая от кашля для детей – разрешено к применению с 6 месяцев. Развести порошок (1 пакет) в 20 мл кипяченой воды. Давать полученную микстуру по 15 капель после еды в 4 приема в сутки.
- Линкас –уменьшает кашель, способствует разжижению и лучшему отхождению мокроты, снимает боли в горле. Разрешен к использованию с 6 месяцев. Поить малыша по половинке чайной ложечки неделю (можно до 10 дней).
- Стоптуссин – представлен в виде капель. При сухом кашле, начиная с полугода, давать после еды. Разовая доза зависит от веса ребенка: при весе менее 7 кг разводят 8 капель; при весе 7 – 12 кг – 9 капель на половину 200 – граммового стакана с водой, чаем, фруктовым соком. Прием лекарства от трех до четырех раз за сутки. Ребенок может выпить меньше 100 г, но дозу жидкости для разведения снижать нельзя.
Врачам-педиатрам и родителям следует с особой осторожностью назначать грудным детям лекарство от кашля. Отметим, что возникший кашель при ОРВИ – состояние само собой проходящее, только необходимо соблюдать определенный режим: увлажнение воздуха и обильное теплое питье. Лечение кашля у маленьких детей не сводится только к одному поглощению различных лекарств.
По теме кашля у грудного ребенка:
Видео:
Против короны Какие препараты могут облегчить течение болезни: Общество: Россия: Lenta.ru
При легком течении простудных и вирусных заболеваний врачи обычно выписывают противовирусные, жаропонижающие и иммуностимулирующие препараты, а также лекарства, которые назначаются симптоматически. Например, при кашле или насморке. О том, насколько эффективны некоторые препараты при заболевании коронавирусом, — в материале «Ленты.ру».
Пока медицинские данные свидетельствуют о том, что универсальной схемы лечения болезни не существует. Предсказать течение заболевания непросто, а развитие осложнений зависит от иммунитета и сопутствующих заболеваний. К сожалению, не застрахованы от этого даже, на первый взгляд, здоровые люди. Поэтому в случае подозрений на пневмонию или COVID, медики рекомендуют обязательно сделать компьютерную томографию (КТ) органов дыхания. Существует даже отдельный перечень симптомов, когда при коронавирусе и подозрении на него нужно идти на КТ.
Главное помнить, что все диагностические процедуры и лечение должен назначать только врач, учитывая симптомы заболевания и анамнез. И ни в коем случае нельзя заниматься самолечением, поскольку оно может оказаться опасным, а все препараты и их дозировка должны назначаться индивидуально.
При легком течении коронавируса назначают, как правило, жаропонижающее («Парацетамол», «Ибупрофен», «Ибуклин» или, например, «Нимесулид»), какие-нибудь сосудосуживающие капли для носа, физраствор для увлажнения его слизистой и средства от кашля. Несмотря на то что у многих кашель не сопровождается выделением мокроты, в ряде случаев ощущения облегчают муколитики (препараты, разжижающие мокроту), произведенные на основе ацетилцистеина, амброксола или каброцистеина. Один из таких препаратов — итальянский «Флуифорт». Производится он в форме сиропа для детей и в виде гранул — для взрослых.
Действующее вещество в составе «Флуифорта» — карбоцистеина лизиновая соль. Она одновременно воздействует на множество процессов в организме: регулирует вязкость и объем мокроты на этапе ее образования, запускает естественную очистку дыхательных путей, снимает воспаление и не дает мокроте скопиться в дыхательных путях, тем самым предотвращая риск развития осложнений, а также уменьшает хрипы и облегчает дыхание.
Фото: Владимир Мельников / Russian Look / Globallookpress.com
«Это крайне интересный и перспективный препарат с точки зрения клинической практики», — говорит доцент кафедры детской оториноларингологии ФГБОУ ДПО РМАНПО Минздрава России Денис Тулупов. «У него имеется доказательная база, он удобно применяется, хорошо переносится. И у него интересный механизм действия, особенно при лечении хронических заболеваний. В нашей практике я и мои коллеги используем его. Удобная схема применения, что важно для пациентов, хорошо переносится большинством пациентов», — отмечает эксперт.
«Препарат — достаточно хорошо известный. Это, собственно говоря, карбоцистеин, который себя достаточно хорошо уже зарекомендовал», — говорит профессор кафедры фтизиатрии и пульмонологии Уральского государственного медицинского университета Игорь Лещенко. «Он применяется, как препарат муколитический, является отхаркивающим средством, разжижающим мокроту и способствующий ее эвакуации из бронхов при кашле, но также обладает целым рядом других не менее важных свойств. Прежде всего, антиоксидантными свойствами — препарат снижает уровень так называемого окислительного стресса, то есть косвенно снижает уровень воспаления», — подчеркивает Игорь Лещенко. Кроме того, проведенные исследования показали, что «Флуифорт» тормозит репликацию вируса.
Отсюда следует, что если у пациента имеется вирусная инфекция, то препарат притормаживает его размножение, особенно если инфекция сопровождается развитием острого вирусного бронхита, связанного с воздействием на клетки бронхиального эпителия. Поэтому, препарат показан тем больным, у которых есть проявления в виде кашля, отделения мокроты на фоне вирусной инфекции или после ее перенесения (имеются противопоказания, следует применять строго по назначению врача — прим. «Ленты.ру»).
Кроме того, «Флуифорт» может снижать возможность развития бактериальной инфекции. Вирус способен активировать бактерии, «Флуифорт» в свою очередь, являясь производным карбоцистеина, помимо снижения вирусной репликации, еще и снижает бактериальную адгезию, то есть прилипание бактерий к эпителиальным клеткам дыхательных путей, снижая бактериальную нагрузку у пациентов с гнойной мокротой.
Фото: Илья Питалев / РИА Новости
Косвенно препарат может купировать и симптомы коронавируса, так как он обладает муколитическим действием и снижает активность вирусов. Здесь следует отметить, что «Флуифорт» может использоваться не при лечении самого коронавируса, а при лечении возможных проявлений вирусной инфекции. Например, если коронавирусная инфекция сопровождается клиникой острого бронхита. Но доказанных исследований о воздействии препарата при лечении коронавирусных больных, пока не существует. «При профилактике обычных форм вирусных инфекций есть данные исследований, что он уменьшает риск заболевания», — отмечает Денис Тулупов.
У больных, перенесших коронавирусную инфекцию, нередко остаются изменения в легочной ткани, которые носят, как правило, обратимый характер. То есть легочная ткань восстанавливается. Но изменения могут наблюдаться довольно продолжительное время, причем, не только у пациентов, перенесших тяжелую форму (75-80-процентное поражение легких), но и легкую (например, 25–30-процентное поражение объема легких). В этом случае нужна так называемая респираторная реабилитация. «Это специально разработанные немедикаментозные методы воздействия, например, дыхательные упражнения, дыхательная гимнастика, постепенная физическая активность», — отмечает Игорь Лещенко. «Вместе с тем описанные свойства некоторых препаратов, в том числе карбоцистеина, который обладает косвенным противовоспалительным эффектом, тоже способствуют восстановлению функций легких», — говорит эксперт. Конечно, нужны научные многоцентровые сравнительные исследования, доказывающие данный эффект.
В свою очередь Денис Тулупов также отметил, что у «Флуифорта» есть форма выпуска для детей, что особенно важно. Для маленьких пациентов существует дефицит разрешенных лекарственных средств, которые хорошо переносятся. Поэтому «каждый препарат, если он имеет эффект и безопасен для пациентов, это ценная вещь для педиатрической практики», — подчеркнул эксперт.
Быстрая доставка новостей — в «Ленте дня» в Telegram
Рациональное использование мукоактивных препаратов для лечения заболеваний дыхательных путей у детей
Paediatr Respir Rev. 2020 Nov; 36: 8–14.
Р.С.Н. Linssen
a Детское отделение интенсивной терапии, Амстердам, UMC, Детская больница Эммы, местонахождение AMC, Амстердам, Нидерланды
J. Ma
b Детская легочная медицина, Детская больница Ричмонда, Университет Содружества Вирджинии, США
РА Bem
a Детское отделение интенсивной терапии, Амстердамский UMC, Детская больница Эммы, местонахождение AMC, Амстердам, Нидерланды
B.К. Рубин
b Детская легочная медицина, Детская больница Ричмонда, Университет Содружества Вирджинии, США
a Детское отделение интенсивной терапии, Амстердам UMC, Детская больница Эмма, местонахождение AMC, Амстердам, Нидерланды
b Детская легочная медицина, Детская больница Ричмонда, Университет Содружества Вирджинии, США
⁎ Автор для корреспонденции: Департамент педиатрии Медицинской школы Университета Содружества Вирджинии, Детская больница Ричмонда в VCU, 1000 East Broad St, Ричмонд, Вирджиния 23298, США.
1 Эти авторы внесли одинаковый вклад.
Copyright © 2020 Elsevier Ltd. Все права защищены.С января 2020 года компания Elsevier создала ресурсный центр COVID-19 с бесплатной информацией на английском и китайском языках о новом коронавирусе COVID-19. Ресурсный центр COVID-19 размещен на сайте публичных новостей и информации компании Elsevier Connect. Elsevier настоящим разрешает сделать все свои исследования, связанные с COVID-19, которые доступны в ресурсном центре COVID-19, включая этот исследовательский контент, немедленно в PubMed Central и других финансируемых государством репозиториях, таких как база данных COVID ВОЗ с правами на неограниченное исследование, повторное использование и анализ в любой форме и любыми средствами с указанием первоисточника.Эти разрешения предоставляются Elsevier бесплатно до тех пор, пока ресурсный центр COVID-19 остается активным.
Abstract
Многие заболевания дыхательных путей у детей, особенно бронхиолит, муковисцидоз (МВ), бронхоэктазы, не связанные с МВ, включая первичную цилиарную дискинезию, пневмонию и тяжелую астму, связаны с задержкой секрета дыхательных путей. Лекарства для улучшения выведения секрета, мукоактивные препараты, используются для лечения этих заболеваний с разной степенью успеха.В этой рукописи рассматриваются доказательства использования этих лекарств и будущие направления исследований.
Сокращения: AAP, Американская академия педиатрии; МВ — муковисцидоз; CFTR, трансмембранный ионный регулятор муковисцидоза; ENaC, эпителиальный натриевый канал; ERK, внеклеточная регулирующая киназа; HS, гиперосмолярный физиологический раствор; NAC, N-ацетил-1-цистеин; PICU, педиатрическое отделение интенсивной терапии; RSV, респираторно-синцитиальный вирус; tPA, тканевой активатор плазминогена
Ключевые слова: Мокрота, мукоактивные препараты, муколитики, муковисцидоз, дорназа, заболевания дыхательных путей
Введение: определения и систематика
Нормальная слизь — это выстилающая жидкость, которая защищает дыхательные пути, улавливая и удаляя вдыхаемые частицы вещества и предотвращает потерю жидкости с поверхности дыхательных путей.Нормальная слизь состоит приблизительно на 95% из воды, причем полимерные муцины, в частности MUC5B, секретируются из подслизистых желез, и MUC5AC, секретируемый из слизистых или бокаловидных клеток, обеспечивая гелевую структуру [1] , [2] . Слой слизистого геля находится поверх перицилиарного слоя с более низкой вязкостью, который содержит прикрепленные муцины. Полимерные муцины образуют гель за счет переплетения длинных цепей муцина. Среди дискретных полимеров муцина наблюдается относительная нехватка поперечных сшивок ( а также ).
(A) Регуляторы секреции слизи бокаловидных клеток. Антихолинергические препараты уменьшают секрецию слизи за счет ингибирования продукции муцина, обусловленной нейтрофильной эластазой (11). Противовоспалительные агенты, такие как кортикостероиды и макролиды, уменьшают гиперсекрецию слизи при воспалении дыхательных путей. (B) Муколитические агенты разрушают сетчатые структуры слизи до получения благоприятных биофизических свойств для улучшения мукоцилиарного клиренса. Дорназа-альфа гидролизует внеклеточную ДНК в мокроте, а N-ацетилцистеин уменьшает дисульфидные связи в сетях слизи.(C) Регидраторы жидкости на поверхности дыхательных путей (ASL) обращают уменьшение высоты ASL для улучшения мукоцилиарного клиренса. Они также увеличивают секрецию слизи, поскольку отхаркивающие средства — гипертонический солевой раствор и сухой порошок маннита регидратируют ASL за счет гиперосмолярного действия. Ингибиторы эпителиальных натриевых каналов (ENaC) предотвращают истощение ASL за счет гиперабсорбции натрия и воды через ENaC.
Таблица 1
Слизистая терапия при кистозном фиброзе легких.
| Терапия | Механизм | Форма введения | |||||
|---|---|---|---|---|---|---|---|
| Гипертонический раствор | Восстановление высоты ASL | Аэрозольный туман | |||||
| Маннитол | Восстановление высоты ASL | Ингаляция сухой энергии | |||||
| Ингибиторы ENaC | Восстановление высоты ASL | Н / Д | |||||
| Дорназа альфа | Гидролиз ДНК | Аэрозольный туман | |||||
| N-ацетилцистеин | Дисульфидная связь | Аэрозольный туман 9088 | |||||
| Терапия | Механизм | Форма введения | |||||
|---|---|---|---|---|---|---|---|
| Гипертонический раствор | Восстановление высоты ASL | Аэрозольный туман | |||||
| Маннитол | Восстановление высоты ASL | Ингаляция сухой энергии | |||||
| Ингибиторы ENaC | Восстановление высоты ASL | Н / Д | |||||
| Дорназа альфа | Гидролиз ДНК | Аэрозольный туман | |||||
| N-ацетилцистеин | Дисульфидная связь | Аэрозольный туман 9088 | |||||
| Просмотр информации о Mucinex DM Муцинекс DM | 4.2 | 6 отзывов | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации об ацетилцистеине ацетилцистеин | 8.8 | 16 отзывов | Прием / внебиржевой | B | N | ||
Общее название: ацетилцистеин системный Класс препарата: антидоты, муколитики Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Факты о наркотиках от А до Я, Монография AHFS DI, Информация о назначении | |||||||
| Просмотр информации о декстрометорфане / гвайфенезине декстрометорфан / гвайфенезин | 4.8 | 10 отзывов | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Бренды: Муцинекс DM, Робитуссин от кашля + заложенность груди DM, Муцинекс DM Максимальная сила, Туссин Д.М., Корицидин HBP Застой в груди и кашель, Дельсим Кашель + Заложенность груди DM, Guaifenex DM, Флемекс, Бронкотрон, Муцинекс детский кашель, Vicks DayQuil Mucus Control DM, Зинкоф, Aquatab DM, Бидекс-А, Биокотрон, Biospec DMX, Фенесин ДМ ИК, G-Zyncof, Guiadrine DX, ХТ Тусс ДМ, Humibid CS, Сафетуссин Д.М., Силтуссин Д.М. …показать все Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотреть информацию о Robitussin Cough + Chest Congestion DM Робитуссин Кашель + Застой в груди DM | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотр информации о Mucinex DM Maximum Strength Муцинекс DM Максимальная сила | 2.0 | 1 отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию о Туссин ДМ Туссин Д.М. | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотреть информацию о Корицидин HBP Заложенность груди и кашель Корицидин HBP Заложенность груди и кашель | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотреть информацию о Delsym Cough + Chest Congestion DM Дельсим Кашель + Застой в груди DM | 9.0 | 1 отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотреть информацию о Guaifenex DM Guaifenex DM | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Phlemex Флемекс | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Бронкотроне Бронкотрон | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотреть информацию о Mucinex Children’s Cough Муцинекс детский кашель | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотреть информацию о Vicks DayQuil Mucus Control DM Vicks DayQuil Mucus Control DM | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Zyncof Zyncof | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Aquatab DM Aquatab DM | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Bidex-A Бидекс-А | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Биокотроне Биокотрон | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Просмотр информации о Biospec DMX Biospec DMX | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотр информации о Фенезин ДМ ИК Фенезин ДМ ИК | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотреть информацию о G-Zyncof G-Zyncof | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотреть информацию о Guiadrine DX Guiadrine DX | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию о HT Tuss DM HT Tuss DM | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты Для профессионалов: Прописная информация | |||||||
| Посмотреть информацию о Humibid CS Humibid CS | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Просмотреть информацию о Safetussin DM Сафетуссин ДМ | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
| Посмотреть информацию о Силтуссин ДМ Силтуссин Д.М. | Показатель | Добавить отзыв | Прием / внебиржевой | C | N | Икс | |
Общее название: декстрометорфан / гвайфенезин системный Класс препарата: комбинации верхних дыхательных путей Для потребителей: дозировка, взаимодействия, побочные эффекты | |||||||
Детские средства от кашля и простуды
Симптомы кашля и простуды могут причинить серьезный вред детям и их семьям, и это отражено в огромном количестве безрецептурных лекарств, продаваемых на протяжении многих лет.Большинство средств от кашля и простуды представляют собой комбинацию противокашлевых, антигистаминных, отхаркивающих и противоотечных средств. В таблице 1 перечислены их действия, общие побочные эффекты и более серьезные побочные реакции.
Таблица 1 Распространенные средства от кашля и простуды
*| Тип препарата | Зарегистрированные действия | Общие побочные эффекты | Серьезные побочные реакции |
| Противокашлевые | |||
| фолкодин | Производные опиоидов центрального действия; непосредственно подавляет костномозговой центр кашля | Головокружение, седативный эффект, тошнота | Опиоидная зависимость, потенциальное злоупотребление, серотониновый синдром, летаргия, ступор, аспирация |
| Декстрометорфан | Аналог наркотического средства; непосредственно подавляет костномозговой кашлевой центр | ||
| Антигистаминные препараты | |||
| Дифенгидрамин Бромфенирамин Хлорфенирамин | гистамин H 1 антагонисты рецепторов; предотвращает гистамин-индуцированные реакции в клетках дыхательных путей, желудочно-кишечного тракта и кровеносных сосудов | Седативный эффект, головная боль, головокружение, нервозность, возбужденное состояние, раздражительность, сердцебиение | Галлюцинации, судороги, угнетение центральной нервной системы, сердечно-сосудистый коллапс, апноэ, смерть, антихолинергические эффекты |
| Противоотечные средства | |||
| псевдоэфедрин фенилэфрин | Симпатомиметические препараты, агонисты адренергических рецепторов; вызывают сужение сосудов в слизистой оболочке дыхательных путей и вызывают учащение сердечного ритма и сократительную способность сердца | Нервозность, возбужденное состояние, бессонница, дрожь, головная боль, беспокойство | Тахикардия, учащенное сердцебиение, аритмии, гипертония, галлюцинации, возбуждение, угнетение центральной нервной системы, судороги |
| Отхаркивающие средства | |||
| Guaifenesin Ipecacuanha | Отхаркивающие средства; способствуют выведению слизи и других материалов из дыхательных путей | Сонливость, головокружение, головная боль, сыпь, которые редко возникают при терапевтических дозах. | Тошнота / рвота, боли в животе, нефролитиаз |
| Mucolytics | |||
| бромгексин | Муколитики для перорального применения; разжижают и разжижают бронхиальный секрет за счет снижения поверхностного натяжения и вязкости слизи | Головокружение, головная боль, сыпь, которые редко возникают при терапевтических дозах. | Тошнота / рвота, боль в животе, диарея |
Эффективность у детей до двух лет
Данные об эффективности лекарств от кашля и простуды у детей в возрасте до двух лет крайне ограничены.Нет никаких надежных доказательств, чтобы рекомендовать их использование в этой возрастной группе.
Эффективность у детей старше двух лет
Было проведено множество испытаний лекарств от кашля и простуды у детей старшего возраста. Кокрановский обзор 2008 года показал, что лечение острого кашля у детей не более эффективно, чем плацебо. Обзор включал два испытания с противокашлевыми средствами, два с антигистаминными препаратами, два с антигистаминными противоотечными средствами и одно испытание с комбинациями противокашлевых средств и бронходилататоров.В одном испытании активное лечение муколитиками предпочтительнее плацебо. 1
Другой Кокрановский обзор трех рандомизированных контролируемых исследований показал, что антигистаминные препараты обладают неопределенной эффективностью при длительном неспецифическом кашле (более четырех недель) у детей по сравнению с плацебо. 2 Два более крупных испытания не показали значительной разницы в улучшении симптомов. Небольшое исследование показало, что цетиризин, антигистамин второго поколения, был значительно более эффективным, чем плацебо, в уменьшении хронического кашля у детей с сезонным аллергическим ринитом. 2
В другом Кокрановском обзоре не было достаточных доказательств, чтобы определить, были ли безрецептурные препараты эффективными при кашле, когда их назначают в качестве дополнения к антибиотикам при острой пневмонии у детей и взрослых. 3 Аналогичные результаты были получены в обзоре назальных деконгестантов при простуде у детей. 4
Немедикаментозное лечение
Имеются ограниченные данные об использовании немедикаментозных методов лечения кашля и простуды.Солевые капли для носа эффективны при хроническом риносинусите, 5 , но данные об их эффективности при простуде ограничены. Использование пара и пара не рекомендуется из-за отсутствия данных об эффективности и потенциально серьезных побочных эффектов в виде ожогов. Нет никаких доказательств того, что физиотерапия эффективна при кашле, кроме случаев вторичного гнойного заболевания легких. Кокрановские обзоры не поддерживают использование дополнительных лекарств, таких как эхинацея, витамин С или цинк, для лечения кашля и простуды. 6 Рандомизированное контролируемое исследование показало, что мед эффективен у детей с кашлем, 7 , однако у этого исследования было много ограничений. Кроме того, употребление меда связано с младенческим ботулизмом, и его не следует применять детям младше одного года.
видов использования, побочные эффекты, взаимодействия и изображения таблеток
ВАЖНАЯ ИНФОРМАЦИЯ: КАК ИСПОЛЬЗОВАТЬ ДАННУЮ ИНФОРМАЦИЮ: Это сводка, в которой НЕ содержится всей возможной информации об этом продукте.Эта информация не гарантирует, что этот продукт безопасен, эффективен или подходит для вас. Эта информация не является индивидуальным медицинским советом и не заменяет совет вашего лечащего врача. Всегда спрашивайте у своего лечащего врача полную информацию об этом продукте и ваших конкретных медицинских потребностях.
Гуафенезин используется для лечения кашля и заложенности носа, вызванных простудой, бронхитом и другими заболеваниями дыхательной системы. Этот продукт обычно не используется при продолжающемся кашле от курения или длительных проблемах с дыханием (таких как хронический бронхит, эмфизема), если только врач не назначил его.Гуафенезин — отхаркивающее средство. Он работает, разжижая и разжижая слизь в дыхательных путях, очищая заложенность и облегчая дыхание. Если вы занимаетесь самолечением этим лекарством, важно внимательно прочитать инструкции на упаковке, прежде чем начать использовать этот продукт, чтобы убедиться, что это правильно. для тебя.
См. Также раздел «Меры предосторожности».
) Продукты от кашля не являются безопасными или эффективными для детей младше 6 лет. Поэтому не используйте этот продукт для лечения симптомов простуды у детей младше 6 лет, если только врач не назначил это специально.Некоторые продукты (например, таблетки / капсулы длительного действия) не рекомендуются для детей младше 12 лет. За более подробной информацией о безопасном использовании продукта обратитесь к врачу или фармацевту. Эти продукты не излечивают и не сокращают продолжительность простуды. Чтобы снизить риск побочных эффектов, тщательно соблюдайте все инструкции по дозировке. Не давайте другие лекарства от кашля, которые могут содержать те же или похожие ингредиенты.См. Также раздел «Взаимодействие с лекарствами».
Спросите врача или фармацевта о других способах облегчения симптомов кашля и простуды (например, употребление достаточного количества жидкости, использование увлажнителя воздуха или солевых капель / спрея для носа).Принимайте это лекарство внутрь с пищей или без нее по указанию врача, обычно каждые 4 часа. Если вы занимаетесь самолечением, следуйте всем указаниям на упаковке продукта. Если у вас есть какие-либо вопросы, спросите своего врача или фармацевта. Гуайфенезин может иметь горький привкус. Не делите таблетки на части, если на них нет деления, и ваш врач или фармацевт не скажут вам это сделать. Проглотите целую или разделенную таблетку, не измельчая и не разжевывая. Если вы используете жидкую форму этого лекарства, тщательно измерьте дозу с помощью специального мерного устройства / ложки.Не используйте бытовую ложку, потому что вы не можете получить правильную дозу. Для пакетов с порошком вылейте все содержимое пакета на язык и проглотите. Чтобы предотвратить горечь, не разжевывайте пищу. Дозировка зависит от вашего возраста, состояния здоровья и реакции на лечение. Не принимайте более 6 доз в день. Не увеличивайте дозу и не принимайте этот препарат чаще, чем указано в инструкции. Пейте много жидкости во время приема этого лекарства. Жидкости помогут разложить слизь и убрать заложенность. Сообщите своему врачу, если кашель сопровождается лихорадкой, сильной болью в горле, сыпью, постоянной головной болью или если он не проходит, возвращается или усиливается через 7 дней.Это могут быть признаки серьезной проблемы со здоровьем. Немедленно обратитесь за медицинской помощью, если вы считаете, что у вас серьезная проблема со здоровьем.
Может возникнуть тошнота или рвота. Если какой-либо из этих эффектов сохраняется или ухудшается, немедленно сообщите об этом своему врачу или фармацевту. Если ваш врач посоветовал вам использовать это лекарство, помните, что он или она посчитали, что польза для вас больше, чем риск побочных эффектов. Большинство людей, принимающих это лекарство, не имеют серьезных побочных эффектов. Очень серьезные аллергические реакции на этот препарат возникают редко.Однако немедленно обратитесь к врачу, если вы заметили какие-либо симптомы серьезной аллергической реакции, в том числе: сыпь, зуд / отек (особенно лица / языка / горла), сильное головокружение, затрудненное дыхание. Это не полный список возможных побочных эффектов. эффекты. Если вы заметили другие эффекты, не перечисленные выше, обратитесь к врачу или фармацевту. В США — обратитесь к врачу за медицинской консультацией по поводу побочных эффектов. Вы можете сообщить о побочных эффектах в FDA по телефону 1-800-FDA-1088 или на сайте www.fda.gov/medwatch. В Канаде — позвоните своему врачу для получения медицинской консультации о побочных эффектах.Вы можете сообщить о побочных эффектах в Министерство здравоохранения Канады по телефону 1-866-234-2345.
Прежде чем принимать это лекарство, сообщите своему врачу или фармацевту, если у вас на него аллергия; или если у вас есть другие аллергии. Этот продукт может содержать неактивные ингредиенты, которые могут вызвать аллергические реакции или другие проблемы. Поговорите со своим фармацевтом для получения более подробной информации. Перед использованием этого лекарства сообщите своему врачу или фармацевту о своей истории болезни, особенно о: проблемах с дыханием (таких как эмфизема, хронический бронхит, астма, кашель курильщика), кашле с кровью или большим количеством слизи.Жидкие формы этого продукта могут содержать сахар и / или алкоголь. Рекомендуется соблюдать осторожность, если у вас диабет, заболевание печени или любое другое состояние, которое требует от вас ограничения / отказа от этих веществ в своем рационе. Спросите своего врача или фармацевта о безопасном использовании этого продукта. Жидкие формы и порошковые пакеты этого лекарства могут содержать аспартам. Если у вас фенилкетонурия (ФКУ) или какое-либо другое состояние, которое требует от вас ограничения приема аспартама (или фенилаланина), проконсультируйтесь с врачом или фармацевтом о безопасном использовании этого продукта.Перед операцией расскажите своему врачу или стоматологу обо всех продуктах, которые вы используете (включая лекарства, отпускаемые по рецепту, лекарства, отпускаемые без рецепта, и растительные продукты). Во время беременности это лекарство следует использовать только тогда, когда это явно необходимо. Обсудите риски и преимущества со своим врачом. Неизвестно, попадает ли гвайфенезин в грудное молоко. Перед кормлением грудью обсудите с врачом риски и преимущества.
Эффекты некоторых лекарств могут измениться, если вы одновременно принимаете другие лекарства или растительные продукты.Это может увеличить риск серьезных побочных эффектов или привести к тому, что лекарства не подействуют должным образом. Эти лекарственные взаимодействия возможны, но не всегда происходят. Ваш врач или фармацевт часто могут предотвратить или управлять взаимодействиями, изменив способ использования ваших лекарств или внимательно наблюдая. Чтобы помочь вашему врачу и фармацевту предоставить вам наилучший уход, обязательно сообщите своему врачу и фармацевту обо всех продуктах, которые вы используете (включая рецептурные препараты, безрецептурные препараты и растительные продукты) перед началом лечения этим продуктом.При использовании этого продукта не начинайте, не останавливайте и не изменяйте дозировку любых других лекарств, которые вы используете, без одобрения вашего врача. Гуайфенезин доступен как в рецептурных, так и в безрецептурных продуктах. Проверьте этикетки всех ваших лекарств, чтобы убедиться, что вы не принимаете более одного продукта, содержащего гвайфенезин. Этот продукт может повлиять на результаты определенных лабораторных тестов (например, уровень определенных кислот в моче). Убедитесь, что персонал лаборатории и все ваши врачи знают, что вы принимаете этот препарат.Составьте список всех продуктов, которыми вы пользуетесь. Поделитесь списком со своим врачом и фармацевтом, чтобы снизить риск серьезных проблем с приемом лекарств.
Если у кого-то произошла передозировка и наблюдаются серьезные симптомы, такие как обморок или затрудненное дыхание, звоните 911. В противном случае немедленно звоните в токсикологический центр. Жители США могут позвонить в местный токсикологический центр по телефону 1-800-222-1222. Жители Канады могут позвонить в провинциальный токсикологический центр.
Если ваш врач прописал это лекарство, не передавайте его другим людям.Соблюдайте все регулярные медицинские и лабораторные приемы. Это лекарство предназначено только для временного использования. Не принимайте это лекарство более 7 дней, если только ваш врач не скажет вам об этом. Сообщите врачу, если ваше состояние длится более 7 дней.
Если вы пропустите прием, примите его, как только вспомните. Если это близко к времени приема следующей дозы, пропустите пропущенную дозу. Примите следующую дозу в обычное время. Не удваивайте дозу, чтобы наверстать упущенное.
Хранить при комнатной температуре вдали от света и влаги.Не хранить в ванной. Не замораживайте жидкие формы этого лекарства. У разных марок этого лекарства разные потребности в хранении. Проверьте упаковку продукта, чтобы узнать, как хранить вашу торговую марку, или спросите своего фармацевта. Храните все лекарства в недоступном для детей и домашних животных. Не смывайте лекарства в унитаз и не выливайте их в канализацию, если это не предписано. Правильно утилизируйте этот продукт, когда срок его годности истек или он больше не нужен. Проконсультируйтесь у фармацевта или в местной компании по утилизации отходов, чтобы узнать, как безопасно утилизировать продукт.
Последний раз информация обновлялась в мае 2020 г. Авторские права (c) 2021 First Databank, Inc.
Гвайфенезин (пероральный прием) перед использованием
Перед использованием
Информация о лекарствах предоставлена: IBM Micromedex
Принимая решение об использовании лекарства, необходимо взвесить риски, связанные с приемом лекарства, и пользу, которую оно принесет. Это решение, которое будет принимать вы и ваш врач. Для этого лекарства следует учитывать следующее:
Аллергия
Сообщите своему врачу, если у вас когда-либо была необычная или аллергическая реакция на это лекарство или любые другие лекарства.Также сообщите своему лечащему врачу, если у вас есть другие типы аллергии, например, на продукты питания, красители, консерванты или животных. Для продуктов, отпускаемых без рецепта, внимательно прочтите информацию на этикетке или упаковке.
Педиатрический
Хотя нет конкретной информации, сравнивающей использование гвайфенезина у детей с использованием в других возрастных группах, не ожидается, что это лекарство вызовет другие побочные эффекты или проблемы у детей, чем у взрослых. Тем не менее, проконсультируйтесь с врачом, прежде чем использовать это лекарство у детей, у которых есть хронический кашель, например, при астме, или у которых при кашле появляется необычно большое количество слизи или мокроты.Детям с этими состояниями может потребоваться другое лекарство. Кроме того, гвайфенезин не следует давать детям и младенцам в возрасте до 2 лет, если это не предписано вашим врачом.
Не давайте ребенку или ребенку младше 4 лет какие-либо безрецептурные лекарства от кашля и простуды. Использование этих лекарств у очень маленьких детей может вызвать серьезные или, возможно, опасные для жизни побочные эффекты.
Гериатрический
Многие лекарства не изучались специально для пожилых людей.Поэтому может быть неизвестно, работают ли они точно так же, как у молодых людей. Хотя нет конкретной информации, сравнивающей использование гвайфенезина пожилыми людьми с использованием в других возрастных группах, не ожидается, что это лекарство вызовет другие побочные эффекты или проблемы у пожилых людей, чем у молодых людей.
Грудное вскармливание
Нет адекватных исследований у женщин для определения младенческого риска при использовании этого лекарства во время грудного вскармливания. Прежде чем принимать это лекарство во время грудного вскармливания, взвесьте потенциальные преимущества с потенциальными рисками.
Лекарственные взаимодействия
Хотя некоторые лекарства вообще не следует использовать вместе, в других случаях два разных лекарства могут использоваться вместе, даже если может произойти взаимодействие. В этих случаях ваш врач может изменить дозу или могут потребоваться другие меры предосторожности. Сообщите своему лечащему врачу, если вы принимаете какие-либо другие лекарства, отпускаемые по рецепту или без рецепта (без рецепта).
Другие взаимодействия
Некоторые лекарства не следует использовать во время или во время приема пищи или употребления определенных видов пищи, поскольку могут возникнуть взаимодействия.Употребление алкоголя или табака с некоторыми лекарствами также может вызывать взаимодействия. Обсудите со своим лечащим врачом использование ваших лекарств с едой, алкоголем или табаком.
- Описание и торговые марки
- Использование по назначению
Последнее обновление частей этого документа: 01 февраля 2021 г.
Авторские права © IBM Watson Health, 2021 г. Все права защищены. Информация предназначена только для использования Конечным пользователем и не может быть продана, распространена или иным образом использована в коммерческих целях.
.
Определение, использование и побочные эффекты
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Отхаркивающие средства — это лекарства или натуральные ингредиенты, которые помогают очистить дыхательные пути от слизи. Люди могут принимать их, чтобы уменьшить заложенность носа, вызванную простудой или гриппом.
Отхаркивающие средства доступны как отдельное лекарство или как ингредиент в комплексных лекарствах от простуды и гриппа.
В этой статье мы обсудим определение и использование отхаркивающих средств. Мы также исследуем возможные побочные эффекты отхаркивающих средств и эффективность натуральных отхаркивающих средств.
Отхаркивающее средство — это лекарство, которое люди могут использовать при кашле с выделением слизи. Врачи и фармацевты называют эти типы кашля «продуктивным» или «влажным».
Отхаркивающие средства уменьшают густоту слизи и разжижают выделения в дыхательных путях. Разжижая слизь таким образом, отхаркивающие средства облегчают откашливание мокроты и откашливание горла.
Лекарственные отхаркивающие средства содержат активный ингредиент, который разжижает слизь, делая кашель более продуктивным. К распространенным лекарственным отхаркивающим средствам относятся:
Гуафенезин
Наиболее широко доступным отхаркивающим средством в безрецептурных лекарствах является гвайфенезин. Люди могут найти гвайфенезин в следующих безрецептурных продуктах:
- средств от кашля, простуды и гриппа
- противоотечных средств
- средств от кашля
- лекарств от боли и лихорадки
Гуафенезин в настоящее время является единственным отхаркивающим средством на рынке США. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) одобрило.
Специалисты пока не знают, как гвайфенезин предотвращает кашель. Однако некоторые исследователи предположили, что гвайфенезин снижает липкость слизи, увлажняя ее, что облегчает людям откашливание.
По словам авторов исследования 2017 года, исследователи считают гвайфенезин безопасным и эффективным отхаркивающим средством для лечения симптомов, связанных со слизью, при инфекциях верхних дыхательных путей и стабильном хроническом бронхите.
Однако в обзорной статье 2019 года исследователи предполагают, что текущее исследование является слабым, и заявляют о необходимости дальнейших исследований гвайфенезина в качестве отхаркивающего средства.
Йодид калия
Йодид калия — отхаркивающее средство, отпускаемое только по рецепту.
Врачи прописывают пероральный раствор йодида калия людям с хроническими заболеваниями легких. Этот препарат помогает разжижить слизь и облегчает откашливание. Это достигается за счет увеличения выделений из дыхательных путей, которые более жидкие, чем мокрота.
Поскольку безрецептурные отхаркивающие средства не всегда могут быть эффективными, некоторые люди вместо этого пробуют естественные методы лечения. К ним могут относиться:
Ментол
Ментол — это природное химическое вещество, которое получают из растений, принадлежащих к семейству мятных.Это частый ингредиент леденцов от горла и сиропов от кашля.
Ментол дает ощущение охлаждения, которое может успокоить боль в горле. Исследование на животных, проведенное в 2014 году, показало, что ментол может расслаблять мышцы дыхательных путей, позволяя большему количеству воздуха проникать в дыхательную систему и помогая облегчить симптомы кашля и простуды.
Для подтверждения действия ментола на симптомы кашля необходимы дальнейшие исследования на людях.
Экстракт листьев плюща
Экстракт листьев плюща — популярное натуральное средство от симптомов кашля и простуды из-за его предполагаемого воздействия на выработку слизи, кашель и расширение дыхательных путей.
Польское исследование 2017 года показало, что лекарство, содержащее сухой экстракт плюща, может быть эффективным при лечении продуктивного кашля, например, при инфекциях дыхательных путей.
Тем не менее, необходимы дополнительные исследования, чтобы определить эффективность экстракта листьев плюща для облегчения симптомов простуды и кашля.
Гидратация и вдыхание пара
К другим методам, способствующим выделению слизи из дыхательных путей, относятся оральная гидратационная терапия и ингаляции пара. Механизм действия каждого из этих методов неизвестен, и врачи сомневаются в их эффективности.
Различные симптомы простуды и гриппа требуют лечения разными лекарствами. Человек с продуктивным кашлем может принимать отхаркивающие средства, но сухой или щекочущий кашель обычно требует подавления кашля. Многие безрецептурные продукты содержат противозастойное средство, но они эффективны только для лечения заложенности носа.
Универсальные продукты от кашля, простуды и гриппа могут содержать комбинацию этих ингредиентов. Люди, принимающие комплексные продукты, рискуют принимать лекарства, которые им не нужны, и это может увеличить вероятность побочных эффектов.
Производители иногда добавляют в продукты парацетамол или ибупрофен, чтобы облегчить боль или жар. Некоторые продукты также содержат антигистаминные препараты, которые помогают контролировать кашель. Однако антигистаминные препараты могут вызывать сонливость.
Перед тем, как выбрать продукт, люди должны решить, какие симптомы они хотят лечить. Любой, кто не уверен, подходит ли тот или иной продукт, должен поговорить с фармацевтом.
Противоотечные средства
Противоотечные средства помогают облегчить заложенность носа.Фенилэфрин и псевдоэфедрин — два противоотечных средства, которые люди могут найти в безрецептурных лекарствах от простуды и кашля.
Эти препараты действуют путем сужения кровеносных сосудов в носовых проходах. Это сужение увеличивает размер дыхательных путей, что позволяет людям легче дышать через нос.
Средства от кашля
Низкие дозы кодеина и декстрометорфана — два средства от кашля, которые люди могут найти в безрецептурных лекарствах.
Эти лекарства действуют на центры головного мозга, которые заставляют человека кашлять.
Один из рисков приема отхаркивающих средств заключается в том, что люди иногда используют их при постоянном или хроническом кашле.
Людям не следует использовать отхаркивающие средства для маскировки симптомов хронического кашля, вызванного курением, астмой, хроническим бронхитом или эмфиземой.
Людям с чрезмерным выделением слизи следует проконсультироваться с врачом перед приемом безрецептурных средств.
Гуафенезин
Большие дозы гвайфенезина могут раздражать пищеварительный тракт и вызывать тошноту и рвоту.
Йодид калия
Наиболее частыми побочными эффектами йодида калия являются:
Ментол
Хотя редко, одним из побочных эффектов ментола является аллергическая реакция, которая может включать крапивницу или затрудненное дыхание.
Экстракт листьев плюща
Возможные побочные эффекты экстракта листьев плюща:
- тошнота
- рвота и диарея
- аллергические реакции, такие как крапивница и кожная сыпь
Отхаркивающие средства — это лекарства или естественные химические вещества, которые могут помочь ослабить выбить слизь из дыхательных путей.Для подтверждения их эффективности необходимы дальнейшие исследования.
Согласно FDA, гвайфенезин является единственным безопасным и эффективным отхаркивающим средством на рынке.

 100 мл
100 мл
 250 мл, № 1
250 мл, № 1 д/перорал. прим. 8 мг/мл фл. 20 мл, № 1
д/перорал. прим. 8 мг/мл фл. 20 мл, № 1 30 мг, № 20
30 мг, № 20 0,008 г контурн. ячейк. уп., № 10
0,008 г контурн. ячейк. уп., № 10 ячейк. уп., № 20
ячейк. уп., № 20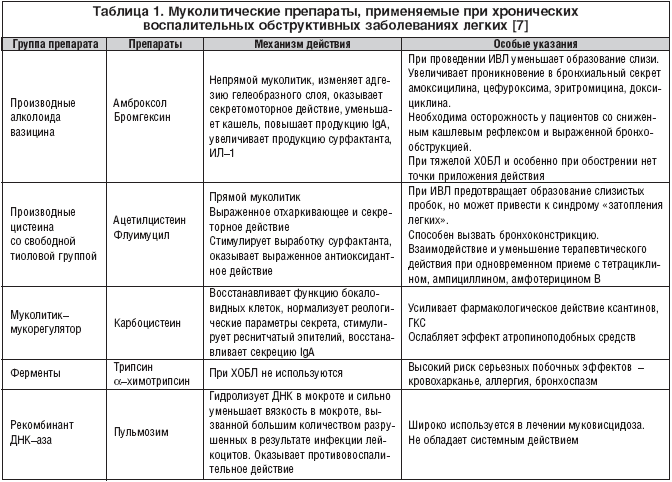 0,03 г контурн. ячейк. уп., № 20
0,03 г контурн. ячейк. уп., № 20 д/п р-ра д/перорал. прим. 100 мг пакетик 3 г, № 20
д/п р-ра д/перорал. прим. 100 мг пакетик 3 г, № 20 шип. 600 мг, № 10
шип. 600 мг, № 10 д/перорал. прим. 0,2 г пакет, № 20
д/перорал. прим. 0,2 г пакет, № 20 шип. 600 мг, № 10
шип. 600 мг, № 10