Карта сайта
Государственное автономное профессиональное
образовательное учреждение
Республики Башкортостан
«Салаватский медицинский колледж»
453261 Республика Башкортостан
г.Салават, ул. Фурманова, д. 4
Телефон/факс: (3476)-38-78-83
e-mail: [email protected]
- Сведения о колледже
- Основные сведения
- Структура и органы управления колледжем
- Документы
- Образование
- Образовательные стандарты и требования
- Руководство. Педагогический состав
- Материально-техническое обеспечение и оснащенность образовательного процесса
- Стипендии и иные виды материальной поддержки
- Платные образовательные услуги
- Финансово-хозяйственная деятельность
- Численность обучающихся
- Вакантные места для приема (перевода)
- Обработка персональных данных
- Противодействие коррупции
- Правовые основы противодействия экстремизму и терроризму
- Вакантные должности
- Информационная безопасность
- Олимпиада
- Наставничество
- Доступная среда
- Международное сотрудничество
- Трудоустройство выпускников
- Абитуриенту
- Абитуриенту
- Контрольные цифры приема граждан
- Правила приема
- Положение об индивидуальных достижениях
- Локальные нормативные акты
- Перечень специальностей
- График приема документов
- Условия приема по договорам об оказании платных образовательных услуг
- Примерные тесты вступительных испытаний
- Особенности проведения вступительных испытаний для инвалидов и лиц с ограниченными возможностями здоровья
- Информация о возможности подачи документов по почте
- Подача документов по электронной почте
- Перечень и сроки подачи документов
- Приказы о зачислении
- Количество поданных заявлений
- Подача и рассмотрение апелляций
- Заявление на поступление в колледж
- Обращение граждан по вопросам приёма
- Целевое обучение
- Согласие на обработку персональных данных
- Вступительные испытания
- Рейтинг абитуриентов
- Студенту
- Основные положения
- Нормативные документы
- Культура и спорт
- Общежитие
- Студенческий совет
- Безопасность жизнедеятельности
- Учебно-методические материалы
- Трудоустройство выпускников
- Аккредитация выпускников
- Страница педагог-психолога
- Студенческий профсоюз
- Стипендия Главы Республики Башкортостан
- Преподавателю
- Справочная информация
- Дополнительное образование
- Республиканские информационно-обучающие педагогические семинары
- Контакты
- Горячая линия
- Обратная связь
- Контакты контролирующих организаций

|
Неполное предлежание плаценты — краевое и центральное, признаки, что это такое
Пожаловаться
Обновлено
Содержание:
Что это такое
Причины патологии
Признаки неполного предлежания
Чем опасно состояние
Видео
Неполное предлежание плаценты – это патология, при которой плацентарный орган прикрепляется в районе внутреннего зева матки. Такое состояние сильно затрудняет вынашивание плода и роды.
Такое состояние сильно затрудняет вынашивание плода и роды.
Что это такое
У здоровой женщины плацента расположена по задней стенке матки выше на 7-8 см от маточного зева. В этом месте маточный орган имеет более толстые стенки, которые хорошо кровоснабжаются. Иногда плацента крепится по передней стенке выше маточного зева на 7-8 см.
Неполное предлежание плаценты определяет гинеколог, который наблюдает женщину во время беременности
Предлежанием плаценты называется ее неправильное прикрепление к стенке матки. Послед находится в области зева матки. Это состояние является патологией, так как в этом месте стенка матки намного тоньше, хуже кровоснабжается.
Существует несколько разновидностей предлежания. Они отличаются положением плаценты:
- Центральное — зев закрыт полностью.
- Боковое – зев перекрыт плацентой на половину или на 2 трети.
- Краевое – край зева немного закрыт плацентой.

Эти виды являются патологическими и сильно осложняют вынашивание плода.
Центральную разновидность расположения плаценты относят к полному предлежанию, так как послед прикрепляется к матке, ее зеву и внутренним оболочкам шейки. Неполным предлежанием являются боковой и краевой вид патологии.
Причины патологии
Прикрепление плаценты зависит от здоровья пациентки. Патологическая локализация вызвана следующими причинами:
- Изменение слизистой матки из-за эндометрита, абортов, наличия миоматозных узлов, проведения кесарева сечения.
- Оперативные вмешательства на матке вне вынашивания.
- Больше одной беременности.
Также неправильное прикрепление детского места бывает вызвано неполным развитием плодного яйца, которое не способно сразу локализоваться в области дна или задней стенки матка.
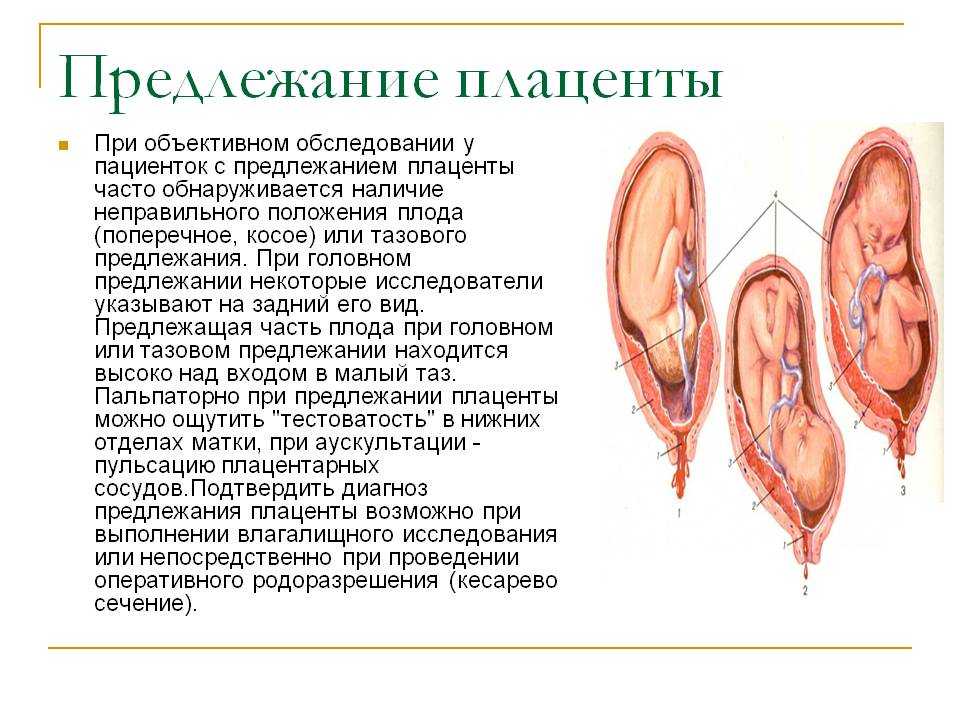
Признаки неполного предлежания
На начальном этапе вынашивания признаков патологии не отмечается.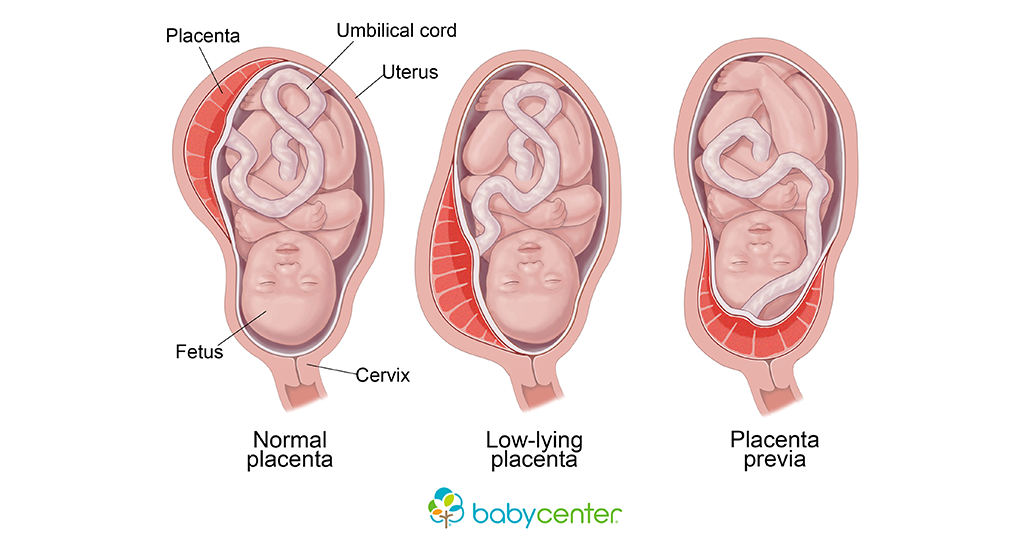 По мере роста плода на сроке 30-35 недель плацента может частично отслоиться из-за появления сокращений нижней части матки. У женщины наблюдаются кровянистые выделения из половых путей, которые сопровождаются болью в животе.
По мере роста плода на сроке 30-35 недель плацента может частично отслоиться из-за появления сокращений нижней части матки. У женщины наблюдаются кровянистые выделения из половых путей, которые сопровождаются болью в животе.
Частичное предлежание плаценты осложняет течение родов. Детское место во время начала схваток начинает отслаиваться, развивается кровотечение.
При подозрении на частичное предлежание плаценты проводят гинекологический осмотр, собирают анамнез. Обязательно отправляют пациентку на ультразвуковое обследование, которое определит точное положение плода и плаценты. Этот метод помогает предупредить тяжелые осложнения беременности, определиться с тактикой ведения пациентки.
Чем опасно состояние
Во время неполного предлежания есть риск угрозы прерывания беременности. Возможно развитие сильного кровотечения во 2 половине вынашивания. На фоне постоянной потери крови развивается гипоксия плода, анемия у матери.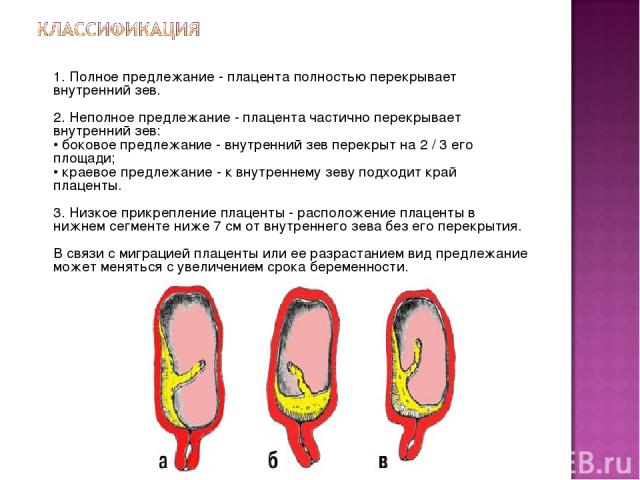 В тяжелых случаях возможна гибель эмбриона, геморрагический шок у женщины.
В тяжелых случаях возможна гибель эмбриона, геморрагический шок у женщины.
Патология провоцирует кровотечение в родах. Сильную кровопотерю сложно остановить. Если купировать кровотечение не удается, женщина может погибнуть.
Частичное предлежание плаценты опасно осложнениями, а именно кровотечением, преждевременными родами, гипоксией плода. При появлении кровянистых выделений рекомендуется сразу обращаться к гинекологу или вызывать скорую помощь. Промедление опасно гибелью плода или женщины.
Видео
Также интересно почитать: чем опасно полное предлежание плаценты при беременности
* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!РубрикаПроблемы при беременности
Как и зачем делают УЗИ лонного сочленения при беременности
Можно ли беременным потягиваться и поднимать вверх руки
У вашего ребенка может быть не все, что он хочет. Но у него есть главное – это мама, которая любит его больше всего на свете
Но у него есть главное – это мама, которая любит его больше всего на свете
Комментарии
‘ + ‘
‘ + tooltips[tooltip][0] + ‘
‘ + » + tooltips[tooltip][1] + » + ‘
‘ + ‘Узнавай и участвуй
Клубы на Бэби.ру — это кладезь полезной информации
Как часто вы ходите в кино с детьми?Новые законы – в помощь родителямКак сэкономить силы и время молодой мамеКак грамотно подружить ребёнка с ИнтернетомСаморазвитие в декрете не мифОсобые дети в семье?Узнай, как справиться с чувством виныПобеди тревогу здесьКакая у тебя суперспособность?Узнай, далеко ли ты от депрессииУстала быть хорошей мамой?
OB Изображения
PDF -кнопка
Предыдущая плацента: информацияСсылки на странице: Определение, заболеваемость, факторы риска, плацентарный
Предлежание плаценты — это аномалия прикрепления плаценты, при которой любая часть плаценты покрывает внутренний зев шейки матки или находится рядом с ним.
Предыдущие определения включают 3 группы:
• Полное предлежание плаценты: плацента покрывает весь зев шейки матки.
• Частичное предлежание плаценты: край плаценты частично закрывает внутренний зев шейки матки.
• Краевое предлежание плаценты: плацента находится на краю внутреннего зева шейки матки, но не покрывает его.
Выше. Эта схема разреза матки с полным предлежанием плаценты демонстрирует важные отношения между внутренним зевом шейки матки (ICO), шейкой матки и плацентой. Изображен канал шейки матки, а также наружный зев шейки матки (ЭКО).
Выше. Обратите внимание, что плацента частично закрывает внутренний зев шейки матки и находится в пределах 2 см от внутреннего зева шейки матки (ICO), но не полностью закрывает зев.
Трансвагинальное ультразвуковое исследование позволяет точно измерить расстояние между внутренним зевом шейки матки и краем плаценты. Определения постоянно развиваются:
Полное предлежание плаценты: плацента покрывает внутренний зев шейки матки.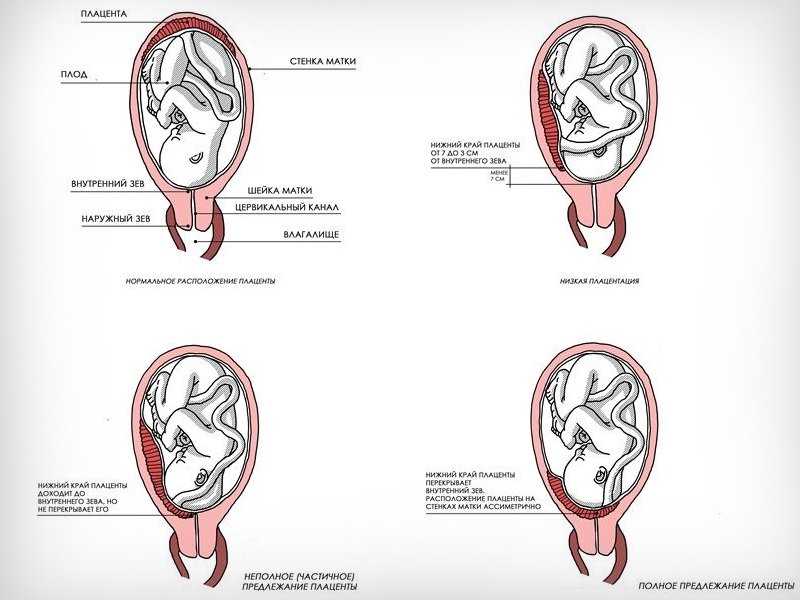
Неполное предлежание плаценты: передний край плаценты находится в пределах 2 см от внутреннего зева.
Низко расположенная плацента: плацента находится на расстоянии более 2 см от внутреннего зева матки, но находится в нижней 1/3 матки.
Заболеваемость
Хотя заболеваемость варьируется в зависимости от паритета [ 1 ], общая заболеваемость составляет около 4,4 на 1000 рождений. [ 2 ]
В некоторых сообщениях предполагается, что заболеваемость зависит от кесарева сечения в анамнезе [ 3 ], но модели прогнозирования для женщин с 1 кесаревым сечением в анамнезе показывают низкую чувствительность (13%). [ 4 ] Кроме того, отношение шансов 1,4 (95% ДИ 1,1,1,6) показывает только умеренный риск отслойки плаценты и предлежания плаценты как долгосрочный эффект предшествующего кесарева сечения [ 5 ], в то время как другие не показывают никакой прогностической ценности предыдущего кесарева сечения для выявления предлежания плаценты на основании ультразвукового сканирования во втором триместре. [ 6 ]
[ 6 ]
Факторы риска
Факторы риска предлежания плаценты подразделяются на категории предшествующей и настоящей беременности. [ 7 ]
• Риск предлежания плаценты почти в 3 раза выше при беременности после вспомогательных репродуктивных технологий. [ 8 ]
• Частота предлежания плаценты на 40% выше среди близнецов, чем среди одноплодных. [ 9 ]
Плацентарная «миграция»
Видимый передний край плаценты может «мигрировать» из нижнего сегмента матки в сторону от области внутреннего зева шейки матки.
• Продольные ультразвуковые исследования [ 10 ] показывают, что частота низко расположенной плаценты составляет около 15% на сроке беременности от 12 до 14 недель. Тем не менее, 85% этих ранних аномальных мест имплантации плаценты возвращаются к норме к сроку.
• На 30-й неделе беременности: 60% случаев частичного предлежания плаценты сохраняются до срока.
• На 30-й неделе беременности: 75% всех предлежаний плаценты сохраняются до срока.
Однако при наличии полного предлежания плаценты или заднего предлежания плаценты в пределах 1 см от внутреннего зева шейки матки (ICO) наблюдается большее сохранение до срока [ 11 ], а окончательное расстояние до плаценты <2,0 см связано с кесаревым сечением и перинатальными осложнениями. [ 12 ]
Симптомы
Классическим симптомом предлежания плаценты является безболезненное вагинальное кровотечение.
• В целом частота генитальных кровотечений при сроке беременности > 24 недель составляет от 2% до 5%. [ 13 ]
• Результаты, как правило, лучше у женщин с легкими вагинальными кровотечениями в анамнезе между 16 и 24 неделями по сравнению с женщинами с сильными кровотечениями, в то время как прогноз хуже у пациенток с предлежанием плаценты и сильным кровотечением. [ 14 ]
• У пациентов с Placenta Previa более высокие показатели [ 15 ]:
Второй триместр кровотечение ( или* 156,0 , 95% CI ** 87,2-277,5)
ABRETIOR Placenta ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( ( или* 156,0 , 95% ДИ ** 87,2-277,5) или 13,1 , 95% CI 8,2-20,7)
Placenta Accreta ( или 3,6 , 95% CI 1,1-9,9)
послеродовой крово
Послеродовая анемия ( ОШ 5,5 , 95% ДИ 4,4–6,9)
* ОШ=отношение шансов; ** ДИ = доверительный интервал
Исход
Более широкое использование трансвагинального УЗИ повышает точность диагностики и связывает результаты с потенциальными клиническими результатами.
Эхографические признаки, указывающие на массивное кровотечение, включают [ 16 ]:
• Безэхогенное пространство в нижнем крае плаценты над шейкой матки.
• Плацентарные «лакуны».
• Губчатые эхосигналы в соседней стенке матки.
Все исходы: частичное предлежание плаценты не отличалось от краевого предлежания плаценты.
У женщин с полным предлежанием плаценты исходы были значительно хуже по сравнению с двумя другими группами.
Другие исследования показывают, что исходы беременности зависят от типа и степени предлежания плаценты. [ 17 ]
Риски при полном предлежании плаценты выше, чем при неполном предлежании плаценты, и включают повышенный риск следующих [ 18 ]:
• Дородовые и послеродовые трансфузии
• Послеродовые кровотечения
• Послеродовая гистерэктомия
• Placenta accreta
• Низкая масса тела при рождении
Низко расположенная плацента:
лежащей плаценты, обнаруженной во втором триместре беременности.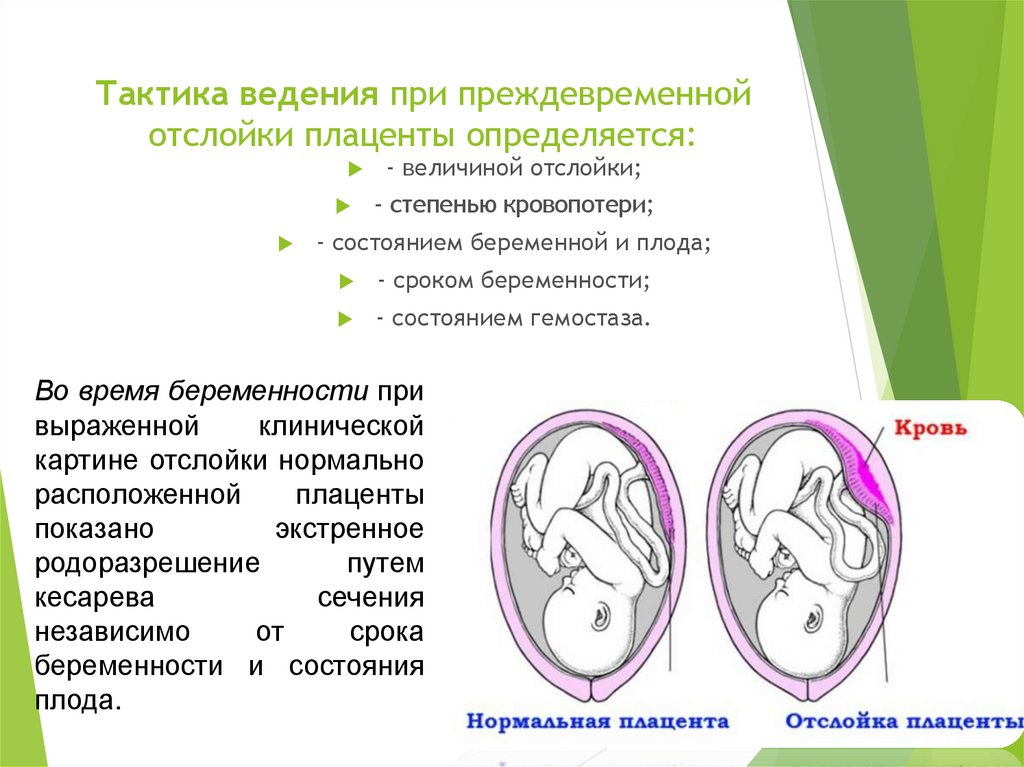
Резюме клинических данных
Предлежание плаценты Резюме (на основе приведенного выше обзора литературы).
Определение предлежания плаценты:
Полное предлежание плаценты: плацента покрывает весь внутренний зев шейки матки.
Неполное предлежание плаценты: плацента находится в пределах 2 см от внутреннего зева шейки матки.
Эти изменения в определении обусловлены следующими факторами:
• Точность трансвагинального УЗИ в определении соотношения между передним краем плаценты и внутренним зевом шейки матки.
• Сообщалось о худших исходах при полном предлежании плаценты по сравнению с частичным и краевым предлежанием плаценты.
• Очевидное отсутствие различий в исходах между частичным и краевым предлежанием плаценты.
Частота предлежания плаценты составляет от 1,9 до 3,9 на 1000 живорождений и зависит от паритета и, возможно, от кесарева сечения в анамнезе.
Факторы риска для предлежания плаценты:
• Анамнез: Предшествующее кесарево сечение, прерывание беременности, повышенный паритет, возраст матери.
• Текущая беременность: Вспомогательная репродукция, курение, многоплодная беременность.
• Симптомы/ассоциации: Первичным симптомом является генитальное кровотечение, которое возникает у 2–5 % беременностей со сроком > 24 недель, а исход зависит от тяжести кровотечения.
У пациенток с предлежанием плаценты выше частота:
• кровотечения во втором триместре беременности
• отслойки плаценты
• приращения плаценты
• послеродового кровотечения
• послеродовой анемии
• ранней миграции плаценты:
до срока только у небольшого числа пациенток с низким расположением плаценты или предлежанием плаценты.
• На сроке 28 недель и более продолжающаяся миграция плаценты сохраняется у некоторых пациенток в третьем триместре.
• На сроке от 28 до 32 недель обычно сохраняется полное предлежание плаценты или заднее предлежание плаценты в пределах 1 см от внутреннего зева шейки матки (ICO).
Исходы:
Результаты ультразвукового исследования, позволяющие прогнозировать массивное кровотечение, включают:
• Безэхогенное пространство в нижнем крае плаценты над шейкой матки.
• Плацентарные «лакуны».
Эти находки также связаны с приращением плаценты и объясняют их взаимосвязь и значение для кровотечения.
Каталожные номера
Резюме: PMID: 190 [назад]
Резюме: PMID: 16582111 [назад]
Резюме: PMID: 17355267 [назад]
Резюме: PMID: 17514600 [назад]
Резюме: PMID: 11339931 [назад]
Резюме: PMID: 15863531 [назад]
Резюме: PMID: 16582134 [назад]
Резюме: PMID: 16728419 [назад]
Резюме: PMID: 12548229 [назад]
Резюме: PMID: 15369930 [назад]
Резюме: PMID: 15134208 [назад]
Резюме: PMID: 15914681 [назад]
Calleja-Agius J, Custo R, Brincat MP, Calleja N.  Отслойка плаценты и предлежание плаценты. Европейские клиники акушерства и гинекологии. 2006 ноябрь; 2(3):121-7.
Отслойка плаценты и предлежание плаценты. Европейские клиники акушерства и гинекологии. 2006 ноябрь; 2(3):121-7.[назад]
Резюме: PMID: 18439554 [назад]
Резюме: PMID: 11798453 [назад]
Резюме: PMID: 12297716 [назад]
Резюме: PMID: 14655091 [назад]
Резюме: PMID: 16563394 [назад]
13
Практический подход к сонографической оценке и лечению
000″> 19 ноября 2019 г.
Reem S. Abu-Rustum, Md, FACOG, FACS, FAIUM
Contemporary OB/GYN Journal , Vol 64 No 11, Volume 64, Issue 11
Выявление аномальной плацентации имеет решающее значение для определения правильного ведения беременностей с повышенным риском и сведения к минимуму заболеваемости и смертности как матери, так и ребенка.
Введение
Оценка расположения плаценты при анатомическом сканировании плода в середине триместра является важным компонентом сонографического исследования в соответствии с рекомендациями различных национальных и международных руководств. 1,2 Он позволяет своевременно выявлять беременных с повышенным риском, чтобы обеспечить тщательное наблюдение для оптимального перинатального ведения, которое сводит к минимуму материнскую и неонатальную заболеваемость и смертность.
Из-за различных критериев, используемых на разных сроках беременности, истинную частоту предлежания плаценты трудно определить 3 , а на сроке от 18 до 23 недель она составляет около 5% при оценке с помощью трансабдоминального сканирования и 1,5% при оценивается трансвагинальным сканированием. 4 Большинство разрешается с увеличением срока беременности, при этом сообщается о 0,5% заболеваемости при сроке беременности. Тем не менее, распространенность предлежания плаценты растет 5 , и существует несколько факторов риска аномальной плацентации, главным из которых является предшествующая инструментальная обработка матки, будь то кесарево сечение, дилатация и выскабливание или миомэктомия. С каждым кесаревым сечением вероятность предлежания плаценты при будущей беременности увеличивается с зарегистрированными относительными рисками 4,5, 7,4, 6,5 и 44,9.за одно, два, три и четыре предшествующих кесарева сечения соответственно. 6 Риск в два раза выше при дородовом кесаревом сечении по сравнению с интранатальным кесаревым сечением. 7 Кроме того, существуют другие факторы, предрасполагающие к предлежанию плаценты, такие как более ранняя беременность, старший возраст матери, многоплодие и беременность в результате применения вспомогательных репродуктивных технологий.
4 Большинство разрешается с увеличением срока беременности, при этом сообщается о 0,5% заболеваемости при сроке беременности. Тем не менее, распространенность предлежания плаценты растет 5 , и существует несколько факторов риска аномальной плацентации, главным из которых является предшествующая инструментальная обработка матки, будь то кесарево сечение, дилатация и выскабливание или миомэктомия. С каждым кесаревым сечением вероятность предлежания плаценты при будущей беременности увеличивается с зарегистрированными относительными рисками 4,5, 7,4, 6,5 и 44,9.за одно, два, три и четыре предшествующих кесарева сечения соответственно. 6 Риск в два раза выше при дородовом кесаревом сечении по сравнению с интранатальным кесаревым сечением. 7 Кроме того, существуют другие факторы, предрасполагающие к предлежанию плаценты, такие как более ранняя беременность, старший возраст матери, многоплодие и беременность в результате применения вспомогательных репродуктивных технологий. 5,8
5,8
Помимо материнского риска кровотечения в дородовом, интранатальном и послеродовом периодах, новорожденные, рожденные от матерей с предлежанием плаценты, особенно с кровотечением во время беременности, подвергаются более высокому риску ятрогенной недоношенности, а также перинатальной заболеваемости и смертности. 8 Кроме того, было зарегистрировано умеренное увеличение ограничения внутриутробного развития/небольшой для гестационного возраста у новорожденных от беременностей с предлежанием плаценты. 9
В 2014 году на многостороннем форуме по визуализации плода низкорасположенная плацента была определена как наличие нижнего края плаценты в пределах 2 см от внутреннего зева и предлежание плаценты, при котором плацента покрывает внутренний зев (таблица 1). 10 На форуме также рекомендовали отказаться от терминов частичное и полное предлежание плаценты.
Наличие предлежания плаценты увеличивает риск спектра приращения плаценты, который имеет дополнительные сопутствующие заболевания. Врачи-сонологи должны знать о повышенном риске и должны принимать все меры предосторожности для диагностики и надлежащего лечения своих пациентов. 8
Врачи-сонологи должны знать о повышенном риске и должны принимать все меры предосторожности для диагностики и надлежащего лечения своих пациентов. 8
Целью этого обзора является предоставление практических советов по диагностике и лечению предлежания плаценты.
Роль УЗИ в оценке плаценты
Плацента может быть визуализирована уже через 6 недель с помощью трансвагинального УЗИ и через 10 недель трансабдоминально. Сначала он проявляется как фокально утолщенный гиперэхогенный ободок ткани вокруг плодного яйца, который четко отделен от миометрия. Он достаточно отчетлив и легко идентифицируем на сроке от 14 до 15 недель, а межворсинчатый кровоток можно задокументировать с помощью цветной допплерографии. 3,11
Соотношение между плацентарным краем и внутренним зевом шейки матки меняется по мере увеличения срока беременности. Таким образом, очень важно не маркировать пациентку как имеющую предлежание плаценты до 16 недель.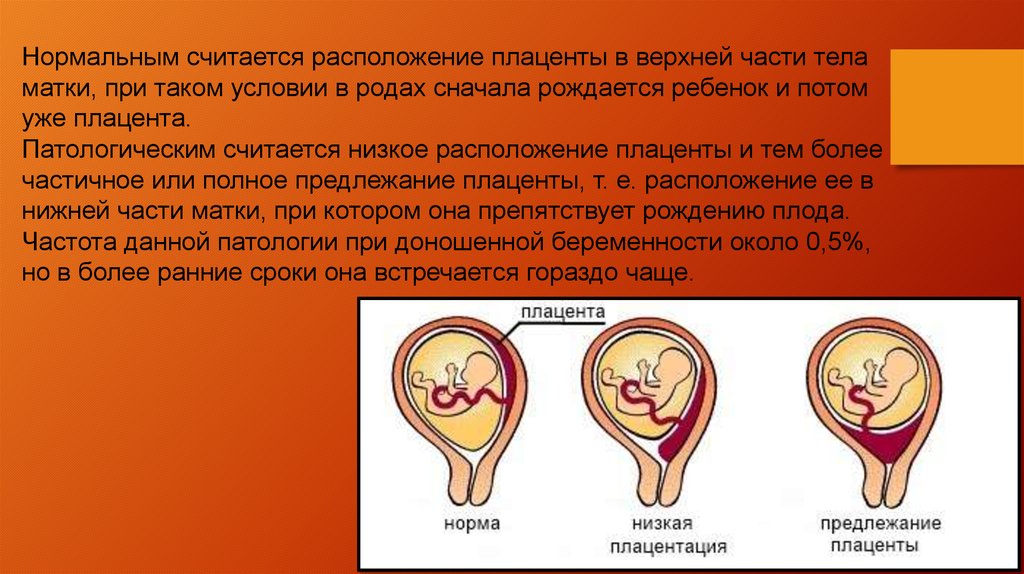 12 Плацента «мигрирует» от внутреннего зева по мере развития нижнего сегмента матки, скорость миграции составляет 5,4 мм в неделю. 13 Кроме того, более 98,4% случаев подозрения на низкое предлежание плаценты во втором триместре разрешаются до родов при среднем сроке беременности 26 недель, и только 1,6% сохраняются в срок. 14 Несмотря на то, что кесарево сечение в анамнезе 6 и более высокий паритет являются факторами риска предлежания плаценты, паритет не влияет на показатель стойкости. 15
12 Плацента «мигрирует» от внутреннего зева по мере развития нижнего сегмента матки, скорость миграции составляет 5,4 мм в неделю. 13 Кроме того, более 98,4% случаев подозрения на низкое предлежание плаценты во втором триместре разрешаются до родов при среднем сроке беременности 26 недель, и только 1,6% сохраняются в срок. 14 Несмотря на то, что кесарево сечение в анамнезе 6 и более высокий паритет являются факторами риска предлежания плаценты, паритет не влияет на показатель стойкости. 15
Ультразвук играет решающую роль в определении локализации плаценты как в условиях стационара, так и во время скрининговых обследований. Некоторые из самых ранних отчетов 1977 г. предполагали, что низкое расположение или предлежание плаценты на ранних сроках беременности может быть вариантом нормы. 16 Хотя первоначально трансабдоминальное сканирование было описано, доступность трансвагинального сканирования с 1980-е годы позволили поставить более точные диагнозы.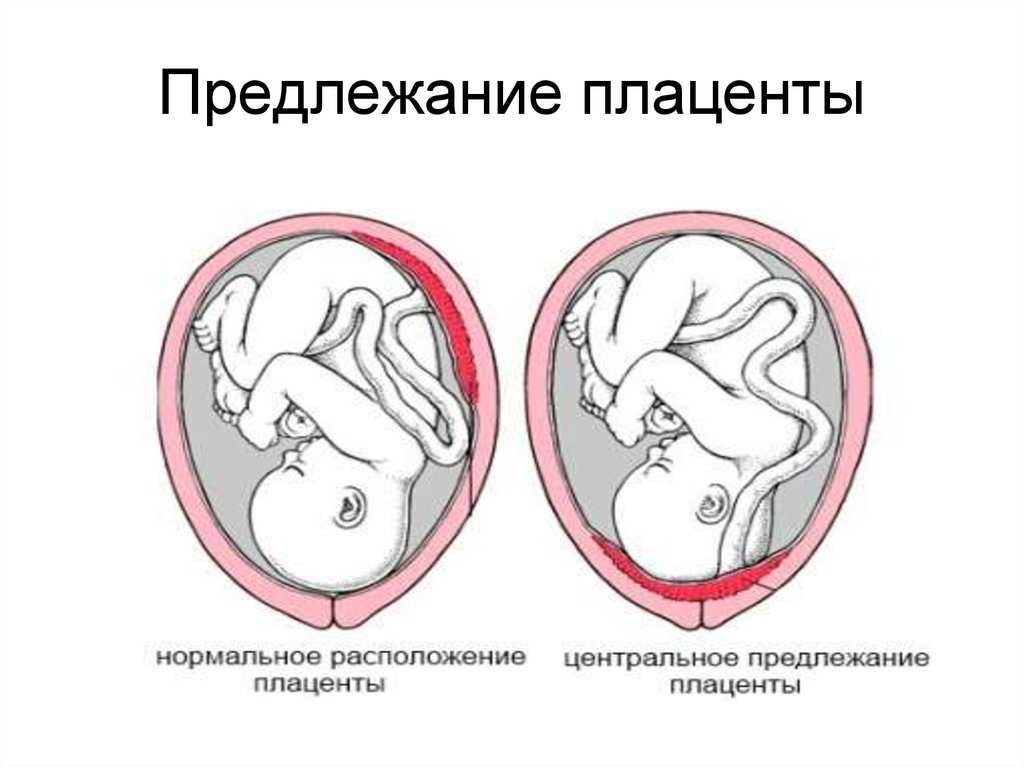 5,17
5,17
Можно использовать несколько методов для оценки состояния плаценты, нижнего сегмента матки и места прикрепления пуповины для выявления предлежания плаценты. Важно отметить, что наличие полного мочевого пузыря матери или сокращений матки может привести к ложному диагнозу предлежания плаценты (рис. 1-4, табл. 2).
Простой сонографический метод для локализации плаценты был описан как часть стандартизированного 6-шагового подхода к выполнению сфокусированного базового акушерского ультразвукового исследования. 18 Этот метод описан с датчиком, удерживаемым в сагиттальной ориентации непосредственно над дном матки и перемещаемым в нижнюю часть живота тремя движениями (материнское правое, левое и центральное). В последующем оценивают положение нижнего края плаценты по отношению к шейке матки. Если она меньше 2 см или чувствуется, что плацента покрывает шейку матки, показано подтверждение трансвагинальным сканированием. 5
В случае сохранения предлежания плаценты в третьем триместре важно оценить возможное наличие спектра приращения плаценты. Наличие плацентарных лакун, потеря четкого ретроплацентарного эхопрозрачного пространства, наличие гиперваскуляризации и мостиковых сосудов, истончение миометрия, истончение ретроплацентарной стенки миометрия и интерфазы плацентарного пузыря, а также «выпячивание» плаценты в заднюю стенку мочевого пузыря. относительно находок для спектра приращения плаценты. 8
Наличие плацентарных лакун, потеря четкого ретроплацентарного эхопрозрачного пространства, наличие гиперваскуляризации и мостиковых сосудов, истончение миометрия, истончение ретроплацентарной стенки миометрия и интерфазы плацентарного пузыря, а также «выпячивание» плаценты в заднюю стенку мочевого пузыря. относительно находок для спектра приращения плаценты. 8
Следует иметь в виду, что при нормализации низкого расположения плаценты или предлежания плаценты с увеличением срока беременности важно исключить последующее предлежание сосудов, которое связано с повышенной смертностью плода. если не диагностировано пренатально. Было подсчитано, что примерно 28% пренатально диагностированных беременностей с предлежанием сосудов требуют экстренного преждевременного родоразрешения. 19 Наличие эхопрозрачных или круговых линий над внутренним зевом на трансабдоминальном или трансвагинальном УЗИ должно насторожить исследователя о наличии предлежания сосудов. Это может быть подтверждено трансвагинальной оценкой с помощью цветовой и спектральной допплерографии, подтверждающей наличие артериальных сосудов плода. 20,21 Тем не менее примерно 39% предлежаний сосудов разрешаются в третьем триместре. 22
20,21 Тем не менее примерно 39% предлежаний сосудов разрешаются в третьем триместре. 22
Время проведения обследования является ключом к постановке правильного диагноза. Частота сохранения предлежания плаценты напрямую связана с гестационным возрастом при сонографическом диагнозе. Было установлено, что он сохраняется у 12% пациентов, диагностированных на сроке 15-19 недель; 34% в 20-23 недели; 39% в 24-27 недель; 62% в 28-31 неделю и 73% в 32-35 недель. 15 Кроме того, важно помнить о нескольких советах и рекомендациях при оценке низколежащего положения/предлежания, как показано в Таблице 2.
Тактика ведения
Тактика при предлежании плаценты определяется гестационным возрастом и наличием у пациентки кровотечения или отсутствием симптомов. В зависимости от клинической картины может быть оправдано стационарное лечение, и желательно иметь возможность хранения крови. Обеспечение гемодинамической стабильности матери и благополучия плода являются основными целями. 23
23
Таким образом, как врач, так и пациент должны учитывать несколько соображений по оптимизации исходов и минимизации рисков, в первую очередь связанных с ятрогенной недоношенностью (рис. 5) 24-26 :
- Хотя данные отсутствуют, настоятельно рекомендуется проинструктировать пациента избегать сексуальной активности. 27
- Настоятельно рекомендуется избегать цифровых исследований. 27
- Если предлежание плаценты диагностировано при сканировании в середине триместра, рекомендуется повторное сканирование в 32, а затем в 36 недель для оценки нормализации и для документирования персистенции. 5
- В случае нормализации важно провести скрининг на предлежание сосудов.
- В некоторых случаях определение длины шейки матки у бессимптомных пациентов может помочь в принятии решения о тактике лечения. Это помогает выявить пациенток с повышенным риском преждевременных родов, у которых может быть кровотечение.
 5 При каждой оценке шейки матки автор рекомендует использовать цветную допплерографию, чтобы исключить предлежание сосудов.
5 При каждой оценке шейки матки автор рекомендует использовать цветную допплерографию, чтобы исключить предлежание сосудов.
- Хотя данные о связи предлежания плаценты с аномалиями развития плода неубедительны, 9 тщательное наблюдение за ростом плода и антенатальное тестирование по показаниям могут быть рассмотрены.
- Следует приложить все усилия, чтобы свести к минимуму ятрогенные преждевременные роды, соблюдая при этом все меры предосторожности на случай кровотечения и необходимости преждевременных родов. В ожидании преждевременных родов антенатальное введение стероидов (и краткосрочный токолиз, если это безопасно в течение 48 часов) должно быть приоритетным в первую очередь в случае вагинального кровотечения в 24–34 недели. 8
- Важно корректировать анемию у матери и вводить анти-D по показаниям после теста Клейхауэра-Бетке для правильной дозировки анти-D. 8
- Скрининг пациентки на предмет возможного приращения плаценты, особенно в условиях предшествующих кесаревых сечений, при выполнении всех необходимых шагов, необходимых для интраоперационного ведения, имеет первостепенное значение.
 8
8
- Следует организовать консультацию с бригадой неонатологов, чтобы семья могла обсудить свои пожелания с бригадой неонатологов, особенно в случаях перижизнеспособности. 8
- В случае прекращения вагинального кровотечения более чем на 48 часов и если пациент надежен и имеет надежные транспортные средства, следует рассмотреть возможность амбулаторного лечения. 8
- Нет данных в поддержку профилактического серкляжа у пациенток с предлежанием плаценты. 8
- Сроки родов зависят от нескольких факторов, хотя рекомендуются роды в срок от 36 до 37 6/7 недель, 24,25 без необходимости проверки зрелости легких плода с помощью амниоцентеза, 24 для оптимизации исходов для матери и новорожденного. 28
- Нет данных, подтверждающих необходимость общей или регионарной анестезии у пациенток с предлежанием плаценты, и этот вопрос следует оставить на усмотрение бригады анестезиологов.
 8
8
Заключение
Частота предлежания плаценты растет и напрямую связана с количеством предшествующих кесаревых сечений. Это приводит к серьезной материнской и неонатальной заболеваемости и смертности. Скрининг всех пациенток и правильное определение расположения плаценты с помощью трансвагинальной эхографии после 16 недель беременности имеет решающее значение, чтобы избежать чрезмерного беспокойства родителей преждевременной диагностикой предлежания плаценты на ранних сроках беременности. Акушеры-гинекологи должны знать о миграции плаценты и нормализации предлежания плаценты по мере увеличения срока беременности. В случае нормализации важно провести скрининг на предлежание сосудов. В случае стойкости следует принять меры предосторожности для защиты как матери, так и ребенка. Бдительность, систематический подход и следование стандартному протоколу помогают обеспечить оптимальные результаты.
Раскрытие информации:
Автор сообщает об отсутствии потенциальных конфликтов интересов в отношении этой статьи.
Каталожные номера:
- AIUM–ACR–ACOG–SMFM–SRU практический параметр для выполнения стандартных диагностических акушерских ультразвуковых исследований. J УЗИ Мед. 2018;37:Е13-Е24.
- Salomon LJ, Alfirevic Z, Berghella V, Bilardo C, Hernandez-Andrade E, Johnsen SL, et al. Практические рекомендации по выполнению рутинного УЗИ плода в середине триместра. УЗИ Акушерство Гинекол. 2011;37:116-126.
- Канне Дж.П., Лалани Т.А., Флигнер К.Л. Повторное посещение плаценты: рентгенопатологическая корреляция. Пробл Диагност Радиол. 2005;34(6):238-255.
- Тайпале П., Хиилесмаа В., Юстало П. Трансвагинальное УЗИ в 18–23 недели для прогнозирования предлежания плаценты при родах. УЗИ Акушерство Гинекол. 1998; 12:422-425.
- Jauniaux ERM, Alfirevic Z, Bhide AG, Belfort MA, Burton GJ, Collins SL и др.. Предлежание плаценты и приращение плаценты: диагностика и лечение. Принцип «зеленой вершины» № 27а. БЖОГ. 2018.

- Анант К.В., Смулиан Ю.К., Винтцилеос А.М. Связь предлежания плаценты с кесаревым сечением и абортом в анамнезе: метаанализ. Am J Obstet Gynecol, 1997;177:1071-1078.
- Даунс К.Л., Хинкль С.Н., Сьяарда Л.А. и др. Предшествующее предродовое или интранатальное кесарево сечение и риск предлежания плаценты. Am J Obstet Gynecol 2015;212:669.e1-6.
- Ойелесе Ю., Смулян Ю.К. Предлежание плаценты, приращение плаценты и предлежание сосудов. Акушерство Гинекол. 2006;107(4):927-941.
- Balayla J, Desilets J, Shrem G. Предлежание плаценты и риск задержки внутриутробного развития (ЗВУР): систематический обзор и метаанализ. J Перинат Мед. 2019;47(6): 577-584.
- Reddy UM, Abuhamad AZ, Levine D, Saade GR; Приглашены участники семинара по визуализации плода. Визуализация плода: резюме совместного Национального института детского здоровья и развития человека Юнис Кеннеди Шрайвер, Общества медицины матери и плода, Американского института ультразвука в медицине, Американского колледжа акушеров и гинекологов, Американского колледжа радиологии, Общества детской радиологии.
 и Общество радиологов на семинаре по ультразвуковой визуализации плода. J УЗИ Мед. 2014;33:745-757.
и Общество радиологов на семинаре по ультразвуковой визуализации плода. J УЗИ Мед. 2014;33:745-757.
- Fadl S, Moshiri M, Fligner CL, Katz DS Dighe M. Визуализация плаценты: нормальный вид с обзором патологических данных. РадиоГрафика. 2017;37(3):979-998.
- Галлахер П., Фаган С.Дж., Беди Д.Г., Уинсетт М.З., Рейес Р.Н. Потенциальное предлежание плаценты: определение, частота и значение. Am J Рентгенол. 1987; 149:1013-1015.
- Оппенгеймер Л., Холмс П., Симпсон Н., Дабровски А. Диагностика низкого расположения плаценты: может ли миграция в третьем триместре предсказать исход? УЗИ Акушерство Гинекол. 2001;18:100-102.
- Хеллер Х.Т., Маллен К.М., Гордон Р.В., Рейсс Р.Е., Бенсон С.Б. Исходы беременностей с низко расположенной плацентой, диагностированной при УЗИ во втором триместре. J УЗИ Мед. 2014; 33: 691-696.
- Даше Дж. С., Макинтайр Д. Д., Рамус Р. М., Сантос-Рамос Р., Твиклер Д. М. Сохранение предлежания плаценты в зависимости от гестационного возраста при ультразвуковом обнаружении Акушерство и гинекология: май 2002 г.
 — Том 99 — Выпуск 5 — стр. 692–697.
— Том 99 — Выпуск 5 — стр. 692–697.
- Wexler P, Gottesfeld KR. Предлежание плаценты во втором триместре: нормальная плацентация. Акушерство Гинекол. 1977:50:706-709.
- Фарин Д., Фокс Х.Е., Якобсон С., Тимор-Трич И.Е. УЗИ влагалища для диагностики предлежания плаценты. Am J Obstet Gynecol. 1988;159(3):566-569.
- Абухамад А.З., Чжао Ю., Абухамад С., Синковская Э., Рао Р., Канаан С. и др. Стандартизированный шестиэтапный подход к проведению базового акушерского фокусированного ультразвукового исследования. Ам Дж. Перинатол. 2016;33(1):90-98.
- Комитет по публикациям Общества матери и плода (SMFM): Sinkey RG, Odibo AO, Dashe JS. #37 Диагностика и лечение предлежания сосудов. АДЖОГ 2015;213(5):615-619.
- Bhide A, Thilaganathan B. Последние достижения в лечении предлежания плаценты. Curr Opin Obstet Gynecol. 2004; 16:447-451.
- Lee W, Lee V, Kirk JS, Sloan C, Smith R, Comstock C.
 Предлежание сосудов: пренатальная диагностика, естественная эволюция и клинический исход. Акушерство Гинекол. 2000;95(4):572-576.
Предлежание сосудов: пренатальная диагностика, естественная эволюция и клинический исход. Акушерство Гинекол. 2000;95(4):572-576.
- Klahr R, Fox NS, Zafman K, Hill MB, Connolly CT, Rebarber A. Частота спонтанного разрешения предлежания сосудов с увеличением гестационного возраста. АЖОГ. 201921 июня (ePub перед печатью).
- Локвуд С.Дж., Руссо-Штиглиц К. Управление предлежанием плаценты. До настоящего времени. 23 июля 2019 г.
- Spong CY, Mercer BM, D’Alton M, Kilpatrick S, Blackwell S, Saade G. Сроки указанных поздних преждевременных и ранних родов. Акушерство Гинекол. 2011;118(2 Часть 1):323-333.
- Американский колледж акушеров и гинекологов. По медицинским показаниям поздние преждевременные и ранние роды. Заключение Комитета ACOG №. 560. Акушерство Гинекол. 2013;121:908-910.
- Gyamfi-Bannerman C. Общество медицины матери и плода (SMFM), серия консультаций № 44: Лечение кровотечения в позднем недоношенном периоде.


 Отслойка плаценты и предлежание плаценты. Европейские клиники акушерства и гинекологии. 2006 ноябрь; 2(3):121-7.
Отслойка плаценты и предлежание плаценты. Европейские клиники акушерства и гинекологии. 2006 ноябрь; 2(3):121-7.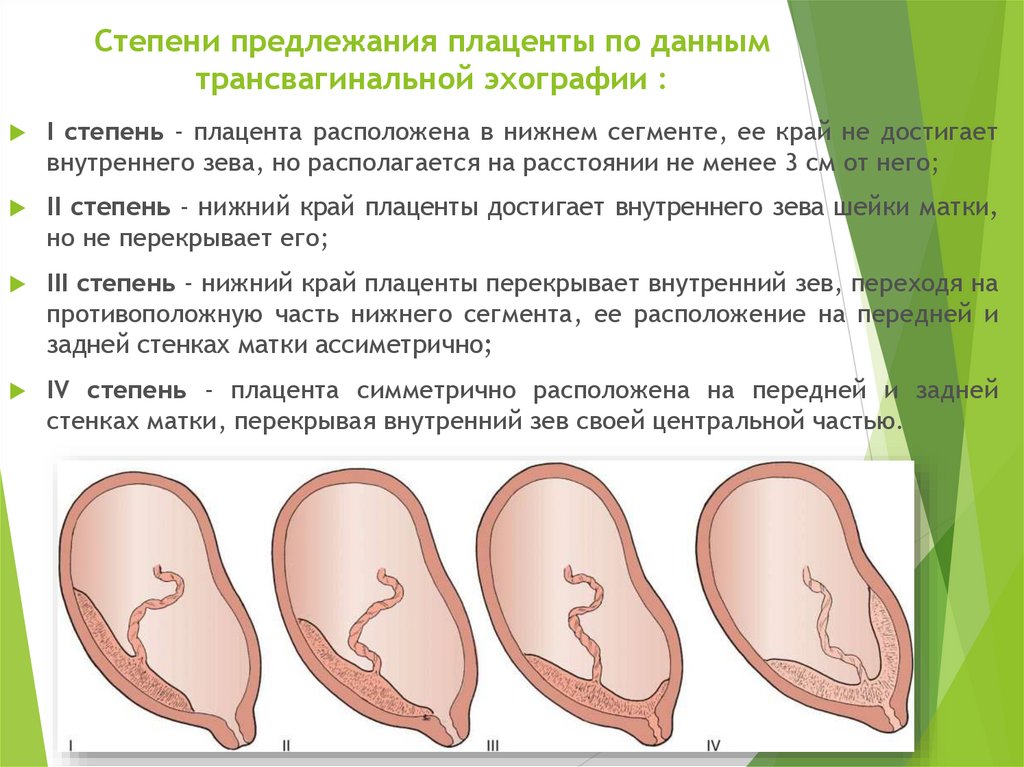 5 При каждой оценке шейки матки автор рекомендует использовать цветную допплерографию, чтобы исключить предлежание сосудов.
5 При каждой оценке шейки матки автор рекомендует использовать цветную допплерографию, чтобы исключить предлежание сосудов. 8
8 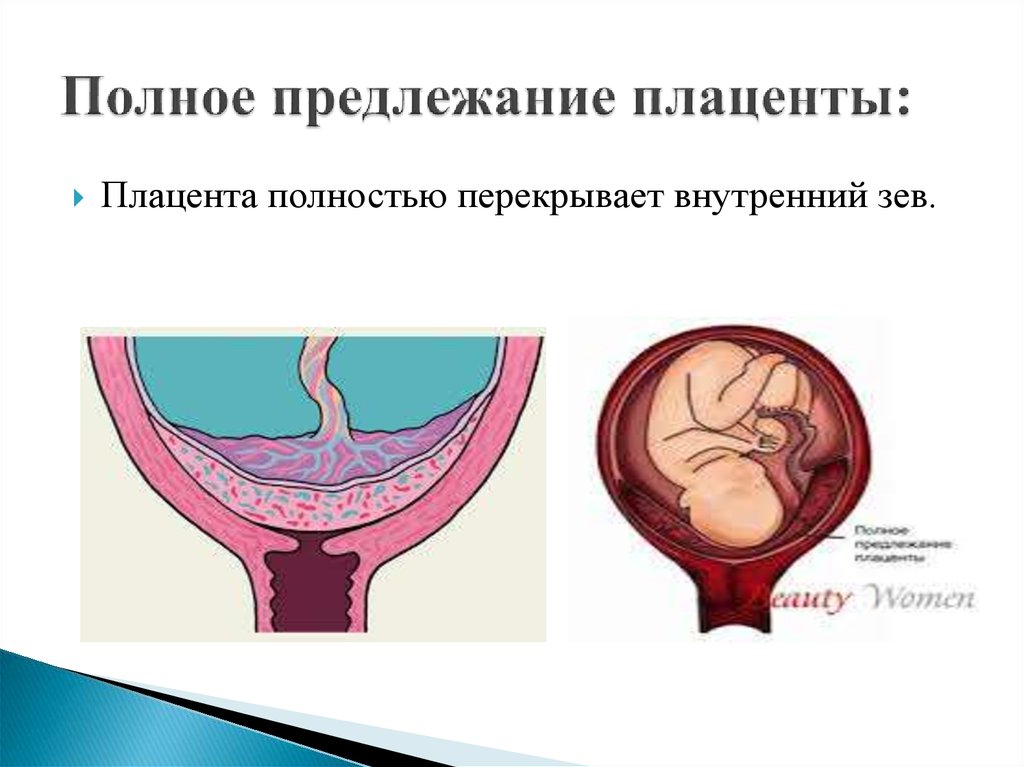 8
8 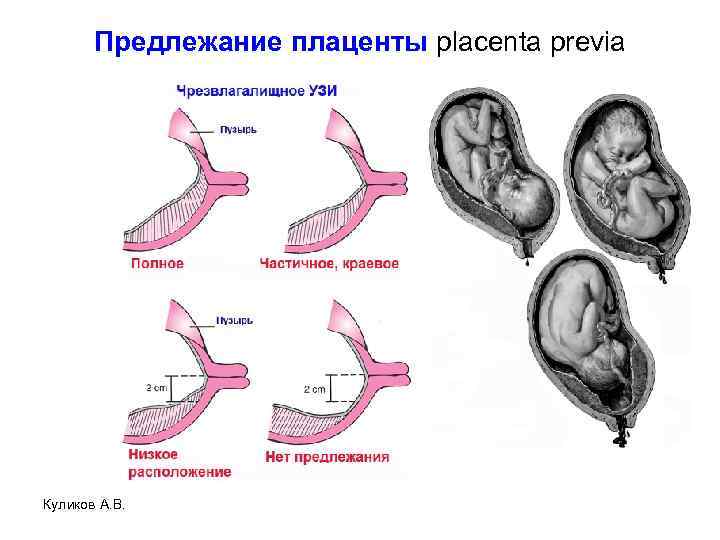
 и Общество радиологов на семинаре по ультразвуковой визуализации плода. J УЗИ Мед. 2014;33:745-757.
и Общество радиологов на семинаре по ультразвуковой визуализации плода. J УЗИ Мед. 2014;33:745-757. — Том 99 — Выпуск 5 — стр. 692–697.
— Том 99 — Выпуск 5 — стр. 692–697. Предлежание сосудов: пренатальная диагностика, естественная эволюция и клинический исход. Акушерство Гинекол. 2000;95(4):572-576.
Предлежание сосудов: пренатальная диагностика, естественная эволюция и клинический исход. Акушерство Гинекол. 2000;95(4):572-576.