Частота сердечных сокращений (ЧСС) — Статьи — Хрустальное сердце
С возрастом усиливается синусовая (или дыхательная аритмия), т.е. неритмичность пульса связанная с актом дыхания. При вдохе пульс учащается- при выдохе урежается. Это нормальный процесс, связанный со становлением вегетативной регуляции сердечного ритма. Но многих родителей, читающих заключение о синусовой аритмии, пугает само слово аритмия и они спешат к врачу на консультацию. Не волнуйтесь — синусовая аритмия совершенно естественная отражение нормальной функции сердечной деятельности. Наоборот — если синусовая аритмий после 35 лет не выражена, надо забеспокоится и выяснить у врача: нет ли каких заболеваний, связанных с ее отсутствием. Наиболее точно и количественно синусовую аритмию можно оценить при проведении суточного (холтеровского) мониторирования ЭКГ.
ЧСС первый и обязательный параметр оценки ЭКГ.
Частота сердечных сокращений (уд/мин) у детей 0-18 лет.
(Протокол ЦСССА ФМБА России).
|
Возраст |
Норма |
|
0-1 день |
120-140 |
|
1-3 дня |
|
|
3-7 дней |
130-150 |
|
7-30 дней |
140-160 |
1-3 мес. |
145-170 |
|
3-6 мес. |
130-150 |
|
6-12 мес. |
120-140 |
|
1-2 года |
110-140 |
|
3-4 года |
90-110 |
|
5-7 лет |
80-105 |
|
|
75-95 |
|
12-15 лет |
70-90 |
|
16-18 лет |
65-80 |
|
>18 лет |
60-80 |
У детей до 8 лет значения ЧСС практически не отличаются у мальчиков и девочек, однако позже отмечается некоторое снижение ЧСС (примерно на 5 уд/мин) у мальчиков по сравнению с девочками, более выраженное с возраста 12-16 лет.
Макаров Л.М.
Доктор медицинских наук, профессор, руководитель Центра Синкопальных Состояний и Сердечных Аритмий (ЦСССА) у детей и подростков Центральной Детской Клинической Больницы Федерального Медико-Биологического Агентства России.
Адрес: 115409, Москва, ул. Москворечье 20, тел/факс: 8 (495) 324-57-56
Ученые назвали опасный для жизни пульс
Высокая частота сердечных сокращений в среднем возрасте связана с ростом риска преждевременной смерти в два раза, выяснили шведские ученые. О точных причинах этого они пока говорить не берутся, но отмечают, что контроль за изменением ЧСС с возрастом поможет оценить риск развития сердечно-сосудистых заболеваний.
Частота сердечных сокращений в состоянии покоя в среднем возрасте связана с продолжительностью жизни — если она составляет 75 ударов в минуту, то риск ранней смерти ото всех причин удваивается, выяснили специалисты из Гетеборгского университета. Исследование было опубликовано в журнале Open Heart.
Частота сердечных сокращений (ЧСС) — это физиологический показатель сердцебиения, использующийся в медицине и спортивной практике. Она меняется с возрастом, нормой в 40-50 лет считаются 65-90 ударов в минуту, от 51 года — 60-90 ударов в минуту.
При этом считается, что меньшее количество ударов в минуту (в пределах нормы, разумеется) указывает на хорошее состояние сердечно-сосудистой системы и более эффективную работу сердца.
Сердечно-сосудистые заболевания — основная причина смерти среди населения среднего и пожилого возраста, пишут исследователи. Ранее была продемонстрирована связь между ростом ЧСС и увеличением частоты сердечно-сосудистых заболеваний, а также ростом смертности от них. Однако данных о том, как изменение ЧСС с возрастом влияет на эти риски, было недостаточно.
Исследователей заинтересовало, как ЧСС на верхней границе нормы влияет на здоровье в долгосрочной перспективе и связана ли она с риском преждевременной, до 75 лет, смерти.
В 1993 году они отобрали 798 мужчин, которые родились в 1943 году в Швеции, в городе Гетеборг. Участники исследования заполнили опросники, рассказав об образе жизни, уровнях стресса, сердечно-сосудистых заболеваниях в семье. Также они прошли обследование, по итогам которого исследователи разделили их на четыре категории в зависимости от ЧСС — 55 и менее ударов в минуту, 56-65 ударов в минуту, 66-75 ударов в минуту и более 75 ударов в минуту.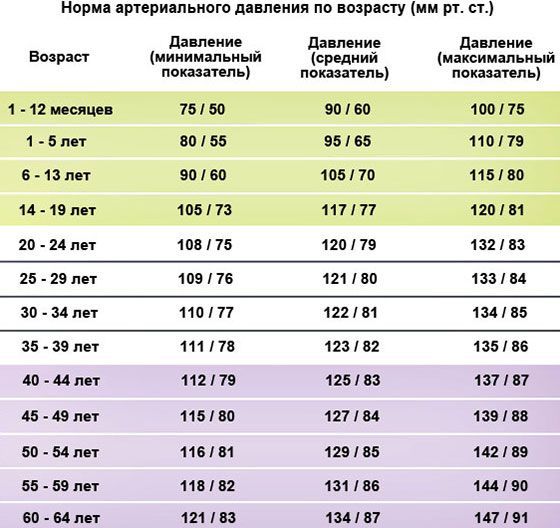
В 2003 и 2014 годах ученые снова обследовали тех участников исследования, которые еще были живы (654 и 536 человек соответственно). Итого за годы наблюдений 119 мужчин умерли до 71 года, у 237 развились сердечно-сосудистые заболевания и у 113 — ишемическая болезнь сердца. С 2003 года у 111 участников эксперимента ЧСС увеличилась, у 205 осталась примерно такой же, а у 338 — снизилась.
Те из участников, у которых в 1993 году ЧСС была выше 55 ударов в минуту, чаще были курильщиками, меньше внимания уделяли физической активности и были более подвержены стрессу. Кроме того, у них чаще наблюдались другие факторы риска развития сердечно-сосудистых заболеваний — повышенное артериальное давление и лишний вес.
ЧСС выше 75 ударов в минуту оказалась связана с в почти в два раза более высоким риском смерти от любых причин помимо сердечно-сосудистых заболеваний и ишемической болезни сердца по сравнению с ЧСС 55 ударов в минуту и ниже.
Кроме того, стабильная ЧСС в 1993-2003 годах, когда участникам исследования было 50-60 лет, оказалась связана с 44% снижением риска сердечно-сосудистых заболеваний в течение следующих 11 лет по сравнению с ЧСС, которая возросла за этот период.
Каждое увеличение ЧСС на единицу давало прирост в 3% к риску смерти ото всех причин, 1% к риску развития сердечно-сосудистых заболеваний и 2% к риску ишемической болезни сердца.
Авторы работы предполагают, что высокая ЧСС увеличивает механическую нагрузку на сердце и способствует повышению давления, тем самым способствуя развитию коронарного атеросклероза и ишемии миокарда.
Также высокая ЧСС свидетельствует о гиперактивности симпатической нервной системы, которая активируется при стрессовых реакциях. Это повышает риск развития ожирения, которое, в свою очередь, может приводить к резистентности к инсулину, росту уровня мочевой кислоты, нарушению липидного обмена и гипертонии. Все эти явления отрицательно сказываются на работе организма и повышают риск развития сердечно-сосудистых заболеваний.
Это лишь обсервационное исследование, предупреждают ученые, поэтому не стоит на его основе делать выводы о выявленных изменениях в рисках. Кроме того, в нем участвовали только мужчины, поэтому нельзя сказать, распространяются ли его результаты на всех людей.
Тем не менее, считают они, полученные данные имеют клиническое значение, так как отслеживание изменений ЧСС в покое может быть важным фактором при выявлении будущего риска развития сердечно-сосудистых заболеваний.
Болезнь-невидимка. Детская и юношеская гипертония
Количество просмотров: 71431
У моего сына вчера был экзамен. А через день ещё один. Конечно, стресс и бессонница и у него, и у меня. Измерила артериальное давление себе и ему заодно. Сто сорок на девяносто. Что это? Артериальная гипертония в 17 лет?! Ну ладно у меня. А у него!.. Сын говорит, что ничего не чувствует, всё прекрасно. Может, случайно подскочило и завтра пройдёт? А если нет?..
О том, что такое артериальная гипертония у подростков и молодых людей, мы спросили детского кардиолога, заместителя главного врача по медицинской части Архангельской областной детской клинической больницы им. П.Г. Выжлецова Светлану Назаренко.
П.Г. Выжлецова Светлану Назаренко.
– Светлана Юрьевна, в последнее время говорят, что артериальная гипертония помолодела и часто встречается у подростков и молодых людей.
– Помолодела. Увеличивается количество случаев гипертензии не только у взрослых, но и у детей, в особенности у подростков и юношей призывного возраста.
– С чем это связано?
– Во-первых, больше стали уделять внимания измерению артериального давления. Раньше думали: какое там давление у детей?! Сегодня в стандартах лечения абсолютно всех заболеваний требуется ежедневно измерять давление в стационарах, независимо от того, что лечим, и возраста. В стандарты осмотра в поликлинике тоже включено измерение давления каждому ребёнку с первых дней жизни.
– А во-вторых?
– Артериальное давление зависит от активности работы сердца, от тонуса артерий и может меняться под влиянием физических нагрузок, эмоций, болезней. Эмоциональное напряжение, усиленная учебная нагрузка могут вызывать повышение давления. Так, например, в физико-математических школах процент ребят с повышенным давлением в 2–3 раза выше, чем в обычных.
Эмоциональное напряжение, усиленная учебная нагрузка могут вызывать повышение давления. Так, например, в физико-математических школах процент ребят с повышенным давлением в 2–3 раза выше, чем в обычных.
В молодом возрасте причиной артериальной гипертензии чаще всего является высокий уровень работы симпатического отдела вегетативной нервной системы. Стремление всё успеть, жажда соревнования, чувство нехватки времени, агрессивность, целеустремлённость, потребность быть лидером, высокая степень контроля над поведением в ситуациях – качества, свойственные людям с гиперактивностью симпатической нервной системы. Наверное, это замечательно, если молодые люди стремятся взять от жизни всё по максимуму, но есть обратная сторона медали – это те механизмы, которые запускают повышение артериального давления.
Развитию гипертонии способствует также и низкая физическая активность детей, ведущих сидячий, малоподвижный образ жизни, имеющих избыточную массу тела.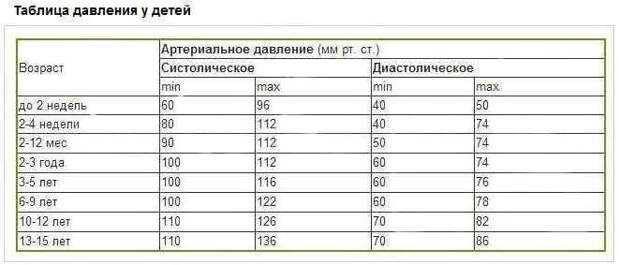 А если в семье ещё принято постоянно досаливать и даже пересаливать пищу… то все факторы риска гипертензии налицо.
А если в семье ещё принято постоянно досаливать и даже пересаливать пищу… то все факторы риска гипертензии налицо.
– И тогда пожизненный диагноз?..
– У подростка повышение артериального давления далеко не всегда означает стабильную гипертензию, которая останется с ним на всю жизнь. Хотя есть исследования, которые говорят: если повышение давления крови зафиксировано в 13 лет разово или постоянно, то вероятность развития артериальной гипертонии к 35 годам у человека возрастает в 9 раз. То есть её механизмы запускаются рано.
– Есть какие-то особенности гипертензии у детей? Что такое «юношеская гипертония»?
– Если мы видим повышение кровяного давления в год, в пять лет (я уж не говорю про новорождённых) – это совсем не та гипертензия, что у взрослых. До 10–11 лет у детей гипертензия только симптоматическая (вторичная), то есть нужно искать заболевание, которое её вызывает. Например, причиной могут быть пороки сердца или почечных сосудов, заболевания почек. Ребёнка обязательно нужно обследовать.
Например, причиной могут быть пороки сердца или почечных сосудов, заболевания почек. Ребёнка обязательно нужно обследовать.
Юношеская гипертензия подразумевает возрастной период после 10–12 лет вне зависимости от пола. В это время все причины вторичной гипертензии обычно уже выявлены и дети, которые к нам приходят с высоким давлением, имеют как раз ту первичную гипертонию, которая бывает у взрослых.
– Жалобы ребёнка «мама, у меня болит голова» могут предвещать гипертонию?
– Очень редко артериальная гипертензия может вызывать головную боль – для этого заболевания она не характерна. Конечно, если это не гипертонический криз, когда головную боль вызывает резкий подъём давления. По симптоматике гипертония – болезнь-невидимка, которая чаще всего выявляется случайно, например, при измерении артериального давления на осмотре у врача. Повышение давления редко сопровождается жалобами, дети обычно чувствуют себя хорошо.
– А «гипертония белого халата»?
– Есть много гипертензии «кабинетной», так называемой «гипертонии белого халата», как определённой реакции на стресс из-за напряжения всё той же симпатической нервной системы. Примерно у 30% подростков и молодых людей – это реакция на стресс в тот момент, когда измеряется кровяное давление… Потом всё проходит.
– Всё-таки есть хоть какие-то специфические жалобы при этой болезни-невидимке?
– Ничего особенного нет. Артериальная гипертензия, я повторяюсь, выявляется случайно, например, в военкомате, в больнице, куда ребёнок поступил с травмой. Жалобы бывают чаще, если гипертензии сопутствует вегето-сосудистая дистония, с которой подросток приходит к врачу. Вот тогда жалоб много: слабость, вялость, потливость, укачивание в транспорте… Вегето-сосудистая дистония – это дисфункция между управляющими структурами головного мозга и как функциональное расстройство в большинстве случаев проходит. Хотя может и задержаться, если есть предрасположенность, в особенности со стороны мамы. Из всех детских периодов вегето-сосудистая дистония наиболее характерна для подростков.
Хотя может и задержаться, если есть предрасположенность, в особенности со стороны мамы. Из всех детских периодов вегето-сосудистая дистония наиболее характерна для подростков.
– Есть болезни, которые передаются по наследству от родителей…
– Гена, ответственного за артериальную гипертензию, нет. Она генетически не передаётся, но если гипертония рано началась у родителей, то ребёнка можно отнести к группе риска с семейной предрасположенностью.
– Как ставится диагноз?
– На одном приёме поставить диагноз невозможно, давление само по себе очень лабильно. Это не уровень гемоглобина – взяли анализ, увидели анемию, назначили лечение. На приёме у врача давление измеряется три раза, берётся среднее значение. Потом измеряется через две недели. Чтобы исключить «гипертонию белого халата», назначается суточное мониторирование давления дома. Тогда аппарат устанавливается на сутки, а ребёнок ведёт обычный образ жизни. Потом проверяются глазное дно, сердце, снимается ЭКГ. Очень важно дома иметь тонометр и правильно подобранную манжетку для измерения давления. Существует три размера: для детей грудного возраста, дошкольников, школьников и взрослых. Если подходящей манжетки нет, то давление лучше измерить у врача в поликлинике.
Тогда аппарат устанавливается на сутки, а ребёнок ведёт обычный образ жизни. Потом проверяются глазное дно, сердце, снимается ЭКГ. Очень важно дома иметь тонометр и правильно подобранную манжетку для измерения давления. Существует три размера: для детей грудного возраста, дошкольников, школьников и взрослых. Если подходящей манжетки нет, то давление лучше измерить у врача в поликлинике.
– Как лечат детскую и юношескую гипертензию?
– В педиатрии существуют большие проблемы по лечению артериальной гипертензии. Клинических исследований на детской популяции очень мало. Рекомендации по лечению гипертонии у детей основаны на взрослых рекомендациях. В инструкциях к новым препаратам в 95% случаев написано «безопасность применения до 18 лет не установлена», то есть вся ответственность за назначения возлагается на врача. Должно пройти время, чтобы лекарства стали достаточно исследованы и перекочевали в педиатрию.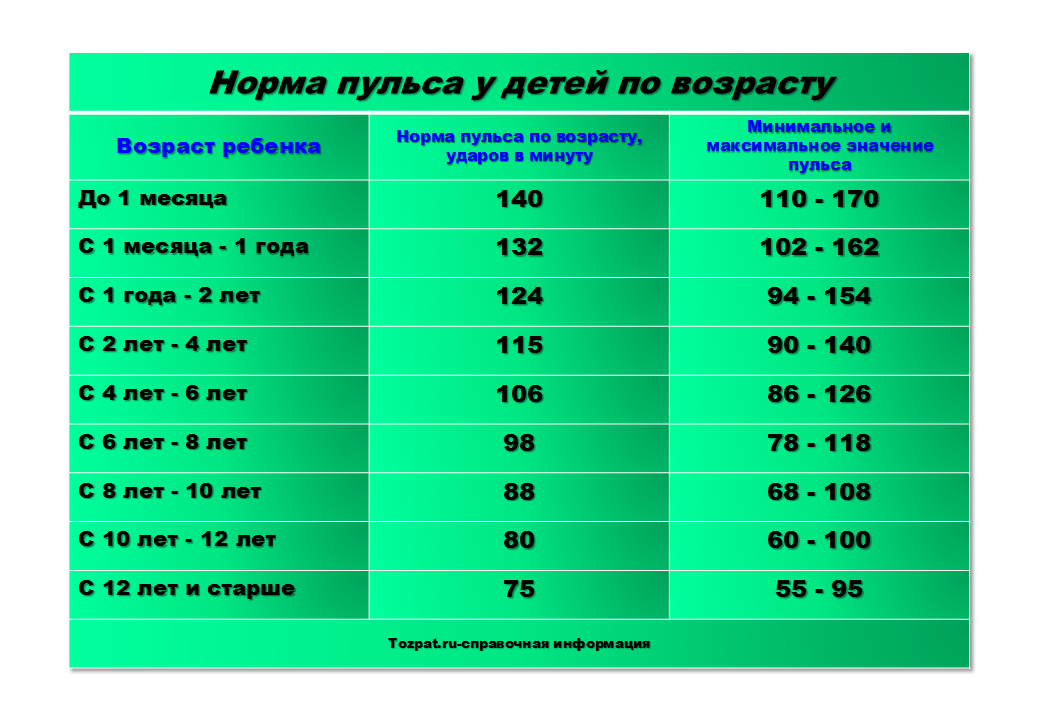 Поэтому у нас больший процент не то что бы устаревших, но уже апробированных и давно используемых лекарственных препаратов. Вторая проблема – нет детских форм выпуска препаратов. И третья – нет научных данных о том, как раннее лечение артериальной гипертензии медикаментами отразится на будущем здоровье маленького пациента. Ведь человек растёт, растут и развиваются сосуды, растёт сердце.
Поэтому у нас больший процент не то что бы устаревших, но уже апробированных и давно используемых лекарственных препаратов. Вторая проблема – нет детских форм выпуска препаратов. И третья – нет научных данных о том, как раннее лечение артериальной гипертензии медикаментами отразится на будущем здоровье маленького пациента. Ведь человек растёт, растут и развиваются сосуды, растёт сердце.
– С чего начинается профилактика артериальной гипертензии у детей? Что может заменить лекарства?
– Нужно двигаться! Плавать, ходить в походы, кататься на лыжах. При гипертензии вредна статическая нагрузка: накачивание мышц, прыжки, борьба. Важно чередовать умственные и физические нагрузки в течение дня: чтобы не было многочасового сидения за компьютером или у телевизора. Детям старше 5 лет необходимо ежедневно уделять как минимум полчаса умеренным динамическим аэробным нагрузкам и по 30 минут 3–4 дня в неделю интенсивным нагрузкам. Что такое умеренная физическая нагрузка? Это танцы в быстром темпе, ходьба быстрым шагом, игра в волейбол или баскетбол…
Что такое умеренная физическая нагрузка? Это танцы в быстром темпе, ходьба быстрым шагом, игра в волейбол или баскетбол…
Не следует забывать о таких факторах, провоцирующих гипертонию, как стрессы, избыточный вес, курение. Н.И.Амосов говорил: «Чтобы быть здоровым, нужны собственные усилия, постоянные и значительные. Заменить их нечем!»
Эффективность всех этих мер доказана в многочисленных исследованиях, поэтому прибегать к лекарственной терапии в большинстве случаев нужно, если коррекция образа жизни в течение нескольких месяцев не дала эффекта.
Материал: Елена Антропова
Источник материала: журнал «Ваша формула здоровья» № 38.
http://zdorovie29.ru/healthy-life-style/bolezn-nevidimka-detskaya-i-yunosheskaya-gipertoniya/
Экспрессдиагностика (Тест Руфье) — НЦЗД
о многих видах спортивной деятельности, да и в обычной жизни существует правило лимитирующих систем.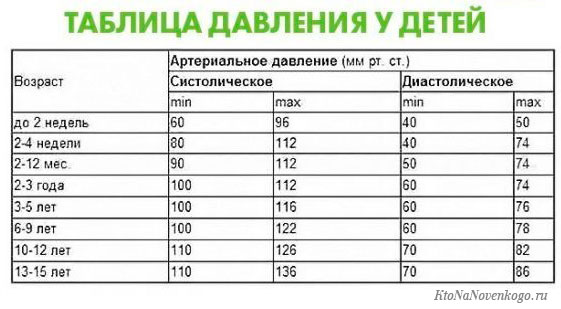 Смысл его в том, что у каждого человека существует наиболее уязвимая система, которая определяет тот предел нагрузки, после которого происходит срыв этой системы и начинается заболевание. Основная проблема в том, что это «тонкое место» в организме до поры до времени никак не проявляется. В то же время, мы все прекрасно знаем, что даже у самого здорового человека оно есть. Существует масса, тестов, проводимых с помощью сложного диагностического и лабораторного оборудования, дающих достаточно точный ответ, где оно находится. Цена таких тестов велика, а исследования трудоемки. Есть тесты попроще и подешевле, но которые так же требуют определенного оборудования и так же работы лаборатории. В то же время знать хотя бы примерно состояние своего организма, готовность к преодолению определенных физических нагрузок не мешало бы каждому. Так как же на бытовом уровне, без сложных диагностических приборов можно решить эту задачу? Для начала необходимо определить, какая система наиболее полно отражает его, организма, состояние на каждый данный момент времени.
Смысл его в том, что у каждого человека существует наиболее уязвимая система, которая определяет тот предел нагрузки, после которого происходит срыв этой системы и начинается заболевание. Основная проблема в том, что это «тонкое место» в организме до поры до времени никак не проявляется. В то же время, мы все прекрасно знаем, что даже у самого здорового человека оно есть. Существует масса, тестов, проводимых с помощью сложного диагностического и лабораторного оборудования, дающих достаточно точный ответ, где оно находится. Цена таких тестов велика, а исследования трудоемки. Есть тесты попроще и подешевле, но которые так же требуют определенного оборудования и так же работы лаборатории. В то же время знать хотя бы примерно состояние своего организма, готовность к преодолению определенных физических нагрузок не мешало бы каждому. Так как же на бытовом уровне, без сложных диагностических приборов можно решить эту задачу? Для начала необходимо определить, какая система наиболее полно отражает его, организма, состояние на каждый данный момент времени. Очевидно, что это кардиореспираторная система. При этом необходимо помнить, что влияние волевого компонента при проведении исследования должно быть сведено к минимуму. И здесь мы приходим к так называемым нагрузочным тестам. Один из самых простых тестов это проба Руфье. Для ее проведения нужен только секундомер или часы с секундной стрелкой. Проба проводится следующим образом. После 5-минутного отдыха у ребенка измеряют пульс в положении сидя (Р1). Далее необходимо сделать 30 приседаний за 45 секунд, после чего ребенок садится и в течение первых 15-ти секунд вновь фиксируются показания пульса (Р2). Третьим показателем (Р3) является число сердечных ударов за последние 15 секунд первой минуты отдыха после приседаний. Индеек Руфье (I) рассчитывается по следующей формуле: I = 4 x (P1 + P2 + P3) – 200 / 10 Оценка результатов пробы Руфье по разным возрастным группам приведена в таблице.
Очевидно, что это кардиореспираторная система. При этом необходимо помнить, что влияние волевого компонента при проведении исследования должно быть сведено к минимуму. И здесь мы приходим к так называемым нагрузочным тестам. Один из самых простых тестов это проба Руфье. Для ее проведения нужен только секундомер или часы с секундной стрелкой. Проба проводится следующим образом. После 5-минутного отдыха у ребенка измеряют пульс в положении сидя (Р1). Далее необходимо сделать 30 приседаний за 45 секунд, после чего ребенок садится и в течение первых 15-ти секунд вновь фиксируются показания пульса (Р2). Третьим показателем (Р3) является число сердечных ударов за последние 15 секунд первой минуты отдыха после приседаний. Индеек Руфье (I) рассчитывается по следующей формуле: I = 4 x (P1 + P2 + P3) – 200 / 10 Оценка результатов пробы Руфье по разным возрастным группам приведена в таблице.
| Уровень | От 15 лет и старше | 13-14 лет | 11-12 лет | 9-10 лет | 7-8 лет |
| Низкий | 15 | 16,5 | 18 | 19,5 | 21 |
| Удовлетворительно | 11-15 | 12,5-16,5 | 14-18 | 15,5-19,5 | 17-21 |
| Средний | 6-10 | 7,5-11,5 | 9-13 | 10,5-14,5 | 12-16 |
| Выше среднего | 0,5-5 | 2-6,5 | 3,5-8 | 5,-9,5 | 6,5-11 |
| Высокий | 0 | 1,5 | ,3 | 4,5 | 6 |
По результатам тестирования дети распределяются по физкультурным группам.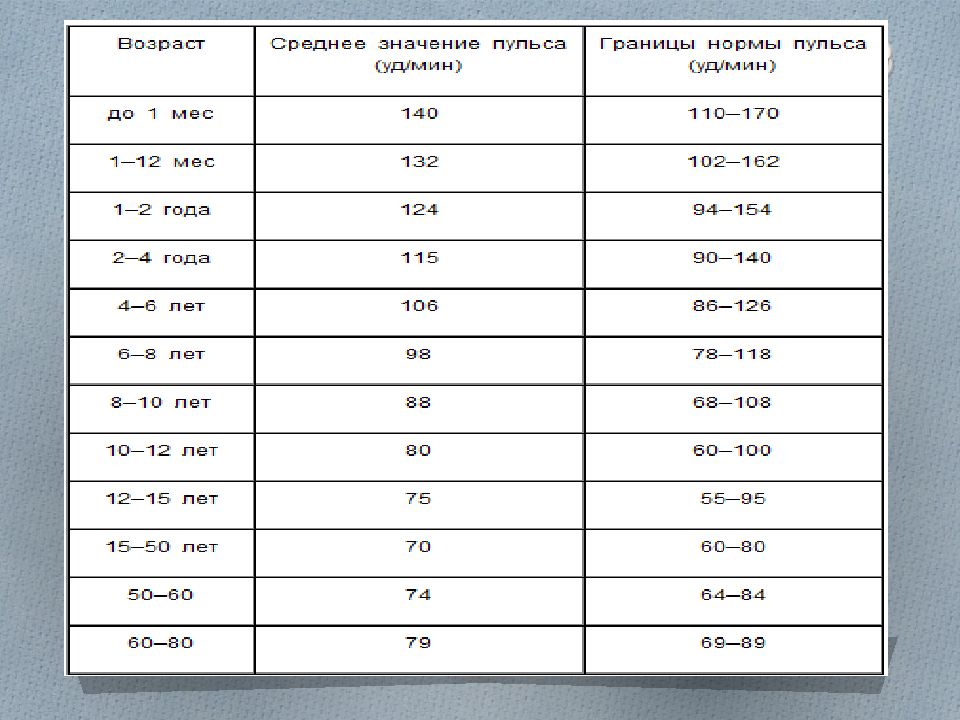 Уровни высокий и выше среднего – основная физкультурная группа. Это практически здоровые дети. Нагрузка без ограничений. Средний – подготовительная физкультурная группа. Дети занимаются по основной программе, но не сдают нормативы по бегу и не участвуют в соревнованиях. Удовлетворительный и низкий – специальная физкультурная группа. Это дети, требующие индивидуального подхода, то есть группа ЛФК. Вот такой несложный тест. И все же даже тут не обошлось без подводных камней. Суть их в том, что данный тест является модифицированным (или укороченным, как угодно). Индекс Руфье пришел из спортивной медицины, где проводится немного по-другому и, соответственно, по-другому рассчитывается и оценивается. Вот его описание: «Измеряют пульс в положении сидя (Р1), затем спортсмен выполняет 30 глубоких приседаний в течение 30 с. После этого подсчитывают пульс стоя (Р2), а затем — через минуту отдыха (Р3). Оценка индекса производится по формуле: I = [(Р1 + Р2 + Р3) — 200] / 10 Индекс оценивается: < 0 — отлично, 1—5 — хорошо, 6—10 — удовлетворительно, 11—15 слабо, > 15 — неудовлетворительно.
Уровни высокий и выше среднего – основная физкультурная группа. Это практически здоровые дети. Нагрузка без ограничений. Средний – подготовительная физкультурная группа. Дети занимаются по основной программе, но не сдают нормативы по бегу и не участвуют в соревнованиях. Удовлетворительный и низкий – специальная физкультурная группа. Это дети, требующие индивидуального подхода, то есть группа ЛФК. Вот такой несложный тест. И все же даже тут не обошлось без подводных камней. Суть их в том, что данный тест является модифицированным (или укороченным, как угодно). Индекс Руфье пришел из спортивной медицины, где проводится немного по-другому и, соответственно, по-другому рассчитывается и оценивается. Вот его описание: «Измеряют пульс в положении сидя (Р1), затем спортсмен выполняет 30 глубоких приседаний в течение 30 с. После этого подсчитывают пульс стоя (Р2), а затем — через минуту отдыха (Р3). Оценка индекса производится по формуле: I = [(Р1 + Р2 + Р3) — 200] / 10 Индекс оценивается: < 0 — отлично, 1—5 — хорошо, 6—10 — удовлетворительно, 11—15 слабо, > 15 — неудовлетворительно. » Ряд специалистов считают, что исходный вариант (не модифицированный) дает результаты ближе к истине.
» Ряд специалистов считают, что исходный вариант (не модифицированный) дает результаты ближе к истине.
Кому, зачем и как нужно измерять артериальное давление
Уровень артериального давления – один из ярких показателей состояния здоровья. Правда, чаще всего о необходимости следить за АД вспоминают при заболеваниях сердечно-сосудистой системы. На самом деле каждый должен знать все о своем давлении, потому что оно меняется по разным причинам.
Что такое артериальное давление?
Артериальное давление (АД) – давление, которое оказывает кровь на стенки артерий. Оно неравномерно и колеблется в зависимости от фазы работы сердца. В систолу, когда сердце сокращается и выбрасывает в сосуды очередную порцию крови, давление увеличивается. А в диастолу, когда сердце расслабляется и наполняется кровью, давление в артериях уменьшается. Давление крови на стенки артерий в систолу называют «верхним» или систолическим, а в диастолу – «нижним» или диастолическим. Значение АД принято записывать через дробь: первым – верхнее, вторым – нижнее.
Значение АД принято записывать через дробь: первым – верхнее, вторым – нижнее.
АД – один из важнейших показателей работы сердечно-сосудистой системы. У большинства здоровых людей он относительно постоянен. Но под воздействием стрессов, физических нагрузок, переутомления, употребления большого количества жидкости и под влиянием других факторов его величина может меняться. Обычно подобные изменения либо не слишком часты, либо не слишком сильны, и в течение суток не превышают 20 мм. рт. ст. – для систолического, 10 мм. рт. ст. – для диастолического. А, вот, неоднократное или стойкое снижение или повышение давления, выходящее за пределы нормы, может оказаться тревожным сигналом болезни и требует незамедлительного обращения к врачу.
Нормы артериального давления по классификации ВОЗ
| Артериальное давление (категория) | Верхнее артериальное давление (мм. рт. ст.) | Нижнее артериальное давление (мм. рт. ст.) |
| Гипотония (пониженное) | ниже 100 | ниже 60 |
| Оптимальное давление | 100–119 | 60–79 |
| Нормальное давление | 120–129 | 80–84 |
| Высокое нормальное давление | 130–139 | 85–89 |
| Умеренная гипертония (повышенное) | 140–159 | 90–99 |
| Гипертония средней тяжести | 160–179 | 100–109 |
| Тяжелая гипертония | более 180 | более 110 |
Идеальным считается «давление космонавтов» – 120/80 мм. рт. ст. Впрочем, многие доктора сходятся в том, что у каждого идеал свой, и поэтому нередко спрашивают о «рабочем» давлении пациента. Рабочее АД – привычный постоянный интервал АД, обеспечивающий человеку хорошее самочувствие. Поскольку этот интервал индивидуален, для кого-то 115/80 при рабочем 130/90 может оказаться пониженным, хотя и укладывается в границы нормы. И, наоборот, при рабочем 110/80 повышенным может стать уже 130/90. Знание рабочего давления помогает врачу своевременно выявить патологию, более точно поставить диагноз и правильно подобрать лечение.
рт. ст. Впрочем, многие доктора сходятся в том, что у каждого идеал свой, и поэтому нередко спрашивают о «рабочем» давлении пациента. Рабочее АД – привычный постоянный интервал АД, обеспечивающий человеку хорошее самочувствие. Поскольку этот интервал индивидуален, для кого-то 115/80 при рабочем 130/90 может оказаться пониженным, хотя и укладывается в границы нормы. И, наоборот, при рабочем 110/80 повышенным может стать уже 130/90. Знание рабочего давления помогает врачу своевременно выявить патологию, более точно поставить диагноз и правильно подобрать лечение.
Тем не менее, стоит помнить, что давление, выходящее за нижние и верхние границы нормы, рабочим для здорового человека не бывает. И нормальное самочувствие в таком случае – только дополнительный повод обратиться за консультацией к специалисту.
Кому и как необходимо следить за уровнем артериального давления?
Одно из самых распространенных нарушений регуляции АД – гипертония. Нередко за ней кроется гипертоническая болезнь, приводящая к инфаркту миокарда, инсульту и другим тяжелым осложнениям. К сожалению, часто артериальная гипертензия протекает бессимптомно, поэтому следить за давлением необходимо всем. Людям, склонным к его повышению, подверженным факторам риска развития гипертонической болезни и испытывающим ее симптомы, стоит быть особенно внимательными и время от времени измерять АД. Остальным же вполне достаточно ежегодного контроля в период диспансеризации. А вот тем, у кого диагноз артериальной гипертензии подтвержден, хорошо бы подружится с тонометром и проверять уровень давления как минимум два раза в день – утром и вечером.
К сожалению, часто артериальная гипертензия протекает бессимптомно, поэтому следить за давлением необходимо всем. Людям, склонным к его повышению, подверженным факторам риска развития гипертонической болезни и испытывающим ее симптомы, стоит быть особенно внимательными и время от времени измерять АД. Остальным же вполне достаточно ежегодного контроля в период диспансеризации. А вот тем, у кого диагноз артериальной гипертензии подтвержден, хорошо бы подружится с тонометром и проверять уровень давления как минимум два раза в день – утром и вечером.
Обязательно измерять АД при появлении слабости, головокружения, головной боли, потемнения, «пелены» в глазах, шума в ушах, затруднении дыхания, боли и тяжести в области сердца или за грудиной или при появлении других симптомов, которые обычно сопровождают подъем или понижение давления.
Также стоит контролировать АД при физических упражнениях, особенно при подборе нагрузки.
Как правильно измерять артериальное давление?
Если измерение АД плановое, то за час до него нельзя употреблять алкоголь, напитки, содержащие кофеин (чай, колу, кофе) и курить, а за пять минут до измерения обеспечить себе состояние покоя.
При первом визите к врачу давление измеряют на обеих руках поочередно. Если результаты отличаются более, чем на 10 мм. рт. ст., то в последующем измерение проводится на руке с большим значением АД. Впрочем, в норме показания примерно одинаковы. Разница же между ними, превышающая 10 мм. рт. ст., говорит о повышенном риске заболеваний сердечно-сосудистой системы и смерти от них или об уже имеющейся патологии.
АД принято измерять сидя или лежа. Рука, на которой проводится измерение, должна быть освобождена от одежды и сдавливающих предметов, расслаблена и неподвижна. Чтобы избежать нежелательного напряжения, ее можно положить на предмет, обеспечивающий точку опоры, например, на стол или край кровати. Лучше всего расположить конечность так, чтобы локтевой сгиб находился на уровне сердца. На руке не должно быть артериовенозных фистул для проведения диализа, следов разреза плечевой артерии, лимфедемы.
Манжету накладывают на плечо на 2 см выше локтевого сгиба. Важно, чтобы она плотно облегала руку, но не сдавливала ее.
В идеале АД измеряют дважды с интервалом в 2 минуты. Если результат отличается более, чем на 5 мм. рт. ст. – через 2 минуты проводят третье измерение и высчитывают среднее значение.
Способ измерения давления зависит от прибора, которым оно проводится, и указывается в инструкции по эксплуатации.
Как выбрать аппарат для измерения давления?
Прибор для измерения давления называется тонометр. Различают два типа тонометров – механический и электронный (автоматический и полуавтоматический).
Механический тонометр недорог, надежен, служит долго, гарантирует высокую точность измерения, несложен в применении, однако требует определенных навыков и им труднее пользоваться без посторонней помощи.
Электронный тонометр удобен и прост, с ним легко можно справиться самостоятельно. Помимо аппаратов, измеряющих давление на плече, есть и те, что измеряют его на запястье. Такой тонометр можно носить с собой, что иногда бывает важно для некоторых гипертоников. А приборы с крупным циферблатом приходятся весьма кстати для пожилых людей. Многие из электронных тонометров показывают пульс, запоминают данные последних измерений и снабжены некоторыми другими функциями, количество и качество которых во многом зависит от цены прибора. Но автоматические и полуавтоматические аппараты дороже механических, менее точны и могут прослужить несколько меньше. К тому же, при некоторых заболеваниях АД очень сложно измерить электронным тонометром, например, при мерцательной аритмии.
А приборы с крупным циферблатом приходятся весьма кстати для пожилых людей. Многие из электронных тонометров показывают пульс, запоминают данные последних измерений и снабжены некоторыми другими функциями, количество и качество которых во многом зависит от цены прибора. Но автоматические и полуавтоматические аппараты дороже механических, менее точны и могут прослужить несколько меньше. К тому же, при некоторых заболеваниях АД очень сложно измерить электронным тонометром, например, при мерцательной аритмии.
Приобретая тонометр, обязательно надо обратить внимание на наличие инструкции на русском языке, паспорта прибора, гарантийного талона и отсутствие видимых дефектов. А при покупке электронного аппарата – еще и на страну-производитель. Лучшими традиционно считаются японские и немецкие приборы.
Если выбор пал на механический тонометр – стоит помнить, что к нему нужен фонендоскоп. Он часто не входит в комплект.
Приборы для измерения давления лучше всего покупать в аптеке или специализированном магазине. Если аппарат приобретается с рук, точность измерения и срок его службы гарантировать невозможно.
Если аппарат приобретается с рук, точность измерения и срок его службы гарантировать невозможно.
Ширина манжеты в среднем должна составлять 13–17 см, для детей – чуть меньше, для полных людей – чуть больше.
Перед использованием тонометр следует проверить и, при необходимости, настроить. Проще и правильнее это сделать с помощью врача.
Как измерить АД механическим тонометром?
Самостоятельно измерить давление механическим тонометром под силу не всем, поэтому желательна помощь другого человека.
Помимо тонометра, для измерения понадобится фонендоскоп.
Фонендоскоп — прибор для выслушивания звуков, сопровождающих работу внутренних органов. Он состоит из «головки», которую прикладывают к телу, трубок, которые проводят звук, и наконечников, которые вставляют в уши.
Порядок измерения:
- На плечо, на 2 см выше локтевого сгиба, накладывается манжета.
- Определяется пульс на лучевой артерии у запястья.

- В манжету быстро нагнетается воздух. После исчезновения пульса, манжета докачивается еще на 30–40 мм рт. ст.
- По нижнему краю манжеты в локтевой сгиб, немного внутрь от центра локтевой ямки, ставится головка фонендоскопа.
- Воздух из манжеты медленно выпускается – со скоростью 2-3 мм рт. ст. в 1 с. При этом шкала прибора постоянно находится под контролем. Значение шкалы, при котором появляется первый звук – считают величиной систолического давления, а значение, при котором он исчезает – величиной диастолического.
- Когда удары пульсовой волны становятся не слышны, воздух из манжеты стремительно выпускают.
Измерение АД электронным тонометром для конкретного аппарата может иметь свои тонкости и подробно описано в инструкции по эксплуатации.
Детский Клинико Диагностический центр в Домодедово
04.02.2021 Ксения
Здравствуйте, проходили с ребёнком ЭКГ, он очень сильно плакал, дёргался, присоски снимал, то есть еле еле экг сделали, она сказала может показать плохой результат, и нам в заключение написали.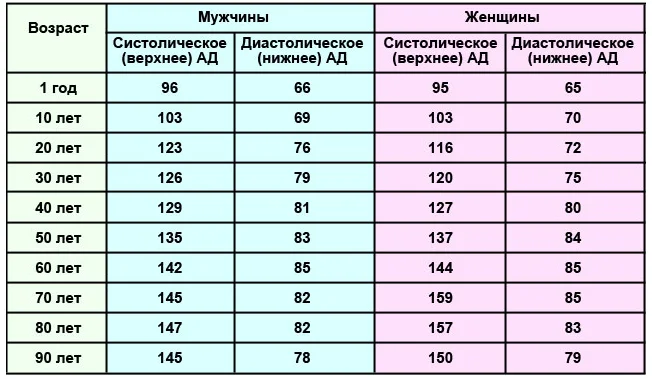 Синусовая тахикардия с чсс=158-142 в 1! Вертикальное положение ЭОС. Нарушение проводимости по правой ножке, ручка Гиса. Регистрируется эпизод выраженной синусовой тахиардии с чсс=176 в 1!. Нам педиатр сказала что у всех детей так которые плачут на экг,. В год когда проходили экг все было хорошо, потому что он и не плакал. А в этот раз сделали экг показали плохое потому плакал ужасно. У нас полидактилия обоих кистей, поэтому сказали проходить экг для госпиталазии, я им показала сказали мы не можем сделать операцию потому что ЭКГ плохое, сказали кардиологу нужно чтоб он сделал хорошее заключение…..ведь у ребёнка симптомов не каких нету .. Я очень переживаю.
Синусовая тахикардия с чсс=158-142 в 1! Вертикальное положение ЭОС. Нарушение проводимости по правой ножке, ручка Гиса. Регистрируется эпизод выраженной синусовой тахиардии с чсс=176 в 1!. Нам педиатр сказала что у всех детей так которые плачут на экг,. В год когда проходили экг все было хорошо, потому что он и не плакал. А в этот раз сделали экг показали плохое потому плакал ужасно. У нас полидактилия обоих кистей, поэтому сказали проходить экг для госпиталазии, я им показала сказали мы не можем сделать операцию потому что ЭКГ плохое, сказали кардиологу нужно чтоб он сделал хорошее заключение…..ведь у ребёнка симптомов не каких нету .. Я очень переживаю.
Ксения,добрый день! Поводов для переживания нет никаких. Любое волнение ребёнка отражается на экг. Чтобы получить заключение для операции, необходимо посетить кардиолога,который после осмотра,даст необходимое заключение. Приходите в наш центр!!
03. 02.2021 Александр
02.2021 Александр
Здравствуйте. Ребенку 7 лет. Занимается спортивным плаванием. Зделали ЭКГ,в заключении написано нестабильный синусовый ритм.Два года назад делали УЗИ сердца,все в норме.
Александр, добрый день! В плановое обследование ребёнка спортсмена входит экг проба с физической нагрузкой и эхокардиография(1 раз в год). По представленному экг заключению непонятно, что значит ритм нестабильный и не указана ЧСС. Рекомендуется обратиться к детскому кардиологу,если у педиатра есть какие-то сомнения по допуску к спорту.
03.02.2021 Людмила
Здравствуйте.Сыну 17 лет.Был диагноз ПМК.Проходил мед комиссию в школе и на ЭКГ обратили внимание:синус.брадикардия.чсс105.эос верикал.Нарушение процессов реполеризации неспецифического характера.нельзя исключить гипертрофию ЛЖ.Это может быть?Всегда занимались спортом и ни чего не было.
Людмила,добрый день! В случае регулярного занятия спортом возникают изменения в миокарде,которые могут быть физиологическими,т. н «Спортивное сердце», либо являться признаками патологических отклонений. Поэтому очень важно ежегодно проходить медосмотр спортсмену,который включает в себя экг пробу с физической нагрузкой, эхокардиографию,возможно и дополнительные методы обследования. Только по результату всех обследований можно поставить диагноз и определиться с тактикой дальнейшего наблюдения.
н «Спортивное сердце», либо являться признаками патологических отклонений. Поэтому очень важно ежегодно проходить медосмотр спортсмену,который включает в себя экг пробу с физической нагрузкой, эхокардиографию,возможно и дополнительные методы обследования. Только по результату всех обследований можно поставить диагноз и определиться с тактикой дальнейшего наблюдения.
03.02.2021 Шилова Елена
Здравствуйте. Девочка 10 ле 11 месяцев. Сделали ЭКГ с нагрузкой, занимается фигурным катанием. Результат….ритм синусовый, брадиаритмия ЭОС вертикальная. Нарушения процессов реполяризации желудочков. Нестандартная реакция на физ нагрузку, после 20 приседаний ЧСС с 63 уд упало до 53 уд. АД с 107/60 упало до101/47 мм рт. Полное восстановление показателей на5 минуте после нагрузки ЧСС 64, АД 109/56 мм рт.
Ребенка ничего не беспокоит, сердце не болит. Занимаемся спортом 5 лет, тренировки 5 р в нед по 2 часа в день. В ноябре переболела ковидом в лёгкой форме. Может ли это быть из за этого. И можно ли заниматься спортом дальше?
Рекомендовано сделать УЗИ сердца.
В ноябре переболела ковидом в лёгкой форме. Может ли это быть из за этого. И можно ли заниматься спортом дальше?
Рекомендовано сделать УЗИ сердца.
Елена,добрый день! Такие изменения на ЭКГ после физической нагрузки могут быть связаны с избыточными физическими нагрузками (синусовый узел неадекватно работает), также причиной может быть перенесённый COVID. Рекомендуется пройти лабораторные обследования для исключения воспалительных изменений в синусовом узле,эхокардиографию и суточное мониторирование ЭКГ. Перечень обследований даст кардиолог,которого необходимо посетить.
02.02.2021 Мария
Здравствуйте. Ребенку 9 месяцев, планируется оперативное вмешательство по поводу паховой грыжи. Подскажите является ли наше ЭКГ вариантом возрастной нормы: синусовая аритмия, ЧСС 104-126, вертикальное положение ЭОС, нарушение проводимости по ПНПГ, повышение эл.активности правого желудочка. ЭхоКГ в три месяца без особенностей.
ЭхоКГ в три месяца без особенностей.
Мария,добрый день! Результат ЭКГ исследования является вариантом нормы для ребёнка вашего возраста,но решение допуска к оперативному лечению (наркозу) решает педиатр,если необходимо кардиолог после осмотра ребёнка. Разные клиники предоставляют перечень необходимых обследований и заключений.
02.02.2021 Ксения
Подскажите у ребенка 10лет ритм синусовый чсс 80в минуту нарушение реполяризации это страшно мы спорьсмены раньше не было такого недпвно болел орз
Ксения,добрый день! Нарушение процессов реполяризации(питание миокарда) может быть связано с перенесённой ОРВИ,низким гемоглобином или плохим аппетитом ребёнка. Если врач педиатр не может назначить лечение,то рекомендуется плановое посещение кардиолога. Для ребёнка,занимающегося спортом в стандарт обследования входит экг проба с физической нагрузкой и эхокардиография.
01.02.2021 Анжелика
Здравствуйте! Моей дочери 16 лет, сейчас учится в 11 классе, собирается поступать в Академию МВД. Делали УЗИ сердца, которое показало ДХЛЖ. В ноябре после ОРВИ сдала ЭКГ, которое показало правопредсердный ритм. Кардиолог назначила сдать биохимию крови (результат хороший) и пропить 30 дней магний. Через 3 недели сдали опять ЭКГ — ритм правопредсердный. После этого был назначен элеутеррококк и нейромед форте, после двух недель ЭКГ — ритм правопредсердный, с физической нагрузкой и ортоскопическая проба — синусовый. Подскажите, почему такое может быть? В июне ЭКГ было хорошим.
Анжелика,добрый день! Причиной нарушения ритма сердца может быть дисбаланс нервной системы(воспалительные изменения я так понимаю были исключены после проведения лабораторных исследований). Восстановление синусового ритма на фоне физической нагрузки говорит также в пользу функциональных изменений. Необходимо провести курсы кардиометаболической терапии,а также добавить препараты для улучшения работы нервной системы. Желательно сделать суточное мониторирование ЭКГ, чтобы оценить прогноз и сориентироваться в объёме и длительности терапии.
Необходимо провести курсы кардиометаболической терапии,а также добавить препараты для улучшения работы нервной системы. Желательно сделать суточное мониторирование ЭКГ, чтобы оценить прогноз и сориентироваться в объёме и длительности терапии.
01.02.2021 Анна
Здравствуйте! Ребёнок 8 лет,регулярно занимается плаванием,периодически футболом,по результатам ЭКГ ритм синусовый,правильный с частотой 76 уд.,нормальное положение ЭОС,НБПНПГ,выявлена впервые.По результатам ЭХОКГ паталогий не выявлено,но имеются ложные диагональные хорды,никак не влияющие на гемодинамику.Жалоб нет.Подскажите,пожалуйста,можно ли ребенку заниматься спортом без ограничений? И может ли НБПНПГ возникнуть из-за имеющихся дополнительных хорд?
Анна,добрый день! Неполная блокада правой ножки пучка Гиса является особенностью проводимости у детей,занимающихся спортом более 2-х лет,т.н «Спортивное сердце». Для оценки гемодинамики и допуска к спорту рекомендуется ЭКГ проба с физической нагрузкой и эхокардиография. Имеющиеся хорды по данным эхокардиографии никак не влияют на проводимость и считаются вариантом нормы.
Для оценки гемодинамики и допуска к спорту рекомендуется ЭКГ проба с физической нагрузкой и эхокардиография. Имеющиеся хорды по данным эхокардиографии никак не влияют на проводимость и считаются вариантом нормы.
31.01.2021 Анна
Добрый день! Ребёнок 5 лет, результат ЭКГ: ритм синусовый правильный 100 уд. в мин. РQ 0,12, QRS 0,08, QT 0,36. Эос-полувертикальное положение, неполная блокада правой ножки п. Гиса. Что это такое, нужно ли беспокоиться? Спасибо за ответ!
Анна,добрый день! Неполная блокада правой ножки пучка Гиса является вариантом нормы в случае,если ранее проводимая эхокардиография не выявляла никакой патологии и у ребёнка нет никаких жалоб. Рекомендуется в таком случае экг контроль через 6 месяцев.
30.01.2021 Ольга
Здравствуйте. Подскажите пожалуйста, на ЭКГ ритм синусовый чсс 87 уд. в мин. ЭОС вертикальная. Неполная блокада ПНПГ. PQ 0,19. Ребёнку 11 лет занимается спортом профессионально 6 лет. Беспокоит значение PQ 0,19 что это такое, на что влияет и не помешает ли для продолжения спортивной деятельности.
в мин. ЭОС вертикальная. Неполная блокада ПНПГ. PQ 0,19. Ребёнку 11 лет занимается спортом профессионально 6 лет. Беспокоит значение PQ 0,19 что это такое, на что влияет и не помешает ли для продолжения спортивной деятельности.
Ольга,добрый день! Замедление атрио-вентрикулярной проводимости до 0,19 сек для ребёнка 11 лет расценивается как АВ блокада 1 степени. Чаще всего такое замедление проводимости связано с функциональными изменениями(влиянием нервной системы на регуляцию сердечного ритма и проводимости). Чтобы допустить ребёнка к занятию спортом необходимо провести экг пробу с физической нагрузкой, если на нагрузку проводимость улучшается, значит это функциональная АВ блокада. Если результат эхокардиографии хороший,то спортом заниматься можно. Рекомендуется планово посетить кардиолога с результатами обследований.
Какой пульс у спортсменов | Белорусская республиканская федерация Киокушинкай карате «IKO»
Пульс или частота сердечных сокращений – важнейший показатель состояния и деятельности сердечно-сосудистой системы.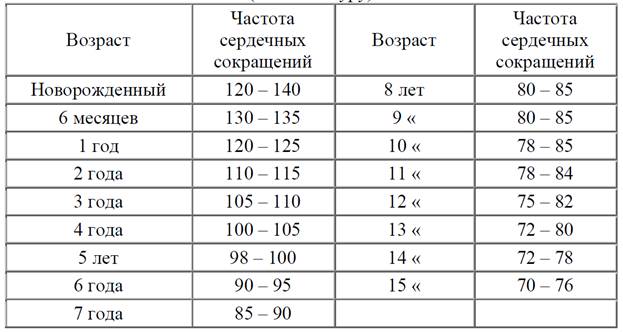 Для обычного нетренированного человека нормой считается от 60 до 89 ударов в минуту. У спортсменов показатели могут быть другими.
Для обычного нетренированного человека нормой считается от 60 до 89 ударов в минуту. У спортсменов показатели могут быть другими.
Инструкция
1. Обычно у спортсменов, тренирующихся в скоростно-силовых видах спорта более высокий пульс, чем у представителей различных спортивных игр. Более скромные показатели пульса у тех, чьи тренировки направлены на развитие выносливости.
2. Также у начинающих спортсменов пульс может быть более частым, чем у опытных. Кроме того, с возрастом у тренированного человека частота биений имеет тенденцию снижаться. Самые высокие параметры – у молодых спортсменов, в возрасте до 15 лет, тренирующихся на скорость и силу. Для них норма 75-80 ударов в минуту. У тех, кто тренируется на выносливость и перешагнул 30-летний рубеж нормальными сичтаются показатели в 45-50 ударов в минуту.
3. Также как и у обычных людей, в положении лежа частота пульса снижается на 10 ударов, чем в положении стоя. У женщин-спортсменок пульс может быть на 7-10 ударов меньше, чем у мужчин того же возраста.
4. Если у обычного человека пульс в 60 ударов и меньше, ему могут диагностировать брадикардию, то у спорсменов-лыжников, марафонцев, велосипедистов-шоссейников 40-50 ударов в минуту считается нормальным, так как со временем сердце приучилось работать более экономно. Кроме того, в таком режиме работы улучшается питание и обмен веществ в сердечной мышце. Однако, при пульсе в 40 ударов и менее это – серьезный повод для обращения к кардиологу. Также, как и при показателях в 90 ударов и выше.
5. В отличие от нетренированного человека, сердце спортсмена способно резко увеличивать частоту сокращений при высоких нагрузках, чтобы обеспечить усиленное кровообращение в организме. Если раньше считалось, что пульс выше 180 ударов в минуту – предельно высокий темп работы для сердца, то в наше время пульс хорошо тренированных спортсменов может учащаться до 200-220 ударов без каких-либо негативных последствий. Однако, у неподготовленного человека такой ритм работы сердца может привести к его перенапряжению.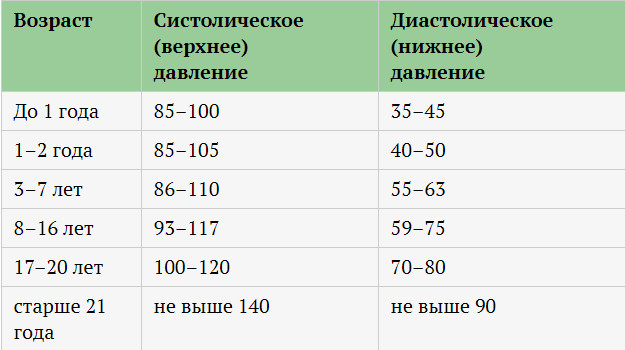
6. При упражнениях на поднятие тяжестей пульс учащается до 120-135 ударов в минуту. Однако, у многих атлетов может наблюдаться перенапряжение, если спортсмен при поднятии веса задерживает дыхание. Поэтому при занятиях с большими весами рекомендуется следить за своим дыханием.
7. Также не следует забывать, что частота пульса у спортсменов может существенно различаться в зависимости от образа жизни, условий питаний и многих других факторов, в том числе и индивидуальных особенностей.
Нормальный пульс, измерение, максимальная и целевая частота сердечных сокращений
Какая у вас частота сердечных сокращений?
Ваша частота сердечных сокращений , или пульс — это количество ударов сердца в 1 минуту. Частота сердечных сокращений варьируется от человека к человеку. Он ниже, когда вы отдыхаете, и выше, когда тренируетесь.
Знание того, как определить свой пульс, поможет вам составить лучшую программу упражнений. Если вы принимаете сердечные препараты, ежедневно записывайте свой пульс и сообщайте о результатах своему врачу, это поможет ему узнать, работает ли ваше лечение.
Артериальное давление и частота сердечных сокращений
Частота сердечных сокращений не зависит от артериального давления. Это сила вашей крови против стенок ваших кровеносных сосудов.
Более быстрый пульс не обязательно означает более высокое кровяное давление. Когда ваше сердце учащается, например, когда вы тренируетесь, ваши кровеносные сосуды должны расширяться, чтобы пропустить больше крови.
Как измерить пульс?
На теле есть несколько мест, где легче измерить пульс:
- Внутренняя сторона запястий
- Внутренняя сторона локтей
- Боковые стороны шеи
- Верхняя часть стоп
Приложите кончики указательного и среднего пальцев к коже.Слегка нажимайте, пока не почувствуете пульсацию крови под пальцами. Возможно, вам придется пошевелить пальцами, пока вы не почувствуете это.
Считайте удары, которые вы чувствуете в течение 10 секунд. Умножьте это число на шесть, чтобы получить частоту сердечных сокращений (или пульс) в минуту.
Что влияет на частоту сердечных сокращений?
Помимо упражнений, на частоту сердечных сокращений могут влиять следующие факторы:
- Погода. Ваш пульс может немного учащаться при более высоких температурах и уровнях влажности.
- Стоя. Он может вспыхивать в течение примерно 20 секунд после того, как вы впервые встанете с места.
- Эмоции. Стресс и тревога могут увеличить частоту сердечных сокращений. Он также может повышаться, когда вы очень счастливы или грустны.
- Размер корпуса. У людей с тяжелым ожирением пульс может быть немного учащен.
- Лекарства. Бета-блокаторы замедляют частоту сердечных сокращений. Слишком много лекарств для щитовидной железы может ускорить его.
- Кофеин и никотин. Кофе, чай и газировка повышают частоту сердечных сокращений.Табак тоже.
Что такое нормальный пульс?
Нормальная частота сердечных сокращений в покое обычно составляет от 60 до 100 ударов в минуту. Ваш номер может отличаться. У детей, как правило, частота сердечных сокращений в состоянии покоя выше, чем у взрослых.
Ваш номер может отличаться. У детей, как правило, частота сердечных сокращений в состоянии покоя выше, чем у взрослых.
Лучшее время для измерения частоты сердечных сокращений в состоянии покоя — сразу после пробуждения утром, до того, как вы начнете двигаться или выпить кофеин.
Как снизить частоту сердечных сокращений в состоянии покоя
В целом, люди, которые находятся в хорошей физической форме и менее подвержены стрессу, чаще имеют более низкую частоту сердечных сокращений в состоянии покоя.Несколько изменений в образе жизни могут помочь вам замедлить его:
- Регулярно занимайтесь спортом. На какое-то время ваш пульс учащается, но со временем упражнения делают ваше сердце сильнее, поэтому оно работает лучше.
- Правильно питайтесь. Потеря веса может замедлить частоту сердечных сокращений в состоянии покоя. А исследования показали более низкую частоту сердечных сокращений у мужчин, которые едят больше рыбы.

- Борьба со стрессом. Каждый день выделяйте время, чтобы отключиться от электронных устройств и расслабиться. Также могут помочь медитация, тай-чи и дыхательные упражнения.
- Бросьте курить. Это одна из лучших вещей, которую вы можете сделать для своего общего здоровья.
Что такое максимальная частота сердечных сокращений?
Ваша максимальная частота сердечных сокращений, в среднем, является максимально возможной для вашего пульса. Один из способов получить приблизительную оценку прогнозируемого максимума — вычесть свой возраст из числа 220.
Например, прогнозируемый максимальный пульс 40-летнего человека составляет около 180 ударов в минуту.
Вы можете узнать свою фактическую максимальную частоту сердечных сокращений с помощью градуированного теста с физической нагрузкой.Если вы принимаете лекарства или страдаете заболеванием, таким как болезнь сердца, высокое кровяное давление или диабет, спросите своего врача, следует ли вам скорректировать план упражнений, чтобы поддерживать частоту сердечных сокращений ниже определенного значения.
Что такое целевой пульс?
Вы получаете наибольшую пользу, когда тренируетесь в своей «целевой зоне частоты сердечных сокращений». Обычно это когда частота сердечных сокращений (пульс) составляет от 60% до 80% от вашего максимума. В некоторых случаях врач может уменьшить целевую зону сердечного ритма примерно до 50%.
Проконсультируйтесь с врачом перед началом программы упражнений. Они могут помочь вам найти рутину и целевую зону сердечного ритма, которая соответствует вашим потребностям, целям и общему состоянию здоровья.
Когда вы начинаете программу упражнений, вам, возможно, придется постепенно наращивать частоту пульса до целевой зоны, особенно если раньше вы не занимались спортом регулярно. Если упражнение кажется вам слишком тяжелым, замедлитесь. Вы снизите риск получения травмы и получите больше удовольствия от упражнений, если не будете переусердствовать.
Во время тренировки делайте перерыв и регулярно проверяйте свой пульс, чтобы узнать, находитесь ли вы в целевой зоне.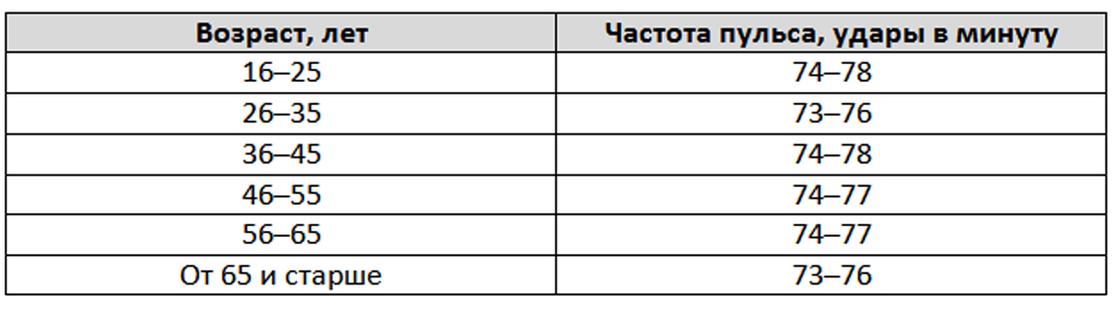 Если ваш пульс ниже целевой зоны, увеличьте интенсивность тренировки.
Если ваш пульс ниже целевой зоны, увеличьте интенсивность тренировки.
Возраст | Целевая часть сердечных сокращений (HR) Зона (60% -80%) | Прогнозируемое максимальное количество сердечных сокращений | ||
20 | 120-170 | 200 | ||
| 25 | 117-1667 | 195 | 9||
30 | 114-162 | 190 | ||
901-157 | ||||
108-1537 | 180122 | 180116 | ||
45 | 105-149 | 175 | ||
50 | 102-145 9012 2 | 170 | ||
55 | 99-140 | |||
96-136 | 160122 | 9 | ||
65 | 65 | 93-132 | 155 | |
150 | ||||
Ваши актуальные значения: | Target HR: | Макс. |
Обезвоживание и жара: защита вашего ребенка
С жаркими летними днями приходят летние виды спорта — бейсбол, теннис, футбол — как по соседству, так и в лагере. Прежде чем отправлять детей на тренировку или просто на долгий день играть на солнце, научитесь защищать своего ребенка от опасностей обезвоживания и теплового удара. WebMD обратился к Альберту С. Хергенродеру, профессору педиатрии Медицинского колледжа Бэйлора и заведующему клиникой спортивной медицины Техасской детской больницы, за ответами на часто задаваемые вопросы родителей.
1. Что подвергает моего ребенка риску обезвоживания?
То же, что подвергает вас риску обезвоживания: длительное воздействие высоких температур, прямых солнечных лучей и высокой влажности без достаточного отдыха и питья. Разница в том, что площадь поверхности тела ребенка составляет гораздо большую долю от их общего веса, чем у взрослого, а это означает, что дети сталкиваются с гораздо большим риском обезвоживания и заболеваний, связанных с жарой.
2.На какие признаки обезвоживания следует обратить внимание?
Ранние признаки обезвоживания включают усталость, жажду, сухость губ и языка, упадок сил и чувство перегрева. Но если дети ждут, чтобы пить, пока не почувствуют жажду, они уже обезвожены. Жажда на самом деле не возникает, пока ребенок не потеряет 2% своего веса в виде пота.
Невылеченное обезвоживание может привести к трем худшим типам теплового заболевания:
- Тепловые судороги: Болезненные судороги брюшных мышц, рук или ног.
- Тепловое истощение: головокружение, тошнота, рвота, головные боли, слабость, мышечные боли, иногда потеря сознания.
- Тепловой удар: температура 104 F или выше и тяжелые симптомы, включая тошноту и рвоту, судороги, дезориентацию или делирий, отсутствие потоотделения, одышку, потерю сознания и кому.
При тепловом истощении и тепловом ударе требуется неотложная помощь. Тепловой удар — это неотложная медицинская помощь, которая при отсутствии лечения может привести к летальному исходу. Любого ребенка с тепловым ударом следует срочно доставить в ближайшую больницу.
Любого ребенка с тепловым ударом следует срочно доставить в ближайшую больницу.
3. Что я могу сделать, чтобы предотвратить обезвоживание у моего ребенка?
Убедитесь, что они рано и часто пьют прохладную воду. Отправляйте ребенка тренироваться или играть полностью увлажненным. Затем во время игры убедитесь, что ваш ребенок делает регулярные перерывы, чтобы пить жидкость, даже если он не испытывает жажды. По данным Американской академии педиатрии, нормальным напитком для ребенка является 5 унций холодной водопроводной воды для ребенка весом 88 фунтов и 9 унций для подростка весом 132 фунта.Одна унция – это примерно два глотка детского размера.
Акклиматизируйте их перед летней тренировкой. «Если вы собираетесь отправить своего ребенка в теннисный лагерь, он не должен сидеть без дела в мае, а затем играть в теннис по восемь часов в день в июне», — говорит Хергенродер. «Они должны бегать на свежем воздухе, кататься на велосипеде и другими способами медленно наращивать свою физическую форму и способность справляться с жарой». Чем здоровее дети, тем быстрее их тела начнут потеть после начала упражнений — и это хорошо!
Чем здоровее дети, тем быстрее их тела начнут потеть после начала упражнений — и это хорошо!
Знайте, что обезвоживание накапливается.Если ваш ребенок обезвожен на 1% или 2% в понедельник и не выпивает достаточного количества жидкости в тот вечер, а затем снова обезвоживается на 1% или 2% во вторник, это означает, что ваш ребенок обезвожен на 3% или 4% в конце день. «У них может постепенно развиваться проблема, но она не проявится в течение нескольких дней», — говорит Хергенродер. «Вы всегда должны следить за гидратацией вашего ребенка». Один из способов сделать это: взвесьте ребенка до и после тренировки. Если их вес падает, значит, они недостаточно пьют во время тренировки.
Простое практическое правило: если моча вашего ребенка темного цвета, а не прозрачной или светло-желтой, возможно, у ребенка обезвоживание.
4. Если у моего ребенка разовьется тепловая болезнь, что я могу сделать, чтобы ее вылечить?
Первое, что вы должны сделать при любом тепловом заболевании, это убрать ребенка с солнца в прохладное, удобное место. Пусть ребенок начнет пить много прохладной жидкости. Ребенок также должен снять все лишние слои одежды или громоздкое оборудование. На перегретую кожу можно положить прохладные влажные салфетки. В случае тепловых спазмов легкие растяжки пораженной мышцы должны облегчить боль.
Пусть ребенок начнет пить много прохладной жидкости. Ребенок также должен снять все лишние слои одежды или громоздкое оборудование. На перегретую кожу можно положить прохладные влажные салфетки. В случае тепловых спазмов легкие растяжки пораженной мышцы должны облегчить боль.
К детям с тепловым истощением следует относиться так же, но их нельзя выпускать на поле в тот же день. Следите за своим ребенком еще внимательнее, говорит Хергенродер. Если состояние вашего ребенка не улучшается или он не может принимать жидкости, обратитесь к врачу.
Тепловой удар всегда является неотложным состоянием и требует немедленной медицинской помощи.
5. Являются ли одни дети более склонными к обезвоживанию или тепловому заболеванию, чем другие?
Да, говорит Хергенрёдер.Один из самых больших факторов риска: предыдущий эпизод обезвоживания или тепловой болезни. Другие факторы, которые могут подвергнуть вашего ребенка повышенному риску теплового удара, включают ожирение, недавнее заболевание (особенно если у ребенка была рвота или диарея) и использование антигистаминных препаратов или диуретиков.
Недостаточная акклиматизация к жаркой погоде и физические нагрузки, превышающие их уровень физической подготовки, также могут привести к тепловому заболеванию у молодых спортсменов. «Если молодой игрок не в форме и пытается выйти и сделать что-то быстро, чтобы «сделать команду», или едет на летнюю тренировку или в летний лагерь и не привык к такой жаре, влажности и продолжительности физических упражнений — это приводит к обезвоживанию и тепловому заболеванию», — говорит Хергенродер.
6. Моему ребенку когда-либо бывает слишком жарко, чтобы тренироваться или заниматься спортом?
Растущее число спортивных программ свидетельствует о том, что иногда слишком жарко для тренировок. Фактически, многие ограничивают практику на открытом воздухе, когда индекс жары Национальной метеорологической службы поднимается выше определенной температуры. Индекс тепла, измеряемый в градусах по Фаренгейту, является точной мерой того, насколько жарко на самом деле ощущается, когда относительная влажность добавляется к фактической температуре.
Национальная ассоциация спортивных тренеров (NATA) предлагает информацию и рекомендации для родителей и тренеров на своем веб-сайте.
Нормальная частота сердечных сокращений в покое для 13-летних
Средняя частота сердечных сокращений в покое (HRrest) для 13-летнего ребенка составляет 78 ударов в минуту 2 . Средняя частота сердечных сокращений 13-летних мальчиков составляет 77 ударов в минуту, в то время как средняя частота сердечных сокращений у девочек немного выше — 80 ударов в минуту 2 . У 90% 13-летних детей пульс в покое находится в диапазоне от 58 до 98 ударов в минуту. В целом, частота сердечных сокращений в покое у взрослых будет ниже у тех, кто находится в лучшей спортивной форме.См. также: Упражнения для измерения частоты сердечных сокращений для 13-летних.
Таблица частоты сердечных сокращений в покое, 13-летние дети
| Процентиль | Все | Мальчики | Девочки |
|---|---|---|---|
| Топ 1% Спортсмен | 52 уд/мин | 52 уд/мин | 54 уд/мин |
Верх 2.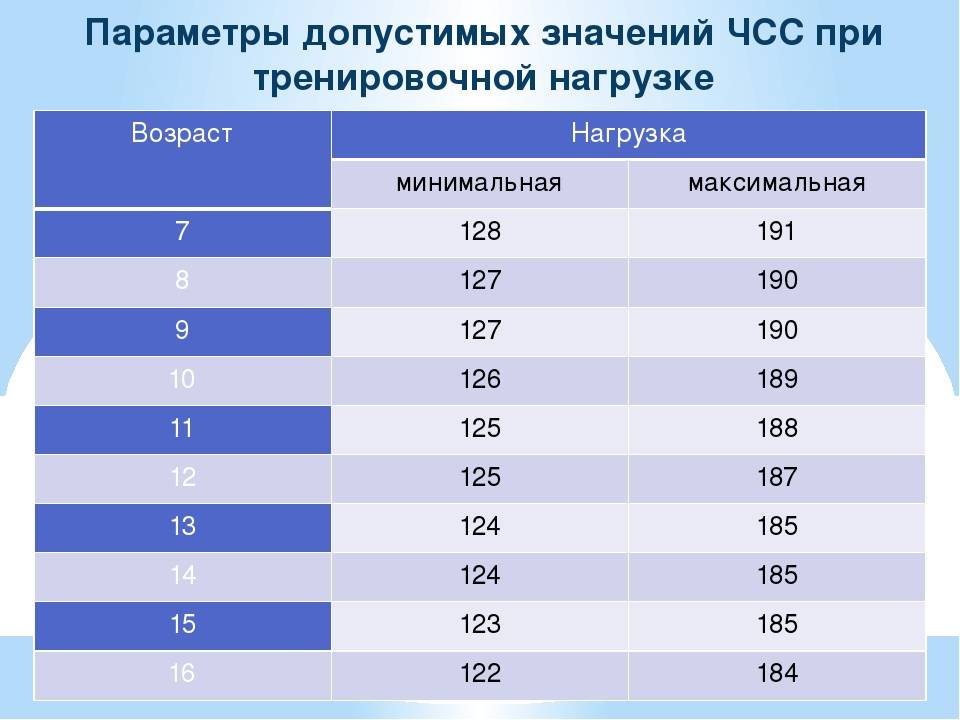 5% 5% Спортсмен | 56 ударов в минуту | 54 уд/мин | 57 ударов в минуту |
| Лучшие 5% Спортсмен | 58 ударов в минуту | 57 ударов в минуту | 60 ударов в минуту |
| Лучшие 10% Отлично | 62 уд/мин | 60 ударов в минуту | 63 уд/мин |
| Топ 25% Хороший | 68 ударов в минуту | 66 ударов в минуту | 70 ударов в минуту |
| Лучшие 50% В среднем | 76 ударов в минуту | 74 уд/мин | 79 ударов в минуту |
| Верхние 75% Среднее | 85 ударов в минуту | 83 уд/мин | 87 ударов в минуту |
| Верхние 90% Выше среднего | 93 уд/мин | 91 уд/мин | 94 уд/мин |
| Верхние 95% Очень высокие | 98 ударов в минуту | 97 ударов в минуту | 99 ударов в минуту |
| Верхние 97% Очень высокие | 103 уд/мин | 102 уд/мин | 103 уд/мин |
| Лучшие 99% Чрезвычайно высокие | 108 ударов в минуту | 108 ударов в минуту | 110 ударов в минуту |
Ссылки на источники
- Целевые частоты сердечных сокращений Американской кардиологической ассоциации
- Йехиам Ощега, к.
 б.н.D. et al., Министерство здравоохранения и социальных служб США, Национальный центр медицинской статистики. Справочные данные о частоте пульса в покое для детей, подростков и взрослых: США, 1999–2008 гг.
б.н.D. et al., Министерство здравоохранения и социальных служб США, Национальный центр медицинской статистики. Справочные данные о частоте пульса в покое для детей, подростков и взрослых: США, 1999–2008 гг.
Уровни физической активности выборки новозеландских детей в возрасте 10-13 лет
Цели: Определить, какая часть выборки новозеландских детей в возрасте от 10 до 13 лет соответствует рекомендациям Министерства здравоохранения по физической активности.Эти руководящие принципы рекомендуют, чтобы дети накапливали минимум 30 минут физической активности умеренной интенсивности в большинство, предпочтительно во все дни недели.
Методы: Частота сердечных сокращений шестидесяти детей в возрасте 10-13 лет измерялась с интервалом в одну минуту в течение двенадцати часов в течение трех будних дней и одного выходного дня. Для каждого дня определяли количество минут, когда частота сердечных сокращений испытуемого превышала 139 ударов в минуту (уд/мин).Была определена доля испытуемых, у которых частота сердечных сокращений > 139 уд/мин в течение не менее 30 минут в течение трех из четырех дней регистрации была определена. Считалось, что эти субъекты соответствовали рекомендациям по физической активности.
Для каждого дня определяли количество минут, когда частота сердечных сокращений испытуемого превышала 139 ударов в минуту (уд/мин).Была определена доля испытуемых, у которых частота сердечных сокращений > 139 уд/мин в течение не менее 30 минут в течение трех из четырех дней регистрации была определена. Считалось, что эти субъекты соответствовали рекомендациям по физической активности.
Результаты: 53% испытуемых соответствовали минимальным рекомендациям по физической активности. Мальчики проводили значительно больше времени с частотой сердечных сокращений выше 139 ударов в минуту, чем девочки.Не было существенной разницы между количеством детей, достигших рекомендуемых руководящих принципов, и рейтингом их школы в дециле.
Вывод: Есть признаки того, что жизнь детей становится все более малоподвижной отчасти из-за популярности пассивных форм досуга и сокращения числа активных видов транспорта, таких как ходьба или езда на велосипеде в школу. Низкая доля новозеландских детей, соблюдающих минимальные нормы физической активности, вызывает серьезную обеспокоенность.
Низкая доля новозеландских детей, соблюдающих минимальные нормы физической активности, вызывает серьезную обеспокоенность.
ЧСС в покое | HealthDirect
начало содержания2-минутное чтение
Частота сердечных сокращений в покое, или пульс, – это количество ударов сердца в минуту, когда вы находитесь в состоянии покоя, например, когда вы расслаблены, сидите или лежите.
Частота сердечных сокращений в покое варьируется от человека к человеку. Знание своего может дать вам важный признак здоровья вашего сердца.
Какова нормальная частота сердечных сокращений в состоянии покоя?
У взрослых нормальная частота сердечных сокращений в состоянии покоя составляет от 60 до 100 ударов в минуту.
Обычно более низкая частота сердечных сокращений в состоянии покоя означает, что ваше сердце работает более эффективно и находится в лучшей форме.
Например, у спортсмена частота сердечных сокращений в состоянии покоя может составлять около 40 ударов в минуту.
Как проверить частоту сердечных сокращений в состоянии покоя?
Чтобы проверить частоту сердечных сокращений:
- Сядьте и отдохните 5 минут.
- Поверните запястье ладонью вверх.
- Пощупайте пульс на запястье со стороны большого пальца.
- Как только вы это почувствуете, посчитайте, сколько раз вы почувствуете удар за 30 секунд. Затем удвойте его.
Если вы не можете найти пульс на запястье, приложите 2 пальца сбоку к шее рядом с дыхательным горлом.
Если вы по-прежнему не можете найти пульс, попросите кого-нибудь другого пощупать его для вас.
Какие факторы могут влиять на частоту сердечных сокращений?
Многие факторы могут повлиять на частоту сердечных сокращений, в том числе:
- физическая активность — если вы много двигаетесь, частота сердечных сокращений увеличится Уровень физической подготовки
- — ваш пульс в состоянии покоя может быть ниже, если вы в хорошей физической форме
- температура воздуха — в жаркие дни сердцу нужно биться быстрее
- эмоции — например, чувство стресса или чрезмерного возбуждения
- лекарства — некоторые из них могут снизить частоту сердечных сокращений в состоянии покоя (например,г.
 бета-блокаторы), в то время как другие могут повышать его (например, препараты для щитовидной железы)
бета-блокаторы), в то время как другие могут повышать его (например, препараты для щитовидной железы) - возраст — с возрастом частота и регулярность вашего пульса могут меняться, что может быть признаком проблем с сердцем.
Если частота сердечных сокращений в покое нормальная, нормально ли мое кровяное давление?
Ваш пульс в состоянии покоя не является показателем вашего артериального давления. Единственный способ проверить кровяное давление — это измерить его напрямую.
Если мой пульс в состоянии покоя низкий, опасно ли это?
У людей в состоянии покоя частота сердечных сокращений может достигать 40, если они находятся в хорошей физической форме.Но медленный пульс также может быть признаком проблем. Если вы не уверены или чувствуете слабость, головокружение или одышку, обратитесь к врачу.
Если мой пульс в состоянии покоя учащен, опасно ли это?
Быстрый пульс в состоянии покоя (более 100 ударов в минуту) может быть признаком проблем.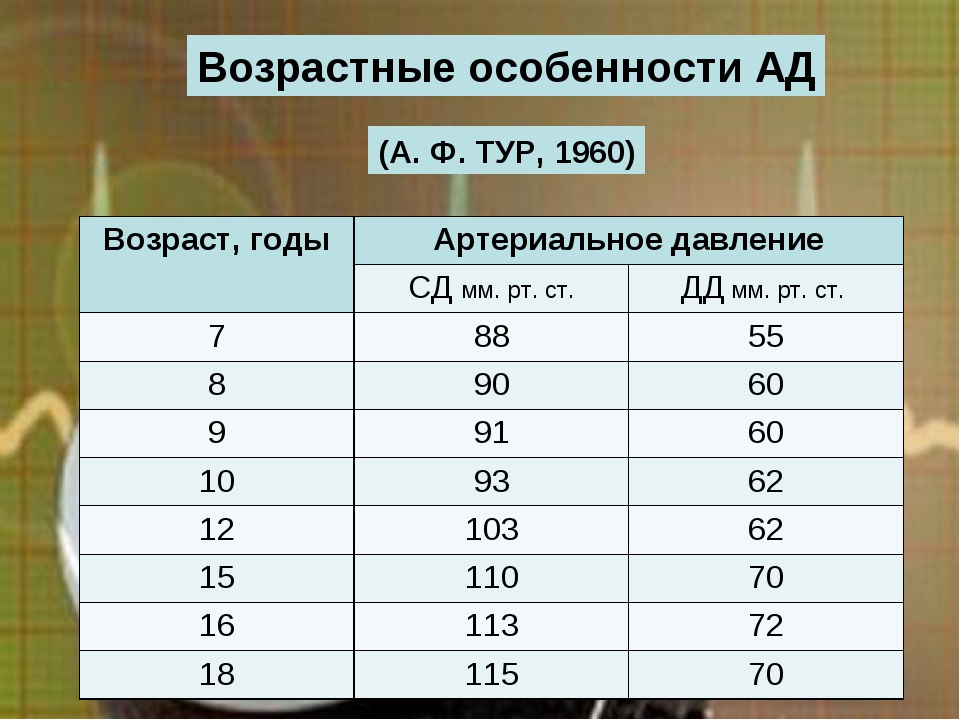 Обратитесь к врачу за советом.
Обратитесь к врачу за советом.
Узнайте здесь больше о разработке и обеспечении качества контента HealthDirect.
Последнее рассмотрение: март 2020 г.
Целевая диаграмма сердечного ритма | Американская кардиологическая ассоциация
Какой должна быть частота сердечных сокращений во время тренировки и как ее отслеживать? Наша простая таблица поможет вам оставаться в целевой тренировочной зоне, хотите ли вы похудеть или просто максимизировать свою тренировку.Узнайте, какова нормальная частота сердечных сокращений в состоянии покоя и максимальная частота сердечных сокращений для вашего возраста и как интенсивность упражнений и другие факторы влияют на частоту сердечных сокращений.
Как мне получить частоту сердечных сокращений в целевой зоне?
Когда вы тренируетесь, вы делаете слишком много или недостаточно? Есть простой способ узнать это: ваша целевая частота сердечных сокращений поможет вам попасть в яблочко, чтобы вы могли извлечь максимальную пользу из каждого шага, маха и приседания.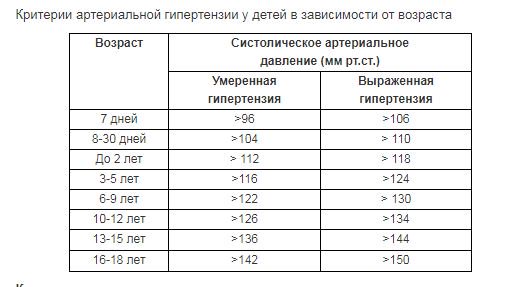 Даже если вы не тренируетесь в тренажерном зале или не являетесь элитным спортсменом, знание частоты сердечных сокращений (или пульса) может помочь вам отслеживать свое здоровье и уровень физической подготовки.
Даже если вы не тренируетесь в тренажерном зале или не являетесь элитным спортсменом, знание частоты сердечных сокращений (или пульса) может помочь вам отслеживать свое здоровье и уровень физической подготовки.
Что такое частота сердечных сокращений в покое?
Частота пульса в состоянии покоя – это количество ударов сердца в минуту, когда вы находитесь в состоянии покоя. Лучшее время для проверки — утром, после того, как вы хорошо выспались, перед тем, как встать с постели или выпить первую чашку кофе!
Различается ли частота сердечных сокращений в покое в зависимости от возраста?
Для большинства из нас (взрослых) от 60 до 100 ударов в минуту (уд/мин) является нормальным. 1 На показатель могут влиять такие факторы, как стресс, тревога, гормоны, лекарства и ваша физическая активность.У спортсмена или более активного человека частота сердечных сокращений в состоянии покоя может достигать 40 ударов в минуту. Вот это круто!
Вот это круто!
Что касается частоты сердечных сокращений в состоянии покоя, чем ниже, тем лучше. Обычно это означает, что ваша сердечная мышца находится в лучшем состоянии, и ей не нужно так усердно работать, чтобы поддерживать стабильный ритм. Исследования показали, что более высокая частота сердечных сокращений в состоянии покоя связана с более низкой физической подготовкой и более высоким кровяным давлением и массой тела. 2
Знай свои числа: максимальная и целевая частота сердечных сокращений по возрасту
В этой таблице показаны целевые зоны пульса для разных возрастов.Ваша максимальная частота сердечных сокращений составляет около 220 минус ваш возраст. 3
В ближайшей к вашей возрастной категории прочитайте, чтобы найти целевую частоту сердечных сокращений. Целевая частота сердечных сокращений при занятиях умеренной интенсивности составляет около 50–70% от максимальной частоты сердечных сокращений, а при активной физической нагрузке — около 70–85% от максимальной.
Цифры средние, поэтому используйте их в качестве общего руководства.
| Возраст | Целевая зона ЧСС 50-85% | Средняя максимальная частота сердечных сокращений, 100 % |
|---|---|---|
| 20 лет | 100-170 ударов в минуту (уд/мин) | 200 ударов в минуту |
| 30 лет | 95-162 уд/мин | 190 ударов в минуту |
| 35 лет | 93-157 ударов в минуту | 185 ударов в минуту |
| 40 лет | 90-153 уд/мин | 180 ударов в минуту |
| 45 лет | 88-149 ударов в минуту | 175 ударов в минуту |
| 50 лет | 85-145 ударов в минуту | 170 ударов в минуту |
| 55 лет | 83-140 уд/мин | 165 ударов в минуту |
| 60 лет | 80-136 ударов в минуту | 160 ударов в минуту |
| 65 лет | 78-132 уд/мин | 155 ударов в минуту |
| 70 лет | 75-128 ударов в минуту | 150 ударов в минуту |
Как узнать свой пульс или частоту сердечных сокращений?
Теперь, когда у вас есть цель, вы можете контролировать частоту сердечных сокращений, чтобы убедиться, что вы находитесь в зоне. Во время тренировки периодически проверяйте частоту сердечных сокращений. Носимый трекер активности делает это очень простым, но если вы им не пользуетесь, вы также можете найти его вручную:
Во время тренировки периодически проверяйте частоту сердечных сокращений. Носимый трекер активности делает это очень простым, но если вы им не пользуетесь, вы также можете найти его вручную:
- Измерьте пульс на внутренней стороне запястья, со стороны большого пальца.
- Используйте кончики первых двух пальцев (не большого) и слегка надавите на артерию.
- Подсчитайте свой пульс в течение 30 секунд и умножьте его на 2, чтобы найти количество ударов в минуту.
Важное примечание: Некоторые лекарства влияют на частоту сердечных сокращений, то есть у вас может быть более низкая максимальная частота сердечных сокращений и целевая зона.Если у вас есть проблемы с сердцем или вы принимаете лекарства, узнайте у своего лечащего врача, какой должна быть частота сердечных сокращений.
Что делать, если мой сердечный ритм слишком высок или слишком низок?
Если ваш сердечный ритм слишком высок, вы напрягаетесь. Замедлите свой бросок! Если ваш сердечный ритм слишком низкий, а интенсивность кажется от «легкой» до «умеренной», вы можете заставить себя тренироваться немного интенсивнее, особенно если вы пытаетесь похудеть.
Замедлите свой бросок! Если ваш сердечный ритм слишком низкий, а интенсивность кажется от «легкой» до «умеренной», вы можете заставить себя тренироваться немного интенсивнее, особенно если вы пытаетесь похудеть.
Если вы только начинаете, стремитесь к нижнему диапазону вашей целевой зоны (50 процентов) и постепенно наращивайте его.Со временем вы сможете комфортно тренироваться при частоте сердечных сокращений до 85 процентов от максимальной. Ву ху!
Источники:
1 All About Heart Rate (Pulse), веб-сайт Американской кардиологической ассоциации
2 Повышенная частота сердечных сокращений в покое, физическая форма и смертность от всех причин, Epidemiology, 2013 http://heart.bmj.com/content/99/12 /882.full?sid=90e3623c-1250-4b94-928c-0a8f95c5b36b
3 Целевая частота сердечных сокращений и расчетная максимальная частота сердечных сокращений, веб-сайт Центров по контролю за заболеваниями https://www.cdc.gov/physicalactivity/basics/measuring/heartrate. htm
htm
Сердцебиение у детей и молодых людей
Сердцебиение возникает, когда человек чувствует, что его или ее сердце бьется неравномерно. Может показаться, что сердце пропускает удары или бьется быстрее, чем обычно, когда человек находится в состоянии покоя (не тренируется). Иногда упражнения могут вызвать учащенное сердцебиение, при этом сердце продолжает биться, несмотря на прекращение упражнений.
Учащенное сердцебиение часто не указывает на проблемы со здоровьем.Они могут быть вызваны различными факторами, в том числе: возбуждением, испугом или стрессом. Лекарства от простуды, аллергии и астмы; травяные добавки и другие лекарства, кофеин и алкоголь также могут вызывать учащенное сердцебиение. Двумя наиболее частыми причинами учащенного сердцебиения являются просто недостаточное употребление жидкости на регулярной основе или непригодность (плохая физическая форма).
Маленькие дети могут быть не в состоянии точно описать, что они чувствуют, когда это происходит, хотя иногда они говорят, что их сердце часто «пищит».
В редких случаях учащенное сердцебиение может быть признаком серьезного заболевания, например анемии, проблем с щитовидной железой или аритмии. (Аритмия — это нерегулярное сердцебиение, вызванное проблемой встроенной электрической системы сердца.)
Что делать, если у моего ребенка учащенное сердцебиение?
Если у вашего ребенка наряду с учащенным сердцебиением наблюдаются какие-либо из следующих симптомов, вам следует записаться на прием к своему терапевту. Если ваш ребенок чувствует себя плохо с этим, немедленно обратитесь за медицинской помощью.Вы должны вести журнал того, когда и при каких условиях возникает учащенное сердцебиение, и поговорить об этом со своим лечащим врачом. Если вы можете проверить частоту сердечных сокращений вашего ребенка, измеряя пульс или прикасаясь к груди непосредственно во время сердцебиения, эта информация будет полезна вашему врачу.
Обязательно сообщите своему врачу, если в вашей семье были случаи известных сердечных аномалий или необъяснимой смерти в возрасте до 50 лет (включая синдром внезапной детской смерти).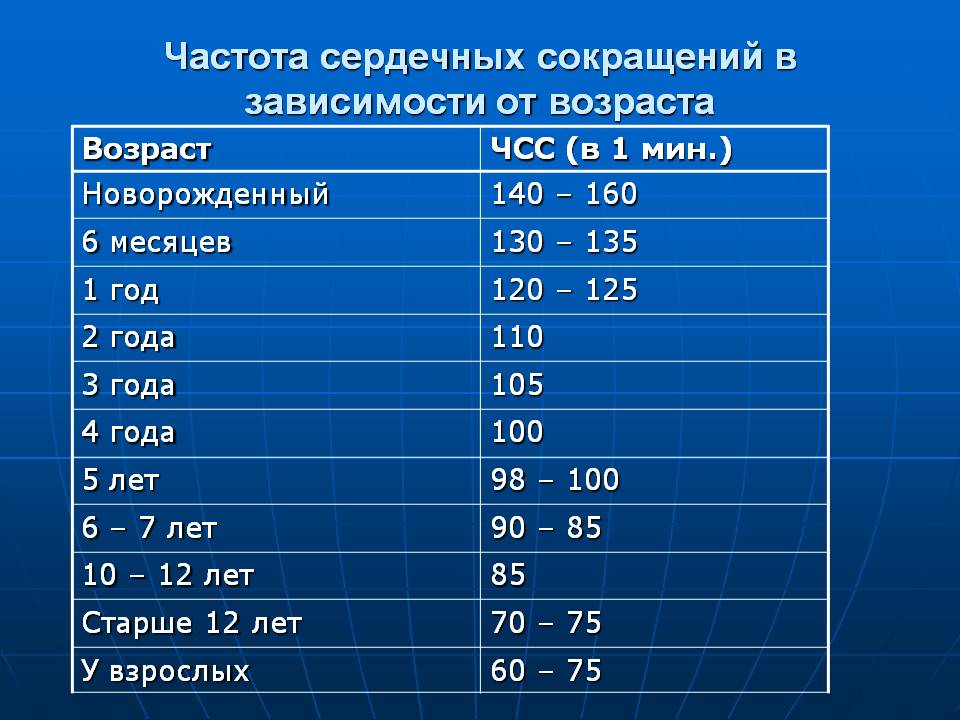
Как врач может определить, является ли учащенное сердцебиение поводом для беспокойства?
Ваш врач общей практики учтет такие факторы, как частота и интенсивность учащенного сердцебиения, а также историю болезни вашего ребенка.В большинстве случаев учащенное сердцебиение не требует лечения. Ваш врач может дать общие рекомендации, например, сократить потребление напитков с кофеином или увеличить обычную гидратацию.
Если ваш врач общей практики направит вас в нашу клинику, мы осмотрим вашего ребенка и внимательно выслушаем ваши опасения.
Вашему ребенку могут быть назначены дополнительные тесты, включая ЭКГ, сканирование сердца и холтеровское мониторирование ЭКГ (запись ЭКГ в течение нескольких часов).
Какие существуют варианты лечения учащенного сердцебиения?
В редких случаях, когда мы обнаруживаем основное заболевание сердца, один из вариантов лечения включает лекарства.



 HR:
HR:  б.н.D. et al., Министерство здравоохранения и социальных служб США, Национальный центр медицинской статистики. Справочные данные о частоте пульса в покое для детей, подростков и взрослых: США, 1999–2008 гг.
б.н.D. et al., Министерство здравоохранения и социальных служб США, Национальный центр медицинской статистики. Справочные данные о частоте пульса в покое для детей, подростков и взрослых: США, 1999–2008 гг.  бета-блокаторы), в то время как другие могут повышать его (например, препараты для щитовидной железы)
бета-блокаторы), в то время как другие могут повышать его (например, препараты для щитовидной железы)