ХГЧ при внематочной беременности | Клиника «Центр ЭКО-Партус»
После зачатия оплодотворённая яйцеклетка по маточным трубам продвигается в матку, где имплантируется в её стенку. С этого момента хорион начинает вырабатывать хорионический гонадотропин человека (ХГЧ). Иногда по разным причинам яйцеклетка остаётся в маточной трубе. В таком случае развивается внематочная беременность. Её можно заподозрить по уровню ХГЧ.
Причины и признаки внематочной беременности
Внематочную беременность провоцируют разные факторы. К ним относится дисбаланс женских половых гормонов, воспалительные процессы, перенесенные женщиной ранее, нерациональные методы гормональной контрацепции. Причиной внематочной беременности, при которой меняется уровень ХГЧ, могут быть новообразования матки и её придатков, синехии, расположенные вокруг фаллопиевых труб, функциональная несостоятельность эпителия труб и нарушения их перистальтики.
Внематочная беременность на начальных стадиях не имеет каких-либо патогномоничных признаков, отличающих её от физиологической. Только анализ ХГЧ при внематочной беременности может позволить врачу заподозрить эту патологию. При внематочной беременности довольно часто имеют место симптомы раннего гестоза, отсутствуют месячные, возникают частые болезненные мочеиспускания. При пальпации молочных желез определяется их болезненность, может повышаться базальная температура.
Только анализ ХГЧ при внематочной беременности может позволить врачу заподозрить эту патологию. При внематочной беременности довольно часто имеют место симптомы раннего гестоза, отсутствуют месячные, возникают частые болезненные мочеиспускания. При пальпации молочных желез определяется их болезненность, может повышаться базальная температура.
Настороженность у женщины должны вызывать такие моменты:
- ХГЧ при внематочной беременности всегда ниже нормального уровня, который характерен для определённого срока беременности;
- тесты на беременность могут быть слабоположительными либо отрицательными;
- отмечаются геморрагические выделения из половых путей;
- регистрируется пониженное артериальное давление;
- отмечаются общие признаки кровопотери: головокружение, общая слабость, повторные обморочные состояния, учащение пульса и гипотония.
Диагностические признаки внематочной трубной беременности
Когда плодное яйцо имплантируется в маточной трубе, то вначале беременность протекает так же, как и при его прикреплении к стенке матки. Но маточная труба не приспособлена к вынашиванию беременности и рано или поздно она растягивается до такой степени, что беременность прерывается. Это протекает либо по типу трубного аборта, либо происходит разрыв трубы.
Но маточная труба не приспособлена к вынашиванию беременности и рано или поздно она растягивается до такой степени, что беременность прерывается. Это протекает либо по типу трубного аборта, либо происходит разрыв трубы.
При трубном аборте происходит отслойка эмбриона, и яйцеклетка возвращается в брюшную полость. В данном случае ХГЧ при внематочной беременности прекращает вырабатываться. Женщину беспокоит боль внизу живота, отмечаются общие признаки кровопотери, из половых путей женщины выходят сгустки крови. Величина не соответствует сроку беременности, придатки матки болезненные, задний свод влагалища нависает и резко болезненный.
В момент разрыва трубы женщина чувствует резкую боль внизу живота, она теряет сознание, развивается геморрагический шок. При ручном обследовании врач определяет, что матка «плавает», дуглассово пространство резко болезненно при пальпации, оно нависает, положительный симптом «Ваньки-встаньки» (при попытке усадить женщину она вынуждена вновь ложиться). Это состояние требует немедленной операции.
Это состояние требует немедленной операции.
Диагностика внематочной трубной беременности
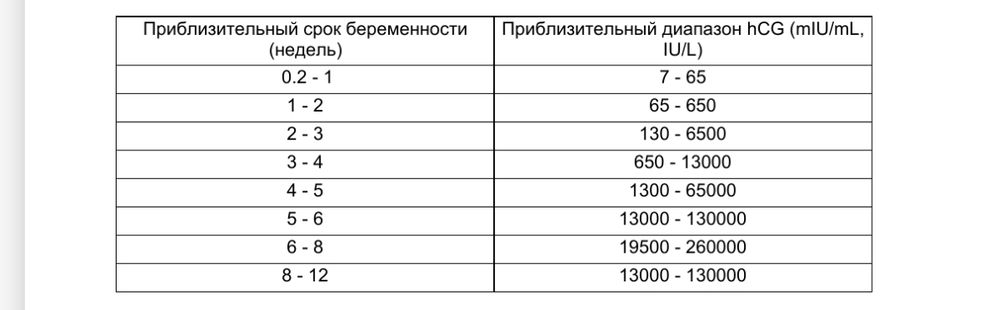
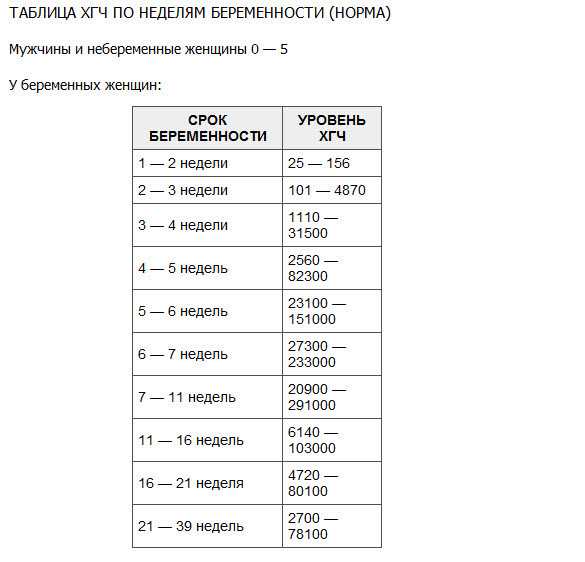
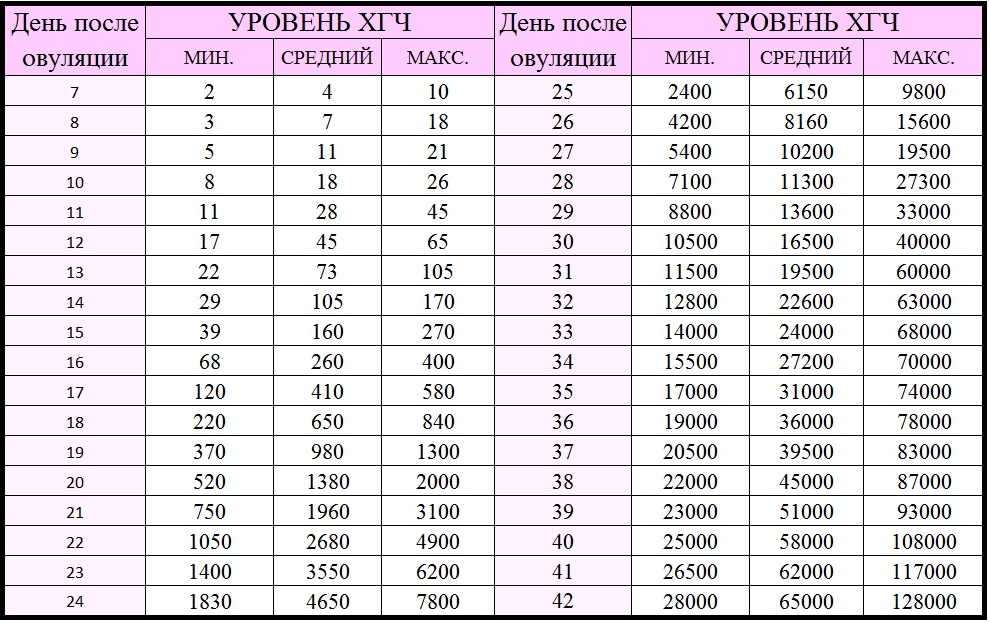
На современном этапе развития медицины ранняя диагностика внематочной беременности достаточно сложна. О течении беременности косвенно можно судить по уровню ХГЧ в крови. В большинстве случаев ХГЧ при внематочной беременности ХГЧ определяется на уровне, который выше 1500 мЕд/мл. Тогда, когда концентрация хорионического гонадотропина ниже этого показателя, нужно через сорок восемь часов повторно выполнить анализ крови.
При отсутствии увеличения концентрации ХГЧ в полтора раза или его снижения можно говорить о внематочной беременности. Диагноз уточняют при помощи ультразвукового исследования гениталий с применением вагинального датчика. Если в брюшной полости определяется больше количество жидкости, в матке отсутствует плодное яйцо, а также имеются иные признаки кровотечения, то диагноз «внематочная трубная беременность» не должен вызывать сомнения.
Особенности хорионического гонадотропина человека
ХГЧ является гликопротеином, который состоит из α и β частиц.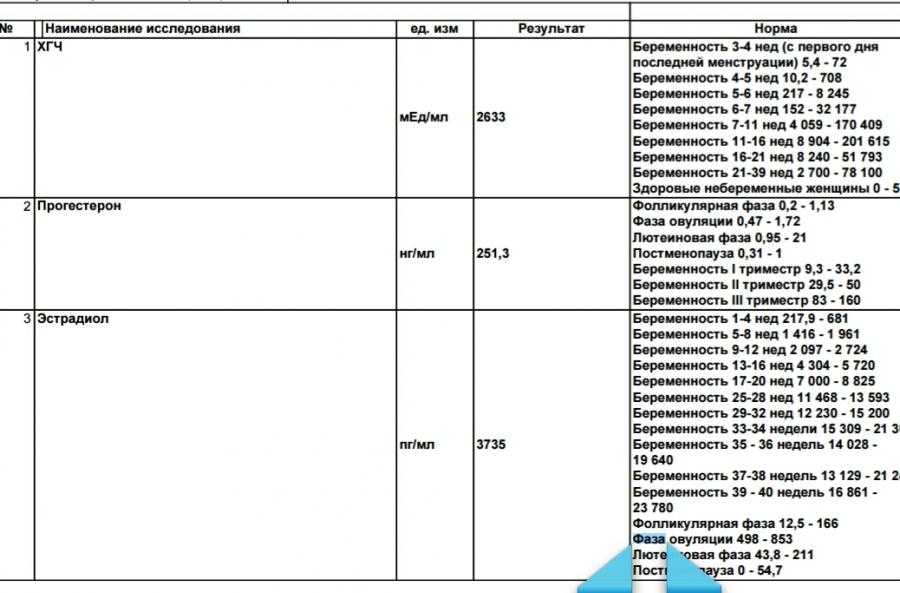 α-частица по своей химической структуре идентична таковой в ЛГ, ФСГ и тиреотропном гормоне. β-составляющая создаёт уникальность этого гормона, благодаря ней ХГЧ отличается от предыдущих гормонов. Хорионический гонадотропин человека при нормальной беременности начинает усиленно продуцироваться сразу же после оплодотворения яйцеклетки. После пятой недели беременности он способствует прекращению менструации, препятствует отторжению плодного яйца, усиливает устойчивость организма женщины к стрессам.
α-частица по своей химической структуре идентична таковой в ЛГ, ФСГ и тиреотропном гормоне. β-составляющая создаёт уникальность этого гормона, благодаря ней ХГЧ отличается от предыдущих гормонов. Хорионический гонадотропин человека при нормальной беременности начинает усиленно продуцироваться сразу же после оплодотворения яйцеклетки. После пятой недели беременности он способствует прекращению менструации, препятствует отторжению плодного яйца, усиливает устойчивость организма женщины к стрессам.
ХГЧ вызывает при беременности физиологическую гипертрофию коры надпочечников и стимулирует выработку глюкокортикоидов. Он активирует процессы синтеза гормонов, сохраняющих беременность: прогестерона эстрогенов. ХГЧ при внематочной беременности эти функции не выполняет.
Показания к анализу крови на определение уровня ХГЧ
Врач может назначить анализ крови на содержание ХГЧ в таких случаях:
- для ранней диагностики беременности;
- в случае аменореи;
- для того чтобы исключить внематочную беременность;
- при необходимости динамического наблюдения за течением беременности;
- в случае угрозы самопроизвольного аборта или преждевременного прерывания беременности;
- после аборта;
- для исключения злокачественных новообразований как у женщин, так и у мужчин.

Состояния, при которых повышается уровень ХГЧ
Концентрация хорионического гонадотропина может повышаться у беременных женщин в таких случаях:
- при гестозе или токсикозе;
- в случае гипергликемии у матери;
- при многоплодии;
- если неправильно определён срок беременности;
- при врождённых аномалиях развития плода и синдроме Дауна;
- если женщина употребляет синтетические гестагены.
Методы лечения и последствия внематочной беременности
В большинстве случаев сохранить плод при внематочной беременности не представляется возможным. Только если врач определит повышенный уровень ХГЧ при внематочной беременности, он может диагностировать это патологическое состояние на ранних сроках. В таком случае в современных клиниках выполняют оперативное вмешательство, при помощи которого сохраняют беременность.
Для того чтобы не допустить угрозы для жизни пациентки, в большинстве случаев лапароскопическим доступом удаляют плодное яйцо. Если труба разорвалась, то убирают и её порванный участок. Но такую операцию не всегда возможно выполнить. Тогда в брюшную полость входят лапаротомическим доступом и удаляют трубу полностью. За рубежом на ранних стадиях внематочной беременности врачи назначают женщине метотрексат, который останавливает развитие плода. Впоследствии плодное яйцо рассасывается.
Если труба разорвалась, то убирают и её порванный участок. Но такую операцию не всегда возможно выполнить. Тогда в брюшную полость входят лапаротомическим доступом и удаляют трубу полностью. За рубежом на ранних стадиях внематочной беременности врачи назначают женщине метотрексат, который останавливает развитие плода. Впоследствии плодное яйцо рассасывается.
К сожалению, внематочная беременность в одной трети случаев приводит к бесплодию. В пятидесяти процентах случаях после операции возможна физиологическая беременность. Применение метотрексата улучшает эти показатели.
При удалении маточной трубы по поводу внематочной беременности оставшаяся требует восстановительной терапии, поскольку кровь, которая изливается в брюшную полость при трубном аборте или разрыве органа, провоцирует образование спаек. Обычно в послеоперационном периоде назначают физиотерапевтические процедуры и рассасывающие препараты. Нормальному течению будущей беременности способствует приём женщиной в послеоперационном периоде гормональных контрацептивов.
ХГЧ при внематочной беременности является важным диагностическим признаком этого угрожающего жизни женщины состояния. Если вы подозреваете такую патологию у себя, обращайтесь в центр ЭКО в Екатеринбурге. Наши специалисты обладают знаниями и опытом, чтобы оказать вам необходимую помощь.
ХГЧ при внематочной беременности — повышенный и сниженный уровни
Сегодня выявление внематочной беременности, к сожалению, не является редким случаем. Для любой женщины обнаружение внематочной беременности является настоящей трагедией. Это означает потерю долгожданного ребенка и возможное удаление всей маточной трубы. Внематочная беременность – патология вынашивания плода, при которой нет никаких шансов на успешное вынашивание и рождение малыша. Данное патологическое расположение эмбриона (за пределами маточной полости) может стать причиной тяжелой патологии репродуктивной системы женщины в последующем или даже привести к летальному исходу.
Характеристика внематочной беременности
Естественная беременность наступает вследствие оплодотворения яйцеклетки сперматозоидами, после чего она в норме продвигается по маточной трубе (место зачатия) в полость матки, где происходит имплантация зародыша в эндометрий. По разнообразным причинам оплодотворенная яйцеклетка не имеет возможности дойти до матки и поэтому эмбрион вынужден имплантироваться в том месте, где имеются благоприятные условия для прикрепления. Одним из самых частых мест имплантации оплодотворенной зиготы является фаллопиева труба (трубная беременность), а также оплодотворенная яйцеклетка может продолжить свое развитие в яичнике (яичниковая беременность), в брюшине (брюшная внематочная беременная) или в шейке матки (шеечная беременность). Таким образом, в случае имплантации и дальнейшего развития эмбриона за пределами маточной полости такую беременность называют внематочной. Ее характеризуют в зависимости от анатомической локализации плодного яйца.
По разнообразным причинам оплодотворенная яйцеклетка не имеет возможности дойти до матки и поэтому эмбрион вынужден имплантироваться в том месте, где имеются благоприятные условия для прикрепления. Одним из самых частых мест имплантации оплодотворенной зиготы является фаллопиева труба (трубная беременность), а также оплодотворенная яйцеклетка может продолжить свое развитие в яичнике (яичниковая беременность), в брюшине (брюшная внематочная беременная) или в шейке матки (шеечная беременность). Таким образом, в случае имплантации и дальнейшего развития эмбриона за пределами маточной полости такую беременность называют внематочной. Ее характеризуют в зависимости от анатомической локализации плодного яйца.
Диагностика
На ранней стадии развития внематочной беременности диагностика данного патологического состояния очень важна, так как маточная труба не создана для роста и развития эмбриона из-за своей недостаточной эластичности. Серьезным осложнением внематочной беременности является разрыв фаллопиевой трубы, который характеризуется сильным болевым синдромом и симптомами внутреннего кровотечения. Эта ситуация требует срочного хирургического вмешательства, так как ее поздняя диагностика и промедление в оказании помощи может привести к смерти беременной женщины. Внематочная беременность очень опасна, так как ее довольно сложно отличить на ранних сроках гестации от нормально протекающей беременности. Для беременности, которая развивается вне полости матки, характерны все основные клинические симптомы и признаки естественной нормально развивающейся беременности. Так, при внематочной беременности наблюдается задержка менструации (редко могут наблюдаться выделения крови из влагалища), характерно нагрубание молочных желез, тянущие боли внизу живота. Кроме того, появляется повышенная слабость, головокружение и все признаки токсикоза беременности. Среди лабораторных признаков наблюдается повышение ХГЧ при внематочной беременности. ХГЧ представляет собой специфический гормон, концентрация которого в норме повышается только во время беременности. ХГЧ – это своеобразный достоверный маркер беременности, так как он продуцируется хориальной, а затем плацентарной тканью.
Эта ситуация требует срочного хирургического вмешательства, так как ее поздняя диагностика и промедление в оказании помощи может привести к смерти беременной женщины. Внематочная беременность очень опасна, так как ее довольно сложно отличить на ранних сроках гестации от нормально протекающей беременности. Для беременности, которая развивается вне полости матки, характерны все основные клинические симптомы и признаки естественной нормально развивающейся беременности. Так, при внематочной беременности наблюдается задержка менструации (редко могут наблюдаться выделения крови из влагалища), характерно нагрубание молочных желез, тянущие боли внизу живота. Кроме того, появляется повышенная слабость, головокружение и все признаки токсикоза беременности. Среди лабораторных признаков наблюдается повышение ХГЧ при внематочной беременности. ХГЧ представляет собой специфический гормон, концентрация которого в норме повышается только во время беременности. ХГЧ – это своеобразный достоверный маркер беременности, так как он продуцируется хориальной, а затем плацентарной тканью.
Показатели ХГЧ при внематочной беременности
Определить произошедшее зачатие в ранний период беременности в современных условиях можно при помощи сверхчувствительных тестов, которые основаны на обнаружении повышенного уровня ХГЧ в моче. Положительным тест считается в случае потемнения обоих полос. При этом часто наблюдаются случаи, когда вторая полоска окрашивается неярко. ХГЧ при внематочной беременности можно выполнять не ранее 9-10 дней после задержки, так как по сравнению с маточной беременностью он будет медленнее нарастать с каждым днем. Сниженный прирост цифр ХГЧ при внематочной беременности объясняется тем, что при патологической имплантации плодного яйца хориальная ткань в меньшем количестве продуцирует этот гормон. Таким образом, данный вид диагностики врачи рекомендуют совмещать с ультразвуковым исследованием органов малого таза. Более достоверным методом диагностики считается определение ХГЧ при внематочной беременности путем забора венозной крови у беременной женщины. В сыворотке крови наблюдаются сниженные показатели ХГЧ по сравнению с нормальной беременностью в тот же период гестации.
В сыворотке крови наблюдаются сниженные показатели ХГЧ по сравнению с нормальной беременностью в тот же период гестации.
Более достоверным способом выявления внематочной беременности является УЗИ органов малого таза, при котором визуализируется четкая локализация плодного яйца в местах, не предназначенных для нормального течения и развития беременности. Еще одним достоверным признаком развития данной патологии является то, что ХГЧ при внематочной беременности не имеет четкого прироста по сравнению с естественной беременностью, для которой характерно удвоение показателей ХГЧ каждые двое суток. Этот лабораторный признак внематочной беременности можно диагностировать, делая забор венозной крови и определяя уровень ХГЧ каждые 48-72 часа. Все особенности прироста цифр ХГЧ при внематочной беременности позволяют существенно облегчить диагностику данного патологического состояния и не допустить развития тяжелых осложнений.
Каким методом и когда можно определить уровень ХГЧ при внематочной беременности
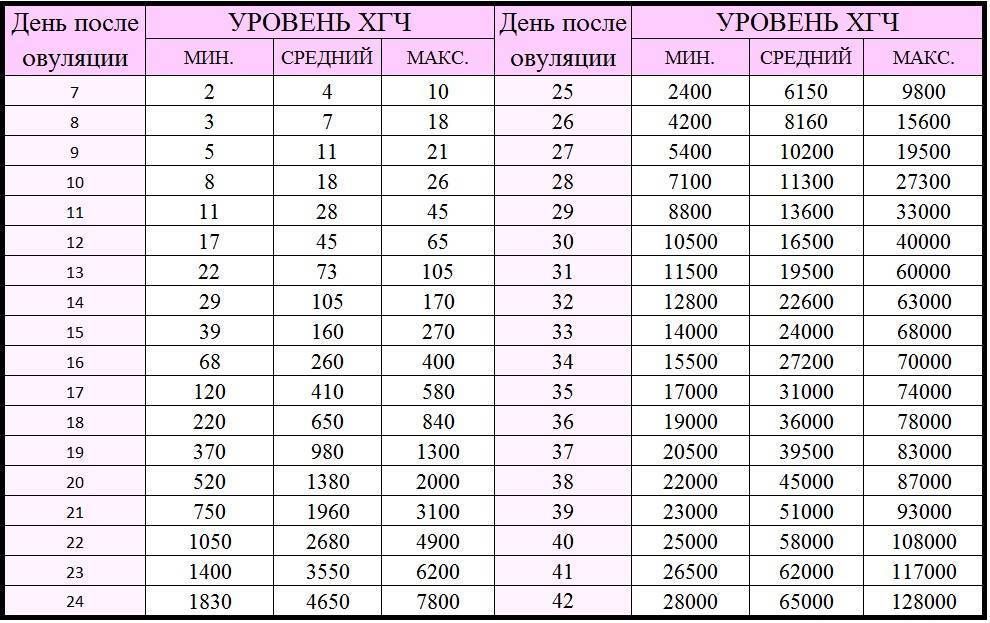
Определить уровень ХГЧ можно при помощи анализов мочи, крови и специальных тестов на беременность. Среди данных методик самым надежным и информативным является анализ венозной крови, так как уже через 5 дней после имплантации эмбриона (возможно и раньше) можно увидеть прирост концентрации ХГЧ в сыворотке венозной крови. Цифры ХГЧ у небеременных женщин составляют в среднем меньше 15 мЕд/мл. Вторым по информативности является анализ мочи, который выполняют на 7-8 день задержки. На третьем месте находится определение ХГЧ при внематочной беременности посредством теста на беременность, который производится спустя 10 дней после задержки. Женщины чаще пользуются тестом на беременность, учитывая его удобность в использовании.
Среди данных методик самым надежным и информативным является анализ венозной крови, так как уже через 5 дней после имплантации эмбриона (возможно и раньше) можно увидеть прирост концентрации ХГЧ в сыворотке венозной крови. Цифры ХГЧ у небеременных женщин составляют в среднем меньше 15 мЕд/мл. Вторым по информативности является анализ мочи, который выполняют на 7-8 день задержки. На третьем месте находится определение ХГЧ при внематочной беременности посредством теста на беременность, который производится спустя 10 дней после задержки. Женщины чаще пользуются тестом на беременность, учитывая его удобность в использовании.
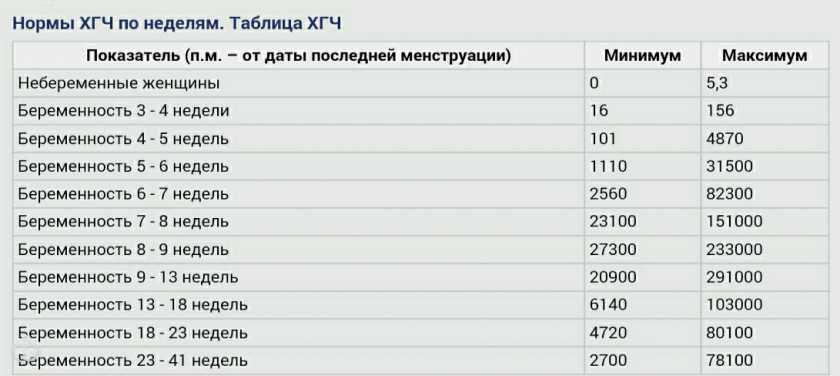
Параметры ХГЧ при внематочной беременности
Показатель ХГЧ может изменяться в зависимости от недели гестации. Существует специальная таблица с приведенными цифрами ХГЧ, характерными для маточной беременности. Концентрация ХГЧ при внематочной беременности будет ниже цифр при естественной беременности, так как он будет медленнее накапливаться в организме по сравнению с маточной локализацией эмбриона. Для каждой конкретной лаборатории существуют свои референтные показатели ХГЧ. Поэтому при интерпретации результатов анализа необходимо придерживаться норм той лаборатории, в которой сдавался анализ.
Для каждой конкретной лаборатории существуют свои референтные показатели ХГЧ. Поэтому при интерпретации результатов анализа необходимо придерживаться норм той лаборатории, в которой сдавался анализ.
Повышенный или сниженный уровень ХГЧ
Уровень ХГЧ является не только диагностическим критерием, по которому врач диагностирует наличие или отсутствие беременности, но и показателем развития патологических состояний в женском организме. Таким образом, повышение или снижение уровня ХГЧ свидетельствует о каком-либо заболевании или наличии патологического процесса в организме как женщины, так и мужчины. Анализ крови на определение количества ХГЧ позволяет выявить различные гинекологические и акушерские патологии.
Сниженная концентрация ХГЧ во время вынашивания беременности:
- Этот показатель свидетельствует о наличии различных проблем с вынашиванием. Прекращение прироста уровня ХГЧ может означать, что беременность прекратила свое развитие (замершая беременность).
 Это патологическое состояние подтверждается на ультразвуковом исследовании органов малого таза. Замершая беременность является абсолютным показанием для полного медикаментозного или хирургического удаления содержимого маточной полости, если до этого времени прекратившая развитие беременность сама не отторглась из матки;
Это патологическое состояние подтверждается на ультразвуковом исследовании органов малого таза. Замершая беременность является абсолютным показанием для полного медикаментозного или хирургического удаления содержимого маточной полости, если до этого времени прекратившая развитие беременность сама не отторглась из матки; - Низкий уровень ХГЧ наблюдается при внематочной беременности. На ранних стадиях развития беременности цифры ХГЧ не отличаются от показателей маточной беременности. При дальнейшем развитии внематочной беременности показатели ХГЧ не нарастают каждые 48 часов, что свидетельствует об аномальной имплантации плодного яйца;
- Еще одним состоянием, при котором снижается уровень ХГЧ, является угроза самопроизвольного выкидыша из-за недостаточной выработки естественного прогестерона или патологического увеличения цифр мужских половых гормонов;
- Низкий уровень ХГЧ может наблюдаться при неправильно подсчитанном сроке гестации (позднем наступлении овуляции или нерегулярном менструальном цикле).

Снижение уровня ХГЧ более, чем на 50 %, наблюдается при таких патологиях:
- Внематочной беременности;
- Замершей беременности в первом триместре;
- Антенатальной гибели плода во втором и третьем триместре;
- Самопроизвольном выкидыше;
- Перенашивании беременности;
- Хронической дисфункции плаценты.
Ложноотрицательные показатели ХГЧ во время беременности свидетельствуют о:
- Слишком раннем проведении теста;
- Развитии внематочной беременности.
Увеличение количества ХГЧ у беременных женщин диагностируется при:
- Многоплодной беременности;
- Переношенной беременности, что свидетельствует о дистрессе плода;
- Тяжелом течении гестоза беременных;
- Неправильно установленном сроке беременности;
- Гестационном сахарном диабете;
- Генетических аномалиях развития у плода (синдром Дауна, пороки развития внутренних органов).

- Хорионкарцинома и ее рецидивы;
- Семинома;
- Пузырный занос и его рецидивы;
- Тератома яичка;
- Злокачественные образования пищеварительного тракта;
- Забор крови на определение уровня ХГЧ был сделан в течение 5 дней после выполненного аборта или самопроизвольного выкидыша, а также приема препаратов ХГЧ в рамках программы ЭКО.
Анализ на содержание ХГЧ в венозной крови является информативным методом исследования для диагностики внематочной беременности и различных новообразований злокачественной природы.
Эктопия или нет? | PSNet
Случай
Пациентка, 24-летняя женщина, беременность 4, пара 1, внематочная 1, через 6 недель после последней менструации. Она поступила в отделение неотложной помощи с 3-дневным анамнезом вагинальных кровянистых выделений и тупой болью в левом нижнем квадранте. В ее анамнезе примечательно воспалительное заболевание органов малого таза в возрасте 22 лет, за которым последовала внематочная беременность, потребовавшая правосторонней сальпингостомии через год. Она ведет половую жизнь с одним партнером-мужчиной и непостоянно использует презервативы.
В ее анамнезе примечательно воспалительное заболевание органов малого таза в возрасте 22 лет, за которым последовала внематочная беременность, потребовавшая правосторонней сальпингостомии через год. Она ведет половую жизнь с одним партнером-мужчиной и непостоянно использует презервативы.
Обследование показывает нормальные показатели жизненно важных функций, доброкачественное исследование органов брюшной полости и исследование органов малого таза, показавшее скудную кровь во влагалище, закрытый зев, слегка увеличенную матку и минимально увеличенные и слегка болезненные левые придатки. Ректальное исследование подтверждает эти данные. Ее гематокрит составляет 36%, ХГЧ 12 206 мМЕ / мл, и ее группа крови положительная. УЗИ показало утолщенную полосу эндометрия, но без скопления жидкости или плодного яйца, а также 2-сантиметровую кистозную структуру в левом придатке, отличную от левого яичника, без определения полюса плода.
С диагнозом повторной внематочной беременности пациентка получила метотрексат 50 мг/м  Через 4 дня она вернулась в отделение неотложной помощи из-за усиления боли. Ее контрольный уровень ХГЧ составил 13 000 мМЕ/мл. Дежурная бригада гинекологов рассмотрела результаты ее обследования и решила провести аспирацию матки, в результате которой было получено большое количество ткани, но без видимых ворсинок. Затем пациентке было предложено хирургическое лечение внематочной беременности. Лапароскопия выявила эктопию левой ампулы размером 3 х 4 см и гемоперитонеум объемом 300 мл. Противоположная труба выглядела нормальной, и была выполнена левосторонняя сальпингэктомия. На следующий день пациентка была выписана домой, и уровень ХГЧ снизился.
Через 4 дня она вернулась в отделение неотложной помощи из-за усиления боли. Ее контрольный уровень ХГЧ составил 13 000 мМЕ/мл. Дежурная бригада гинекологов рассмотрела результаты ее обследования и решила провести аспирацию матки, в результате которой было получено большое количество ткани, но без видимых ворсинок. Затем пациентке было предложено хирургическое лечение внематочной беременности. Лапароскопия выявила эктопию левой ампулы размером 3 х 4 см и гемоперитонеум объемом 300 мл. Противоположная труба выглядела нормальной, и была выполнена левосторонняя сальпингэктомия. На следующий день пациентка была выписана домой, и уровень ХГЧ снизился.
Этот случай поднимает несколько важных вопросов. Во-первых, был ли адекватным метод, использованный для диагностики внематочной беременности? У этой пациентки исходный уровень ХГЧ составлял 12 206 мМЕ/мл, а УЗИ не показало внутриматочного мешка, но вместо этого показало 2-сантиметровую кистозную структуру левого придатка. В общем, уровень ХГЧ 2000 мМЕ/мл считается дискриминационной зоной, при которой нормальную внутриматочную беременность следует видеть при трансвагинальном УЗИ (ТВУЗИ).
 Наиболее частая находка придатков на сонограммах, выполненных при подозрении на внематочную беременность, представляет собой сложную кистозную массу, которая не является диагностической и вместо этого может представлять собой кисту желтого тела. Окончательный диагноз с помощью УЗИ требует наличия внематочной плодной ямки, желточного мешка или сердечной деятельности.
Наиболее частая находка придатков на сонограммах, выполненных при подозрении на внематочную беременность, представляет собой сложную кистозную массу, которая не является диагностической и вместо этого может представлять собой кисту желтого тела. Окончательный диагноз с помощью УЗИ требует наличия внематочной плодной ямки, желточного мешка или сердечной деятельности. Во-вторых, нужно ли было лечить эту пациентку от внематочной, когда она впервые поступила? У стабильных пациентов с уровнем ХГЧ выше 2000 мМЕ/мл наша практика заключается в получении второго уровня ХГЧ через 12-24 часа. Быстро падающий уровень ХГЧ может указывать на несостоявшуюся маточную беременность, завершенный аборт или, возможно, на спонтанно разрешившуюся внематочную беременность. В нашем учреждении третий уровень получается через 48 часов после второго, чтобы подтвердить продолжающееся падение уровней. Снижение на 50% и более за 48 часов указывает на завершенный аборт. Если уровни продолжают падать, пациенту можно еженедельно измерять уровень ХГЧ, пока он не достигнет определенной конечной точки (15 мМЕ/мл в нашем протоколе). С другой стороны, если уровень ХГЧ не падает или продолжает расти, диагноз внематочной беременности можно предположить с достаточной уверенностью. В описанном случае можно утверждать, что введение метотрексата (и подверженность побочным эффектам химиотерапевтического агента) до получения второго уровня ХГЧ было преждевременным, поскольку у пациентки могла быть разрешающаяся беременность.
С другой стороны, если уровень ХГЧ не падает или продолжает расти, диагноз внематочной беременности можно предположить с достаточной уверенностью. В описанном случае можно утверждать, что введение метотрексата (и подверженность побочным эффектам химиотерапевтического агента) до получения второго уровня ХГЧ было преждевременным, поскольку у пациентки могла быть разрешающаяся беременность.
В-третьих, после того, как была диагностирована внематочная беременность, какое лечение следовало предложить этой пациентке? Критерии лечения внематочной беременности метотрексатом варьируются от учреждения к учреждению. Общепринятые противопоказания включают размер более 4 см (3,5 см, если наблюдается эктопическая сердечная деятельность) и свободную жидкость вне таза. Дополнительные противопоказания включают дисфункцию печени, дискразию крови или заболевание почек, о чем свидетельствуют концентрации аминотрансфераз в сыворотке, более чем в два раза превышающие верхние пределы нормы, количество лейкоцитов менее 1500/мкл, (2) количество тромбоцитов менее 100 000/мкл, ( 2) или концентрация креатинина в сыворотке выше 1,5 мг/дл.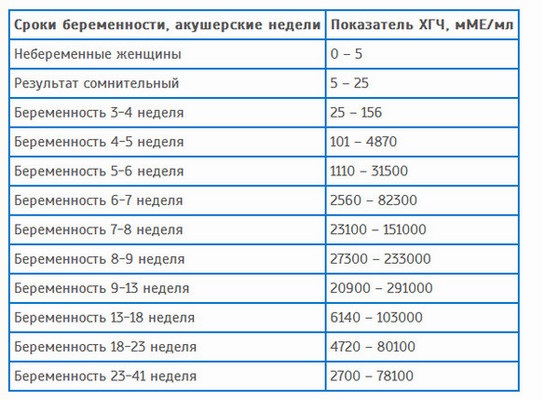 Серьезная активная инфекция любой локализации, язвенная болезнь или язвенный колит в анамнезе и СПИД являются другими общими противопоказаниями для лечения метотрексатом. Все пациенты, рассматривающие возможность применения метотрексата, должны пройти скрининг исходного уровня ХГЧ, резус-фактора, общего анализа крови, SGOT, креатинина и азота мочевины крови. Кроме того, пациенты должны иметь адекватный доступ к медицинской помощи (включая надежный источник транспорта) до начала лечения метотрексатом из-за возможности разрыва внематочной беременности.
Серьезная активная инфекция любой локализации, язвенная болезнь или язвенный колит в анамнезе и СПИД являются другими общими противопоказаниями для лечения метотрексатом. Все пациенты, рассматривающие возможность применения метотрексата, должны пройти скрининг исходного уровня ХГЧ, резус-фактора, общего анализа крови, SGOT, креатинина и азота мочевины крови. Кроме того, пациенты должны иметь адекватный доступ к медицинской помощи (включая надежный источник транспорта) до начала лечения метотрексатом из-за возможности разрыва внематочной беременности.
Некоторые практикующие врачи предпочитают хирургическое лечение лечению метотрексатом у пациентов с более чем следовыми количествами перитонеальной жидкости, более чем минимальной болью или наличием эктопической сердечной деятельности независимо от эктопического размера. В нашем учреждении наличие крови в малом тазу не считается противопоказанием к медикаментозной терапии, поскольку приблизительно у 50-60% неразорвавшихся эктопий кровь в малом тазу обнаруживается при УЗИ органов малого таза. Кроме того, эта кровь может давать легкие перитонеальные признаки (например, отскок) при абдоминальном исследовании. Хотя нет данных, указывающих на количество крови в малом тазу, выше которого медикаментозное лечение небезопасно, мы эмпирически считаем кровь в верхней части живота серьезным относительным противопоказанием к медикаментозной терапии. Стабильные пациенты с меньшим количеством крови в области таза могут безопасно лечиться медикаментозно. Если есть опасения, что эта кровь является результатом активного кровотечения, показано наблюдение в стационаре с контролем серийных гематокритов.
Кроме того, эта кровь может давать легкие перитонеальные признаки (например, отскок) при абдоминальном исследовании. Хотя нет данных, указывающих на количество крови в малом тазу, выше которого медикаментозное лечение небезопасно, мы эмпирически считаем кровь в верхней части живота серьезным относительным противопоказанием к медикаментозной терапии. Стабильные пациенты с меньшим количеством крови в области таза могут безопасно лечиться медикаментозно. Если есть опасения, что эта кровь является результатом активного кровотечения, показано наблюдение в стационаре с контролем серийных гематокритов.
Был ли уровень ХГЧ слишком высок для приема метотрексата? Крупнейшее опубликованное на сегодняшний день исследование, в котором оценивались факторы риска недостаточности метотрексата, показало, что ни эктопический размер (до 4 см), ни наличие свободной жидкости в малом тазу не являются предикторами недостаточности. Используя моновариантный анализ, логистическая регрессия показала, что только уровень ХГЧ является действительно прогностическим. Только уровень более 15 000 был связан с заметным увеличением частоты неудач (таблица). Мы не рекомендуем использовать только уровни ХГЧ для исключения пациентов из терапии метотрексатом. Однако уровень следует использовать во время консультирования пациента. Для этого пациента показатель успеха, который должен был быть указан в процессе информированного согласия, составляет 81,8% (при уровне ХГЧ от 10 000 до 14,9).99). Этот показатель успеха все еще вполне приемлем для многих пациентов, желающих избежать хирургического вмешательства.
Только уровень более 15 000 был связан с заметным увеличением частоты неудач (таблица). Мы не рекомендуем использовать только уровни ХГЧ для исключения пациентов из терапии метотрексатом. Однако уровень следует использовать во время консультирования пациента. Для этого пациента показатель успеха, который должен был быть указан в процессе информированного согласия, составляет 81,8% (при уровне ХГЧ от 10 000 до 14,9).99). Этот показатель успеха все еще вполне приемлем для многих пациентов, желающих избежать хирургического вмешательства.
Если в качестве наилучшего варианта выбран метотрексат, чрезвычайно важно безопасное введение этого препарата. После введения метотрексата на 4-й и 7-й день проводят повторный анализ ХГЧ. Если уровень ХГЧ снижается на 15%, титры ХГЧ отслеживают еженедельно до тех пор, пока он не станет менее 15 мМЕ/мл. Если уровень ХГЧ снижается 4), но это может занять до 109 дней. Разрыв трубы также может быть отсроченным: максимальное время от начала лечения до разрыва в нашей базе данных составило 32 дня. (4) Во время лечения пациентам следует рекомендовать избегать половых контактов, гинекологических осмотров, алкоголя, фолиевых витаминов и газообразующих веществ. еда.
(4) Во время лечения пациентам следует рекомендовать избегать половых контактов, гинекологических осмотров, алкоголя, фолиевых витаминов и газообразующих веществ. еда.
Когда эта пациентка вернулась с усилением болей, оказалось, что ей предложили только операцию. Следует отметить, что у большинства пациентов после применения метотрексата отмечается хотя бы один эпизод усиления боли. Lipscomb и его коллеги показали, что даже когда боль требует госпитализации, большинство пациентов могут успешно избежать хирургического вмешательства (2). пациенты решатся без хирургического вмешательства.
Три рандомизированных исследования сравнивали однократную дозу метотрексата с лапароскопической сальпингостомией. (5-7) Если неэффективность медикаментозной терапии определялась как необходимость введения более одной дозы метотрексата, то сальпингостомия была значительно более успешной при лечении внематочной беременности. Однако, если успех в группе медикаментозного лечения определялся как избегание хирургического вмешательства, группы были одинаково успешными.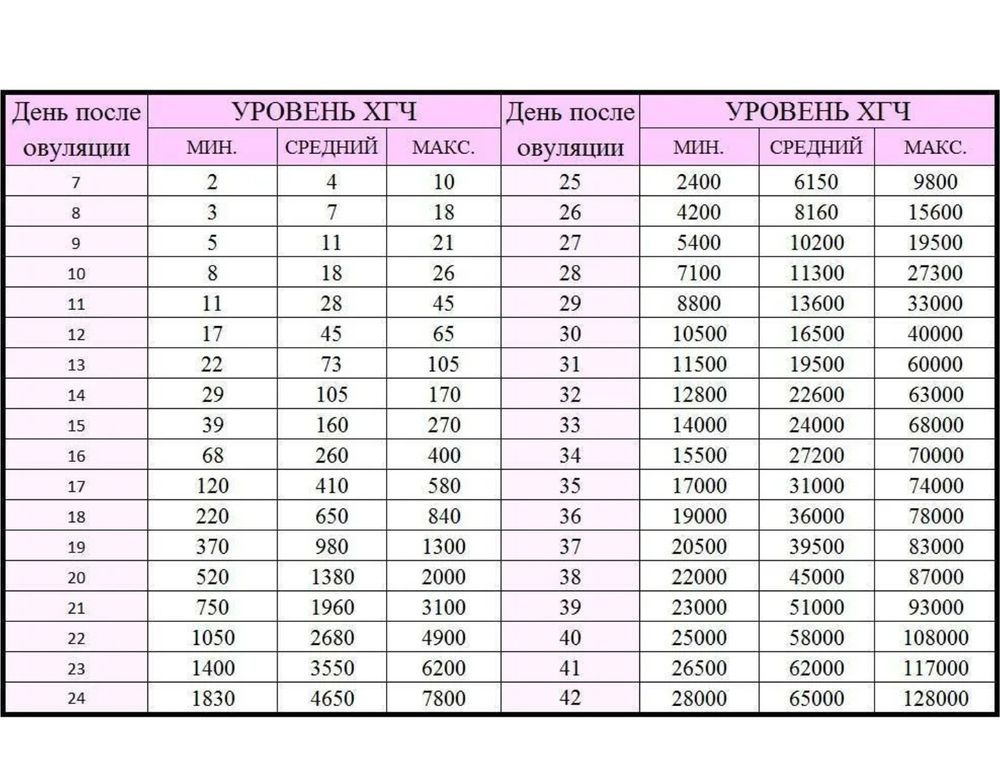 После лечения проходимость ипсилатеральных маточных труб удалось оценить у 77 пациентов. Между двумя группами не было обнаружено существенных различий. (8) Также не было различий между двумя группами в отношении частоты последующих внутриматочных беременностей и частоты повторных внематочных беременностей.
После лечения проходимость ипсилатеральных маточных труб удалось оценить у 77 пациентов. Между двумя группами не было обнаружено существенных различий. (8) Также не было различий между двумя группами в отношении частоты последующих внутриматочных беременностей и частоты повторных внематочных беременностей.
Ни в одном рандомизированном проспективном исследовании не сравнивали частоту фертильности или частоту рецидивов эктопии после сальпингэктомии и сальпингостомии. Доступно лишь несколько небольших ретроспективных исследований (9-12). Поскольку сальпингостомия не имеет очевидных преимуществ перед сальпингэктомией, сальпингостомия, как правило, является процедурой выбора, когда это возможно, с целью предотвращения бесплодия.
Таким образом, при уходе за пациентками с внематочной беременностью необходимо решить несколько вопросов безопасности. Врачи должны полагаться на стандартизированный диагностический алгоритм, чтобы убедиться, что у пациентки действительно внематочная беременность.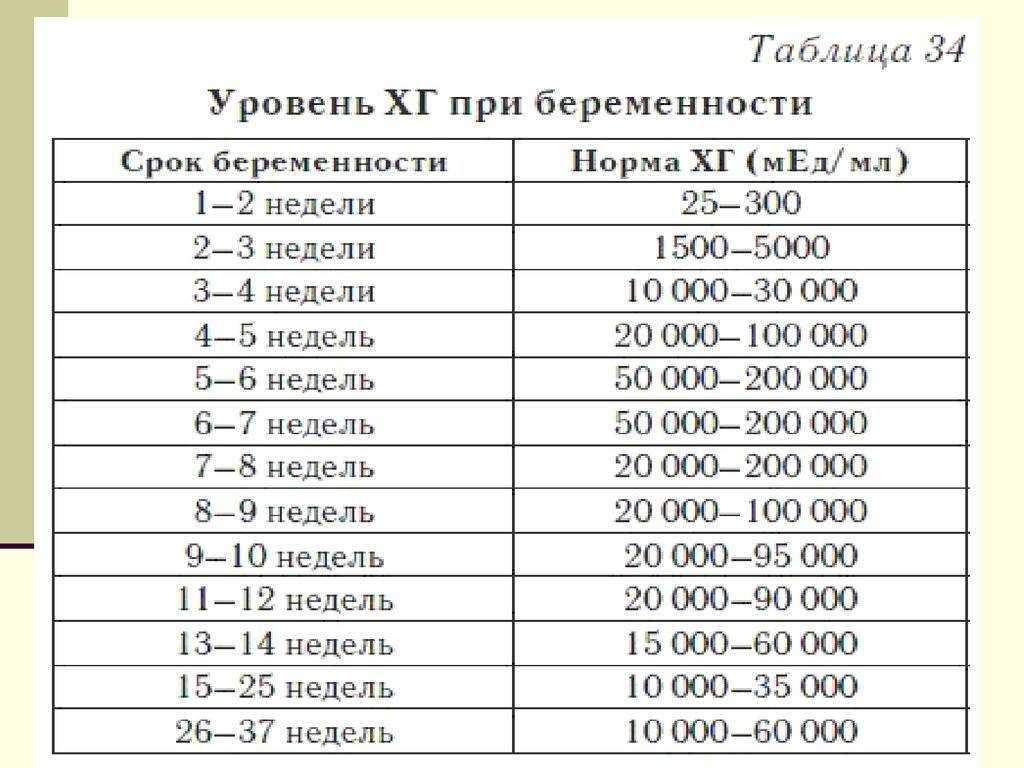 Если диагноз неясен, метотрексат не следует назначать. Перед началом лечения метотрексатом пациентов необходимо подробно проконсультировать о рисках и преимуществах лечения, ожидаемом курсе и продолжительности лечения, а также о важности последующего наблюдения.
Если диагноз неясен, метотрексат не следует назначать. Перед началом лечения метотрексатом пациентов необходимо подробно проконсультировать о рисках и преимуществах лечения, ожидаемом курсе и продолжительности лечения, а также о важности последующего наблюдения.
Пункты на вынос
- Врачи должны следовать стандартизированному и действительному диагностическому алгоритму, чтобы убедиться, что у пациентки действительно внематочная беременность.
- Если выбран метотрексат, должны быть приняты стандартные институциональные протоколы для оценки наличия у пациента противопоказаний к его применению и для консультирования пациента.
- Последующее наблюдение имеет решающее значение и должно быть организовано до начала лечения метотрексатом.
- Врачи должны знать, что у большинства пациентов после лечения метотрексатом возникает по крайней мере один эпизод усиления боли; такая боль не обязательно свидетельствует о неэффективности медикаментозной терапии.

Ванесса М. Гивенс, инструктор, отделение гинекологии, отделение акушерства и гинекологии, Университет Теннесси, Медицинский колледж Мемфиса
Гэри Х. Липскомб, доктор медицинских наук, профессор, отделение гинекологии, отделение акушерства и гинекологии, Университет Теннесси, Медицинский колледж Мемфиса
Ссылки
1. Stovall TG, Ling FW, Carson SA, Buster JE. Нехирургическая диагностика и лечение трубной беременности. Фертил Стерил. 1990;54:537-8.[перейти в PubMed]
2. Липскомб Г.Х., Пакетт К.Дж., Бран Д., Линг Ф.В. Лечение боли при разлуке после однократной терапии метотрексатом при внематочной беременности. Акушерство Гинекол. 1999;93:590-3. [перейти в PubMed]
3. Липскомб Г.Х., МакКорд М.Л., Стовалл Т.Г., Хафф Г., Портера С.Г., Линг Ф.В. Предикторы успеха лечения метотрексатом у женщин с внематочной трубной беременностью. N Engl J Med. 1999;341:1974-8. [перейти в PubMed]
4. Lipscomb GH, Bran D, McCord ML, Portera JC, Ling FW. Анализ 315 внематочных беременностей, получавших однократную дозу метотрексата. Am J Obstet Gynecol. 1998;178:1354-8. [перейти в PubMed]
Анализ 315 внематочных беременностей, получавших однократную дозу метотрексата. Am J Obstet Gynecol. 1998;178:1354-8. [перейти в PubMed]
5. Сарадж А.Дж., Уилкокс Дж.Г., Наджмабади С., Штейн С.М., Джонсон М.Б., Полсон Р.Дж. Разрешение гормональных маркеров внематочной беременности: рандомизированное исследование, сравнивающее однократное внутримышечное введение метотрексата с сальпингостомией. Акушерство Гинекол. 1998;92:989-94. [перейти в PubMed]
6. Fernandez H, Yves Vincent SC, Pauthier S, Audibert F, Frydman R. Рандомизированное исследование консервативного лапароскопического лечения и введения метотрексата при внематочной беременности и последующем бесплодии. Хум Репрод. 1998;13:3239-43. [перейти в PubMed]
7. Sowter MC, Farquhar CM, Petrie KJ, Gudex G. Рандомизированное исследование, сравнивающее однократную системную дозу метотрексата и лапароскопическую хирургию для лечения неразорвавшейся трубной беременности. БЖОГ. 2001;108:192-203. [перейти в PubMed]
8. Hajenius PJ, Mol BW, Bossuyt PM, Ankum WM, Van Der Veen F. Вмешательства при трубной внематочной беременности. Cochrane Database Syst Rev. 2000:CD000324. [перейти в PubMed]
Hajenius PJ, Mol BW, Bossuyt PM, Ankum WM, Van Der Veen F. Вмешательства при трубной внематочной беременности. Cochrane Database Syst Rev. 2000:CD000324. [перейти в PubMed]
9. DeCherney A, Kase N. Консервативное хирургическое лечение неразорвавшейся внематочной беременности. Акушерство Гинекол. 1979;54:451-5. [перейти в PubMed]
10. Паавонен Дж., Варйонен-Тойвонен М., Комулайнен М., Хейнонен П.К. Диагностика и ведение трубной беременности: влияние на исход фертильности. Int J Gynaecol Obstet. 1985;23:129-33. [перейти в PubMed]
11. Суолин К., Фолл М. Внематочная беременность; рецидивы, послеоперационная фертильность и аспекты лечения на основе данных 182 пациентов. Acta Eur Fertil. 1972;3:147-57. [перейти в PubMed]
12. Тимонен С., Ниеминен У. Трубная беременность, выбор оперативного метода лечения. Acta Obstet Gynecol Scand. 1967;46:327-39.[ перейти в PubMed ]
Табл.
Табл. Показатели эффективности однократной дозы метотрексата в зависимости от уровня ХГЧ
Уровень ХГЧ* | % Успех |
|---|---|
98,3 | |
1000-1999 | 93,0 |
2000-4999 | 91,8 |
5000-9999 | 86,7 |
10 000–14 999 | 81,8 |
>15 000 | 68,2 |
* ХГЧ, выраженный в мМЕ/мл
Диагностика внематочной беременности — The Ectopic Pregnancy Trust
Диагностика внематочной беременности другие, более распространенные состояния, такие как гастроэнтерит, выкидыш или даже аппендицит.
 Врачи полагаются на четкую информацию о симптомах, поэтому, чем больше вы можете рассказать врачу о том, что изменилось, что ощущается по-другому и что вас беспокоит, тем больше вероятность того, что он сможет быстро и точно поставить диагноз.
Врачи полагаются на четкую информацию о симптомах, поэтому, чем больше вы можете рассказать врачу о том, что изменилось, что ощущается по-другому и что вас беспокоит, тем больше вероятность того, что он сможет быстро и точно поставить диагноз.У вас или у ваших знакомых есть симптомы?
Примерно 1 из 80 беременностей в Великобритании является внематочной. Узнайте больше о симптомах внематочной беременности.
Обратите внимание:
Пожалуйста, будьте бдительны и серьезно относитесь к беспокоящим вас симптомам, пока не будет доказано обратное. Если ваши инстинкты кричат вам, что что-то не так, можно довериться им и в любое время попросить медицинских работников провести переоценку. EPT считает, что любая женщина или лицо детородного возраста, способные к зачатию, ведущие активную половую жизнь или проходящие лечение с помощью вспомогательных репродуктивных технологий (ВРТ) и имеющие симптомы внематочной беременности, должны считаться беременными до тех пор, пока не будет доказано обратное.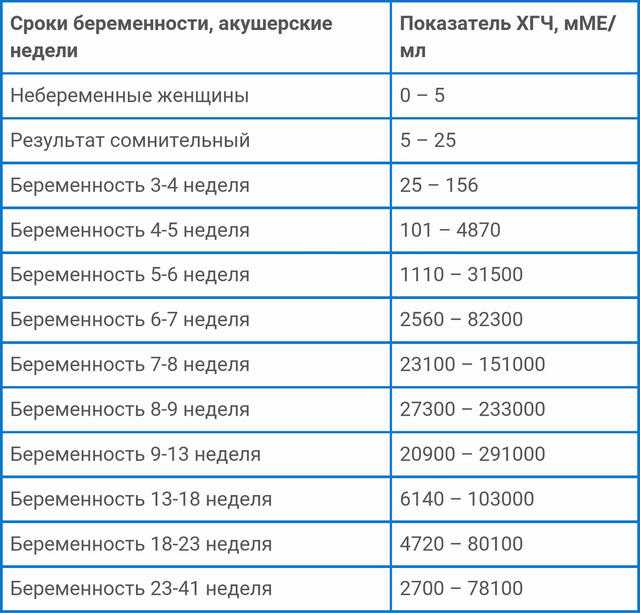
Подробную общую информацию можно найти здесь на нашем сайте. Пожалуйста, помните, что медицинская информация в Интернете не может заменить квалифицированную медицинскую помощь от вашей собственной медицинской бригады. При диагностике внематочной беременности медицинские работники, скорее всего, проведут некоторые или все из следующих тестов.
Мочевые тесты на беременность
Первым полезным базовым тестом является мочевой тест на беременность. Эти тесты проверяют хорионический гонадотропин человека (ХГЧ), гормон беременности, вырабатываемый оплодотворенной яйцеклеткой после зачатия. Мочевые тесты на беременность иногда могут давать отрицательный результат при беременности, потому что уровень гормона еще недостаточно высок.
Ультразвуковое сканирование
Независимо от того, есть ли у вас положительный тест мочи на беременность или нет, если у вас есть симптомы внематочной беременности, хорошей практикой будет поговорить с вашим врачом общей практики или в отделении оценки ранней беременности (EPAU).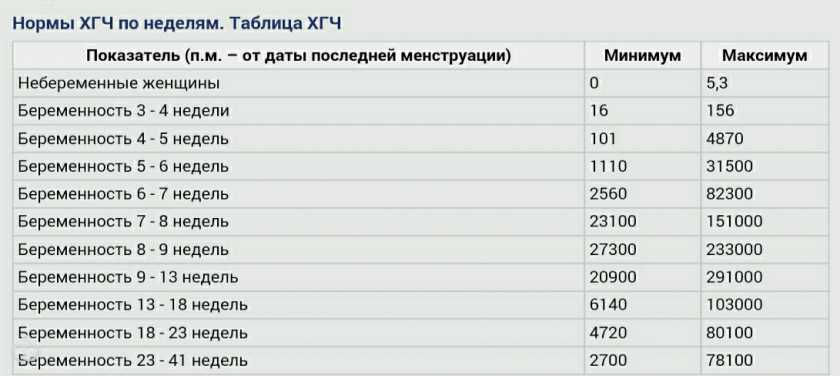 Если они решат, что ультразвуковое сканирование является подходящим, оно будет организовано в течение 24 часов. Вполне вероятно, что потребуется трансвагинальное (внутреннее) УЗИ, при котором во влагалище вводится специальный зонд для более детального изучения репродуктивных органов. Трансвагинальное УЗИ безопасно во время беременности.
Если они решат, что ультразвуковое сканирование является подходящим, оно будет организовано в течение 24 часов. Вполне вероятно, что потребуется трансвагинальное (внутреннее) УЗИ, при котором во влагалище вводится специальный зонд для более детального изучения репродуктивных органов. Трансвагинальное УЗИ безопасно во время беременности.
Если во время сканирования в матке (матке) можно увидеть беременность, то есть гестационный (беременный) мешок, плодный полюс и бьющееся сердце, вероятность сосуществующей внематочной беременности, хотя и возможна, редка. Тем не менее, полная проверка будет выполняться при каждом сканировании.
Если в матке наблюдается беременность, кровотечение может быть связано с имплантацией и развитием оплодотворенной яйцеклетки во время здоровой беременности или признаком надвигающегося выкидыша. Боль может быть вызвана нормальной, здоровой кистой желтого тела, которая образуется на яичнике после каждой овуляции и набухает, вызывая боль. Изменения в кишечнике и мочевом пузыре могут быть связаны с гормональными изменениями, в результате чего вы чаще мочитесь (писаете) и, возможно, даже испытываете небольшой запор (трудно открыть кишечник, чтобы получить какашки).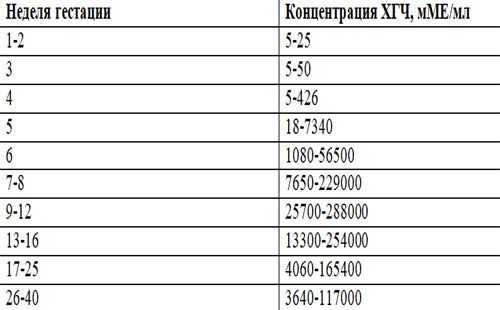
Если беременность не видна в матке, но есть признаки внутреннего кровотечения и/или отека в приблизительном месте фаллопиевых труб, ваш врач, скорее всего, заподозрит внематочную беременность. Первоначальное трансвагинальное сканирование выявляет более 70% внематочных беременностей, и большинство внематочных беременностей будет рассматриваться как область ткани беременности, с или без плодного яйца (плодного яйца), плодного полюса или бьющегося сердца, которое неправильно расположено в матка.
Беременность неизвестного местонахождения (PUL)
Если беременность не видна внутри или вне полости матки (матки) или если врач УЗИ не уверен, вы можете услышать, что эта ситуация классифицируется как Беременность неизвестного происхождения Расположение, или ПУЛ. Важно понимать, что ПУЛ — это не диагноз; это метка, которую дают до тех пор, пока окончательное местонахождение беременности не будет определено с уверенностью. Также важно отметить, что эта классификация не обязательно означает наличие внематочной беременности, поскольку PUL также включает здоровые беременности, которые изначально слишком малы, чтобы их можно было увидеть на УЗИ, а также неудачные беременности, которые слишком малы, чтобы их можно было визуализировать.
В случае PUL кровь будет взята для измерения ХГЧ (тот же гормон, который измеряется в тестах на беременность в моче) и другого гормона беременности, называемого прогестероном. Тест на ХГЧ можно повторить через 48 часов в зависимости от первых результатов, и это поможет врачам спланировать необходимость повторного ультразвукового сканирования для определения места беременности.
Причина этого в том, что до тех пор, пока местонахождение беременности точно не известно или пока уровень гормонов не упадет ниже уровня беременности, существует риск осложнений, связанных с внематочной беременностью, которая еще не выявлена. Из каждых 100 беременностей, первоначально классифицированных как PUL, примерно 12 впоследствии будут внематочной. Важно отметить, что некоторым из этих 12 не потребуется никакого лечения. Ваши врачи обсудят с вами возможные варианты лечения.
Все PUL будут наблюдаться до тех пор, пока окончательное место ранней беременности не будет подтверждено как внематочная или внутри полости матки. Иногда место не может быть подтверждено, поэтому тесты на уровень гормонов могут продолжаться немного дольше.
Иногда место не может быть подтверждено, поэтому тесты на уровень гормонов могут продолжаться немного дольше.
Анализы крови на ХГЧ и прогестерон
Гормон ХГЧ вырабатывается во время беременности рано развивающейся плацентой, независимо от того, где протекает беременность. ХГЧ может быть впервые обнаружен с помощью анализа крови примерно через 11 дней после зачатия, и при здоровой беременности его уровень обычно увеличивается в течение первых 8–11 недель беременности, а затем снижается или стабилизируется до конца беременности. Именно ХГЧ приводит к «утренней тошноте», которую некоторые испытывают на ранних сроках беременности.
Прогестерон – это гормон, вырабатываемый кистой желтого тела, которая образуется в яичнике после каждой овуляции. Если вы не беременны, прогестерон вырабатывается только в течение двух недель, после чего желтое тело исчезает, начинается менструация и начинается новый цикл. Во время беременности рекомендуется, чтобы эта киста оставалась и продолжала высвобождать прогестерон в течение первых 13 недель беременности.
ХГЧ и прогестерон используются в качестве руководства при ведении PUL. Некоторые врачи измеряют прогестерон во время первого визита, в то время как ХГЧ измеряют при первом посещении, а затем, в большинстве случаев, через 48 часов. . Низкий уровень прогестерона и падение уровня ХГЧ могут свидетельствовать о том, что беременность больше не развивается, или что беременность, к сожалению, уже прошла как выкидыш.
Высокий уровень прогестерона и нормальный рост ХГЧ связаны с беременностью, которая все еще присутствует, даже если она не видна при сканировании. В этой ситуации беременность, скорее всего, будет в правильном месте в матке. Однако иногда уровень ХГЧ повышается субоптимально, и это может свидетельствовать о развитии внематочной беременности. Врач, лечащий вас, интерпретирует эти результаты, чтобы безопасно спланировать следующие этапы вашего лечения.
ХГЧ также используется для определения наилучшего способа лечения внематочной беременности. Эти результаты будут оценены вашим врачом наряду с вашими симптомами и результатами ультразвукового сканирования.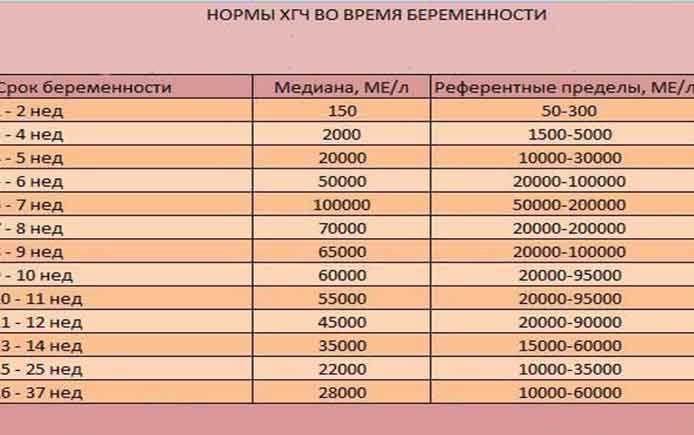
Золотой стандарт медицинской помощи EPT
Прочтите заявление о золотом стандарте медицинской помощи EPT
Заявление о золотом стандарте EPT
Помогите нам поддержать других, сделав пожертвование в фонд The Ectopic Pregnancy Trust в этом году 9005
На EPT сократилось количество пожертвований. Помогите нам продолжать повышать осведомленность, образование и поддержку тех, кто занимается диагностикой, лечением и выздоровлением, сделав пожертвование на наше дело сейчас. Каждая копейка, которую вы пожертвуете, будет иметь огромное значение!Национальные руководства
Врачи могут свободно следовать своим собственным больничным протоколам в Великобритании, но существуют руководства, помогающие направлять медицинских работников. Например:
Рекомендации Ниццы Национальный институт здравоохранения и передового опыта (NICE) был основан в 1999 г.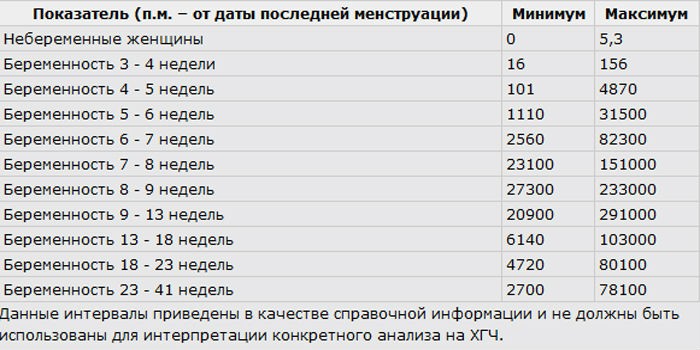 для уменьшения различий в доступности и качестве лечения и ухода NHS. В 2005 году оно объединилось с Агентством развития здравоохранения и приступило к разработке руководящих принципов общественного здравоохранения. Это вневедомственный государственный орган, спонсируемый и подотчетный Министерству здравоохранения, хотя руководящие принципы разрабатываются независимыми экспертными комитетами.
для уменьшения различий в доступности и качестве лечения и ухода NHS. В 2005 году оно объединилось с Агентством развития здравоохранения и приступило к разработке руководящих принципов общественного здравоохранения. Это вневедомственный государственный орган, спонсируемый и подотчетный Министерству здравоохранения, хотя руководящие принципы разрабатываются независимыми экспертными комитетами.
EPT посчастливилось заседать, представляя жизненный опыт в комитете NICE по разработке рекомендаций по внематочной беременности и выкидышу, и считает их шагом в улучшении диагностики, лечения и ухода за внематочной беременностью. Кроме того, мы участвовали в последующих обновлениях руководящих принципов.
Руководство Green-top Королевский колледж акушеров и гинекологов (RCOG) поощряет изучение и продвижение науки и практики акушерства и гинекологии, и большинство специалистов в этой области являются его членами. Он выпускает Руководящие принципы Green-top, которые включают диагностику и ведение внематочной беременности (Руководство Green-top № 21).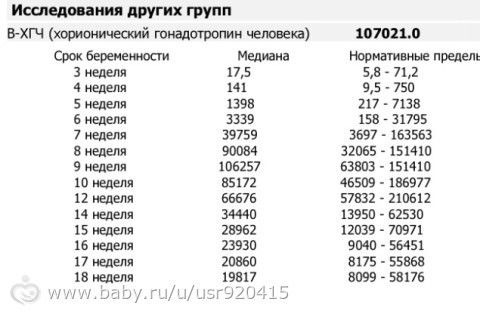


 Это патологическое состояние подтверждается на ультразвуковом исследовании органов малого таза. Замершая беременность является абсолютным показанием для полного медикаментозного или хирургического удаления содержимого маточной полости, если до этого времени прекратившая развитие беременность сама не отторглась из матки;
Это патологическое состояние подтверждается на ультразвуковом исследовании органов малого таза. Замершая беременность является абсолютным показанием для полного медикаментозного или хирургического удаления содержимого маточной полости, если до этого времени прекратившая развитие беременность сама не отторглась из матки;