Полиомиелит – острое вирусное инфекционное заболевание
Полиомиелит — желудочно-кишечная вирусная инфекция, осложнением которой могут быть параличи.
Имеется два типа вакцины против полиомиелита:
- Инактивированная полиомиелитная вакцина (ИПВ), содержащая убитый полиовирус (вводится внутримышечно)
- Оральная полиомиелитная вакцина (OПВ), содержит ослабленный живой полиовирус. Вводится через рот. Это наиболее часто используемая вакцина против полиомиелита сегодня.
План вакцинации против полиомиелита
Вакцинация против полиомиелита является обязательным условием при устройстве ребенка в детский сад. Согласно календарю прививок первые три вакцинации проводятся ИПВ, последующие – ОПВ. Помимо вакцинации и ревакцинации детей, проводятся ревакцинации взрослых, в случае, если они выезжают в опасные по полиомиелиту районы.
В настоящее время, под эгидой ВОЗ, реализуется программа по искоренению полиомиелита на земле.
Вакцинация детей согласно календарю прививок:
| Вакцинация | Возраст |
|---|---|
| Первая вакцинация (ИПВ) |
3 месяца |
Вторая вакцинация |
4,5 месяца |
Третья вакцинация |
6 месяцев |
Первая ревакцинация |
18 месяцев |
Вторая Ревакцинация |
20 месяцев |
Третья ревакцинация |
14 лет |
Когда вакцинация откладывается?
Если у новорожденного имеют место нарушения иммунитета (в этом случае обязательна вакцинация ИПВ). Дети с иммунными нарушениями должны избегать контакта с любым, кто получил живой вирус в виде OПВ, в течение двух недель после прививки. Обе вакцины практически не имеют серьезных побочных эффектов.
Дети с иммунными нарушениями должны избегать контакта с любым, кто получил живой вирус в виде OПВ, в течение двух недель после прививки. Обе вакцины практически не имеют серьезных побочных эффектов.
Данная публикация подготовлена специалистами в области иммунопрофилактики, сотрудниками Кафедры инфекционных болезней у детей (Ассоциация педиатров-инфекционистов) ГБОУ ВПО РНИМУ имени Н.И. Пирогова Минздравсоцразвития России с использованием материалов Федеральной службы по надзору в сфере защиты прав потребителей и благополучия человека, Территориального управления Роспотребнадзора по городу Москве, данных и рекомендаций Всемирной организации здравоохранения, а также других международных организаций.
Как вакцины изменили мир. История прививок от 18 века и до наших дней
Автор фото, Getty Images
Подпись к фото,Так проходила вакцинация от бешенства в парижском Институте Пастера в начале ХХ века
Пандемия Covid-19 заставила человечество вспомнить, как опасны и разрушительны бывают вспышки инфекционных болезней, и как вакцины делаются в таких случаях единственной надеждой на возврат к нормальной жизни.
Коронавирус — не первый враг, оружием против которого должна стать массовая вакцинация. Сотням миллионов людей во всем мире посчастливилось остаться в живых, потому что нашлась управа на невидимых убийц, терроризировавших мир. Конечно, если они жили там, где есть доступ к медицинской помощи.
Вот несколько примеров того, как вакцины изменили жизнь людей.
Оспа
Оспопрививание — пожалуй, самая большая история успеха в этой области.
Только в XX веке эта чрезвычайно заразная вирусная болезнь погубила больше 300 миллионов человек. Количество жертв в более ранние эпохи не поддается учету.
Порядка 30% заразившихся оспой умирали, нередко в муках, потому что все их тело покрывалось гнойными нарывами. Остальные слепли или оставались на всю жизнь с ужасными отметинами на коже.
Автор фото, Reuters
На протяжении столетий люди отчаянно искали средство от оспы — и в конце концов, создали первую вакцину.
Идея, что искусственно вызванная слабая форма заболевания способна создать у человека иммунитет, родилась, вероятно, в Китае. Согласно источникам, уже около 1000 года люди там вдыхали через нос порошок из мелко истолченных струпьев оспенных больных или вставляли в уши кусочки ваты, вымоченные в оспенном гное.
Автор фото, Getty Images
Подпись к фото,От оспы люди слепли, умирали, на теле оставались шрамы
В Африке при помощи иголки протаскивали через кожу пропитанную гноем нитку.
В Британии XVIII века оспопрививание горячо пропагандировала знаменитая аристократка и интеллектуалка леди Мэри Монтегю, сама в молодости переболевшая оспой и познакомившаяся с соответствующими практиками в Турции, где ее муж служил послом.
Надежностью метод не отличался. Примерно каждый тридцатый пациент в результате заболевал оспой в тяжелой форме и погибал.
Между тем английские фермеры давно заметили, что коровья оспа для человека заразна, но не смертельна. Изучив это явление, врач Эдвард Дженнер создал на основе коровьей оспы надежную и безопасную вакцину.
Изучив это явление, врач Эдвард Дженнер создал на основе коровьей оспы надежную и безопасную вакцину.
14 мая 1796 года Дженнер привил ею восьмилетнего фермерского сына Джеймса Фиппса, впоследствии дожившего до старости, а спустя два года выпустил знаменитую брошюру «Исследование причин и действие коровьей оспы» — за собственный счет, поскольку Королевское научное общество отнеслось к методу Дженнера с недоверием.
Сомнения отпали, когда военнослужащих британской армии и флота привили от оспы в приказном порядке, и ни с кем худого не случилось.
Почти через сто лет Луи Пастер из уважения к Дженнеру предложил назвать основанные на принципе создания искусственного иммунитета препараты вакцинами: от латинского vacca — «корова».
Автор фото, Getty Images
Подпись к фото,Эдвард Дженнер прививает мальчику неопасный для человека вирус коровьей оспы
В бедных странах оспа продолжала свирепствовать еще полтораста с лишним лет.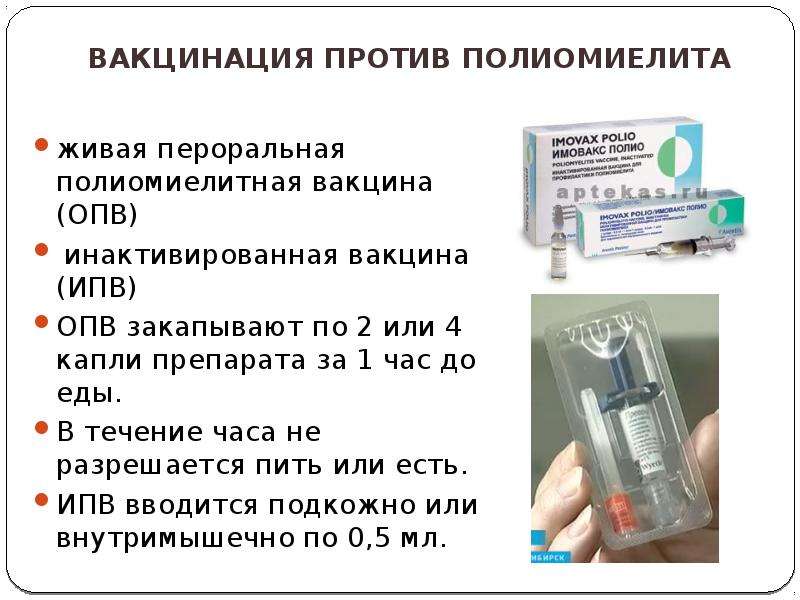 Практически покончить с ней помогла программа массированного оспопрививания ВОЗ, стартовавшая в 1967 году.
Практически покончить с ней помогла программа массированного оспопрививания ВОЗ, стартовавшая в 1967 году.
Автор фото, Getty Images
Подпись к фото,Появление дешевых игл помогло ускорить массовую вакцинацию
Считается, что для выработки коллективного иммунитета необходимо привить 80% населения. Вакцинировать несколько миллиардов человек было невозможно.
Зато достаточно эффективной оказалась тактика точечной иммунизации, впервые опробованная в восточной Нигерии: оперативно выявлять очаги оспы и прививать соседних жителей. Искоренить оспу в регионе с населением в 12 миллионов человек удалось, сделав всего 750 тысяч прививок.
В настоящее время живые вирусы оспы остались лишь в двух местах на Земле: лабораториях высшего уровня защиты в России и США.
Полиомиелит
Эта болезнь убила намного меньше людей, чем оспа, зато куда более жестока к выжившим.
Заражаются ею в основном в детстве. Вирус проникает в организм через рот, затем попадает в кровь и поражает нервную систему, часто вызывая неизлечимый паралич. По большей части он поражает ноги, но каждый десятый пациент умирает от удушья в результате паралича легочных мышц.
Вирус проникает в организм через рот, затем попадает в кровь и поражает нервную систему, часто вызывая неизлечимый паралич. По большей части он поражает ноги, но каждый десятый пациент умирает от удушья в результате паралича легочных мышц.
Автор фото, Getty Images
Подпись к фото,Специальный прибор «железные легкие»: человек ложится внутрь капсулы, и она как бы дышит за него, сам он при этом абсолютно обездвижен
Единственной надеждой таких больных оставалась искусственная вентиляция легких внутри специальных камер, созданных в 1920-х годах, получивших название «Железные легкие». В этих металлических коконах люди проводили недели, иногда — всю оставшуюся им жизнь.
Поскольку полиомиелит, в отличие от оспы, не имеет внешних признаков, его инфекционная природа была установлена лишь в 1905 году шведским врачом Иваром Викманом.
К тому времени улучшение качества питьевой воды в больших городах уменьшило как общее количество случаев полиомиелита, так и процент людей, имевших иммунитет к нему. Вспышки болезни сделались более заметными.
Вспышки болезни сделались более заметными.
Автор фото, Getty Images
Подпись к фото,Согласно данным ВОЗ, полиомиелит поражает, в основном, детей в возрасте до 5 лет.
Существовало мнение, впоследствии оказавшееся неверным, что полиомиелит — проблема в основном развитых стран.
В 1952 году американский врач Джонас Салк создал вакцину от полиомиелита. В 1961 году его коллега Альберт Сейбин придумал улучшенную версию, которую можно было глотать, а не получать в виде инъекции. Заболеваемость в США и Европе резко пошла на спад.
С прививками от полиомиелита связана одна из самых страшных ошибок в истории вакцинирования. В 1955 году американская фирма Cutter Laboratories по ошибке выпустила более ста тысяч доз препарата, содержавших живой вирус полиомиелита. Десять детей скончались и 160 были парализованы на всю жизнь.
A в 1988 году ВОЗ объявила о начале программы по искоренению полиомиелита во всем мире. В 1994 году свободными от болезни, прозванной «ужасом родителей», были объявлены США, в 2000-м Китай, Япония и Южная Корея, в 2002-м Европа, в 2014-м Юго-Восточная Азия.
Автор фото, Reuters
Подпись к фото,Эндемическая передача вируса продолжается в Афганистане, Нигерии и Пакистане.
По экспертным оценкам, благодаря вакцине от полиомиелита в мире остались в живых полтора миллиона человек и 18 миллионов могут ходить.
Сейчас полиомиелит дает о себе знать только в Афганистане, Пакистане и Нигерии, количество случаев исчисляется десятками в год.
Корь
Вакцинация от кори является примером одновременно и успеха, и неудачи.
Вспышка лихорадки Эбола в Африке, привлекшая внимание всего мира, погубила около 20 тысяч человек. Корь в прошлом году тихо убила 207,5 тысячи, хотя вакцина от нее существует с 1963 года.
Автор фото, Getty Images
Подпись к фото,Отказ от прививки — основная причина роста заболеваемости корью
Чрезвычайно заразный вирус распространяется с капельками слюны при кашле и чихании или при прямом контакте и вызывает высокую температуру и сыпь, в тяжелых случаях, угрожающих жизни пациента, — диарею, пневмонию и воспаление оболочек мозга.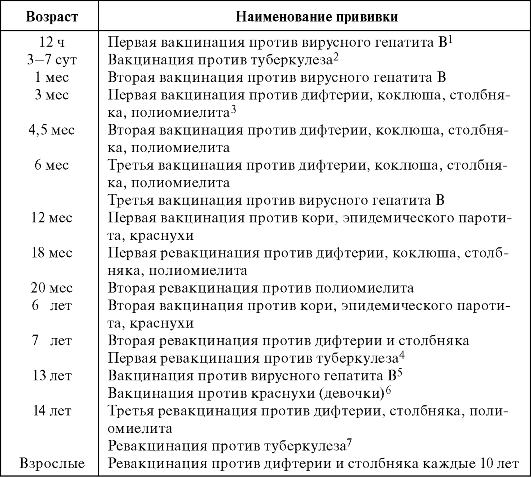
До изобретения вакцины корь уносила в среднем 2,6 миллиона жизней в год. Но побороть ее полностью не удалось, так как из-за высокой заразности коллективный иммунитет наступает, только когда привиты 95% людей.
В США и Европе заболеваемость корью в последние годы снова стала расти из-за взглядов «антипрививочников», широко распространяющихся благодаря социальным сетям.
Толчок им дал британский медик Эндрю Уэйкфилд опубликованной в 1998 году нашумевшей статьей о том, что комбинированная прививка от кори, свинки и краснухи якобы вызывает у детей аутизм. Хотя данные статьи позднее были опровергнуты, а сам Уэйкфилд лишен лицензии врача за научную недобросовестность, посеянные им семена дали всходы.
Автор фото, Reuters
Подпись к фото,В 26 государствах плановые прививки от кори для 94 млн человек были отложены из-за карантина, а возобновлены лишь в восьми из них (Бразилии, Непале, Филиппинах, ЮАР, Демократической республике Конго, Нигерии, Эфиопии и Сомали).
Если в развитых странах заболевшие корью все-таки умирают сравнительно редко, то в Африке дело обстоит хуже. Вспышка кори в Демократической Республике Конго в прошлом году унесла жизни более чем семи тысяч человек, в основном детей.
Главной проблемой в развивающихся странах являются не предрассудки, а нехватка вакцины и отсутствие медицинской инфраструктуры, особенно в удаленных местах. ВОЗ запросила у государств-членов ООН 255 миллионов долларов дополнительное финансирования на вакцинацию от кори.
Малярия
Ученые считают, что люди болели малярией, также известной как болотная лихорадка, с доисторических времен.
И сегодня примерно половина человечества рискует заразиться малярией, а 400 тысяч человек ежегодно умирают от нее.
Примерно половина всех смертей от малярии приходится на Африку.
Автор фото, Getty Images
Подпись к фото,Возбудителями малярии являются простейшие из рода Plasmodium. Эти паразиты распространяются малярийными комарами, кусающими человека.
Эти паразиты распространяются малярийными комарами, кусающими человека.
Болезнь вызывает одноклеточная бактерия-паразит, малярийный плазмодий, проникающая в кровь человека, когда его кусает малярийный комар.
Основными способами борьба с малярией являются осушение болот, где разводятся комары, противомоскитные сетки и лекарства, подавляющие болезнь на ранней стадии — причем имеются данные, что плазмодий начал приобретать к ним устойчивость.
Автор фото, Getty Images
Подпись к фото,Малярия остается одной из старейших и серьезнейших причин смертности, особенно детской. Ежегодно этой болезнью заболевают более 200 миллионов человек.
Вакцины от малярии, формирующей иммунитет, создать пока не удалось, несмотря на 32 года интенсивной работы и затраченные 700 миллионов долларов.
Единственный опытный образец проходит испытания в Гане, Малави и Кении, которые должны завершиться в 2023 году. Пока, по имеющимся данным, он защищает от малярии в среднем в 40% случаев и на срок не выше четырех лет — очень слабые показатели по сравнению с вакцинами от других болезней. При этом необходимо сделать не одну или две, а целых четыре прививки.
При этом необходимо сделать не одну или две, а целых четыре прививки.
Специалисты выражают сдержанный оптимизм, но предупреждают, что панацеей от малярии вакцина вряд ли станет.
Вакцинация против полиомиелита – Гармония здоровья
Полиомиелит является высоко инфекционной вирусной болезнью, поражающей, в основном, детей раннего возраста, и вызывается одним из трех серотипов полиовируса (1,2 или 3). Он поражает нервную систему и за считанные часы может привести к общему параличу. Вирус передается от человека человеку преимущественно фекально-оральным путем или, реже, через какой-либо обычный носитель инфекции (например, загрязненную воду или продукты питания) и размножается в кишечнике.
Инкубационный период составляет 7-10 дней (колеблется от 4 до 35 дней).
Первыми симптомами являются лихорадка, усталость, головная боль, рвота и боли в конечностях. В некоторых случаях (приблизительно в 4 %) вместе с эти симптомам заболевания развиваются признаки раздражения мозговых оболочек, ригидность шеи.
В одном из 200 случаев инфицирования развивается острый вялый паралич (обычно ног). Стойкий необратимый паралич и возникающие в результате него деформации нижних конечностей являются обычным последствием заболевания.
Полиомиелит опасен и другими осложнениями: пневмония, ателектазы легких, интерстициальный миокардит; иногда развиваются тяжелые желудочно-кишечные расстройства с кровотечением, язвами, прободением.
5-10% из числа парализованных из-за полиомиелита детей умирают вследствие наступающего паралича дыхательных мышц. Летальность среди заболевших паралитическим полиомиелитом подростков и взрослых составляет от 15 до 30%.
Полиомиелит неизлечим, его можно только предотвратить.
Имеется два вида вакцин для предотвращения полиомиелита — живая оральная полиовакцина (ОПВ) и инактивированная полиовакцина (ИПВ).
ИПВ считается высоко безопасной вакциной независимо от того, вводится ли она самостоятельно или в комбинации с другими вакцинами.
ОПВ обеспечивает необходимую защиту детей от полиомиелита. В случае ее неоднократного применения она защищает ребенка пожизненно.
Согласно Национальному календарю прививок, первая прививка ИПВ проводится начиная с 3 месяцев, вторая – в 4,5 месяца, 3-я прививка курса первичной вакцинации делается в 6 месяцев живой полиомиелитной вакциной. Ревакцинации против полиомиелита проводятся в соответствии с календарем также ОПВ: первая – в 18 месяцев, вторая – в 20 месяцев, третья – в 14 лет.
Многопрофильная поликлиника «Гармония здоровья»

Уточнить наличие вакцины и записаться на прием Вы можете
по телефону 8 (4722) 32-80-40.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА.
Прививки первого года жизни | Сургутская городская клиническая поликлиника № 4
Возраст ребенка | Тип вакцины |
Новорожденные дети (первые 12 часов после рождения) | Делается первая прививка от вирусного гепатита В. |
Новорожденные дети (первые 3-7 дней после рождения) | Прививка против туберкулеза — БЦЖ (сокращение от Бацилла Кальметта — Герена).
|
1 месяц | 2ая прививка против вирусного гепатита B. |
2 месяца | 1ая вакцина против пневмококковой инфекции у детей. |
3 месяца | Первая прививка против дифтерии, коклюша, столбняка — прививка АКДС + прививка от полиомиелита. Первая вакцинация против гемофильной инфекции у детей. |
4,5 месяца | 2ая прививка против дифтерии, коклюша, столбняка — АКДС + прививка полиомиелита. 2ая вакцина против гемофильной инфекции. 2я прививка против пневмококковой инфекции. |
6 месяцев | 3я прививка против дифтерии, коклюша, столбняка — АКДС + прививка от полиомиелита. 3я вакцинация против вирусного гепатита B. 3я вакцинация против гемофильной инфекции. |
12 месяцев | Прививка против кори, краснухи и паротита. 4ая вакцинация против вирусного гепатита В. |
Какие могут быть противопоказания при проведении прививок?
Факторы, которые могут стать причиной отмены или переноса прививки, делятся на абсолютные и относительные.
- Тяжелые аллергические реакции на препарат – отеки и покраснения размером больше 8 см в области укола, повышение температуры до 40 ºС, анафилактический шок, судороги.
- Иммунодефицит. В этом случае возможна замена препаратов с живыми возбудителями инактивированными препаратами. Однако следует помнить, что эффективность последних может быть ниже.
К относительным факторам относят те, при которых вакцинация может быть небезопасной или не принесет эффекта:
- ОРВИ. Прививку рекомендуется перенести до выздоровления.
- Заболевания сердца, почек, диабет. Прививку можно проводить только после разрешения специалиста.
- Недоношенность. Обычно прививку можно проводить после набора ребенком нормального веса.
Следует иметь в виду, что такие реакции, как небольшое покраснение, болезненность и припухлость в места укола, повышение температуры, являются нормальными и проходят спустя несколько дней после процедуры. Также после прививок от кори и краснухи могут наблюдаться слабые симптомы, характерные для этих заболеваний – сыпь, насморк и кашель.
Также после прививок от кори и краснухи могут наблюдаться слабые симптомы, характерные для этих заболеваний – сыпь, насморк и кашель.
Почему же стоит сделать прививку малышу.
Гепатит B
Острое вирусное заболевание, поражающее печень. Оно опасно, прежде всего, своими осложнениями, такими, как цирроз. Прививка от гепатита обычно делается уже в первый день жизни. Препарат для вакцинации состоит из белков вируса гепатита B. На первом году жизни проводится от трех до четырех процедур, которые защищают организм вплоть до восьмилетнего возраста.
Есть две категории детей – те, которые находятся в группе риска, и все остальные. Обычно детям делают три процедуры. К группе риска относятся дети, чьи матери болеют гепатитом или являются вирусоносителями. Для них предусмотрен ускоренный график по сравнению с обычными детьми и добавлена дополнительная четвертая процедура.
Туберкулез
Тяжелая хроническая болезнь, поражающая в первую очередь легкие и дающая осложнения на костные ткани и мозг.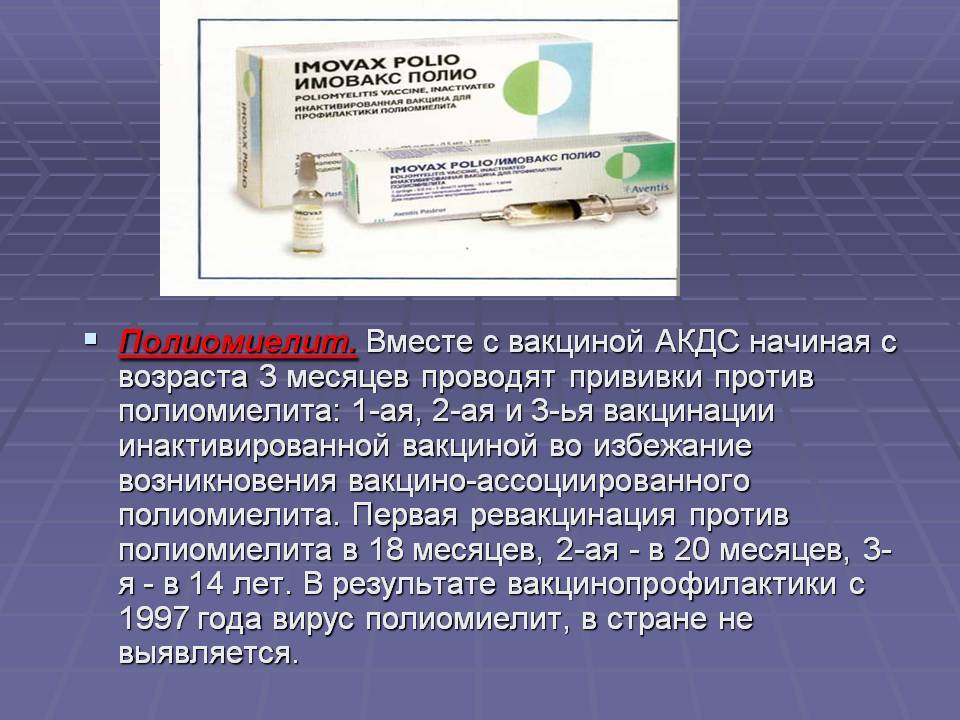 В препарате для вакцинации содержатся ослабленные бактерии бычьего туберкулеза, не вызывающие у человека заболевания. В первый год жизни проводится единственная прививка, которая дает иммунитет до семилетнего возраста. Недоношенным или имеющим малый вес детям проводится вакцинирование при помощи специальной педиатрической версии препарата, содержащей меньшее количество бактерий. В том случае, если иммунитет оказывается слишком слабым (что определяется при помощи пробы Манту), то после года проводится повторная прививка.
В препарате для вакцинации содержатся ослабленные бактерии бычьего туберкулеза, не вызывающие у человека заболевания. В первый год жизни проводится единственная прививка, которая дает иммунитет до семилетнего возраста. Недоношенным или имеющим малый вес детям проводится вакцинирование при помощи специальной педиатрической версии препарата, содержащей меньшее количество бактерий. В том случае, если иммунитет оказывается слишком слабым (что определяется при помощи пробы Манту), то после года проводится повторная прививка.
Коклюш, дифтерия и столбняк
Эти болезни опасны теми токсинами, которые вырабатывают микроорганизмы-возбудители. Смертность среди новорожденных от этих заболеваний чрезвычайно высока. Против этих болезней разработан комплексный препарат (АКДС), содержащий токсины дифтерии и столбняка в небольшой концентрации и инактивированную коклюшную палочку. Эти компоненты позволяют организму выработать иммунитет к болезням. Первая процедура вакцинации против этих заболеваний проводится в самом начале четвертого месяца жизни, а последняя – в возрасте шести месяцев. Всего в первый год жизни должно быть сделано три процедуры.
Всего в первый год жизни должно быть сделано три процедуры.
Гемофильная инфекция
Острое заболевание, вызываемое гемофильной палочкой. Оно поражает ЦНС, органы дыхания и может приводить к возникновению очагов гноя. Препарат для вакцинации от гемофильной инфекции содержит погибшие микроорганизмы, не вызывающие заболевания. В течение первого года делается три прививки от гемофильной инфекции.
Полиомиелит
Тяжелое инфекционное заболевание, поражающее центральную нервную систему, эндокринную систему, ЖКТ. Для болезни характерна высокая летальность. Одним из осложнений полиомиелита является паралич. Существует два варианта вакцины от полиомиелита. Один из них содержит живые, но ослабленные вирусы полиомиелита, а другой (инактивированный) – лишь белки вирусов. Первые две вакцинации проводятся инактивированным препаратом, а далее используется живая оральная полиовакцина. В течение первого года проводятся три процедуры вакцинации от полиомиелита, которые формируют иммунитет до десятилетнего возраста.
Корь, краснуха, паротит
Протекают у детей в тяжелой форме и опасны своими осложнениями. В препарате для вакцинации содержатся ослабленные вирусы-возбудители. От них невозможно заразиться, но их введение вызывает полноценную ответную иммунную реакцию организма. Препарат вводится один раз в возрасте одного года. Действие продолжается до пяти лет.
Иммунизация против полиомиелита
Полиомиелит – тяжелое инфекционное заболевание, вызываемое вирусами полиомиелита типов 1,2,3 и поражающее преимущественно детей раннего и среднего возраста. Последствиями тяжелой формы полиомиелита являются паралич конечностей и инвалидизация.
Полиомиелит — болезнь весьма древняя. Так, в Древнем Египте обнаружены мумии с костными деформациями, типичными для полиомиелита (4 век до нашей эры). Свидетельством распространения полиомиелита в Древнем Египте является также найденное в одном из храмов Мемфиса настенное изображение жреца с атрофированной и деформированной ногой — характерным последствием паралитического полиомиелита (2 век до нашей эры).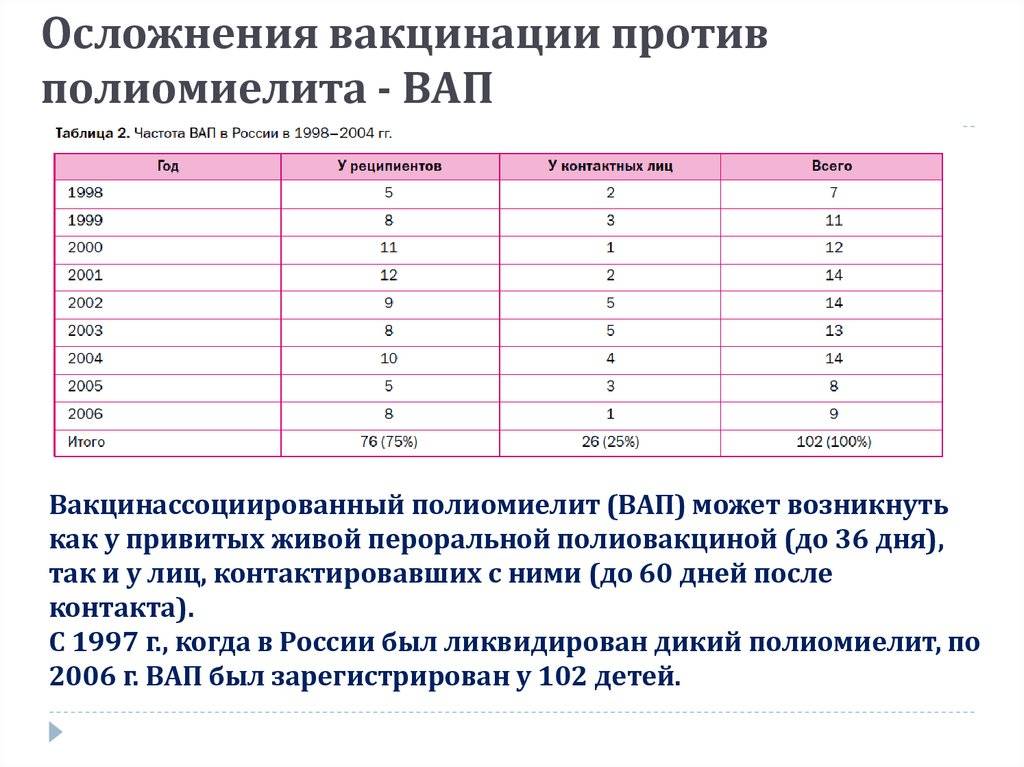
Гиппократ (4 век до нашей эры) описывает вспышку паралитических заболеваний, соответствующих по клинической картине заболеванию полиомиелит (атрофия парализованных конечностей).
В конце XX века полиомиелит у детей был очень распространен во всем мире. Ежедневно он вызывал паралич у тысячи малышей. Поэтому в 1988 году Всемирная Организация Здравоохранения с участием правительств большинства стран создала Глобальную инициативу по ликвидации полиомиелита. Это помогло за 20 лет снизить заболеваемость во всем мире почти на 99%.
В 50-е годы в мире и в нашей стране начался резкий подъем заболеваемости полиомиелитом, количество паралитических форм в России достигло в 1958 году 10363 случаев. Только массовая иммунизация детей в 1959-1960 годах привела к резкому снижению заболеваемости (в 210 раз). В 1995 году был вновь отмечен подъем заболеваемости полиомиелитом в Чеченской Республике, где была зарегистрирована вспышка полиомиелита, вызванная диким полиовирусом, возникшая в результате социальной нестабильности на этой территории и ослабления прививочной работы. В 2010 году в России были выявлены 14 случаев полиомиелита, вызванного диким вирусом 1-го типа, которые были занесены из Таджикистана. В Тульской области последний случай полиомиелита (вакциноассоциированного) зарегистрирован в 2004 году.
В 2010 году в России были выявлены 14 случаев полиомиелита, вызванного диким вирусом 1-го типа, которые были занесены из Таджикистана. В Тульской области последний случай полиомиелита (вакциноассоциированного) зарегистрирован в 2004 году.
Источником инфекции при полиомиелите является человек (больной или вирусоноситель). Выделение вируса в окружающую среду с отделяемым из носоглотки и с фекалиями начинается в инкубационный период (период от проникновения вируса в организм человека до первых клинических признаков), который продолжается в среднем 5-12 дней. После появления первых симптомов заболевания вирус продолжает выделяться с фекалиями. Поэтому главное значение имеет фекально-оральный механизм передачи инфекции через загрязненные фекалиями воду и пищевые продукты. Выделяют две формы заболевания: паралитическую и непаралитическую.
В 1988 году на 41-й сессии Всемирной ассамблеи здравоохранения была принята резолюция о ликвидации полиомиелита в мире. Это положило начало Глобальной инициативе по ликвидации полиомиелита (ГИЛП). В 1994 году Американский регион ВОЗ был сертифицирован как свободный от полиомиелита. За ним последовали в 2000 году Регион ВОЗ для стран Западной части Тихого океана и в июне 2002 года Европейский регион ВОЗ.
В 1994 году Американский регион ВОЗ был сертифицирован как свободный от полиомиелита. За ним последовали в 2000 году Регион ВОЗ для стран Западной части Тихого океана и в июне 2002 года Европейский регион ВОЗ.
В 2016 году лишь три страны в мире — Пакистан (18 случаев), Афганистан (12 случаев), Нигерия (4 случая) – остаются эндемичными (неблагополучными) по полиомиелиту.
В 1952 году была создана убитая вакцина, применение которой позволило в сотни раз уменьшить заболеваемость полиомиелитом. В 1956 году разработана живая вакцина, которая позже была доработана М. П. Чумаковым. В 1957 году бесплатная вакцина для приема внутрь была признана Всемирной Организацией Здравоохранения (ВОЗ) наиболее действенной и простой. В России до 1970 года прививки против полиомиелита проводили каждый год, после, в связи с улучшенной обстановкой, их стали проводить 6 раз в течение первых 14 лет жизни человека.
Вакцинация детского населения против полиомиелита в России осуществляется в соответствии с Приказом министерства здравоохранения Российской Федерации от 21. 03.2014г. №125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».. Для вакцинации применяют 2 типа вакцин против полиомиелита: живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы) и инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином)
03.2014г. №125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям».. Для вакцинации применяют 2 типа вакцин против полиомиелита: живая вакцина Себина (ОПВ – содержит живые ослабленные вирусы) и инактивированная (ИПВ – содержит полиовирусы всех трех серотипов, убитых формалином)
Когда и кого прививают?
На сегодняшний день на территории РФ действует следующая схема вакцинации:
I прививка (ИПВ) – 3 месяца
II прививка (ИПВ) – 4,5 мес. (не ранее, чем через 45 дней после первой)
III прививка (ОПВ) – 6 мес. (не ранее, чем через 45 дней после второй)
I ревакцинация (ОПВ) – 18 мес.
II ревакцинация (ОПВ) – 20 мес.
III ревакцинация (ОПВ) – 14 лет
Если график иммунизации по каким-либо причинам нарушен, вакцинацию следует продолжать с учетом сделанных прививок и сохранением минимальных интервалов между ними.
Лицам, выезжающим в эндемичные по полиомиелиту регионы мира и вакцинированным в детстве любой вакциной рекомендуется введения 1 дозы ИПВ, а лицам не получившим вакцинацию или с неясным вакцинальным статусом рекомендуется полный курс ИПВ по схеме 0-1-12 (0-первая прививка, 1-вторая через один месяц от первой, 12- третья прививка через 12 месяцев от первой), а при невозможности ее проведения – схемы 0-1-2 (0 первая прививка, 1- вторая прививка через один месяц от первой, 2 –вторая прививка через два месяца от второй) или 1 доза с последующей ревакцинацией.
Чем прививают?
Вакцина от полиомиелита – это специальный препарат, который содержит убитый или сильно ослабленный вирус-возбудитель заболевания. После введения препарата в организм вирус начинается размножаться, способствуя выработке антител. За определенный период времени вирус выводится из организма, и может обеспечивать так называемую «пассивную» иммунизацию.
Сегодня существует два вида вакцин от полиомиелита: инактивированная, которая вводится посредством инъекций, а также живая оральная – препарат, который капается в рот пациенту. Оба вида прививки от полиомиелита содержат все известные типы вируса (всего их существует три), то есть полностью защищают человека от заболевания.
Инактивированные полиомиелитные вакцины (ИПВ):
— «Имовакс полио» (производитель – Бельгия). Вакцина состоит из трех инактивированных типов вируса полиомиелита. Вакцина обладает мягким действием, и разрешена для применения в любом возрасте, в том числе и у ослабленных младенцев, детей с низкой массой тела и т. д. Может использоваться в комбинации с другими вакцинами.
д. Может использоваться в комбинации с другими вакцинами.
— «Полиорикс» (производитель – Франция). По составу и механизму действия препарат аналогичен вакцине «Имовакс полио».
Комплексные вакцины:
-«Пентаксим» (производитель – Франция). Вакцина защищает организм сразу от пяти заболеваний (инфекции КДС плюс полиомиелит и гемофильная инфекция), отличается высокой степенью очистки и считается одним из лучших препаратов в Европе.
— «Инфанрикс Гекса» (производитель – Бельгия). Механизм действия этого препарата подобен действию «Пентаксима», однако следует отметить, что коклюшный компонент представлен в этом случае не тремя, а двумя антигенами. То есть, побочные эффекты при использовании прививки «Инфанрикс Гекса» могут быть сильнее.
— «Тетракок» (производитель – Франция). Комбинированная вакцина АКДС с инактивированным («убитым») коклюшным компонентом. Препарат не содержит консерванта (мертиолята), поэтому считается достаточно безопасным для здоровья.
Живые оральные полиомиелитные вакцины (ОПВ). В качестве «живой» вакцины против полиомиелита в России обычно используется вакцина, которая производится в институте им. Чумакова. Это препарат, содержащий три штамма вируса полиомиелита и специальный стабилизатор (магний хлорид). ОПВ зарубежного производства в данное время не существует, так как подобный тип вакцин в странах Европы не используется.
В качестве «живой» вакцины против полиомиелита в России обычно используется вакцина, которая производится в институте им. Чумакова. Это препарат, содержащий три штамма вируса полиомиелита и специальный стабилизатор (магний хлорид). ОПВ зарубежного производства в данное время не существует, так как подобный тип вакцин в странах Европы не используется.
В настоящее время в Российской Федерации с 26.04.2016 года по решению Всемирной Организации здравоохранения применяется: полиомиелитная пероральная двухвалентная живая, аттенуированная, 1 и 3 типов –БиВак полио.
Для чего нужна иммунизация против полиомиелита?
До тех пор пока в мире остается хоть один инфицированный ребенок, риску заражения полиомиелитом подвергаются дети во всех странах. Неспособность ликвидировать полиомиелит в этих остающихся устойчивых очагах может привести к тому, что через 10 лет в мире будет ежегодно происходить до 200 000 новых случаев заболевания.
Иммунный ответ на вакцинацию от полиомиелита во многом зависит от типа вакцины. Так, ответ организма на «живую» вакцину намного сильнее, чем на инактивированную – в этом случае уже после первой инъекции у 95% детей формируется стойкий иммунитет.
Так, ответ организма на «живую» вакцину намного сильнее, чем на инактивированную – в этом случае уже после первой инъекции у 95% детей формируется стойкий иммунитет.
Вакцинация по календарю (6 прививок) формирует у ребенка пожизненный иммунитет к полиомиелиту.
Осложнения после вакцинации против полиомиелита.
Реакция здорового малыша на вакцину против полиомиелита не бывает ярко выраженной. Препарат переносится достаточно легко и сильных осложнений не вызывает. После прививки ребенок может быть немного ослаблен, капризен и вял. Также возможен небольшой скачок температуры в пределах 37,5 С. Иногда бывает расстройство пищеварения и диарея.
Противопоказание к вакцинации.
Противопоказаниями к вакцинации являются сильные побочные эффекты на предыдущие прививки. К постоянным противопоказаниям для применения ОПВ относятся: ВИЧ, СПИД или любые другие нарушения иммунитета; злокачественные новообразования.
Временными противопоказаниями для введения обоих типов вакцин являются острые инфекционные или респираторные заболевания, а также обострение хронических болезней.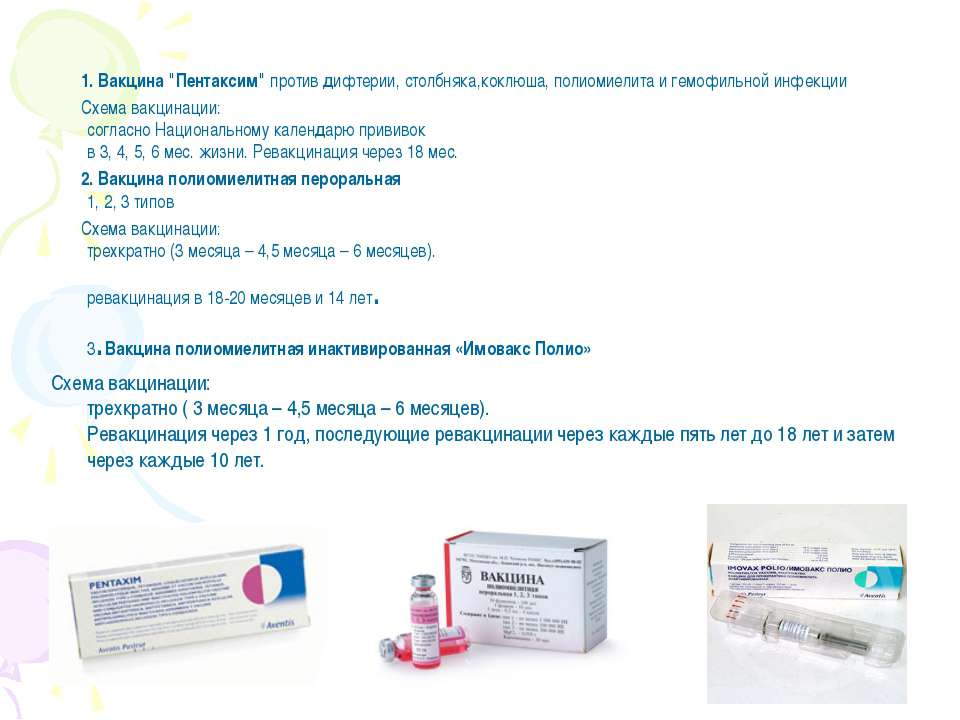 В этом случае вакцинация откладывается до нормализации состояния ребенка.
В этом случае вакцинация откладывается до нормализации состояния ребенка.
Необходимо знать, что в целях профилактики вакциноассоциированного полиомиелита, детей, не имеющих сведений об иммунизации против полиомиелита, не привитых против полиомиелита или получивших менее 3 доз полиомиелитной вакцины, при посещении организованных коллективов, разобщают с детьми, привитыми живой оральной полиомиелитной вакциной.
Информация взята с сайта http://71.rospotrebnadzor.ru/content/525/68988/
.
История вакцины, которая случайно заразила десятки тысяч детей
Вакцинацию называют одним из наиболее эффективных способов предотвращения распространения опасных заболеваний. Люди, не знакомые с историей медицины, вряд ли могут предположить, что впервые вакцинацию (один из ее видов) начали применять, вероятно, китайские медики в X веке — они боролись с оспой. Существуют и другие гипотезы на этот счет — в частности, упоминается индийская медицина. А собственно термин «вакцинация» был введен в широкий обиход лишь в 1800 году хирургом Ричардом Даннингом, выпустившим труд «Несколько наблюдений за вакцинацией».
Существуют и другие гипотезы на этот счет — в частности, упоминается индийская медицина. А собственно термин «вакцинация» был введен в широкий обиход лишь в 1800 году хирургом Ричардом Даннингом, выпустившим труд «Несколько наблюдений за вакцинацией».
Давние способы вакцинации против той же оспы (например, вдыхание измельченных тканей, которые образовались на месте возникновения оспин) сегодня покажутся, мягко говоря, странными и неприятными. Однако это часть прошлого медицины, без которого не было бы современных методов лечения и профилактики — которые, в свою очередь, спустя 500 или 1000 лет наверняка будут казаться примитивными.
В новой истории случались провалы, которые привели к трагическим последствиям — более того, поставили под угрозу саму возможность вакцинации. Не зря в прессе «Инцидент „Каттер“» (Cutter Incident) назвали «худшей биологической катастрофой в истории Америки».
Эпидемия полиомиелита и Джонас Солк
На рубеже XIX и XX веков пришла очередная напасть: в Старом и Новом Свете начала набирать силу будущая эпидемия полиомиелита — опасного и весьма заразного заболевания. К середине прошлого века возраст заболевших в США стал повышаться, как и их количество, также росло число смертей и случаев с частичным или полным параличом. Нужно было что-то срочно предпринимать, так как полиомиелит в Штатах превратился в самый пугающий фактор после атомной бомбы. Да и весь мир был по-настоящему напуган.
К середине прошлого века возраст заболевших в США стал повышаться, как и их количество, также росло число смертей и случаев с частичным или полным параличом. Нужно было что-то срочно предпринимать, так как полиомиелит в Штатах превратился в самый пугающий фактор после атомной бомбы. Да и весь мир был по-настоящему напуган.
Спасителем и национальным героем Америки стал Джонас Солк — вирусолог, чья мать родом из Минска (она оказалась в США в 12-летнем возрасте). Именно под его началом была разработана первая в мире вакцина от полиомиелита.
Солк показывал отличную успеваемость в школе, после ее окончания в 15 лет поступил в Городской колледж Нью-Йорка, где планировал заняться изучением права. Однако оказалось, что интересы парня лежат совсем в другой плоскости — в области медицины. Джонас не намеревался стать практикующим специалистом, изначально желая отдаться исследовательской работе. После окончания колледжа в 1933 году он продолжил обучение в магистратуре Нью-Йоркского университета, покинув ее в 1939-м со степенью доктора медицины.
Пройдя интернатуру, Джонас Солк начал работать с известным американским вирусологом и эпидемиологом Томасом Фрэнсисом — младшим, который до этого выступал ментором молодого ученого. Вместе они изучали вирусы гриппа, разработав в итоге эффективную вакцину, применявшуюся в основном военными.
Важно, что и Солка, и Фрэнсиса относят к пионерам разработки инактивированных вакцин. В таких применяются патогены, выращенные в лабораторных условиях и затем убитые, а не ослабленные. Почему это важно, станет понятно ниже.
В 1947 году Солк получил возможность основать собственную исследовательскую лабораторию при Питтсбургском университете. Здесь он изучал различные типы вирусов, в том числе вызывающие полиомиелит, однако финансирование было небольшим, имелись различные ограничения в плане деятельности лаборатории. Но в 1948 году (по другим данным — в 1949-м, с таймлайном по каким-то причинам есть нюансы) коллеги Солка — группа ученых под руководством Джона Эндерса — смогли культивировать полиовирус в человеческой ткани в лабораторных условиях. В этом же году Солка попросили выяснить, существуют ли другие типы вируса, помимо трех уже известных, выделив больше денег и предоставив все необходимые ресурсы — на фоне растущего страха перед полиомиелитом.
В этом же году Солка попросили выяснить, существуют ли другие типы вируса, помимо трех уже известных, выделив больше денег и предоставив все необходимые ресурсы — на фоне растущего страха перед полиомиелитом.
Ученые экспериментировали над различными типами вакцин, чаще — на базе живых и потому опасных вирусов. Солк же был нацелен использовать метод, который он применил при создании вакцины против гриппа, чтобы снизить вероятность развития болезни до минимума (точнее, исключить ее). Сложность заключалась в том, что для разработки «мертвой» вакцины требовались значительные объемы «живого» полиовируса. И именно прорыв группы Джона Эндерса (который с коллегами Томасом Веллером и Фредериком Роббинсом получил за открытие в 1954 году Нобелевку по медицине) помог Солку.
После предварительных испытаний на животных в 1952 году в 1954-м (по другим данным — в 1953-м) он начал испытания препарата на ограниченном количестве пациентов — уже инфицированных детях, — чтобы отследить уровень антител. Но до этого ученый провел опыты на себе, своей супруге и собственных детях.
Но до этого ученый провел опыты на себе, своей супруге и собственных детях.
В рамках масштабных испытаний, в которых приняли участие 1,8 млн детей в возрасте 6—9 лет, вакцину получили 420 тыс. детей, 200 тыс. досталось плацебо, 1,2 млн составляли контрольную группу. Согласно полученным данным, риск оказаться парализованным из-за полиомиелита у привитых оказался в три раза ниже, чем у не получивших вакцину. «Она работает!», — кричали заголовки газет.
Результат был ошеломляющим. И в 1955 году появилась информация: препарат безопасен, действенен и на 90% эффективен против всех трех типов полиомиелита. Однако…
Темная часть истории
Производством вакцины должны были заняться несколько компаний — чтобы обеспечить достаточное количество ее доз. Лицензию также получила и Cutter Laboratories. Как и другие фирмы, в Cutter заранее наладили производство препарата, дабы обеспечить предложение при возникшем спросе.
Образцы препарата отправили на проверку. Эксперт одного из учреждений (Национального института здравоохранения США в Бетеcде) Бернис Эдди обнаружила, что образец Cutter Laboratories вызвал у лабораторных животных развитие полиомиелита — оказалось, что в вакцине содержался живой вирус.
Эксперт одного из учреждений (Национального института здравоохранения США в Бетеcде) Бернис Эдди обнаружила, что образец Cutter Laboratories вызвал у лабораторных животных развитие полиомиелита — оказалось, что в вакцине содержался живой вирус.
Она сообщила об этом наверх — в Национальный институт аллергии и инфекционных заболеваний (NIH), — однако его директор не посчитал слова Эдди «Это будет катастрофа!» заслуживающими внимания.
И вот, после принятых тогда проверок и криков СМИ «Она работает!» вакцину Cutter отправили в медицинские учреждения. Ее получили около 120 тыс. детей (согласно другим данным, опубликованным на сайте NIH, прививку получили 200 тыс. детей, однако не исключено, что сюда включена вакцина других производителей, не только Cutter). Вскоре начали поступать сообщения о новой волне заболевших, и спустя 15 дней после начала вакцинации, 27 апреля 1955 года, препарат Cutter отозвали, дав двое суток на его возврат на склады.
6 мая процесс вакцинации остановили полностью. Следующие полторы недели ушли на повторную проверку и поиск того, нет ли в других партиях вакцины живого вируса: ведь всего в производстве препарата принимали участие пять компаний, отправивших в оборот почти 5 млн его доз.
Следующие полторы недели ушли на повторную проверку и поиск того, нет ли в других партиях вакцины живого вируса: ведь всего в производстве препарата принимали участие пять компаний, отправивших в оборот почти 5 млн его доз.
Но дело было сделано: у 40 тыс. из привитых развился абортивный полиомиелит — это самая легкая его форма. Она выражалась так: температура, боль в горле, головная боль, рвота и боль в мышцах. 51 ребенок был парализован, 5 умерли. Согласно другим данным, у 200 наблюдался паралич разной степени тяжести, 10 умерли.
Чем все закончилось?
В Cutter заявили, что процесс производства вакцины (в частности, инактивация вируса) оказался весьма сложным и что они действовали в меру своих сил. Некоторые из пострадавших подали в суд, однако эти дела ничем не закончились: все конфликты были улажены между сторонами. Тем не менее компания продолжила рост, в следующие семь лет увеличив выручку почти в три раза, и проработала на рынке до 1974-го, когда была поглощена Bayer.
А правительство США пересмотрело алгоритмы проверки новых лекарств, усилив контроль и регулирование сферы. Осенью 1955 года вакцинация от полиомиелита продолжилась. Однако считается, что именно инцидент с компанией Cutter подготовил почву для появления серьезных опасений в отношении вакцинации и, как следствие, роста в будущем армии антипрививочников, причем не только в США. К счастью, здравый смысл восторжествовал.
Другая история
В США одновременно также велась разработка вакцины с живым вирусом, однако вначале ее посчитали недостаточно безопасной и неэффективной против всех типов полиомиелита. Препаратом занимался американский иммунолог польского происхождения Альберт Сейбин.
Вакцину лицензировали на территории США лишь к 1961 году, после того как была доказана эффективность против всех трех типов полиомиелита. До этого препарат, разработанный Сейбином, выпускали в СССР для местного использования, откуда отправляли в другие страны Восточной Европы, а также Сингапур, Мексику и Нидерланды. Считается, что она помогла спасти сотни миллионов жизней.
Считается, что она помогла спасти сотни миллионов жизней.
Начиная же с 1960-х она на следующие 30 лет стала основной вакциной от полиомиелита в США, пока в 1999-м от нее не рекомендовали отказаться и вернуться к «мертвой» вакцине. Но это уже совсем другая история.
Сейчас
Считается, что полиомиелит практически полностью уничтожен, в последние пять лет фиксировались единичные случаи. 24 октября в честь дня рождения Джонаса Солка (хотя родился он 28 октября) отмечается Всемирный день борьбы с полиомиелитом.
Ученые с большой буквы
Джонас Солк и Альберт Сейбин каждый в свое время отказались от патентования разработанных ими вакцин, хотя могли бы заработать миллионы, если не миллиарды долларов. Если говорить словами Солка, их философия была такова: «Вы же не можете получить патент на Солнце».
Читайте также:
Наш канал в Telegram. Присоединяйтесь!
Есть о чем рассказать? Пишите в наш Telegram-бот. Это анонимно и быстро
Это анонимно и быстро
Перепечатка текста и фотографий Onliner без разрешения редакции запрещена. [email protected]
Полиомиелит у взрослых. Профилактика
Острая инфекционная болезнь, вызываемая одноименным вирусом, характеризующаяся поражением центральной нервной системы, прежде всего — клеток передних рогов спинного мозга, отвечающих за двигательную активность, оболочек головного и спинного мозга. Наблюдается чаще у детей и приводит к развитию паралича.
Содержание
- Полиомиелит
- Что такое полиомиелит
- Вирус полиомиелита – возбудитель болезни
- Пути заражения полиомиелитом
- Классификация полиомиелита
- Профилактика полиомиелита
- Мероприятия в очаге инфекции
- Полиомиелит у детей
- Диагностика полиомиелита у детей
- Лечение полиомиелита у детей
- Осложнения полиомиелита у детей
- Полиомиелит у взрослых
- Особенности полиомиелита у взрослых
- Последствия полиомиелита у взрослых
- Вакцинация от полиомиелита
- В каком возрасте проводится вакцинация от полиомиелита детям?
- Когда проводится ревакцинация от полиомиелита?
- Какие бывают вакцины от полиомиелита?
- Живая вакцина от полиомиелита (капли)
- Инактивированная вакцина от полиомиелита
- Можно ли делать прививку от полиомиелита с другими прививками?
- Можно ли непривитого от полиомиелита ребенка водить в детский сад?
- Реакция на прививку от полиомиелита
- Температура после прививки от полиомиелита
- Другие возможные нормальные реакции на прививку
- Осложнения прививки от полиомиелита
Полиомиелит
К одной из детских инфекций, которая очень опасна и оставляет после себя тяжелые осложнения, относится полиомиелит. Страдают ей преимущественно дошкольники, но могут болеть и старшие дети, а также взрослые. От полиомиелита можно защитить себя и своих детей, сделав прививки от этой болезни, что начинается еще на первом году жизни. Как протекает полиомиелит у детей? Так ли нужна прививка от полиомиелита? Существует ли другая профилактика полиомиелита? Какие последствия и осложнения полиомиелита бывают?
Страдают ей преимущественно дошкольники, но могут болеть и старшие дети, а также взрослые. От полиомиелита можно защитить себя и своих детей, сделав прививки от этой болезни, что начинается еще на первом году жизни. Как протекает полиомиелит у детей? Так ли нужна прививка от полиомиелита? Существует ли другая профилактика полиомиелита? Какие последствия и осложнения полиомиелита бывают?
Что такое полиомиелит
Полиомиелит – инфекция вирусной природы, в воспалительный процесс при которой вовлекается ткань нервной системы. Нервная система поражается по типу вялых параличей. Помимо неврологических признаков отмечаются симптомы интоксикации. В подавляющем большинстве случаев полиомиелит регистрируется у детей.
Вирус полиомиелита – возбудитель болезни
Вирус полиомиелита является виновником этой серьезной болезни. Называется он «полиовирус». Выделяют три типа возбудителя (полиовируса). Вирус полиомиелита относится к подгруппе энтеровирусов. Он содержит рибонуклеиновую кислоту (РНК). Вирус полиомиелита неустойчив, если его нагревать или обрабатывать дезинфицирующими средствами. Кроме того, на него не действуют антибиотики.
Он содержит рибонуклеиновую кислоту (РНК). Вирус полиомиелита неустойчив, если его нагревать или обрабатывать дезинфицирующими средствами. Кроме того, на него не действуют антибиотики.
Пути заражения полиомиелитом
Заразиться вирусом полиомиелита можно от заболевшего человека или вирусоносителя. В окружающую среду возбудитель попадает с фекалиями больного, продолжается этот процесс несколько недель. В слизи из носоглотки вирус определяется не больше двух недель. Первые пять дней больной считается особенно заразным для окружающих. Передается вирус двумя путями: фекально-оральным и воздушно-капельным, причем первый путь является ведущим.
Первичное размножение вируса происходит в пищеварительном тракте, а именно на его слизистой оболочке. Кроме того, вирус размножается в слизистой оболочке носоглотки. Далее с током крови возбудитель разносится по организму. Если он преодолеет барьер с центральной нервной системой, то возникнет паралитическая или менингеальная форма болезни.
Классификация полиомиелита
Как и большинство инфекционных болезней, полиомиелит имеет свою классификацию. Инфекционный процесс может быть разной степени тяжести (от легкой до тяжелой), протекать в типичной и атипичной формах. Тяжесть болезни ставится на основании выраженности симптомов интоксикации, а также характера двигательных нарушений.
Иногда болезнь протекает гладко, но в ряде случаев присоединяются осложнения, наслаиваются другие инфекции.
Профилактика полиомиелита
Вакцинация от полиомиелита является самым лучшим способом профилактики болезни. Да, бывает так, что и привитый ребенок заболевает полиомиелитом, но в таком случае болезнь протекает легко, с небольшими симптомами интоксикации.
Среди неврологических симптомов у них преобладает мышечный спазм. Легкие параличи мышц ног у привитых, заболевших полиомиелитом, тоже бывают, они проявляется прихрамыванием, мышечной слабостью. Однако данные симптомы быстро проходят, а более долго сохраняется гипотония мышц. Стойкие осложнения полиомиелита для привитых детей не характерны.
Стойкие осложнения полиомиелита для привитых детей не характерны.
К неспецифическим методам профилактики относится соблюдение личной гигиены, мытье рук после посещения туалета и перед едой, ограничение контактов с заболевшим.
Мероприятия в очаге инфекции
Как только врач или фельдшер выявляет больного с полиомиелитом, он должен передать экстренное извещение в Центр гигиены и эпидемиологии. Сам заболевший изолируется на срок от 3 недель до 40 дней. После того, как больной госпитализируется, в очаге проводится дезинфекция.
Всем контактировавшим детям в возрасте до 7 лет проводится экстренная иммунизация. Можно ли делать прививку от болезни «полиомиелит» экстренно тем детям, которые были ранее уже привиты от данной инфекции? Ее делать нужно обязательно, однократно. Это не зависит от того, как был привит ребенок ранее. Однако от момента последней вакцинации должно пройти не менее 6 недель.
Если же экстренная вакцинация окажется первой от полиомиелита, то последующие прививки проводятся с необходимыми интервалами.
Полиомиелит у детей
Полиомиелит у детей протекает в различных формах. Не всегда удается поставить диагноз, так как признаки могут быть неспецифические. Родители могут и не узнать о том, что ребенок перенес полиомиелит. Однако встречаются очень тяжелые формы болезни, с классическими неврологическими симптомами, по которым опытный врач обязательно заподозрит заражение вирусом полиомиелита.
Скрытый (инкубационный) период инфекции длится от 5 дней до 5 недель. В среднем он продолжается около двух недель. При болезни «полиомиелит» симптомы зависят от формы инфекции, которых выделяется несколько.
- Инаппарантная форма инфекции
Другими словами, эту форму инфекции можно назвать здоровым вирусоносительством. Поставить такой диагноз можно только лабораторно. Такая форма болезни имеет скорее научный интерес, так как сам носитель вируса ни на что не жалуется и для окружающих он ничем не опасен. Вирус так и остается в кишечнике и не выходит за его пределы.
- Абортивная форма болезни
Заподозрить при этой форме полиомиелит очень сложно, так как типичных симптомов болезни нет, вся инфекция скрывается под маской острого респираторного заболевания (ОРЗ). У ребенка появляются небольшое повышение температуры, слабость, снижение аппетита, кашель, насморк, дискомфорт в горле, расстройства кишечника. Никаких неврологических симптомов полиомиелита не наблюдается. Ребенок постепенно сам выздоравливает, ему требуется лишь несложное симптоматическое лечение.
- Непаралитический полиомиелит (менингеальная форма)
Болезнь протекает в виде серозного менингита. Характерно острое начало болезни, при котором ребенку очень быстро становится плохо. Его беспокоят головные боли, высокая температура, частая рвота. При осмотре врач или фельдшер фиксируют у больного положительные менингеальные симптомы, являющиеся одним из критериев того, что у ребенка воспалились оболочки головного мозга.
При данной форме болезни «полиомиелит» симптомы яркие, есть признаки вовлечения в процесс нервной системы. Беспокоит болезненность по ходу нервных стволов. Больному ребенку тяжело, он отказывается от еды, почти все время лежит, спит, часто плачет. Могут отмечаться подергивания мышц. Это характерно для первых дней болезни. Могут быть некоторые глазные симптомы. Параличей при этой форме полиомиелита у детей не встречается. Ребенок полностью выздоравливает.
Беспокоит болезненность по ходу нервных стволов. Больному ребенку тяжело, он отказывается от еды, почти все время лежит, спит, часто плачет. Могут отмечаться подергивания мышц. Это характерно для первых дней болезни. Могут быть некоторые глазные симптомы. Параличей при этой форме полиомиелита у детей не встречается. Ребенок полностью выздоравливает.
- Паралитический полиомиелит
Симптомы полиомиелита при данной форме болезни еще более яркие, они меняются в разных периодах болезни. Всего принято выделять четыре периода паралитического полиомиелита.
Препаралитический период болезни продолжается от одного до шести дней. Начинается болезнь с ярко выраженных симптомов интоксикации и высокой температуры. Иногда появляются признаки расстройства пищеварительного тракта в виде запора или поноса. У ряда заболевших малышей присутствуют катаральные симптомы (боль в горле, насморк, кашель).
Спустя пару дней у ребенка появляются неврологические симптомы: отмечаются боли в спине, руках, ногах, увеличивается чувствительность к разным раздражителям, становится положительными симптомы раздражения мозговых оболочек. Из-за столь неприятных ощущений заболевший старается лежать неподвижно.
Из-за столь неприятных ощущений заболевший старается лежать неподвижно.
Паралитический период продолжается от пары часов до двух недель. Его признаки варьируют от конкретного места поражения нервной системы.
При поражении нейронов, находящихся в передних рогах спинного мозга, которые отвечают за движение, развивается инфекция в спинальной форме. В течение недели от начала болезни возникают у ребенка параличи . Появляются они внезапно и развиваются очень быстро. По своему характеру параличи вялые, присутствует атрофия мышц. Чувствительность не изменяется. Характерно то, что больше страдают проксимальные отделы конечностей (плечо, бедро).
При полиомиелите у детей страдают не только конечности. Нередко вовлекаются в процесс межреберные мышцы и диафрагма. В таком случае присоединяются признаки недостаточности органов дыхания.
Встречается еще одна форма болезни – бульбарная. У ребенка очень выражен интоксикационный синдром, беспокоит головная боль, рвота. Очень быстро появляются неврологические нарушения: ребенок не может нормально глотать, поперхивается, негустая пища попадает в нос, изменяется оттенок голоса (сиплый, хриплый). Так как малыш не может нормально проглотить пищу и слюну, у него появляется клокочущее дыхание. В ряде случаев болезнь заходит так далеко, что повреждаются сосудодвигательный и дыхательный центры, наступает паралич диафрагмы, отчего может наступить смерть малыша.
Так как малыш не может нормально проглотить пищу и слюну, у него появляется клокочущее дыхание. В ряде случаев болезнь заходит так далеко, что повреждаются сосудодвигательный и дыхательный центры, наступает паралич диафрагмы, отчего может наступить смерть малыша.
Третья форма течения инфекции называется понтинной. В этом случае повреждается мост в головном мозге и ядра черепно-мозговых нервов, которые как раз там и располагаются. При повреждении лицевого нерва отмечается паралич мимических мышц, что проявляется асимметрией лица, разным размером глазных щелей и другими признаками.
Восстановительный период полиомиелита у детей длится долго, от одного до трех лет. Болезнь еще долго дает о себе знать, а именно: мышечный тонус долго остается сниженным, рефлексы с конечностей не вызываются, мышцы остаются атрофированными. Функции мышц восстанавливаются постепенно и неравномерно. Из-за этого последствиями полиомиелита являются различные деформации конечностей, тугоподвижность (контрактуры), отставание в росте пораженной конечности, хромота.
В периоде остаточных явлений болезни «полиомиелит» видны последствия, которые остаются с человеком на всю жизнь. Такими последствиями являются стойкие вялые параличи, деформации конечностей, укорочение рук или ног, атрофия мышц конечностей.
Диагностика полиомиелита у детей
Диагностика полиомиелита у детей основывается на данных анамнеза, осмотра больного и изучения его жалоб, а также на результатах дополнительных исследований.
Неспецифические методы диагностики полиомиелита следующие:
- Общий анализ крови
В данном анализе патологических изменений может не быть или отмечается умеренное повышение лейкоцитов за счет нейтрофилов.
- Люмбальная пункция и исследование ликвора
Одним из дополнительных методов диагностики служит изучение спинномозговой жидкости, полученной путем люмбальной пункции. Патологические изменения ликвора бывают при непаралитическом и паралитическом полиомиелите.
Спинномозговая жидкость вытекает под более высоким давлением, умеренно увеличивается цитоз (число клеток) за счет лимфоцитов, глюкоза не повышается. Белок в ликворе может увеличиваться при паралитической форме полиомиелита.
- Электромиография
Этот инструментальный метод исследования позволяет выявить поражение, локализующееся в передних рогах спинного мозга уже в первые сутки после появления первых симптомов.
- Ядерная магнитно-резонансная томография спинного мозга
Данное исследование информативно по истечении острого периода болезни, когда больной начинает восстанавливаться. На нем можно выявить атрофию спинного мозга, что зависит от уровня поражения.
Специфические методы диагностики полиомиелита направлены на выявление самого возбудителя или антител к нему. К ним относятся следующие методы:
- Вирусологическое исследование
Для этого исследования у больного забирают фекалии и ликвор. Причем требуется двукратное исследование фекалий у больного, поступившего в стационар. Материал на анализ забирают два дня подряд.
Материал на анализ забирают два дня подряд.
- Экспресс-диагностика
Для быстрой диагностики инфекции используют иммуно-флюоресцентный анализ (ИФА), с помощью которого можно определить сам вирус в испражнениях больного или его ликворе.
- Серологическое исследование
С помощью этого исследования полиомиелита выявляют антитела к вирусу полиомиелита. На анализ забирается кровь и ликвор. Исследование проводится неоднократно, так как надо определить динамику нарастания антител и определить типоспецифические антитела.
Лечение полиомиелита у детей
- В том случае, когда у ребенка подозревается полиомиелит, он госпитализируется в инфекционное отделение. Его необходимо поместить в отдельный бокс.
- Очень важно соблюдать строгий постельный режим. Ребенку необходим покой.
- В остром периоде эффективны тепловые процедуры на пораженные конечности. К ним относятся горячее укутывание, аппликации с парафином и озокеритом.

- Чтобы снять сильные болевые ощущения и облегчить симптомы интоксикации оправдано применение анальгетиков и жаропонижающих средств.
- В качестве терапии, направленной на возбудителя болезни, назначаются рекомбинантные интерфероны (чаще в таблетках или в свечах).
- Иногда назначаются мочегонные препараты, чтобы снять внутричерепное давление.
- С третьей недели болезни применяют препараты, которые улучшают нервно-мышечную проводимость (прозерин, галантамин).
- В восстановительном периоде очень важно проводить лечебную гимнастику и массаж. Также хороший эффект отмечается после санаторно-курортного лечения.
Осложнения полиомиелита у детей
Тревожная реакция на диагноз «полиомиелит» вполне обоснована, потому что родители, как правило, наслышаны о тяжелых последствиях болезни. Без последствия протекает абортивная и менингеальная формы заболевания.
При болезни полиомиелит» последствия и осложнения остаются после спинальной формы инфекции. Некоторые нарушения проходят с течением времени. Другие же остаются надолго или на всю жизнь. Самые тяжелые осложнения возникают из-за глубоких повреждений. Ребенок может остаться хромым или иметь стойкий парез или паралич лицевого нерва, а также других черепно-мозговых нервов.
Некоторые нарушения проходят с течением времени. Другие же остаются надолго или на всю жизнь. Самые тяжелые осложнения возникают из-за глубоких повреждений. Ребенок может остаться хромым или иметь стойкий парез или паралич лицевого нерва, а также других черепно-мозговых нервов.
Может случиться летальный исход у заболевшего при вовлечении в процесс жизненно-важных центров головного мозга. Нередко развивается аспирационная пневмония на фоне тяжелых дыхательных нарушений. Также отмечены такие осложнения как деструктивные процессы в легких, ателектазы.
Полиомиелит у взрослых
Полиомиелит у взрослых встречается очень редко, так как большинство людей все же прививаются от этой тяжелой инфекции еще во младенчестве. Профилактика полиомиелита в некоторых странах проводится столь эффективно, что в них уже много лет не регистрируется ни одного случая болезни.
Тем людям, которым противопоказано введение живых вакцин, профилактика полиомиелита проводится инактивированными вакцинами. Однако в ряде случаев эта инфекция у взрослых все-таки встречается.
Однако в ряде случаев эта инфекция у взрослых все-таки встречается.
Особенности полиомиелита у взрослых
Как правило, заражение полиовирусом бывает у тех взрослых, которые страдают тяжелыми иммунодефицитными состояниями, например ВИЧ-инфекцией (вирус иммунодефицита человека).Заражается ослабленный взрослый обычно от больного ребенка или же от малыша, который был недавно привит живой вакциной от полиомиелита.
Протекает болезнь с такими же симптомами, как и у детей. Иногда инфекция не распознается, так как протекает под маской ОРЗ. В других случаях происходит повреждение нервной системы, развиваются параличи и парезы конечностей, черепно-мозговых нервов, диафрагмы. Диагностика и лечение заболевания у взрослых аналогичны таковым у детей.
Последствия полиомиелита у взрослых
В большинстве случаев полиомиелит у взрослых протекает без тяжелых последствий, нарушенные функции постепенно восстанавливаются. Стойкие неврологические нарушения остаются нечасто. Летальные исходы у взрослых тоже встречаются, но все же при своевременной диагностике и лечении – это редкость.
Летальные исходы у взрослых тоже встречаются, но все же при своевременной диагностике и лечении – это редкость.
Вакцинация от полиомиелита
По прививочному календарю по правилам вакцинация от полиомиелита начинается еще в первом полугодии жизни малыша. Прививки от полиомиелита детям являются самым лучшим способом профилактики этой страшной болезни.
В каком возрасте проводится вакцинация от полиомиелита детям?
Прививка от полиомиелита детям проводится по календарю на первом году жизни. Следуя календарю, прививка от полиомиелита делается сначала в 3 месяца, затем еще два раза с интервалом в 6 недель. Иногда график иммунизации нарушается. Но в любом случае важно соблюдать временной интервал между введениями вакцин, он должен быть не менее 6 недель (между первыми тремя).
Многие родители опасаются нарушать график вакцинации и задают вопрос: «Можно ли делать прививку от болезни «полиомиелит», если у ребенка есть небольшие катаральные явления (несильный кашель, насморк)?» Нет, ребенка можно прививать не раньше 2-4 недель после выздоровления. Особенно это правило строго в случае введения ребенку живой вакцины. То, что вакцинация проводится не с помощью инъекций, а каплями, не уменьшает возможность возникновения побочных реакций и осложнений. Хотя некоторые родители ошибочно считают капли «легким» способом вакцинации.
Особенно это правило строго в случае введения ребенку живой вакцины. То, что вакцинация проводится не с помощью инъекций, а каплями, не уменьшает возможность возникновения побочных реакций и осложнений. Хотя некоторые родители ошибочно считают капли «легким» способом вакцинации.
Когда проводится ревакцинация от полиомиелита?
Ревакцинация от полиомиелита делается трижды. Два раза делается ревакцинация от полиомиелита малышам второго года жизни (в полтора года и в 20 месяцев), и заключительный раз – в 14 лет. Ревакцинация от полиомиелита осуществляется живыми вакцинами, если у ребенка нет к этому противопоказаний.
Какие бывают вакцины от полиомиелита?
Вакцины от полиомиелита бывают живые и инактивированные (убитые). В разных государствах существуют различные схемы вакцинации от полиомиелита в плане выбора живой или инактивированной вакцины. В недолгое время применяли только живую вакцину от полиомиелита. В настоящее время в нашей стране принята комбинированная схема вакцинации малышей от полиомиелита. То есть, прививка от полиомиелита детям делается как инактивированной, так и живой вакциной.
То есть, прививка от полиомиелита детям делается как инактивированной, так и живой вакциной.
Живая вакцина от полиомиелита (капли)
Если ребенка вакцинируют от инфекции «полиомиелит», прививка какими именно живыми вакцинами может быть сделана?
ОПВ – вакцина, название которой расшифровывается как «вакцина полиомиелитная пероральная». Пероральная – значит дается ребенку через рот. Кстати, это единственная прививка, которая делается детям именно таким образом. Эта вакцина производится в нашей стране.
Импортная живая вакцина от полиомиелита, которую тоже применяют в нашей стране, называется «Полио Сэбин Веро». Применяется она точно также, как и «ОПВ».
Что такое капли от полиомиелита? Капли от полиомиелита – это разговорное название живой полиомиелитной вакцины.
При вакцинации от полиомиелита капли даются ребенку следующим образом: за один час до приема пищи медсестра закапывает в рот капли (четыре капли при использовании «ОПВ» и 2 капли при применении «Полио Сэбин Веро»). Сделать это можно с помощью пипетки, специальной капельницы или шприца. Пить любую жидкость после введения капель нельзя. В течение часа после прививки малыш не кормится.
Сделать это можно с помощью пипетки, специальной капельницы или шприца. Пить любую жидкость после введения капель нельзя. В течение часа после прививки малыш не кормится.
Если при проведении вакцинации от полиомиелита каплями малыш срыгнул или его вырвало, то необходимо сразу дать ему вторую дозу вакцины от полиомиелита. При повторном срыгивании новая доза дается лишь при следующем визите на прививку.
Живая вакцина от полиомиелита делается однократно на первом году жизни (третья прививка). Затем живой вакциной проводятся все ревакцинации от полиомиелита. Часто родители выбирают импортные комбинированные вакцины сразу от нескольких болезней, в которых защита от полиовируса представлена в инактивированной форме. В таком случае ребенку делаются все три первые прививки инактивированной вакциной, а живая вводится только при ревакцинации. Это не является нарушением правил вакцинации детей.
Проведенные исследования доказывают, что даже однократная вакцинация живой вакциной формирует иммунитет от заражения полиовирусом более, чем у 90% привитых. Но повторная вакцинация оправдана, так как полиомиелит вызывается тремя разными вирусами, и единственная прививка не всегда спасает сразу от трех вирусов.
Но повторная вакцинация оправдана, так как полиомиелит вызывается тремя разными вирусами, и единственная прививка не всегда спасает сразу от трех вирусов.
Инактивированная вакцина от полиомиелита
В нашей стране в настоящее время принято делать две первые прививки от полиомиелита инактивированными вакцинами, далее применяется живая вакцина. Еще недавно была схема, когда инактивированными вакцинами делали все три прививки на первом году жизни. Стоит отметить, что до сих пор многие родители придерживаются такой старой схемы вакцинации для своих детей.
У некоторых детей есть противопоказания для вакцинации живыми вакцинами. Этим детей от такой болезни как «полиомиелит», прививка делается только убитыми вакцинами.
Первичный курс иммунизации инактивированной вакциной дает хорошую защиту от заражения полиовирусом более, чем у 96% привитых лиц. В ряде стран, в которых уже много лет не регистрируется случаев полиомиелита, прививки делаются только инактивированными вакцинами.
Есть моновакцины для профилактики полиомиелита, то есть они защищают только от этой болезни. А есть и комбинированные препараты. Примером моновакцины является препарат «Имовакс Полио».
Можно ли делать прививку от полиомиелита с другими прививками?
Современные родители нередко бояться сочетать введение нескольких вакцин в один день. Можно ли делать прививку от полиомиелита детям в один день с другими прививками?
В случае, если ребенок прививается по календарю и у него нет индивидуального графика вакцинации, то в один день ему делают прививки от следующих болезней: коклюш, столбняк, дифтерия и полиомиелит.
В ряде случаев делают ребенку или же сразу 2-3 прививки, или же просто делается комбинированная вакцина. Например, есть вакцины под названием «Тетракок», «Инфанрикс ИПВ», содержащие в себе компоненты против защиты от следующих инфекций: коклюш, столбняк, дифтерия, полиомиелит.
Недавно в графике появилась прививка от гемофильной инфекции, она делается тоже в этот же день. Разработаны вакцины, которые содержат защиту от всех этих болезней: коклюш, столбняк, дифтерия, полиомиелит и гемофильная инфекция. Примером такой вакцины является препарат «Пентаксим».
Разработаны вакцины, которые содержат защиту от всех этих болезней: коклюш, столбняк, дифтерия, полиомиелит и гемофильная инфекция. Примером такой вакцины является препарат «Пентаксим».
На первом году жизни малыша трехкратно прививают от гепатита В. Если следовать календарю, то третья прививка от гепатита В (в 6 месяцев) совпадает с последней прививкой против таких болезней, как столбняк, коклюш, дифтерия и полиомиелит.
При нарушенном графике иммунизации, прививка от гепатита В может совпасть и с другими введениями вакцин от вышеперечисленных болезней, то есть, не только в возрасте полугода.
Есть возможность использовать моновакцину от гепатита В, делая при этом дополнительный укол ребенку. Возможен другой, более щадящий способ вакцинации. Для этого используют вакцины, которые защищают от нескольких болезней, а также от гепатита В.
Вакцина «Инфанрикс Пента» защищает ребенка от следующих инфекций: коклюш, дифтерия, столбняк, гепатит В и полиомиелит. Вакцина «Инфанрикс Гекса» обеспечивает защиту от шести болезней: коклюш, дифтерия, столбняк, гемофильная инфекция, гепатит В и полиомиелит.
Вакцина «Гексавак» содержит в себе иммунные компоненты против следующих заболеваний: коклюш, столбняк, дифтерия, гемофильная инфекция, гепатит В и полиомиелит.
Иногда от гепатита В начинают или продолжают прививать на втором году жизни по разным причинам. Часть иммунизаций может совпасть с вакцинациями от полиомиелита. Поэтому вполне реальное следующее сочетание вакцин от гепатита В и полиомиелита: моновакцина от гепатита + ОПВ, а также другие комбинации.
Можно ли делать прививку от полиомиелита живой вакциной в сочетании с другими вакцинами, которые не были перечислены выше? Да, живая полиомиелитная вакцина нормально сочетается с другими вакцинами, кроме БЦЖ.
Можно ли непривитого от полиомиелита ребенка водить в детский сад?
Не все родители делают прививки своим детям. Кто-то не делает прививки из-за наличия к ним противопоказаний. Некоторые же необоснованно отказываются от прививок, считая их вредными и опасными. У непривитых детей часто случаются сложности с посещением детских учреждений. Не взять их в детский сад нельзя, все-таки прививки – дело добровольное.
Не взять их в детский сад нельзя, все-таки прививки – дело добровольное.
Однако, не привитый от полиомиелита ребенок будет отстранен временно от посещения детского учреждения, если в его коллективе окажется ребенок, которого недавно вакцинировали от этой болезни живой вакциной.
Реакция на прививку от полиомиелита
На любые прививки у человека могут быть побочные реакции и осложнения. В случае, когда малышу проведена вакцинация от болезни «полиомиелит», прививка может дать осложнения и вызвать нормальные поствакцинальные реакции. Их важно различать между собой.
Чтобы реакция на прививку от болезни «полиомиелит» не была очень выраженной, важно грамотно подходить к вопросу вакцинации и тщательно опрашивать и осматривать пациента. Важно выяснить, если ли у него аллергия на те вещества, которые входят в состав вакцин, а также посмотреть, не болеет ли он в настоящий момент острыми заболеваниями.
Температура после прививки от полиомиелита
Может ли повышаться температура после прививки от полиомиелита? Повышение температуры после прививки от полиомиелита живой вакциной не характерно.
При применении инактивированной вакцины от полиомиелита повышение температуры после прививки встречается относительно часто. Отмечается это, как правило, в первые двое суток после введения препарата.
Чаще всего отмечается лихорадка при введении комбинированных вакцин, но в них содержатся компоненты и против других инфекций. В частности, коклюшный компонент является одним из самых реактогенных, поэтому выраженность реакций может быть связана именно с ним.
Иногда повышается температура после прививки от полиомиелита, но она не связана с вакцинацией, а является лишь сигналом того, что ребенок заразился какой-либо другой сопутствующей инфекцией, иными словами, заболел.
Другие возможные нормальные реакции на прививку
Какие нормальные реакции на прививку от полиомиелита встречаются, помимо повышения температуры? Реакция на введение живой полиомиелитной вакцины у малышей и детей старшего возраста практически отсутствует.
При введении ребенку комбинированной вакцины или инактивированной моновакцины от полиомиелита, реакция организма бывает различной. Нормальной реакцией может быть легкая интоксикация (головная боль, снижение аппетита, нарушение сна), небольшое уплотнение в месте введения препарата и покраснение (не больше 8 см в диаметре), а также небольшая болезненность.
Нормальной реакцией может быть легкая интоксикация (головная боль, снижение аппетита, нарушение сна), небольшое уплотнение в месте введения препарата и покраснение (не больше 8 см в диаметре), а также небольшая болезненность.
Осложнения прививки от полиомиелита
В том случае, когда ребенку сделана вакцинация от болезни «полиомиелит», может ли прививка дать осложнения?
Какие осложнения на прививку от полиомиелита встречаются?
Возможно развитие местных осложнений на вакцинацию: гнойный воспалительный процесс в месте введения препарата, гнойное воспаление лимфатических узлов, уплотнение и краснота больше 8 см в диаметре.
Аллергические реакции на прививку от полиомиелита являются ее осложнениями. Проявляются они различными отеками, высыпаниями. Тяжелой реакцией является развитие анафилактического шока на введение препарата. Аллергические осложнения встречаются в первые сутки после иммунизации. Обычно аллергия бывает на вспомогательные вещества вакцины, которыми может быть куриный белок, стрептомицин, неомицин и другие.
Очень серьезным осложнением на прививку от полиомиелита является развитие вакциноассоциированного полиомиелита. Встречается такое осложнение у одного из 1,5-2 миллионов привитых детей. Также могут заболевать не привитые от полиомиелита дети, если они были в контакте с ребенком, которого привили живой вакциной от этой болезни. Этих детей называют контактными с детьми, привитыми живой полиомиелитной вакциной.
Вакциноассоциированный полиомиелит – это осложнение неврологического характера, которое проявляется развитием у малыша острых вялых параличей. При этом у него сохраняется чувствительность. После перенесенной болезни у ребенка остается пожизненный иммунитет.
Начинается развитие этого осложнения с 4 по 30 день после прививки у того ребенка, которого вакцинировали, и до 60 дня после прививки может заболеть не привитый от полиомиелита ребенок (то есть, контактный). Поэтому не привитые от полиомиелита дети не должны контактировать с теми детьми, которых вакцинировали от данной инфекции, в течение 8-9 недель.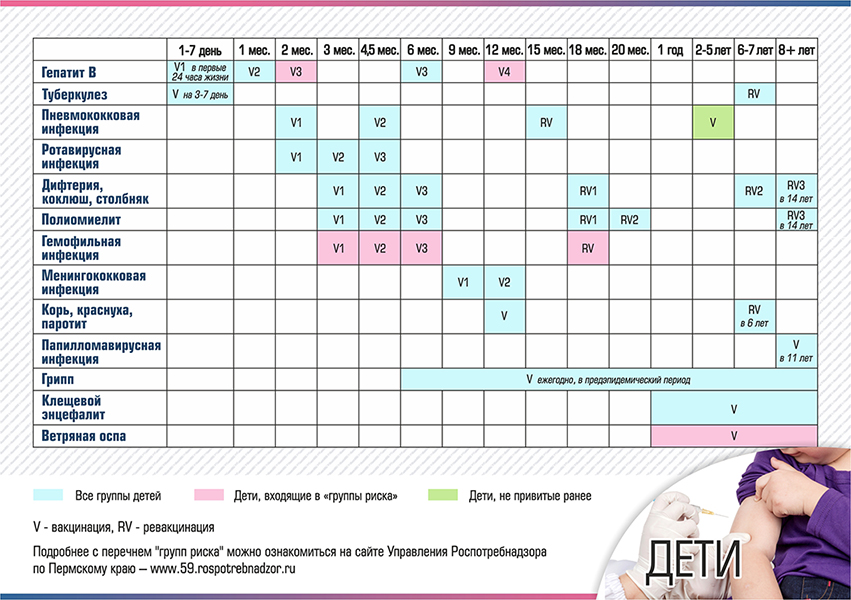
Как первая в Америке вакцина против полиомиелита привела к растущему вакцинному кризису
В апреле 1955 года более 200 000 детей в пяти западных и среднезападных штатах США получили вакцину против полиомиелита, в которой процесс инактивации живого вируса оказался дефектным. Через несколько дней появились сообщения о параличе, а в течение месяца пришлось отказаться от первой программы массовой вакцинации против полиомиелита. Последующие расследования показали, что вакцина, произведенная калифорнийской семейной фирмой Cutter Laboratories, вызвала 40 000 случаев полиомиелита, в результате чего 200 детей получили паралич разной степени тяжести и 10 человек погибли.
Пол Оффит, педиатр и выдающийся сторонник вакцинации, помещает «инцидент с Каттером» в контекст борьбы медицинской науки против полиомиелита и других инфекционных заболеваний на протяжении 20-го века. Он напоминает нам, что в течение десяти лет после того, как Карл Ландштейнер идентифицировал вирус полиомиелита в 1908 году, эпидемия в Нью-Йорке унесла жизни 2400 человек (в основном детей) и оставила тысячи людей с пожизненной инвалидностью. В 1950-х годах летние вспышки в США вызвали десятки тысяч случаев заболевания, в результате чего сотни людей были парализованы или умерли.«Уступая только атомной бомбе», полиомиелит был «вещью, которой американцы боялись больше всего».
В 1950-х годах летние вспышки в США вызвали десятки тысяч случаев заболевания, в результате чего сотни людей были парализованы или умерли.«Уступая только атомной бомбе», полиомиелит был «вещью, которой американцы боялись больше всего».
Оффит приводит захватывающий отчет о том, как «Марш десятицентовиков», частично вдохновленный личным опытом президента Франклина Д. Рузвельта в борьбе с полиомиелитом, собрал средства для исследований и привлек внимание страны к этой болезни. Он рассказывает о видных деятелях, в частности о Джонасе Солке и Альберте Сабине — блестящих, эгоистичных и несовершенных персонажах — пионерах в разработке вакцин и знаменитостях науки, печально известных своим ожесточенным личным соперничеством.
Оффит предлагает взвешенное суждение как об инциденте с Каттером, так и о вакцинах Солка и Сэбина. Рассматривая сбои в процессах производства и контроля, он снимает с Солка вину и заключает, что «федеральное правительство через свое агентство по регулированию вакцин… было в лучшем положении, чтобы избежать трагедии с Каттером». Три более крупные компании производили безопасные вакцины против полиомиелита в соответствии с протоколом Солка для инактивации вируса формальдегидом. Отсутствие опыта и знаний у Cutter Laboratories, незамеченное инспекторами, привело к катастрофе.
Три более крупные компании производили безопасные вакцины против полиомиелита в соответствии с протоколом Солка для инактивации вируса формальдегидом. Отсутствие опыта и знаний у Cutter Laboratories, незамеченное инспекторами, привело к катастрофе.
Признавая подлость Солка по отношению к коллегам, Оффит считает, что, лишив его Нобелевской премии, история жестоко обошлась с человеком, который «первым сделал многое», что способствовало фактической ликвидации полиомиелита в США. . Инцидент с Каттером привел к замене обработанной формальдегидом вакцины Солка аттенуированным штаммом Сэбина. Хотя вакцина Сэбина обладала преимуществами перорального введения и формирования более широкого «контактного иммунитета», ее также можно было повторно активировать при прохождении через кишечник, что приводило к случайным случаям полиомиелита (по-прежнему вызывающего паралич у шести-восьми детей каждый год в 1980-е и 1990-е годы, когда была вновь представлена модифицированная вакцина Солка).Как замечает Оффит, «по иронии судьбы инцидент с Каттером, создав у ученых и общественности представление об опасности вакцины Солка, отчасти привел к разработке еще более опасной вакцины против полиомиелита».
Инцидент с Каттером имел неоднозначное наследие. С одной стороны, это привело к эффективному федеральному регулированию вакцин, безопасность которых сегодня не имеет аналогов среди других медицинских продуктов. С другой стороны, решение суда о том, что Каттер должен выплатить компенсацию тем, кто пострадал от ее вакцины против полиомиелита, даже несмотря на то, что ее производство не было небрежным, открыло шлюзы для волны судебных разбирательств.В результате «вакцины стали одними из первых медицинских продуктов, почти уничтоженных судебными исками». Действительно, Национальная программа компенсации ущерба от вакцин была введена в 1986 году для защиты производителей вакцин от судебных разбирательств в масштабах, угрожающих продолжению производства вакцин. Тем не менее, многие компании отказались от этой малоприбыльной и сопряженной с высоким риском области, оставив лишь несколько фирм для удовлетворения растущего спроса (что привело к недавнему дефициту противогриппозных и других вакцин).
Современный климат неприятия риска и хищнических судебных разбирательств сдерживает внедрение новых вакцин и препятствует инновациям в области, которая может похвастаться одними из самых впечатляющих достижений современной медицины.Чтобы защитить разработку вакцин и, в конечном счете, общественное здравоохранение, Оффит предлагает отказаться от судебного преследования производителей вакцин и предоставить компенсацию только через официальную программу.
вакцина против полиомиелита | Британика
Посмотрите архивные кадры детей, больных полиомиелитом, и Джонаса Солка, делающего инъекции вакцины.
Архивные кадры, на которых показаны дети, больные полиомиелитом, Джонас Эдвард Солк, делающий инъекции, центр иммунизации и производство флаконов вакцины.
Encyclopædia Britannica, Inc. Посмотреть все видео к этой статье вакцина против полиомиелита , препарат полиовируса для профилактики полиомиелита, инфекционного заболевания нервной системы.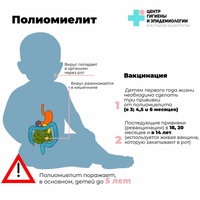 Первая вакцина против полиомиелита, известная как инактивированная полиовирусная вакцина (ИПВ) или вакцина Солка, была разработана в начале 1950-х годов американским врачом Джонасом Солком. Эта вакцина содержит убитый вирус и вводится путем инъекции. Широкомасштабное применение ИПВ началось в феврале 1954 г., когда его вводили американским школьникам.В последующие годы заболеваемость полиомиелитом в Соединенных Штатах снизилась с 18 случаев на 100 000 человек до менее 2 на 100 000 человек. В 1960-х годах был разработан второй тип вакцины против полиомиелита, известный как пероральная полиомиелитная вакцина (ОПВ) или вакцина Сэбина, названная в честь ее изобретателя, американского врача и микробиолога Альберта Сэбина. ОПВ содержит живой аттенуированный (ослабленный) вирус и вводится перорально.
Первая вакцина против полиомиелита, известная как инактивированная полиовирусная вакцина (ИПВ) или вакцина Солка, была разработана в начале 1950-х годов американским врачом Джонасом Солком. Эта вакцина содержит убитый вирус и вводится путем инъекции. Широкомасштабное применение ИПВ началось в феврале 1954 г., когда его вводили американским школьникам.В последующие годы заболеваемость полиомиелитом в Соединенных Штатах снизилась с 18 случаев на 100 000 человек до менее 2 на 100 000 человек. В 1960-х годах был разработан второй тип вакцины против полиомиелита, известный как пероральная полиомиелитная вакцина (ОПВ) или вакцина Сэбина, названная в честь ее изобретателя, американского врача и микробиолога Альберта Сэбина. ОПВ содержит живой аттенуированный (ослабленный) вирус и вводится перорально.
Вакцины, убитые или живые, могут содержать штаммы всех трех серотипов полиовируса — PV1, PV2 и PV3 — или только одного или двух (серотипы тесно связаны, хотя и различаются по формам).Например, трехвалентная ОПВ (тОПВ) содержит живой аттенуированный вирус всех трех серотипов и, таким образом, эффективна против всех трех серотипов вируса. Напротив, моновалентная ОПВ1 (мОПВ1) содержит живой аттенуированный вирус только PV1 и, таким образом, эффективна только против серотипа 1. Как правило, как для ИПВ, так и для ОПВ требуются три дозы вакцины, а четвертая («бустерная») вводится, когда ребенок достигает школьного возраста. Поскольку PV2 вышла из обращения в 1990-х годах в странах, где это заболевание было эндемичным, была разработана бивалентная оральная вакцина, или бОПВ, нацеленная на PV1 и PV3.В первом десятилетии 21 века эта вакцина оказалась более эффективной, чем мОПВ или тОПВ, в снижении числа случаев заболевания в странах, эндемичных по полиомиелиту.
Напротив, моновалентная ОПВ1 (мОПВ1) содержит живой аттенуированный вирус только PV1 и, таким образом, эффективна только против серотипа 1. Как правило, как для ИПВ, так и для ОПВ требуются три дозы вакцины, а четвертая («бустерная») вводится, когда ребенок достигает школьного возраста. Поскольку PV2 вышла из обращения в 1990-х годах в странах, где это заболевание было эндемичным, была разработана бивалентная оральная вакцина, или бОПВ, нацеленная на PV1 и PV3.В первом десятилетии 21 века эта вакцина оказалась более эффективной, чем мОПВ или тОПВ, в снижении числа случаев заболевания в странах, эндемичных по полиомиелиту.
Подробнее по этой теме
полиомиелит: лечение и вакцинация
Лечение на предпаралитических стадиях полиомиелита включает полный постельный режим, изоляцию и тщательное наблюдение. Если происходит паралич, пассивный…
Для получения подробной информации о лечении полиомиелита и иммунизации, см. полиомиелит.
полиомиелит.
Как развивались вакцины тогда и сейчас — NBC Chicago
Для некоторых получение вакцины от коронавируса в этом году напомнило о других исторических моментах вакцинации.
Вакцина против полиомиелита, например, пришла на ум некоторым реципиентам, которые вспомнили, что несколько десятилетий назад они также участвовали в испытаниях на детях.
По данным Центров по контролю и профилактике заболеваний, «благодаря успешной программе вакцинации Соединенные Штаты свободны от полиомиелита с 1979 года».
Но поскольку США сталкиваются с очередной новой кампанией по вакцинации и сопутствующей ей реакцией, давайте оглянемся назад на один из ключевых моментов в истории вакцинации.
Тогда
Полиомиелит когда-то был одним из самых страшных заболеваний в США, сообщает CDC.
«В начале 1950-х годов, до появления вакцин против полиомиелита, вспышки полиомиелита ежегодно вызывали более 15 000 случаев паралича», — говорится на веб-сайте агентства. «После внедрения вакцин, в частности, трехвалентной инактивированной полиомиелитной вакцины (ИПВ) в 1955 году и трехвалентной пероральной полиомиелитной вакцины (ОПВ) в 1963 году, число случаев полиомиелита быстро сократилось до менее 100 в 1960-х и менее 10 в 1970-х. »
«После внедрения вакцин, в частности, трехвалентной инактивированной полиомиелитной вакцины (ИПВ) в 1955 году и трехвалентной пероральной полиомиелитной вакцины (ОПВ) в 1963 году, число случаев полиомиелита быстро сократилось до менее 100 в 1960-х и менее 10 в 1970-х. »
Болезнь, которая, как полагают, вызвала паралич Франклина Делано Рузвельта, распространилась через зараженную пищу или воду. Если у человека, инфицированного полиомиелитом, проявляются симптомы, у него чаще всего наблюдается лихорадка, боль и рвота. В проценте случаев заболевание распространяется на центральную нервную систему, что приводит к параличу или смерти.Если полиомиелит ослаблял способность пациента дышать, его можно было поместить в железное легкое, тип респиратора, который сегодня нечасто встречается.
Исследователь из Питтсбурга доктор Джонас Солк разработал лекарство, которое вскоре будет испытано в рамках, возможно, крупнейшего испытания медицинского продукта в истории страны. Благодаря финансированию благотворительной организации March of Dimes более миллиона школьников приняли участие в масштабном клиническом испытании.
Вакцинаторы пришли в начальную школу доктора Стивена Глюкмана, когда он учился во втором классе.Он помнит, как стоял в очереди у кабинета школьной медсестры.
«Все были напуганы, потому что мы знали, что это связано с иглами. И мы шли туда по одному, чтобы никто не мог услышать плач людей, если бы они были», — сказал Глюкман.
Getty ImagesДоктор Джонас Солк стоит в лаборатории Университета Питтсбурга, в которой он разработал вакцину от полиомиелита.
В том учебном году он сделал три прививки.Детям сдали анализы крови для проверки иммунитета, и потребовался год, чтобы собрать и проанализировать данные из стольких разных местных источников.
Затем состоялась пресс-конференция, на которой доктор Томас Фрэнсис объявил, что вакцина Солка «безопасна, сильнодействующая и эффективная», к облегчению миллионов напуганных родителей.
«Эти три слова были заголовками каждой газеты в Америке», — сказал д-р Пол Оффит, возглавляющий Образовательный центр по вакцинам при Детской больнице Филадельфии.
Оффит говорит, что попытка вакцинации против полиомиелита была «Warp Speed One». Дозы производились до завершения испытаний, что позволяло увеличить поставки, чем если бы производители ждали завершения испытаний и разрешений.
Как назло, Глакман получил плацебо в рамках исследования, и ему пришлось вернуться за тремя прививками проверенной вакцины. Хотя он мог чувствовать себя несчастным, многие чувствовали радость.
«Я думаю, это следует рассматривать в контексте того, как американцы думали о науке в то время», — говорит архивариус March of Dimes Дэвид Роуз в видео в рамках проекта «История вакцин» Колледжа врачей Филадельфии.«Это был конец эры Маккарти, была паранойя времен холодной войны, был страх перед атомной бомбой, а здесь [Солк] был героем, настоящим научным героем, которого, я думаю, могли бы понять многие американцы, простые американцы. Потому что если в то время боялись ядерной войны, то полиомиелита также очень боялись, и это было началом конца этой страшной болезни».
После того, как испытания были завершены, March of Dimes и округа в США открыли детские клиники для вакцинации.В 1950-х и 60-х годах в департаменте здравоохранения округа Бакс были детские клиники в школах, церквях, зале Американского легиона и молитвенном доме квакеров.
Все эти годы спустя в Музее Мерсера в Дойлстауне хранятся личные документы Бернис М. Горски, медсестры, которая работала в клиниках и делала прививки от полиомиелита. В одном письме из отдела здравоохранения ее просят ежемесячно работать в нескольких клиниках за 2,50 доллара в час.
Также были предприняты значительные усилия по распространению сообщений в области общественного здравоохранения, побуждающих родителей вакцинировать своих детей.Обмен сообщениями должен был преодолеть скептицизм некоторых родителей после того, как партия дефектных доз из Cutter Labs в Калифорнии убила 10 детей и заразила десятки тысяч (о чем Офит рассказал в книге).
Округ Бакс в мае 1956 года выпустил брошюру, в которой полиомиелитные клиники назывались «лучшим шансом для защиты до того, как полиомиелит снова ударит, если вакцина будет сделана сейчас» для детей в возрасте от шести месяцев до 14 лет и для будущих матерей.
«Поскольку поставки вакцины Солка увеличиваются, эти дети, а также дети старшего возраста могут получить ее через своих семейных врачей», — говорится в брошюре.Он призвал к немедленному усилению вакцинации, чтобы «нанести реальный удар по полиомиелиту в 1956 году».
К середине июня того же года более половины из 42 000 детей округа в возрасте 14 лет и младше получили хотя бы одну прививку.
Getty Images6 мая 1956: Первые инъекции детям от полиомиелита в клинике в Хендоне, графство Миддлсекс, Англия. (Фото: Monty Fresco Jnr/Topical Press Agency/Getty Images)
Позже Горски получил рукописное письмо с признанием от Сестер Непорочного Сердца Марии, в котором она благодарила ее за обладание исцеляющими способностями «Великого Врача». Иисус Христос.
«Это врожденное понимание очень часто приносило утешение тем, кто испытывает боль и страх, особенно робким школьникам», — писали Сестры.
Через несколько лет после того, как вакцина Солка была одобрена, она стала менее распространенной, поскольку вакцина Альберта Сэбина также показала свою эффективность в клинических испытаниях. Дозу вакцины Сэбина можно было нанести на кусочек сахара с помощью пипетки, и не требовалось, чтобы профессионал просто вручал кубик ребенку.
Дозу вакцины Сэбина можно было нанести на кусочек сахара с помощью пипетки, и не требовалось, чтобы профессионал просто вручал кубик ребенку.
Уполномоченный по здравоохранению Филадельфии, докторТомас Фарли вспомнил свой детский опыт получения этой вакцины во время городской пресс-конференции, посвященной текущей пандемии.
«Все только что выстроились в очередь. Ты зашел, тебе дали кусочек сахара, ты проглотил его и пошел дальше. Каждому человеку было несколько секунд», — сказал Фарли.
Теперь CDC сообщает, что с 1979 года в США не было зарегистрировано ни одного случая полиомиелита
«Однако вирус был завезен в страну путешественниками, больными полиомиелитом. В последний раз это произошло в 1993 году», — сообщается на сайте CDC.
Сегодняшние новые вызовы
Несмотря на то, что исследование более миллиона детей, участвовавших в испытании Солка, а затем распространение вакцины среди детей в стране было колоссальным усилием, усилия по вакцинации против полиомиелита имели свои преимущества по сравнению с сегодняшним внедрением вакцины против коронавируса.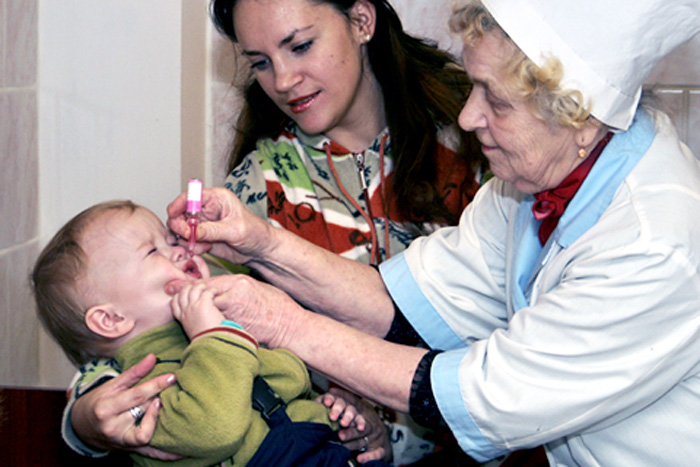
Во-первых, говорит Оффит, вакцинаторы точно знали, куда обращаться со своей целевой группой: в школы.
«Они были замкнутой группой. Вы могли ходить в школу и знать, что у вас там есть дети.»
250-260 миллионов взрослых американцев составляют большую часть общества, и взрослые разбросаны по всему миру, что затрудняет их встречу там, где они есть.
«Мы делаем прививки в Конференц-центре Пенсильвании, мы делаем прививки на стадионе Доджер, потому что мы просто пытаемся найти способы создать несуществующую инфраструктуру, инфраструктуру для массовой вакцинации. Это было проще тогда, потому что у вас был водосбор», — сказал Оффит.
GABRIELLA AUDIЗнак указывает, куда следует утилизировать использованные флаконы с вакциной от коронавируса Pfizer, в университетской больнице Томаса Джефферсона в Филадельфии, штат Пенсильвания, 12 декабря.16 ноября 2020 г. (Фото Габриэллы Ауди/AFP через Getty Images)
На городских пресс-конференциях в начале развертывания вакцины против COVID Фарли сказал, что введение прививок Pfizer и Moderna до сих пор было менее простым, чем когда он получил вакцину Sabin.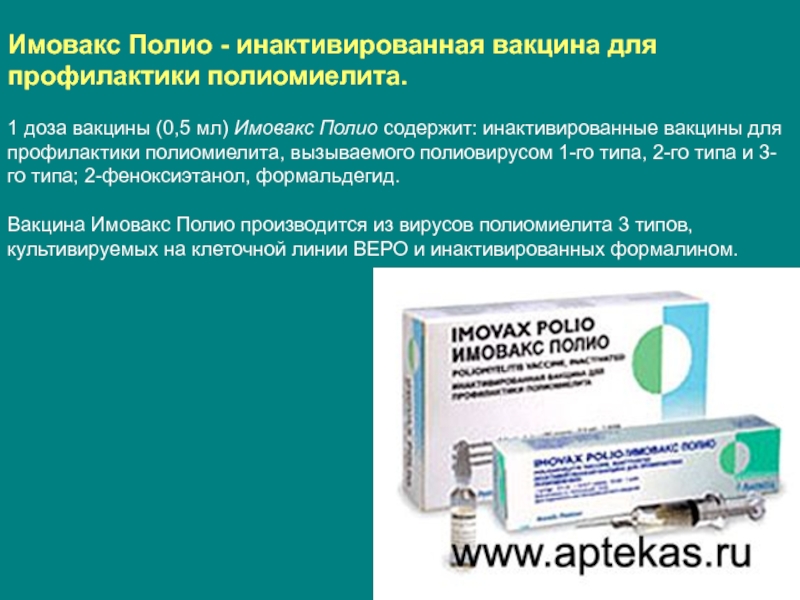 вакцина в школе.
вакцина в школе.
«Людям нужно подождать 15 минут, чтобы убедиться, что у них нет аллергической реакции, и мы не хотим просто давать их кому-либо. Мы установили приоритетные группы, основанные на том, как мы можем максимизировать количество жизней. мы экономим.И это все усложняет, — сказал Фарли.
Чиновникам также пришлось бороться со страхами, вызванными дезинформацией в социальных сетях.
Они подчеркнули эффективность вакцины, тот факт, что прививки от Pfizer и Moderna не содержат настоящего вируса, а только генетический материал, и подчеркнули, что, хотя они получили широкое освещение в СМИ, опасные аллергические реакции случаются редко.
В настоящее время существует потребность в повторных прививках, продолжающихся испытаниях для детей в возрасте до 12 лет и прорывных инфекциях, поскольку варианты продолжают распространяться, создавая новые угрозы для некоторых, особенно непривитых.
республиканских чиновника возглавили оппозицию мерам по вакцинам и маскам, которые администрация Байдена ввела этим летом.
И хотя нет национального мандата, вакцина обязательна для некоторых групп населения.
«Когда я был ребенком в школе, нас обязали делать прививку от полиомиелита, кори. Что в этом особенного?», — сказала 69-летняя жительница Цинциннати Жанетт Эллис-Картер.
«Эта история с добровольцами просто нелепа», — сказал доктор.Об этом заявил глава медицинского персонала Регионального медицинского центра Билокси Альфред Макнейр-младший. «Если бы у них был полиомиелит, это не было бы делом добровольцев».
Пандемия коронавируса «такая же, как полиомиелит, как и Вторая мировая война, это общая национальная трагедия», — сказал Оффит. «Но это так не воспринимается».
Глюкман сказал, что благодаря успехам науки и вакцинации полиомиелит в настоящее время циркулирует только в отдаленных районах Центральной Азии, не имеющих выхода к морю.
«Я не хочу приуменьшать тот факт, что некоторые люди все еще могут заболеть», — сказал Глюкман.«Но для практических целей его больше нет. И в этом полушарии не было случая в течение десятилетий. Это триумф, научный триумф».
И в этом полушарии не было случая в течение десятилетий. Это триумф, научный триумф».
Уроки того, как вакцина против полиомиелита прошла путь от лаборатории до широкой публики, которые американцы могут извлечь из сегодняшнего дня
В 1955 году после полевых испытаний с участием 1,8 миллиона американцев первая в мире успешная вакцина против полиомиелита была объявлена «безопасной, эффективной и сильнодействующей».
Возможно, это было самое значительное биомедицинское достижение прошлого века.Несмотря на долгосрочный успех вакцины против полиомиелита, производители, правительственные лидеры и некоммерческие организации, финансировавшие разработку вакцины, допустили несколько ошибок.
Сняв документальный фильм о полевых испытаниях вакцины против полиомиелита, мы считаем, что уроки, извлеченные из этой главы в истории медицины, заслуживают внимания по мере того, как продолжается гонка по разработке вакцин против COVID-19.
Сабин и Солк
Сегодня предпринимается множество конкурирующих усилий по созданию вакцины против коронавируса, каждая из которых использует разные методы для производства универсально необходимых антител. Точно так же в 1950-х годах существовали разные подходы к созданию вакцины против полиомиелита.
Точно так же в 1950-х годах существовали разные подходы к созданию вакцины против полиомиелита.
Преобладающее медицинское ортодоксальное мнение, возглавляемое доктором Альбертом Сэбином, считало, что только вакцина с живым вирусом, которая предполагает использование ослабленной формы вируса полиомиелита для стимуляции антител, может работать. Эта теория основана на работе врача Эдварда Дженнера, который в 1700-х годах определил, что доярки, подвергшиеся воздействию гноя зараженного коровьей оспой крупного рогатого скота, не заражаются оспой. Оспа была смертельной пандемией той эпохи, и это открытие привело к созданию вакцины, которая привела к искоренению болезни.
SAS/Викисклад
Доктор Джонас Эдвард Солк, изображенный здесь в 1959 году, изобрел вакцину против полиомиелита на основе убитого вируса и, как известно, заявил, что патентовать ее будет все равно, что «патентовать солнце».
Джонас Солк, врач и ученый из Университета Питтсбурга, с другой стороны, полагал, что убитый вирус, который полностью утратит свои инфекционные свойства, все еще может обманом заставить организм вырабатывать защитные антитела против вируса полиомиелита.
Некоммерческая организация, Национальный фонд детского паралича, финансировала поиски вакцины против полиомиелита и руководила ими.Основанный бывшим юридическим партнером президента Франклина Д. Рузвельта Бэзилом О’Коннором, он собирал деньги на исследования и лечение полиомиелита. В рамках этих усилий по сбору средств американцев призвали отправить десять центов в Белый дом в ходе так называемого Марша десятицентовиков.
О’Коннор сделал ставку на Солка, а не на Сабина.
Клинические испытания
К 1953 году Солк и его команда продемонстрировали, что их экспериментальная вакцина работает — сначала на обезьянах в их лаборатории, а затем на детях, которые уже болели полиомиелитом в больнице D.Т. Уотсона в Доме для детей-инвалидов, а затем на небольшой группе здоровых детей в Питтсбурге. Вскоре последовало одно из крупнейших полевых испытаний в истории медицины.
Это началось 23 апреля 1954 года. Около 650 000 детей получили вакцину Солка от полиомиелита или плацебо, а 1,2 миллиона других детей не получали инъекций, но находились под наблюдением в качестве контрольной группы, не получавшей лечения.
Наставник Солка, вирусолог Мичиганского университета Томас Фрэнсис, независимо следил за ходом исследования. После нескольких месяцев тщательного анализа данных Фрэнсис обнародовал результаты 12 апреля 1955 года — ровно через 10 лет после смерти Рузвельта и почти через год после начала судебного процесса.
Производственная ошибка
Когда Джонаса Солка спросили, кому принадлежит патент на его вакцину, он, как известно, ответил, что она принадлежит народу и что запатентовать ее будет все равно, что «запатентовать солнце».
Президент Дуайт Д. Эйзенхауэр выразил уверенность в том, что каждый ребенок должен получить вакцину против полиомиелита, не уточнив, как это произойдет. Эйзенхауэр поручил министру здравоохранения, образования и социального обеспечения Оветте Калп Хобби проработать детали в координации с генеральным хирургом Леонардом Шееле.
Демократы Конгресса выступали за план, который сделает вакцину от полиомиелита бесплатной для всех, что Хобби отверг как «черный ход к социализированной медицине».
Хобби также настоял на том, чтобы частные компании позаботились о производстве вакцины Солка, лицензировав шесть из них для этого. Однако она признала, что у правительства не было плана для удовлетворения огромного спроса на вакцинацию.
Возник черный рынок. Взвинчивание цен увеличило стоимость дозы вакцины, которая должна была составлять 2 доллара США, до 20 долларов.В результате состоятельные люди получили особый доступ к вакцине, которую финансировала общественность.
Подход невмешательства изменился после того, как появились сообщения о том, что дети, получившие вакцину Солка, находятся в больнице с симптомами полиомиелита. Сначала главный хирург Шееле отнесся к этому скептически. Он предположил, что эти дети могли быть инфицированы до вакцинации.
Но как только шестеро привитых детей умерли, прививки были остановлены до тех пор, пока не будет собрана дополнительная информация об их безопасности.В целом, 10 детей, которые были привиты на ранней стадии, умерли после заражения полиомиелитом, а около 200 детей испытали некоторую степень паралича.
Вскоре правительство определило, что случаи заболевания или смерти детей можно проследить до одной из шести компаний: Cutter Labs. Компания не следовала подробному протоколу Солка при производстве вакцины, так как не смогла убить вирус. В результате детям неправильно вводили живой вирус.
Прививка возобновилась в середине июня из-за ужесточения государственного контроля и повышенной нервозности населения.В июле Хобби ушел в отставку по личным причинам.
Департамент архивов и истории штата Миссисипи/Wikimedia Commons
Дети в Миссисипи получают вакцину против полиомиелита в клинике в 1956 году. В течение года после того, как президент Дуайт Эйзенхауэр подписал Закон о помощи в вакцинации от полиомиелита 1955 года, 30 миллионов американских детей были вакцинированы.
Затем Эйзенхауэр подписал Закон о помощи в вакцинации против полиомиелита 1955 года, согласно которому на вакцины было выделено 30 миллионов долларов — этого достаточно для финансирования более широкого распространения среди населения. В течение года было привито 30 миллионов американских детей, а число случаев полиомиелита сократилось почти вдвое.
В течение года было привито 30 миллионов американских детей, а число случаев полиомиелита сократилось почти вдвое.
Прислушиваясь к извлеченным урокам
К 1962 г. в США было зарегистрировано менее 1000 случаев полиомиелита. А к 1979 г. США были объявлены свободными от полиомиелита.
Спустя годы после разработки вакцины Джонас Солк рассказывал, что иногда он встречал людей, которые даже не знали, что такое полиомиелит, и это его очень обрадовало. Но события прошлого года со всеми взлетами и падениями исследований вакцин против коронавируса доказали, что историю поражения полиомиелита стоит помнить.
Девять компаний, разрабатывающих вакцину против коронавируса, недавно объединили усилия, чтобы вместе пообещать, что они не будут торопиться с выводом на рынок до тех пор, пока не будут соблюдены четко определенные стандарты безопасности и эффективности.
Но если современный инцидент с Каттером снова произойдет с вакциной против коронавируса, и без того шаткая вера общественности в вакцины может легко рухнуть еще больше, что помешает усилиям по быстрой иммунизации как можно большего числа людей против COVID-19.
Чтобы положить конец этой пандемии, потребуется больше, чем одобрение правительством одной или нескольких вакцин против коронавируса, которые работают.Координация широкомасштабной кампании вакцинации также потребует управления логистикой, экономикой и политикой на фоне справедливого подхода к распределению этих новых вакцин и готовности населения к прививкам.
Этот последний рывок, кроме того, потребует часто непростого партнерства между правительством, частным сектором и — как это верно сегодня с огромными взносами от Фонда Билла и Мелинды Гейтс и других благотворительных источников — филантропии.
Карл Курландер, старший преподаватель, Университет Питтсбурга и Рэнди П.Юл, заслуженный профессор фармации, Университет Питтсбурга
Эта статья переиздана из The Conversation под лицензией Creative Commons. Прочитайте оригинальную статью.
Нерешительность США в отношении вакцин не является чем-то новым. Вот как вакцина против полиомиелита преодолела его: уколы
Элвис Пресли получил прививку от полиомиелита от доктора Гарольда Фюрста и доктора Леоны Баумгартнер в студии CBS 50 в Нью-Йорке 1 октября. 28 октября 1956 года. Певица, занявшая первое место в чартах, приняла участие в кампании March of Dimes, чтобы убедить подростков пройти вакцинацию. Сеймур Уолли / Архив ежедневных новостей Нью-Йорка через Getty Images скрыть заголовок
28 октября 1956 года. Певица, занявшая первое место в чартах, приняла участие в кампании March of Dimes, чтобы убедить подростков пройти вакцинацию. Сеймур Уолли / Архив ежедневных новостей Нью-Йорка через Getty Images скрыть заголовок
Элвис Пресли получил прививку от полиомиелита от доктора Элвиса Пресли.Гарольд Фюрст и доктор Леона Баумгартнер в студии CBS 50 в Нью-Йорке 28 октября 1956 года. Певица, занявшая первое место в чартах, приняла участие в кампании March of Dimes, чтобы убедить подростков пройти вакцинацию.
Сеймур Уолли / Архив ежедневных новостей Нью-Йорка через Getty Images Массовая прививка миллионов американских детей от полиомиелита в 1955 году, как и вакцинация миллионов взрослых американцев от COVID-19 в 2021 году, стала триумфом науки.
Но вакцина против полиомиелита получила подавляющее общественное признание, в то время как в США сохраняются упорные очаги нерешительности в отношении вакцины против COVID-19. Почему разница? Одна из причин, говорят историки, заключается в том, что в 1955 году многие американцы особенно глубоко уважали науку.
«Если бы вам нужно было выбрать момент в качестве высшей точки уважения к научному открытию, это был бы именно он», — говорит Дэвид М. Ошински, историк медицины из Нью-Йоркского университета и автор книги « Полиомиелит: американская история». . «После Второй мировой войны антибиотики впервые сошли с конвейера. Люди верили, что инфекционные заболевания [были] побеждены. А потом было объявлено об этой удивительной вакцине. Люди не могли получить ее достаточно быстро».
Сегодня беспрецедентная скорость разработки вакцин против COVID-19, наряду с потоком дезинформации в Интернете обо всех вакцинах, привели к тому, что некоторые американцы не решаются делать все более доступные прививки от COVID-19.
«Оглядываясь назад, операция «Скорость деформации» была не лучшим названием, — говорит Ошински. «Похоже, что скорость проекта важнее всего остального. Они действительно быстро развернули его, но FDA и CDC проделали потрясающую работу по тестированию вакцин и обеспечению их безопасности и эффективности».
В конце 1940-х и начале 1950-х годов, согласно статистике Центров по контролю и профилактике заболеваний, полиомиелит инвалидизировал в среднем 35 000 человек в год в США, большинство из которых дети.Когда в жаркие летние месяцы по всей стране вспыхнули вспышки, люди были напуганы и добровольно изолированы. Многие родители держат своих детей рядом с домом и вдали от общественных мест, таких как кинотеатры, катки и пляжи.
Оглядываясь назад, операция «Скорость деформации» была не лучшим названием. Похоже, проект поставил скорость выше всего остального.
Дэвид М. Ошински, историк медицины, Нью-Йоркский университет
«В то время это влияло на бизнес и путешествия, — говорит Стейси Д.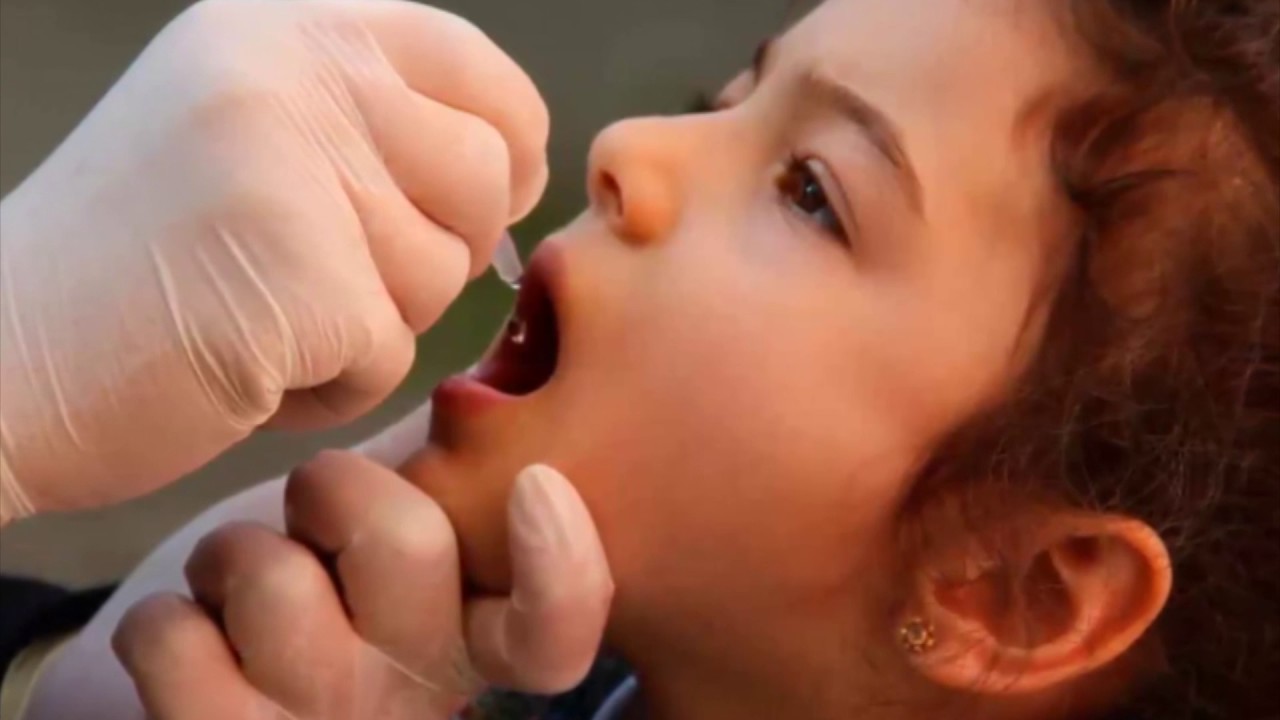 Стюарт, действующий президент и главный исполнительный директор March of Dimes. «Люди не знали, как передается вирус. Они жили в состоянии страха. Бассейны были закрыты. Пострадали предприятия, потому что люди не хотели появляться на публике».
Стюарт, действующий президент и главный исполнительный директор March of Dimes. «Люди не знали, как передается вирус. Они жили в состоянии страха. Бассейны были закрыты. Пострадали предприятия, потому что люди не хотели появляться на публике».
Президент Франклин Д. Рузвельт, который сам фактически лишился возможности пользоваться ногами после заражения полиомиелитом в 1921 году, когда ему было 39 лет, в конце 1930-х годов основал благотворительную организацию Национальный фонд детского паралича. Позднее переименованный в March of Dimes, фонд возглавил усилия по финансированию исследований в то время, когда Национальные институты здравоохранения находились в зачаточном состоянии.
«Стремление Рузвельта найти решение — лекарство, вакцину — сделало полиомиелит приоритетом, исходящим от самого высшего лидера этой страны», — говорит Стюарт. «Люди по всей стране чувствовали, что их призвали на службу. Это был призыв к действию, как и военные действия».
Армия добровольцев Марша Даймов, в основном матери, ходила от дома к дому, распространяя последнюю информацию о полиомиелите и усилиях по его остановке; они также просили пожертвования. По их словам, поможет даже небольшая монетка.А десятицентовики и доллары текли рекой, говорит Ошински, вручались волонтерам, вставлялись в картонные витрины на кассах магазинов или помещались в конверты, отправляемые прямо в Белый дом.
По их словам, поможет даже небольшая монетка.А десятицентовики и доллары текли рекой, говорит Ошински, вручались волонтерам, вставлялись в картонные витрины на кассах магазинов или помещались в конверты, отправляемые прямо в Белый дом.
Пик заболеваемости полиомиелитом в США пришелся на 1952 год, когда было инфицировано около 60 000 детей. Погибло более 3000 человек. (Для сравнения, сопоставимая статистика пандемии COVID-19 примерно за год показывает более 32 миллионов зарегистрированных случаев в США и более 573 000 смертей.)
Люди по всей стране чувствовали себя призванными на службу. Это был призыв к действию, как к войне.
Стейси Д. Стюарт, генеральный директор March of Dimes
Многолетняя кампания по сбору информации и пожертвований на ликвидацию полиомиелита заставила встревоженных американцев почувствовать, что они заинтересованы в решении проблемы, говорит Стюарт. Общественность была настолько уверена в исследованиях, предшествовавших созданию вакцины против полиомиелита, что к тому времени, когда в 1954 году вакцина Солка была готова к экспериментальным испытаниям, родители 600 000 детей добровольно вызвали своих детей в качестве испытуемых.
Когда в 1955 году результаты этих исследований показали, что вакцина безопасна и эффективна, зазвонили церковные колокола. Громкоговорители в магазинах, офисах и на фабриках несли новости. Люди столпились вокруг радиоприемников. «Было ликование, — говорит Стюарт. Людям не терпелось записать своих детей на прививку.
И тут случилась трагедия. Одна из шести лабораторий, производящих вакцину, Cutter Laboratories в Беркли, Калифорния, совершила ужасную ошибку. Правильный список ингредиентов для вакцины Солка требовал инактивированного вируса полиомиелита, но на объекте Каттера процесс уничтожения вируса оказался дефектным.В результате вышли партии вакцины компании, которые по ошибке содержали активных вирусов полиомиелита . Из 200 000 детей, получивших дефектную вакцину, 40 000 заразились от нее полиомиелитом; 200 человек остались с разной степенью паралича, 10 умерли.
В апреле кампания США против COVID-19 также понесла удар. Сообщается, что чрезвычайно редкое, но серьезное нарушение свертываемости крови могло быть вызвано вакциной Johnson & Johnson — одной из трех разрешенных для использования против COVID-19 в США.С. — еще раз поднял вопрос о том, может ли возможный вред, причиняемый вакциной, подорвать доверие людей к кампании общественного здравоохранения в критический момент.
13 апреля CDC и Управление по санитарному надзору за качеством пищевых продуктов и медикаментов совместно объявили, что среди 6,8 миллионов доз вакцины Johnson & Johnson, введенных на сегодняшний день, было зарегистрировано шесть случаев серьезного нарушения свертываемости крови, и одна женщина умерла. .
Десять дней спустя, после тщательного рассмотрения этих и других случаев, пауза была снята, и иммунизация вакциной была возобновлена с новыми рекомендациями для реципиентов и врачей о том, на что обращать внимание в плане симптомов и как лечить эти крайне редкие Мероприятия.
Прививки от полиомиелита были временно прекращены в 1955 году также из-за ошибки Каттера. В обоих случаях представители здравоохранения следовали научным данным. После того, как производственная ошибка Каттера была определена как проблема, вакцинация возобновилась в течение нескольких недель с возобновлением усилий по контролю качества и без какого-либо участия со стороны Cutter Laboratories.
В 1955 году матери и отцы тут же вернулись к делу после трагедии Каттера, снова подписывая разрешения и выстраивая своих детей в очередь на прививку от полиомиелита.Широко понималось и признавалось, что риск полиомиелита представляет собой гораздо большую угрозу, чем риск вакцины.
«Я думаю, что тогда люди были так лично заинтересованы в вакцине, — говорит Стюарт. «Они выслушали то, что произошло в деле Каттера, и поняли. Они продолжали доверять».
Благодаря этому доверию кампания по предотвращению полиомиелита с помощью вакцин — сначала Джонаса Солка, а затем и Альберта Сэбина — увенчалась успехом, в конечном итоге почти полностью ликвидировав болезнь на планете.Но это также означает, говорит Ошински, что люди, рожденные после массовой вакцинации, не помнят, насколько серьезной могла быть болезнь.
«Вакцины — это работа… сделанная так хорошо, что они стерли доказательства того, что может вызвать болезнь: детей на костылях, в инвалидных колясках, с железными легкими», — говорит Ошински. «Я помню, как время от времени видел пустую парту в школе, потому что умер ребенок. Каждое лето люди сталкивались с полиомиелитом и хотели, чтобы дети были вакцинированы как можно скорее.»
Вакцина против полиомиелита дает некоторые уроки на сегодняшний день, — говорит Стюарт. Во-первых, добровольцы из местных сообществ пользуются доверием и бесценны в предоставлении информации о болезнях, исследованиях и вакцинах. Чтобы привлечь внимание людей, добавьте к этому многочисленных высокопоставленных защитников — люди, признанные и уважаемые различными слоями населения.Марш десятицентовых монет привлек Джуди Гарланд, Микки Руни и Мэрилин Монро, чтобы они присоединились к усилиям по сбору средств для просвещения людей о полиомиелите и ценности вакцины.А в 1956 году Элвис Пресли был привит за кулисами шоу Эда Салливана .
В то время усилиям по вакцинации приходилось бороться с расизмом. Ошински пишет, например, о некоторых районах на юге Джима Кроу, где чернокожие дети выстраивались в очередь для фотосессий на лужайках перед школами для белых, в то время как белые дети делали прививки в помещении.Он отмечает, что чернокожих детей не пускали в эти белые школы, даже в туалеты. По словам Стюарта, прекрасно осознавая предрассудки того времени, March of Dimes понимала, что для продвижения вакцины против полиомиелита им также потребуется нанять видных и популярных чернокожих исполнителей.
Сэмми Дэвис-младший, Луи Армстронг и Элла Фицджеральд присоединились к кампании. «Очень рано было осознано, что белые люди не могут просто говорить о вакцине, — говорит Стюарт. По ее словам, помимо любимых чернокожих знаменитостей, «на плакатах March of Dimes были чернокожие дети, чтобы повысить осведомленность чернокожих сообществ.
Прошло уже несколько месяцев с тех пор, как Сандра Линдси, медсестра из Лонг-Айленда, штат Нью-Йорк, стала первым человеком в США, получившим вакцину против COVID-19. По крайней мере, 30% всех жителей страны в настоящее время полностью вакцинированы, и более 44% получили по крайней мере одну дозу.
«Это низко висящий плод, — говорит Ошински. — После того, как вы вакцинируете всех людей, жаждущих получить ее, тогда вам нужно подумать о сильном маркетинге». стратегии для тех, кто колеблется.
В годы борьбы с полиомиелитом сильным и последовательным посланием было: «Мы все вместе». То же самое, по словам Стюарт, должно звучать громко и ясно сегодня. и медицина.Она является автором Четвертый триместр и соавтором Изменение сердца.
Джилл Байден продвигает вакцину против COVID-19 в школе Вирджинии, где делали прививки от полиомиелита: NPR
Др.Ричард Малвени из Маклина, штат Вирджиния, вводит новую вакцину против полиомиелита в руку 6-летнего Рэндалла Керра, первого из примерно 100 детей, которым была сделана прививка 26 апреля 1954 года. Харви Джорджес/AP скрыть заголовок
переключить заголовок Харви Джорджес/APДр.Ричард Малвейни из Маклина, штат Вирджиния, вводит новую вакцину против полиомиелита в руку 6-летнего Рэндалла Керра, первого из примерно 100 детей, которым была сделана прививка 26 апреля 1954 года.
Харви Джорджес/APНачальная школа Франклина Шермана вошла в историю как первая школа, которая ввела своим ученикам вакцину против полиомиелита в 1954 году — факт, который первая леди Джилл Байден восприняла в понедельник, когда она посетила школьную клинику вакцинации от COVID-19, чтобы поощрять педиатрические прививки для детей в возрасте 5 лет. 11-летний.
Байден вместе с главным хирургом США доктором Вивеком Мурти посетил учебный центр Маклина, штат Вирджиния. Их появление последовало за рекомендацией Центров по контролю и профилактике заболеваний на прошлой неделе о том, что маленькие дети получают низкую дозу вакцины Pfizer-BioNTech против COVID-19.
Байден, сама педагог, посетила мероприятие в рамках общенациональных усилий по вакцинации против коронавируса подходящих детей в стране.
Дети менее восприимчивы к серьезному заражению вирусом, который уже стал причиной смерти более 750 000 американцев, но все же подвержен риску госпитализации или даже смерти от болезни.Дети также могут заразиться вирусом и передать его более уязвимым группам населения.
Байдена представил шестиклассник школы по имени Эверетт, который подчеркивал важность вакцин, а также стимулов для вакцинации, которые, по его словам, должны включать мороженое для всех, кто получит прививку.
В своем выступлении Байден отметила множество шагов, которые родители предпринимают каждый день, чтобы обезопасить своих детей, например, разрезая виноград пополам, чтобы свести к минимуму опасность удушья.
«Родители, мы делаем все возможное, чтобы защитить наших детей», — сказала она.
«Президент и я знаем, насколько тяжелой была эта пандемия для ваших детей и ваших семей. И я здесь сегодня, потому что мы заботимся о вас и ваших прекрасных детях», — сказала она, призывая родителей вакцинировать своих детей в возрасте от 5 до старшая.
Первая леди Джилл Байден выступает с речью перед детьми, которые были только что вакцинированы в начальной школе Франклина Шермана в понедельник в Маклине, штат Вирджиния. Анна Манимейкер / Getty Images скрыть заголовок
переключить заголовок Анна Манимейкер / Getty ImagesПервая леди США Джилл Байден выступает с речью перед только что привитыми детьми в начальной школе имени Франклина Шермана в Маклине, штат Вирджиния.
Анна Манимейкер / Getty ImagesВ пресс-релизе, извещающем о визите первой леди, Государственная школа округа Фэрфакс приветствовала историю школы и «первопроходцев полиомиелита», которые первыми в стране дали здоровые дети, получившие вакцину против полиомиелита.
«Теперь, 67 лет спустя, первая леди Джилл Байден должна посетить Франклина Шермана ES в понедельник, 8 ноября, чтобы отдать дань уважения истории в рамках общенациональных усилий по поощрению вакцинации детей от COVID-19.Визит Байдена последовал за смертью более 5 миллионов человек во всем мире от вируса, в том числе более 750 000 американцев и более 1200 жителей округа Фэрфакс», — говорится в сообщении округа.
В заявлении говорилось, что шестиклассники школы узнали о роли, которую их начальная школа сыграла в искоренении полиомиелита.
«Мы читали статьи о вакцине против полиомиелита, истории начальной школы им. Франклина Шермана, и им было поручено создать плакаты общественных служб для поощрения здорового образа жизни во время пандемии», — говорится в заявлении Ромоны Райт, учительницы шестого класса Франклина Шермана. .«Несколько студентов сказали, что это похоже на полиомиелит, пандемию, которую мы сейчас переживаем».
НмА·ч | Полиомиелит: две вакцины
С начала 1900-х годов исследователи занимались двумя разными видами вакцина от полиомиелита. Один использовал инактивированные (убитые) вирусы. Другой вид использовали живой, но аттенуированный или ослабленный вирус. Джонас Солк был ведущим сторонник убитого вируса, и Альберт Сабин стал главным сторонник аттенуированного вирусного подхода. |
| Пик заболеваемости полиомиелитом пришелся на начало 1950-х гг. показатель 13,6 случаев на 100 000 населения. Заболеваемость раком сегодня, для сравнения — 566,1 на 100 000 человек. | |
| Эдвард Дженнер изобрел первую успешную вакцину от болезни — оспы — в 1796.Во время клинических испытаний полиомиелита широко использовались три вакцины: от желтой лихорадки (1937 г.), бешенства (1885 г.) и оспы. Сегодня там более 300 вакцин от около тридцати различных заболеваний. | |
| Существует два вида вакцины против полиомиелита. ИПВ (прививка Солка) – инъекционный укол. используется сегодня в основном в Соединенных Штатах и Европе. ОПВ (Сэбина) дается перорально в виде капель и используется в глобальных усилиях по прекращению передачи полиомиелита. |
Альберт Сабин (слева) и Джонас Солк (в центре) на встрече с Бэзилом О’Коннором из Марш десятицентовиков в 1961 году Предоставлено March of Dimes
Вакцина Солка Результаты испытаний с небольшим числом детей в 1952 г. обнадежили Национальный фонд детского паралича принял метод Солка. вакцина для крупномасштабных испытаний в 1954 году.Солк назвал свою вакцину «Питтсбургской вакциной». вакцина», но репортеры назвали ее «Солк». |
Слева: флаконы с вакцинами и 5-кубовый шприц, которыми пользовался Джонас Солк в 1954-55 годах.
клинические испытания
Справа: Джонас Солк в своей лаборатории в Питтсбургском университете.
1954 Предоставлено March of Dimes

 3я прививка против вирусного гепатита В.
3я прививка против вирусного гепатита В.