Врач поставил Вашему ребенку диагноз
Если вашему ребенку поставили диагноз врожденный порок сердца, не стоит опускать руки, нужно узнать все способы поддержания здоровья таких детей, а также причины развития данного заболевания, пройти необходимое обследование, чтобы врач назначил соответствующее лечение.Сердце человека состоит из четырех камер: правое предсердие (ПП) и правый желудочек (ПЖ), левое предсердие (ЛП) и левый желудочек (ЛЖ). Правые и левые отделы сердца между собой никак не сообщаются. В этом нет необходимости, так как они обеспечивают движение крови каждый по своему кругу. Левые отделы сердца отвечают за движение крови по большому кругу кровообращения. Из левого предсердия через левый желудочек в аорту (Ао) поступает артериальная кровь, богатая кислородом. Из аорты по многочисленным артериям, а потом и по капиллярам она разносится по всему организму, доставляя клеткам кислород. В свою очередь, «отработанная» организмом венозная кровь собирается в мелкие вены, которые сливаются в более крупные венозные сосуды – верхнюю и нижнюю полые вены (ВПВ и НПВ).

Особенности кровообращения у плода и новорожденного
Находясь в утробе матери, плод не дышит самостоятельно и его легкие не функционируют. Кровообращение осуществляется через плаценту. Насыщенная кислородом кровь матери поступает к плоду через пуповину: в венозный проток, откуда через систему сосудов в правое предсердие. У плода между правым и левым предсердием имеется отверстие – овальное окно. Через него кровь попадает в левое предсердие, затем в левый желудочек, аорту – и ко всем органам плода. Малый круг кровообращения отключен. В легкие плода кровь поступает через артериальный проток – соединение между аортой и легочной артерией.
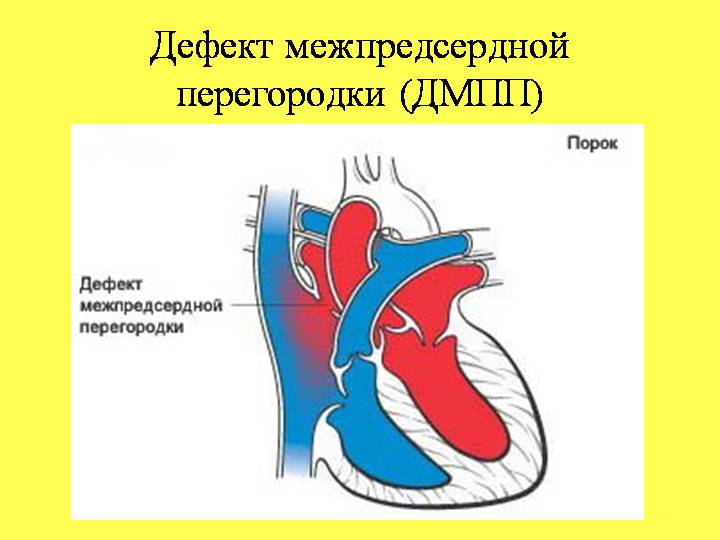
«Синие» и «бледные» пороки сердца
Аномалии могут быть очень разнообразными, наиболее часто встречающиеся имеют названия и объединяются в группы. Например, пороки разделяют на «синие» (при которых кожные покровы ребенка синюшные, «цианотичные») и «бледные» (кожные покровы бледные). Для жизни и развития ребенка более опасны «синие» пороки, при которых насыщение крови кислородом очень низкое. К «синим» порокам относятся Тетрада Фалло, транспозиция магистральных сосудов, атрезия легочной артерии. К «бледным» порокам относятся дефекты перегородок – межпредсердной, межжелудочковой. В некоторых случаях порок может частично компенсироваться за счет открытого артериального протока (в норме он закрывается, как только легкие ребенка расправляются с первым криком). Также у ребенка может недоразвиться клапан сердца – сформируется клапанный порок (наиболее часто, аортальный клапан или клапан легочной артерии).
Причины развития врожденного порока сердца
У плода формирование структур сердца происходит в первом триместре, на 2-8 неделе беременности.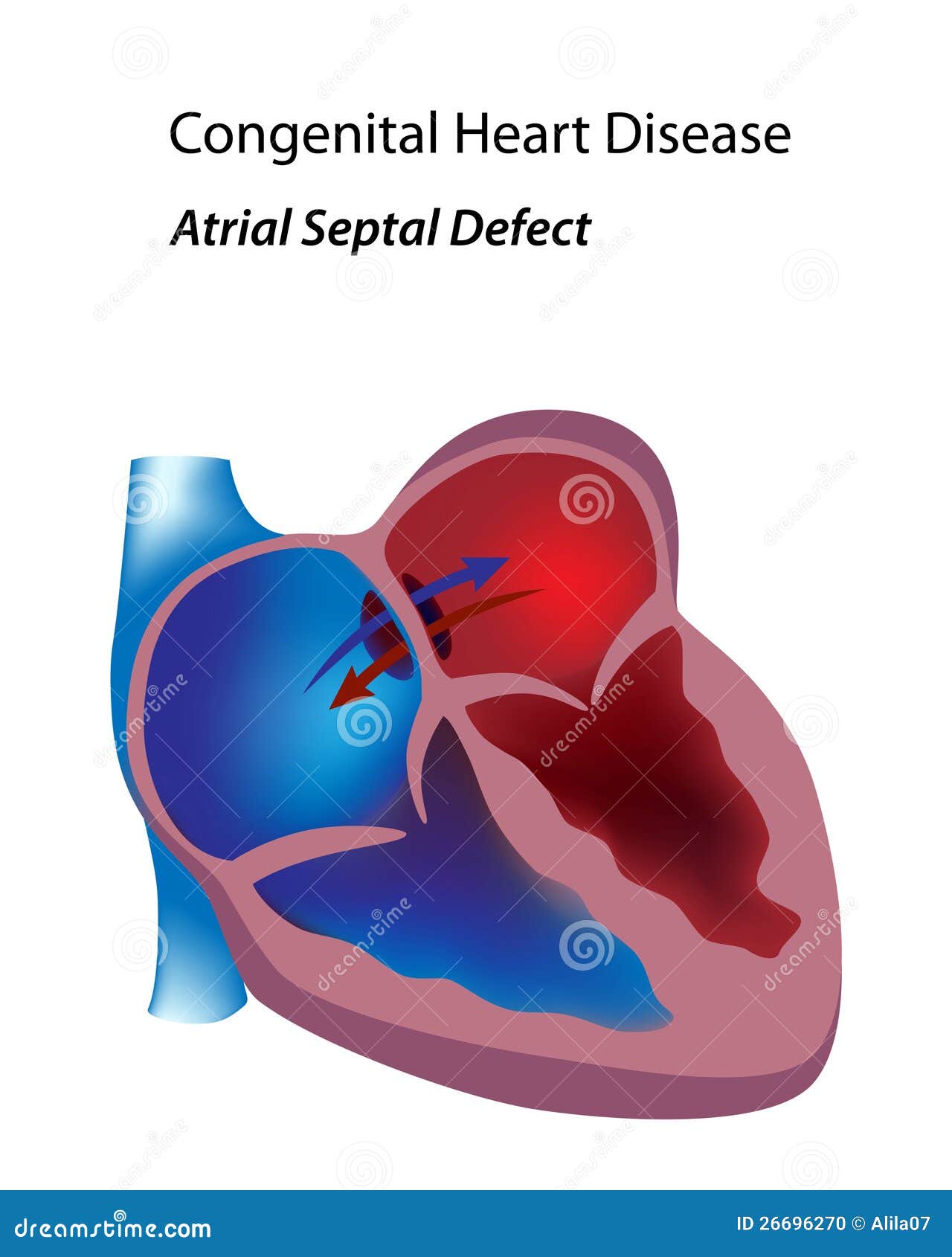
— ранее у женщины были выкидыши или мертворожденные
— возраст женщины более 35 лет
— женщина во время беременности принимает алкоголь, психоактивные вещества (наркотики), курит
— в семье женщины есть история рождения детей с пороками или мертворождения
— женщина живет в экологически неблагоприятной местности (радиация, отравляющие вещества)
или работает на экологически неблагоприятном производстве
— во время беременности (особенно первые 2 месяца) женщина перенесла инфекционные, вирусные заболевания
— женщина принимала во время беременности лекарственные препараты
с тератогенным эффектом (приводящие к развитию уродств у плода) или
эндокринные препараты для сохранения беременности (гормоны).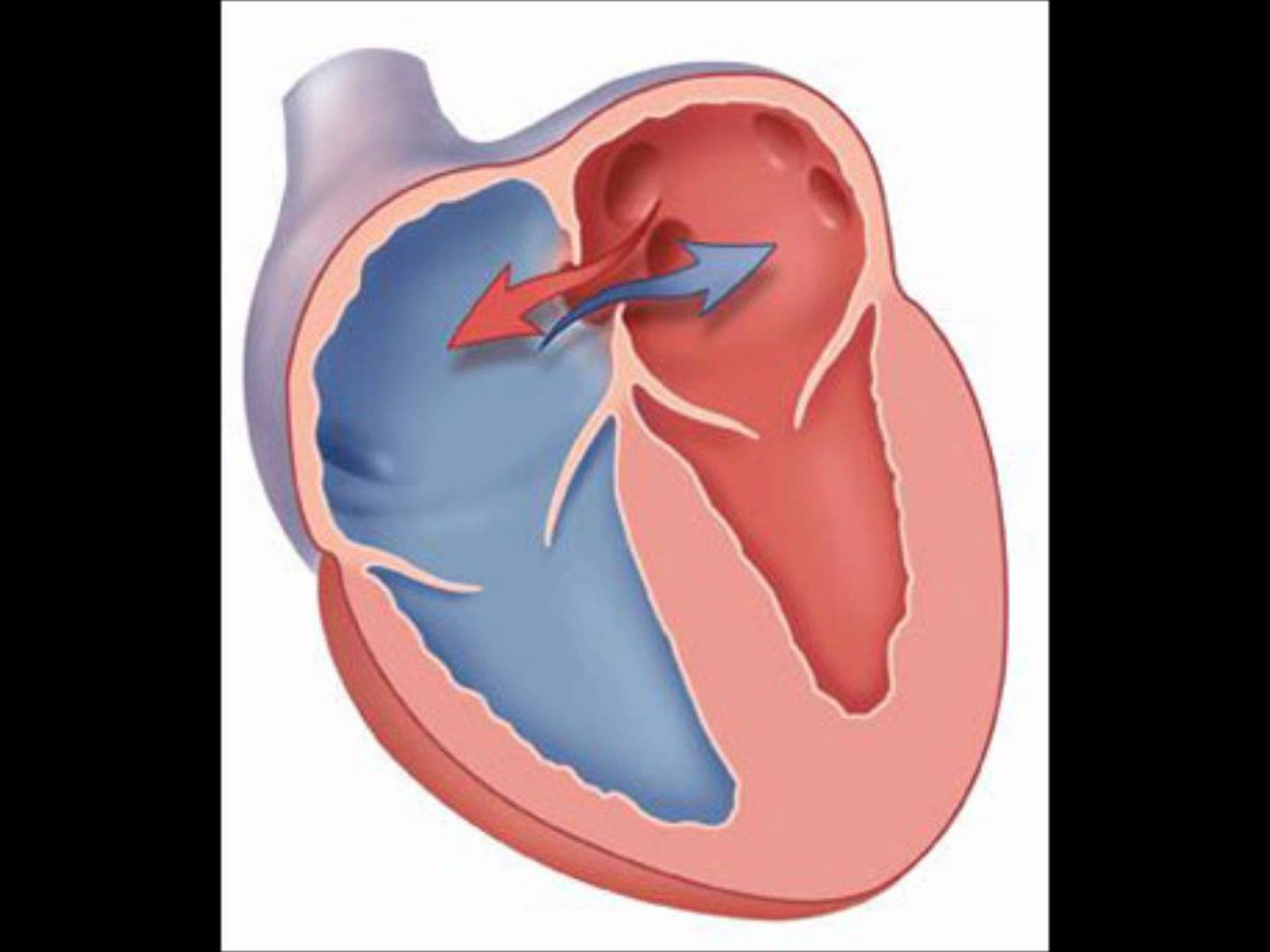
Можно ли поставить диагноз ВПС у плода?
Возможность выявить у плода врожденный порок сердца существует, хотя ее нельзя назвать абсолютно информативной. Это зависит от многих причин, основные их которых — наличие высококлассной аппаратуры и квалифицированного специалиста, имеющего опыт перинатальной диагностики. Диагностика возможна начиная с 14-й недели беременности. Если при обследовании у плода выявляется аномалия развития, родителям сообщают о тяжести патологических изменений, возможностях лечения и о том, насколько будет ребенок жизнеспособен. Женщина может принять решение о прерывании беременности. Если есть надежда на успешные роды и лечение, женщина наблюдается у специалиста, роды принимают в специализированном роддоме (чаще всего женщине предлагают кесарево сечение).
Врожденный порок сердца у новорожденных
При рождении ребенка или в первые дни его жизни врачи могут заподозрить врожденный порок сердца.
На чем они основывают свои предположения?
— Шум в сердце.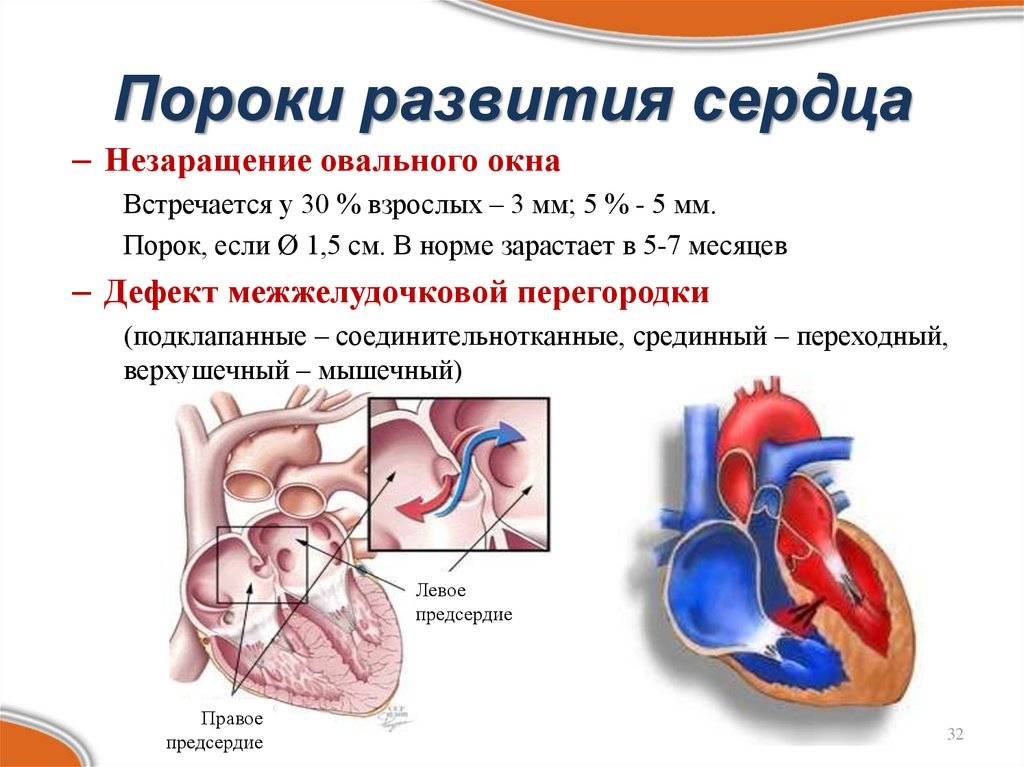 В первые несколько дней жизни ребенка шум в сердце нельзя расценивать как достоверный симптом врожденного порока сердца. Такого ребенка наблюдают, при сохранении шумов более 4-5 суток – обследуют. Само появление сердечного шума объясняется нарушением тока крови через сосуды и полости сердца (например, при наличии аномальных сужений, отверстий, резкой смены направления кровотока).
В первые несколько дней жизни ребенка шум в сердце нельзя расценивать как достоверный симптом врожденного порока сердца. Такого ребенка наблюдают, при сохранении шумов более 4-5 суток – обследуют. Само появление сердечного шума объясняется нарушением тока крови через сосуды и полости сердца (например, при наличии аномальных сужений, отверстий, резкой смены направления кровотока).
— синюшность кожных покровов (цианоз). В норме артериальная кровь богата кислородом и придает коже розовую окраску. Когда к артериальной крови примешивается бедная кислородом венозная кровь (в норме не происходит), кожа приобретает синюшный оттенок. В зависимости от типа порока цианоз может быть разной степени выраженности. Однако, врачам приходится уточнять причины цианоза, так как он может быть симптомом болезней органов дыхания и центральной нервной системы.
— проявления сердечной недостаточности. Сердце перекачивает кровь, работая как насос. Когда снижается насосная способность сердца, кровь начинает застаиваться в венозном русле, питание органов артериальной кровью снижается.
— нарушения электрической функции сердца (сердечного ритма и проводимости), проявляющиеся аритмиями и, иногда, потерей сознания. Врач может услышать неровное сердцебиение при аускультации (выслушивании фонендоскопом) или увидеть на записи электрокардиограммы.
Как сами родители могут заподозрить у ребенка врожденный порок сердца?
Если порок сердца приводит к серьезным нарушениям гемодинамики (кровотока), как правило, его диагностируют уже в роддоме. При отсутствии выраженных проявлений ребенка могут выписать домой. Родители могут заметить, что малыш вялый, плохо сосет и часто срыгивает, во время кормления и при крике — синеет. Может проявиться выраженная тахикардия (частота сердечных сокращений выше 150 ударов в минуту). В этом случае нужно обязательно сообщить о жалобах педиатру и пройти специальные обследования.
При отсутствии выраженных проявлений ребенка могут выписать домой. Родители могут заметить, что малыш вялый, плохо сосет и часто срыгивает, во время кормления и при крике — синеет. Может проявиться выраженная тахикардия (частота сердечных сокращений выше 150 ударов в минуту). В этом случае нужно обязательно сообщить о жалобах педиатру и пройти специальные обследования.
Подтверждение диагноза врожденного порока сердца
В настоящее время наиболее доступным, простым, безболезненным для ребенка и высокоинформативным методом диагностики пороков сердца является эхокардиография. Во время исследования с помощью ультразвукового датчика врач видит толщину стенок, размеры камер сердца, состояние клапанной системы и расположение крупных сосудов. Допплеровский датчик позволяет увидеть направления кровотока и измерить его скорость. Во время исследования можно выполнить снимки, подтверждающие заключение специалиста.
Также ребенку обязательно запишут электрокардиограмму.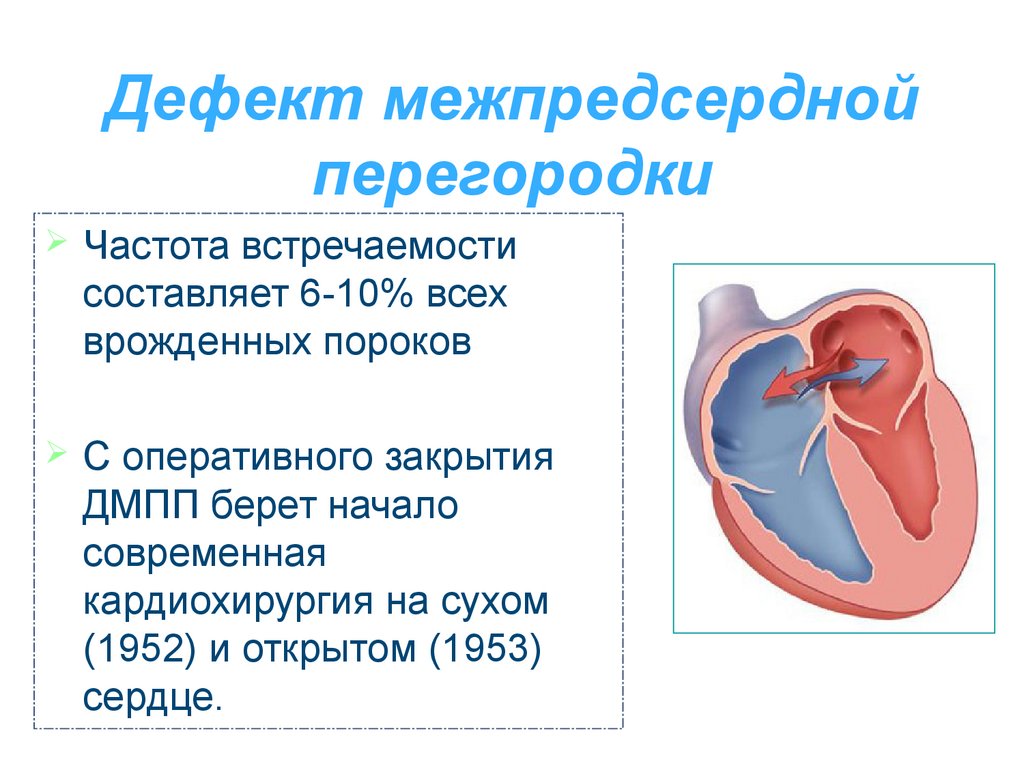 При необходимости более точного исследования (как правило, для определения тактики хирургического лечения порока) врач порекомендует зондирование сердца. Это инвазивная методика, для выполнения которой ребенок госпитализируется в стационар. Зондирование проводится врачем-рентгенхирургом в рентгеноперационной, в присутствии врача-анестезиолога, под внутривенным наркозом. Через прокол в вене или артерии специальные катетеры вводятся в сердце и магистральные сосуды, позволяя точно измерить давление в полостях сердца, аорте, легочной артерии. Введение специального рентген-контрастного препарата позволяет получить точное изображение внутреннего строения сердца и крупных сосудов (см. рисунок).
При необходимости более точного исследования (как правило, для определения тактики хирургического лечения порока) врач порекомендует зондирование сердца. Это инвазивная методика, для выполнения которой ребенок госпитализируется в стационар. Зондирование проводится врачем-рентгенхирургом в рентгеноперационной, в присутствии врача-анестезиолога, под внутривенным наркозом. Через прокол в вене или артерии специальные катетеры вводятся в сердце и магистральные сосуды, позволяя точно измерить давление в полостях сердца, аорте, легочной артерии. Введение специального рентген-контрастного препарата позволяет получить точное изображение внутреннего строения сердца и крупных сосудов (см. рисунок).
Диагноз – не приговор. Лечение ВПС (врожденного порока сердца)
Современная медицина позволяет не только своевременно диагностировать, но и лечить врожденные пороки сердца. Лечением ВПС занимаются кардиохирурги. При выявлении порока, сопровождающегося серьезным нарушением гемодинамики, влияющего на развитие ребенка и угрожающего жизни малыша, операция проводиться как можно раньше, иногда в первые дни жизни ребенка.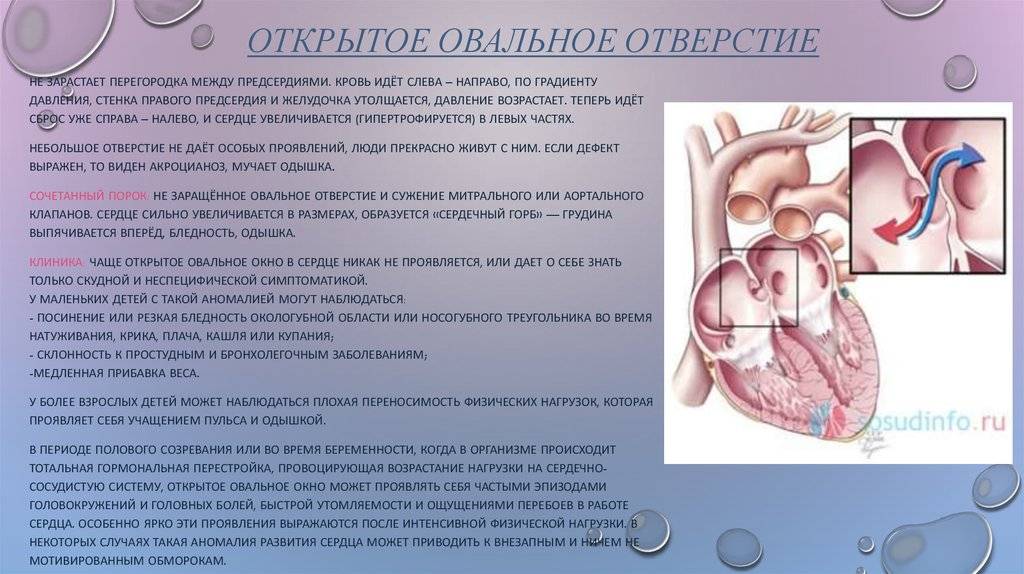 При пороках, которые не влияют значительно на рост и развитие ребенка, операция может проводиться позже. Выбор сроков операции определяется хирургом. Если ребенку рекомендовали хирургическое вмешательство и его не удалось выполнить своевременно (часто из-за отказа родителей, непонимания серьезности проблемы), у ребенка может начаться патологическое изменение гемодинамики, приводящее к развитию и прогрессированию сердечной недостаточности. На определенном этапе изменения становятся необратимыми, операция уже не поможет.
Отнеситесь внимательно к советам и рекомендациям врачей, не лишайте своего ребенка возможности расти и развиваться, не быть инвалидом на всю жизнь!
При пороках, которые не влияют значительно на рост и развитие ребенка, операция может проводиться позже. Выбор сроков операции определяется хирургом. Если ребенку рекомендовали хирургическое вмешательство и его не удалось выполнить своевременно (часто из-за отказа родителей, непонимания серьезности проблемы), у ребенка может начаться патологическое изменение гемодинамики, приводящее к развитию и прогрессированию сердечной недостаточности. На определенном этапе изменения становятся необратимыми, операция уже не поможет.
Отнеситесь внимательно к советам и рекомендациям врачей, не лишайте своего ребенка возможности расти и развиваться, не быть инвалидом на всю жизнь!
Операция при врожденных пороках сердца
Многие годы операции при врожденных пороках сердца выполнялись только на открытом сердце, с использованием аппарата искусственного кровообращения (АИК), который берет на себя функции сердца во время его остановки. Сегодня при некоторых пороках такой операции существует альтернатива – устранение дефекта структур сердца с помощью системы AMPLATZER. Такие операции значительно безопаснее, не требуют раскрытия грудной клетки, не отличаясь по эффективности от «большой» хирургии.
Если операция выполнена своевременно и успешно, ребенок полноценно развивается и растет, и часто – навсегда забывает о существовании порока. После операции обязательным является наблюдение педиатра, контрольные эхокардиографические исследования. Дети с врожденными пороками сердца часто болеют простудными заболеваниями из-за снижения иммунитета, поэтому в послеоперационном периоде проводится общеукрепляющее лечение и ограничиваются физические нагрузки. В дальнейшем у многих детей эти ограничения снимают и даже разрешают посещать спортивные секции.
Такие операции значительно безопаснее, не требуют раскрытия грудной клетки, не отличаясь по эффективности от «большой» хирургии.
Если операция выполнена своевременно и успешно, ребенок полноценно развивается и растет, и часто – навсегда забывает о существовании порока. После операции обязательным является наблюдение педиатра, контрольные эхокардиографические исследования. Дети с врожденными пороками сердца часто болеют простудными заболеваниями из-за снижения иммунитета, поэтому в послеоперационном периоде проводится общеукрепляющее лечение и ограничиваются физические нагрузки. В дальнейшем у многих детей эти ограничения снимают и даже разрешают посещать спортивные секции.
Если Вы считаете, что у Вашего ребенка есть проблемы с сердцем, то Вы можете пройти эхокардиографическое исследование и обратиться за консультацией к детскому кардиологу.
Статья была опубликована сотрудниками нашего Центра ранее на «Сибирском медицинском портале».
Врожденные пороки сердца: виды и методы диагностики
Врожденные пороки сердца (ВПС) – это аномалии развития, приводящие к нарушению морфологического строения сердца, включая клапанный аппарат и магистральные сосуды.
ВПС возникают в период внутриутробного развития (как правило, на 2-8-й неделе) в результате нарушения процессов эмбриогенеза. Данные аномалии могут встречаться как изолированно, так и в сочетании друг с другом.
Общая распространенность данной группы заболеваний составляет до 5- 8 случаев на 1000 родов. Врожденные пороки могут быть связаны с хромосомными аномалиями, однако, зачастую, диагностируются именно нехромосомные врожденные пороки сердца.
Общая частота нехромосомных ВПС составляет до 7 случаев на 1000 родов, из которых до 3,5% составляют перинатальные потери, 20% диагностируются пренатально, 5,6% беременностей прерывается в связи с выявленной аномалией плода. Сложные нехромосомные пороки сердца встречаются реже, примерно 2 случая на 1000 родов.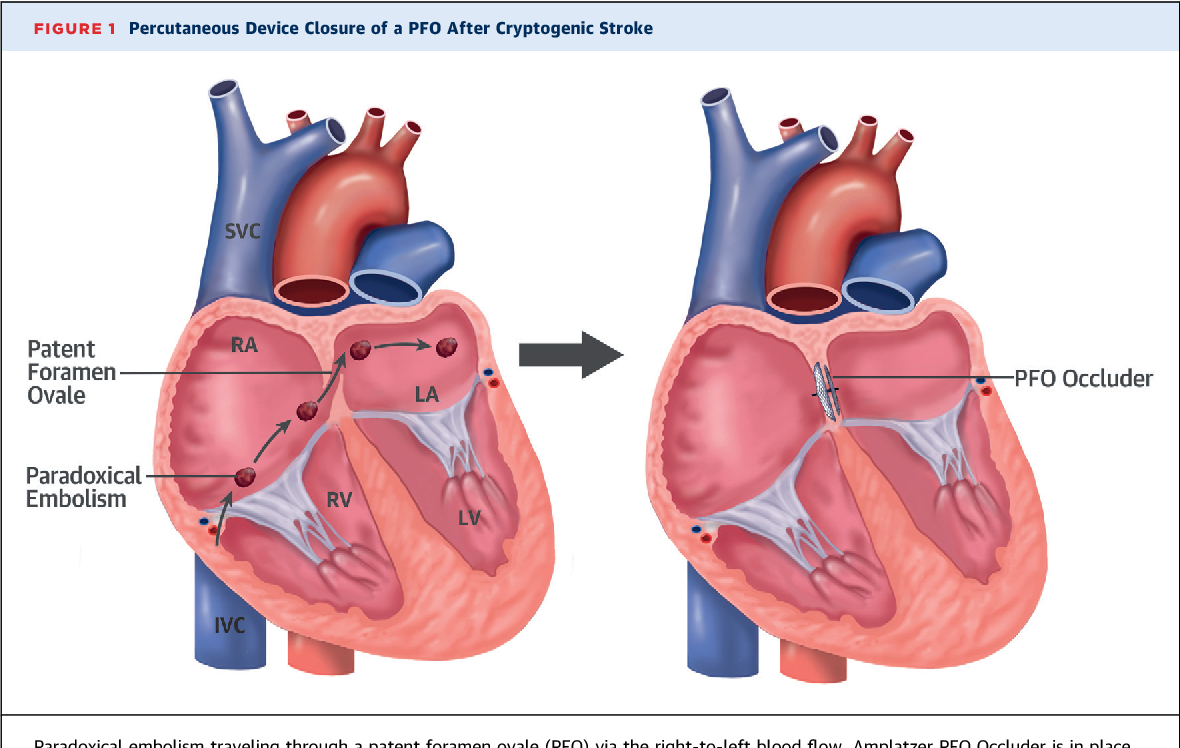 Исходом в 8% случаев становится перинатальная смерть, 40% диагностируются внутриутробно, 14% становятся причиной прерывания беременности.
Исходом в 8% случаев становится перинатальная смерть, 40% диагностируются внутриутробно, 14% становятся причиной прерывания беременности.
Причины ВПС
В качестве основных ведущих причины в формировании пороков, чаще всего, выступают структурные и количественные хромосомные аномалии, и мутации, т.е. первичные генетические факторы.
Также необходимо уделять внимание потенциально тератогенным факторам внешней среды: различные внутриутробные инфекции (вирусы краснухи, цитомегаловирус, коксаки, инфекционные заболевания у матери в первом триместре), лекарственные препараты (витамин А, противоэпилептические средства, сульфазалазин, триметоприм), постоянный контакт с токсичными веществами (краски, лаки). Кроме того, нужно помнить, что отрицательное влияние на внутриутробное развитие оказывают как материнские факторы: предшествующие данной беременности репродуктивные проблемы, наличие сахарного диабета, фенилкетонурии, алкоголизма, курение, возраст, но также, и факторы со стороны отца – возраст, употребление наркотических средств (кокаин, марихуана).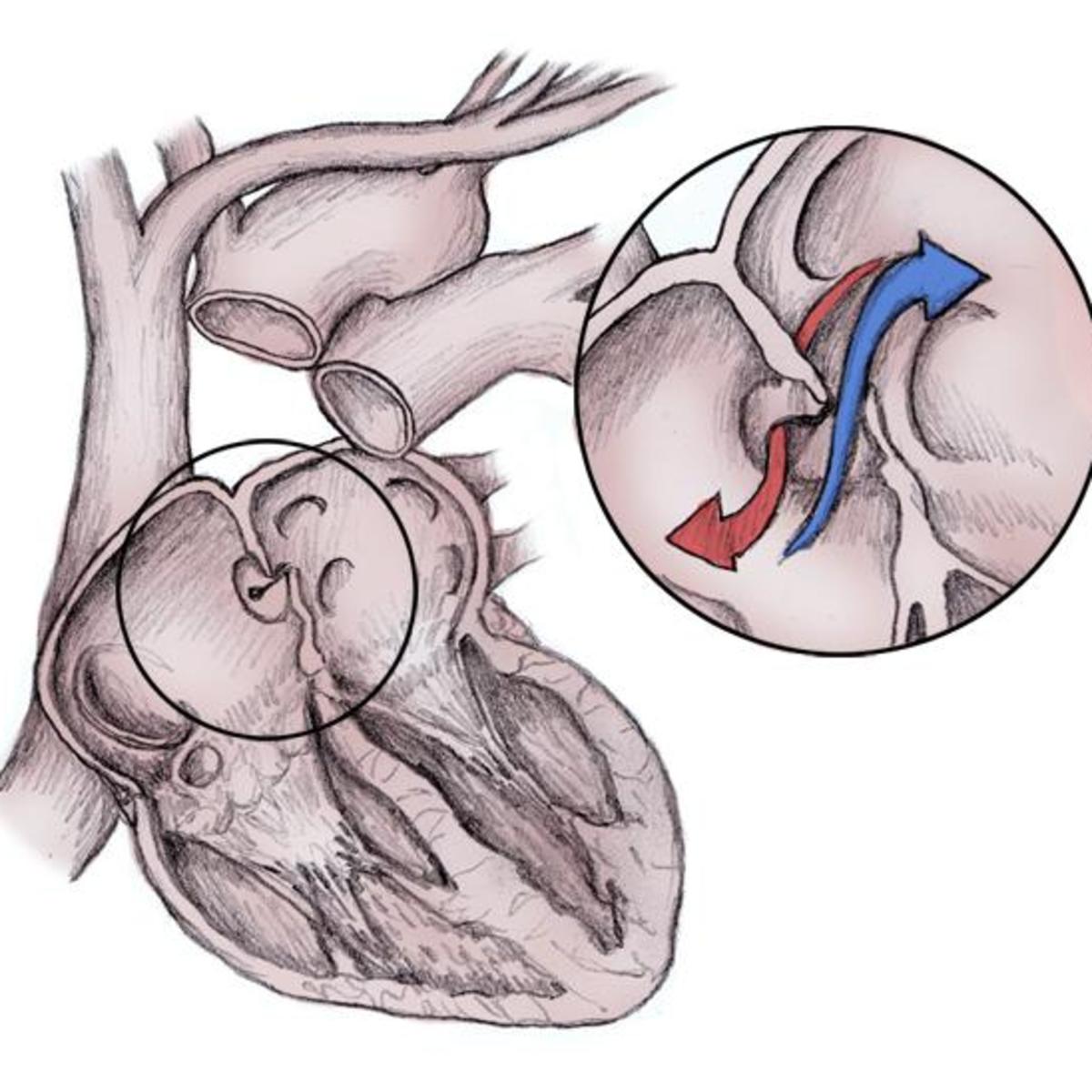
Ведущая роль принадлежит мультифакториальной теории развития врожденных пороков сердца (до 90%).
Виды врожденных пороков сердца
-
Дефект межпредсердной перегородки (ДМПП) или открытое овальное окно – диагностируется при выявлении одного либо нескольких отверстий в межпредсердной перегородке. Один из часто встречающихся врожденных пороков сердца. В зависимости от расположения дефекта, его величины, силы тока крови определяются более или менее выраженные клинические признаки. Часто ДМПП сочетается с другими аномалиями сердца и определяться при синдроме Дауна.
-
Дефект межжелудочковой перегородки (ДМЖП) – диагностируется при недоразвитии межжелудочковой перегородки на различных уровнях с формированием патологического сообщения между левым и правым желудочками. Может встречаться как изолированно, так и вместе с другими аномалиями развития. При малом дефекте – чаще нет выраженного отставания в физическом развитии.
 ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
-
Коартация аорты – сегментарное сужение просвета аорты с нарушением нормального кровотока из левого желудочка в большой круг кровообращения. Выявляется до 8% всех случаев ВПС, чаще у мальчиков, нередко сочетается с другими аномалиями.
-
Открытый артериальный проток – диагностируется при не заращении Баталлова протока, определяемого у новорожденных и зарастающего в последующем. В результате, происходит частичный сброс артериальной кровь из аорты в легочную артерию. При данном ВПС чаще не бывает тяжелых клинических проявлений, однако, патология требует хирургической коррекции, поскольку сопряжена с высоким риском внезапной сердечной смерти.
-
Атрезия легочной артерии – диагностируется недоразвитие (полное либо частичное) створок клапана легочной артерии с развитием обратного заброса крови из легочной артерии в полость правого желудочка.
 В последующем приводит к недостаточному кровоснабжению легких.
В последующем приводит к недостаточному кровоснабжению легких.
-
Стеноз клапана легочной артерии – аномалия, при которой диагностируют сужение отверстия клапана легочной артерии. В результате патологии, чаще всего, створок клапана, нарушается нормальный кровоток из правого желудочка в легочный ствол.
-
Тетрада Фалло – сложный сочетанный ВПС. Объединяет дефект межжелудочковой перегородки, стеноз легочной артерии, гипертрофию правого желудочка, декстрапозицию аорты. При данной патологии происходит смешение артериальной и венозной крови.
-
Транспозиция магистральных сосудов – также сложный ВПС. При данной патологии аорта отходит от правого желудочка и несет венозную кровь, а легочный ствол отходит от левого желудочка и несет артериальную кровь, соответственно. Парок протекает тяжело, сопряжен с высокой летальностью новорожденных.
-
Декстрокардия – аномалия внутриутробного развития, арактеризующаяся правосторонним размещением сердца.
 Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
-
Аномалия Эбштейна – редко встречающийся врожденный порок сердца, диагностируется при изменении месторасположения створок трехстворчатого клапана. В норме — от предсердно-желудочкового фиброзного кольца, при аномалии — от стенок правого желудочка. Правый желудочек имеет меньшие размеры, а правое предсердие удлинено, вплоть до аномальных клапанов.
Методы диагностики ВПС
Диагностика ВПС основывается на сборе данных анамнеза (наличие пороков развития, в том числе врожденных пороков сердца, генетических заболеваний у ближайших родственников; информация о беременности и наличии этиологических факторов у родителей).
При сборе жалоб обращают внимание на отставание ребенка в развитии, плохую прибавку в весе, плохой аппетит, вялое сосание из груди либо бутылочки, отказ от груди, цианоз, частые респираторные инфекции.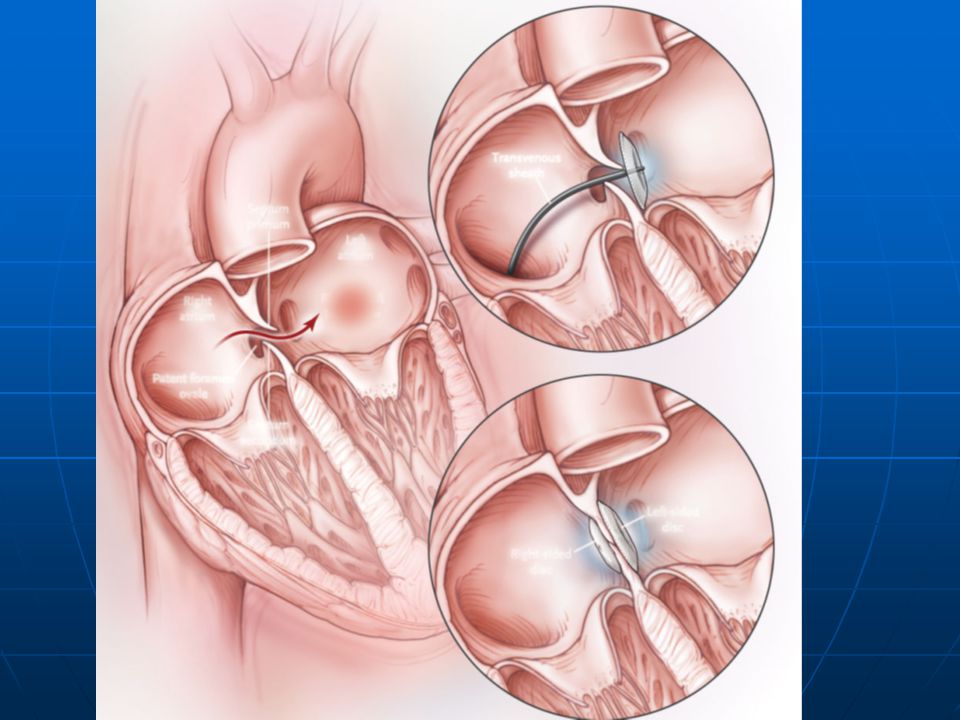
Физикальное обследование
При физикальном обследовании обращают внимание на цвет кожных покровов, определяют пульс и АД (на правой руки и любой ноге), выполняют аускультацию сердца, легких, обращают внимание на наличие периферических отеков, проводят пульсоксиметрию, определяют диурез.
Инструментальная диагностика
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения ВПС
В большинстве случаев, лечение врожденных пороков сердца – хирургическое, и в зависимости от анатомии порока, определяют сроки и вид вмешательства.
В целях стабилизации состояния перед планируемым оперативным лечением прибегают к методам терапевтического медикаментозного лечения критических состояний и осложнений ВПС.
Оперативное лечение
Оперативное лечение может быть выполнено экстренно, срочно и в плановом порядке. Кроме того, оперативное лечение может быть радикальным, либо вспомогательное (т.е. проводится гемодинамическая коррекция врожденного порока).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Оцените, насколько был полезен материал
Спасибо за оценку
Показания и способы внутриутробного вмешательства при оперативной коррекции пороков развития сердца
Врожденные пороки развития сердца являются распространенной группой врожденных аномалий плода и наиболее частой причиной неонатальной смертности.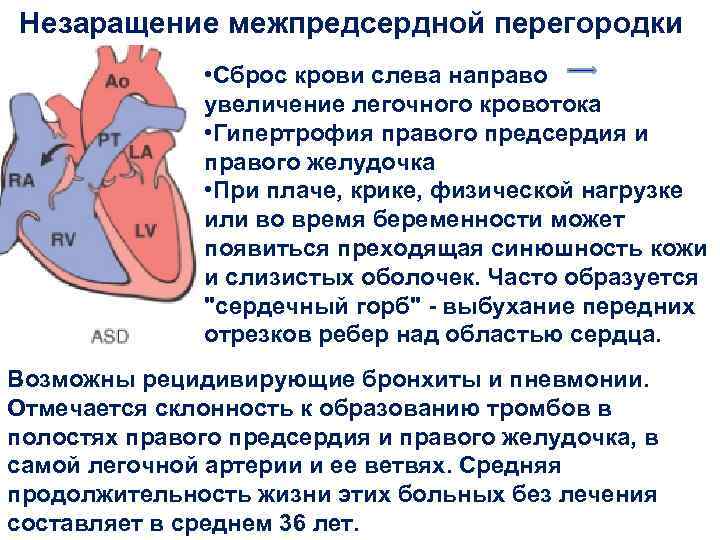 Сегодня рождаемость детей с врожденными пороками сердца составляет 0,7—1,7%. Ежегодно в России рождается около 35 тыс. детей с врожденными аномалиями сердечно-сосудистой системы. В последние годы эта цифра растет (в основном за счет улучшения диагностики и соответственно увеличения частоты случаев распознавания) [1]. Заболевания бывают несовместимыми с жизнью, а бывают такими, которые могут привести к пожизненной инвалидности. Комплексная задача оказания медицинской помощи заключается в ранней диагностике и лечении данной патологии [2—4]. Существует большая группа аномалий развития плода, в том числе и пороки развития сердца, которые вызывают необратимые нарушения, затрудняющие хирургическую коррекцию после рождения ребенка. В таких случаях оптимальным решением становится внутриутробное вмешательство [5—7].
Сегодня рождаемость детей с врожденными пороками сердца составляет 0,7—1,7%. Ежегодно в России рождается около 35 тыс. детей с врожденными аномалиями сердечно-сосудистой системы. В последние годы эта цифра растет (в основном за счет улучшения диагностики и соответственно увеличения частоты случаев распознавания) [1]. Заболевания бывают несовместимыми с жизнью, а бывают такими, которые могут привести к пожизненной инвалидности. Комплексная задача оказания медицинской помощи заключается в ранней диагностике и лечении данной патологии [2—4]. Существует большая группа аномалий развития плода, в том числе и пороки развития сердца, которые вызывают необратимые нарушения, затрудняющие хирургическую коррекцию после рождения ребенка. В таких случаях оптимальным решением становится внутриутробное вмешательство [5—7].
Цель данной работы — изучение внутриутробной оперативной коррекции пороков развития сердца.
При подготовке к публикации были осуществлены литературный поиск, а также систематизация и анализ информации из источников научной литературы, расположенной в базах PubMed, eLIBRARY.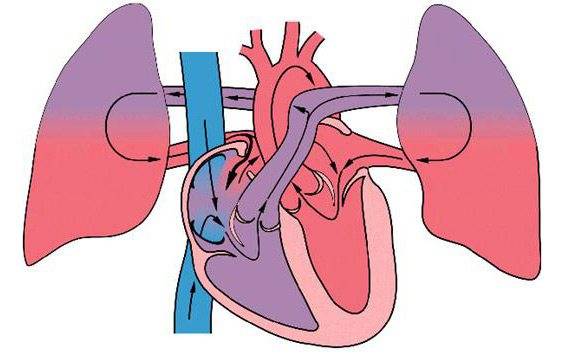 RU, CyberLeninka.
RU, CyberLeninka.
Для проведения внутриутробных операций на сердце плода необходимо учитывать детальные сведения об особенностях топографической анатомии сердца в целом и внутрисердечных структур плода в частности.
Сердце у плода занимает большую часть грудной полости. К особенностям синтопии сердца человека в пренатальном онтогенезе можно отнести наличие вокруг сердца нефункционирующих внутриутробно легких, большого по размерам тимуса, прилежащих сзади к сердцу пищевода и нисходящей аорты, а также тесное соседство с проходящими в грудной полости блуждающими и диафрагмальными нервами. Рассматривая сердце в целом, можно отметить, что оно располагается своей большей частью спереди от фронтальной плоскости тела. По отношению к срединной сагиттальной плоскости тела сердце расположено следующим образом: пятая часть, представленная преимущественно правым предсердием, справа от нее, а остальной объем — слева от срединной сагиттальной плоскости. При этом слева располагается часть правого, весь левый желудочек и левое предсердие.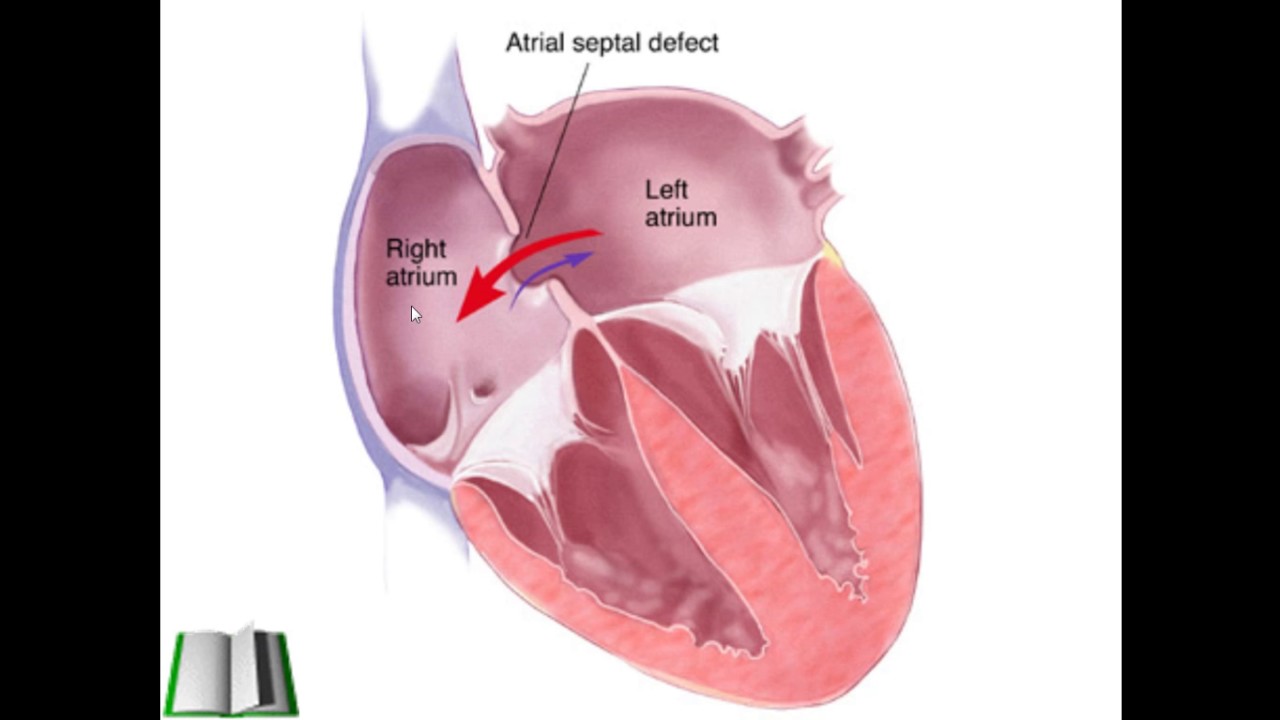 Сердце наиболее удалено от задней и правой стенок грудной полости [8, 9].
Сердце наиболее удалено от задней и правой стенок грудной полости [8, 9].
Использование во время беременности некоторых методов лучевой диагностики позволило с большой долей вероятности определять внутриутробную патологию плода. В современной клинической практике, помимо ультразвукового исследования, применяются магнитно-резонансная томография, компьютерная томография, а также фетальная эхокардиография. Кроме того, большую роль в области пренатальной диагностики играет фетоскопия [10—13].
Фетальные пороки сердца часто сопровождаются хромосомными аномалиями, при этом чаще наблюдается поражение левых отделов сердца [14—17]. В связи с этим при выявлении наличия аномалий развития сердца необходимо дополнительное генетическое исследование, которое осуществляется сегодня во многих развитых странах мира [18, 19].
С высокой долей вероятности врожденные пороки сердечно-сосудистой системы можно обнаружить на 16-й неделе беременности, а на 21—22-й неделе практически в 100% случаев можно идентифицировать тип врожденного порока [20—23]. Осуществить внутриутробную коррекцию возможно преимущественно на 22—32-й неделе в зависимости от вида порока [4, 10, 24, 25].
Осуществить внутриутробную коррекцию возможно преимущественно на 22—32-й неделе в зависимости от вида порока [4, 10, 24, 25].
Сердечные пороки, поддающиеся фетальному вмешательству, отличаются тем, что они могут быстро прогрессировать от легкой до тяжелой степени во время беременности. Это приводит к тому, что во время рождения ребенка развиваются значительное необратимое повреждение миокарда и гипоплазия сосудов и клапанов. В этой уникальной группе поражений сердца обычно существует ограниченное по времени окно, позволяющее провести внутриутробное вмешательство, когда негативные эффекты на рост и функцию сердца считаются потенциально обратимыми [26—28].
В настоящее время внутриутробные вмешательства на сердце в основном выполняются при критическом аортальном стенозе, атрезии легочной артерии, критическом стенозе легочной артерии с интактной межжелудочковой перегородкой, гипоплазии левых или правых отделов сердца [29—32]. Данные заболевания приводят к постплацентарной гипоксии и, как следствие, к внутриутробной смерти плода или спонтанному аборту. Одной из задач внутриутробных вмешательств является предотвращение необратимых изменений левого и правого желудочков, а также других структур сердца, что в конечном итоге ведет к улучшению постнатальных исходов [33—36].
Одной из задач внутриутробных вмешательств является предотвращение необратимых изменений левого и правого желудочков, а также других структур сердца, что в конечном итоге ведет к улучшению постнатальных исходов [33—36].
Существует два основных способа оперативного доступа: открытый (рассечение передней брюшной стенки и матки) и фетоскопический (доступ к сердцу плода осуществляется при помощи эндоскопа). Сегодня преимущество отдается именно фетоскопическому способу из-за его малой травматичности и минимизации риска преждевременных родов и физиологического стресса у плода [20, 35, 37, 38].
При открытом доступе хирургическое вмешательство осуществляют под общей анестезией. Доступ в матку проводят путем широкой лапаротомии: разрез на передней брюшной стенке составляет 10—12 см, разрез на матке — 5—7 см. Края раны на матке клипируют для предотвращения кровотечения. Плод частично обнажают и выводят в рану, придерживаясь правила «как можно больше внутри матки, как можно меньше снаружи», и выполняют необходимые манипуляции.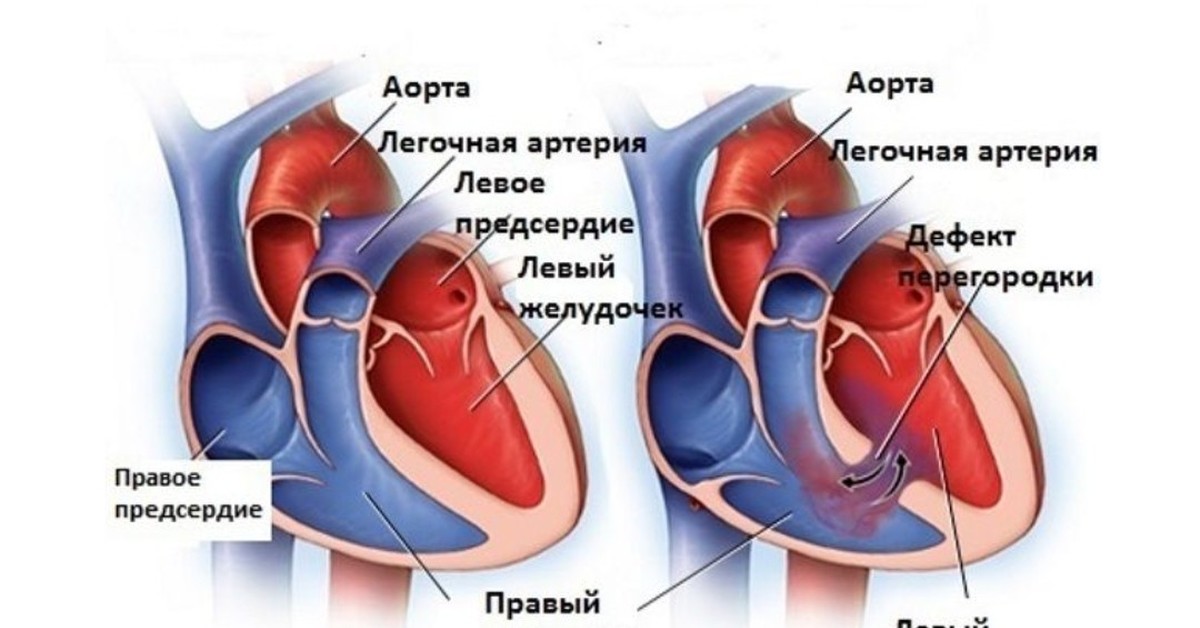 Во время операции проводят всесторонний мониторинг состояния не только матери, но и плода. После операции осуществляют торможение сократительной активности матки с помощью введения токолитиков [38—40].
Во время операции проводят всесторонний мониторинг состояния не только матери, но и плода. После операции осуществляют торможение сократительной активности матки с помощью введения токолитиков [38—40].
При фетоскопии операция может выполняться под местной, регионарной или общей анестезией. Важную роль в успешном вмешательстве играет оптимальное положение плода. Премедикацию плода проводят через пуповину раствором фентанила, атропина и панкурония для его обездвиживания. Выполняют 1,5—2-сантиметровые разрезы, через которые в брюшную полость и матку беременной женщины вводят троакар и с его помощью осуществляют соответствующие манипуляции. Место введения троакаров определяют под контролем эхографии. Принцип фетоскопического метода: через пупочные сосуды в кровеносную систему плода вводят специальный проводник (полая трубка), который, пройдя через ряд сосудов, достигает его сердца. Впоследствии через этот проводник вводят миниатюрные инструменты, с помощью которых осуществляется операция [14, 15, 41, 42]. Для клапанных вмешательств необходим доступ через верхушку желудочка сердца. После прохождения в левый или правый желудочек заводят проводник с катетером и баллоном, который устанавливают в стенозированном клапане. Затем производят раздувание баллона и расширение суженного клапанного отверстия. Кроме того, при необходимости может быть установлен стент [43, 44].
Для клапанных вмешательств необходим доступ через верхушку желудочка сердца. После прохождения в левый или правый желудочек заводят проводник с катетером и баллоном, который устанавливают в стенозированном клапане. Затем производят раздувание баллона и расширение суженного клапанного отверстия. Кроме того, при необходимости может быть установлен стент [43, 44].
Первым показанием для внутриутробной коррекции является критический аортальный стеноз и развивающийся синдром гипоплазии левых отделов сердца, который приводит к минимальному кровотоку на аортальном клапане или полному его отсутствию, из чего следует дисфункция левого желудочка, его дилатация, праволевый сброс через дефект межпредсердной перегородки или открытое овальное окно, а также ретроградный кровоток в дуге аорты. По мере уменьшения перфузии миокарда происходят его ишемия, некротизирование и образование рубцов. Рост левого желудочка замедляется и в конечном итоге прекращается. Все это ведет к тому, что левосторонние структуры сердца не могут поддерживать системную циркуляцию [45—47]. Гипоплазия левого желудочка хорошо переносится внутриутробно, так как артериальный проток в полной мере поддерживает перфузию органов и тканей плода. Однако после родов закрытие протока приводит к системной гипоперфузии, ацидемии и смерти, как правило, в течение нескольких дней. Выходом из этой ситуации может стать проведение баллонной вальвулопластики аортального клапана. Потенциальное преимущество фетального сердечного вмешательства при развитии синдрома гипоплазии левых отделов сердца заключается в уменьшении нагрузки на левый желудочек для профилактики прогрессирующей дисфункции и гипоплазии левых отделов сердца [48—51].
Гипоплазия левого желудочка хорошо переносится внутриутробно, так как артериальный проток в полной мере поддерживает перфузию органов и тканей плода. Однако после родов закрытие протока приводит к системной гипоперфузии, ацидемии и смерти, как правило, в течение нескольких дней. Выходом из этой ситуации может стать проведение баллонной вальвулопластики аортального клапана. Потенциальное преимущество фетального сердечного вмешательства при развитии синдрома гипоплазии левых отделов сердца заключается в уменьшении нагрузки на левый желудочек для профилактики прогрессирующей дисфункции и гипоплазии левых отделов сердца [48—51].
Основной принцип вальвулопластики аортального клапана плода идентичен подобному у младенцев, детей и взрослых, однако имеет и существенные особенности. Различия в значительной степени обусловлены доступом к плоду и связанными с ним рисками для матери и плода.
Для получения доступа к плоду необходимо такое его положение, при котором грудная клетка будет направлена кпереди своей левой стороной.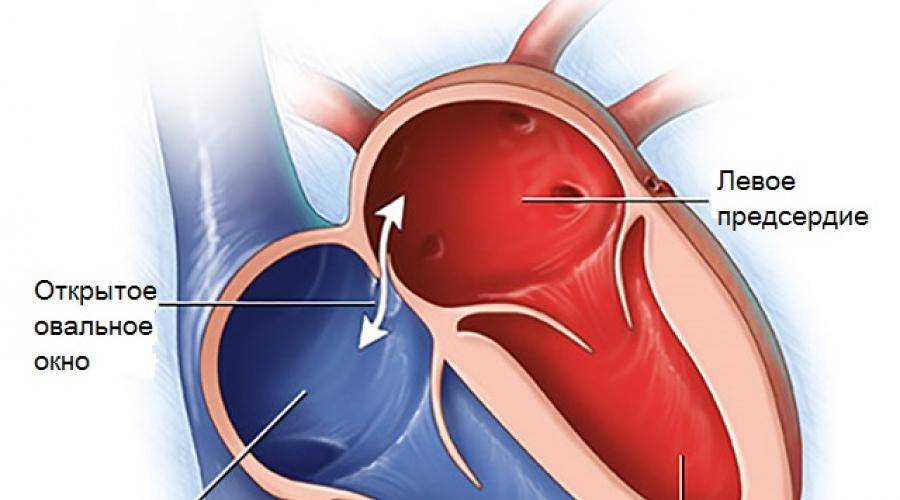 Это положение может быть достигнуто следующим образом: во-первых, матери до начала процедуры следует занять позицию на левом боку, во-вторых, необходимо производить нежные манипуляции на плоде через материнскую брюшную стенку, чтобы не нарушить его положение, и, в-третьих, необходима стабилизация плода в идеальном положении с использованием 19-калибровочной иглы. Далее плоду подают внутримышечный паралитический препарат, который обеспечивает прекращение спонтанного движения [52—55].
Это положение может быть достигнуто следующим образом: во-первых, матери до начала процедуры следует занять позицию на левом боку, во-вторых, необходимо производить нежные манипуляции на плоде через материнскую брюшную стенку, чтобы не нарушить его положение, и, в-третьих, необходима стабилизация плода в идеальном положении с использованием 19-калибровочной иглы. Далее плоду подают внутримышечный паралитический препарат, который обеспечивает прекращение спонтанного движения [52—55].
Чрескожный доступ к сердцу плода осуществляют под контролем ультразвука. Канюля с расположенным внутри нее катетером пересекает следующие структуры: материнскую брюшную стенку, стенку матки, амниотическую жидкость, грудную стенку плода и его сердце, а затем переходит на аортальный клапан. Плаценты следует избегать, если это возможно, но при необходимости можно использовать и трансплацентарный доступ. Как только канюля достигает грудной стенки плода, ее наконечник направляется к верхушке левого желудочка, которая прокалывается быстрым движением, чтобы свести к минимуму повреждения сердца. Вблизи аортального клапана обнажается катетер с расположенным на его конце баллоном. При аккуратном перемещении проволока проходит по клапану и фиксируется в восходящей аорте. Затем баллон последовательно надувают с целью расширения просвета клапана аорты. Антеградный поток обычно восстанавливается немедленно и часто сопровождается быстрым, заметным улучшением функции левого желудочка [55—58].
Вблизи аортального клапана обнажается катетер с расположенным на его конце баллоном. При аккуратном перемещении проволока проходит по клапану и фиксируется в восходящей аорте. Затем баллон последовательно надувают с целью расширения просвета клапана аорты. Антеградный поток обычно восстанавливается немедленно и часто сопровождается быстрым, заметным улучшением функции левого желудочка [55—58].
Постнатальные результаты сильно варьируют и в значительной степени зависят от степени повреждения левого желудочка перед вмешательством. В ретроспективном исследовании, проводившемся в Стэнфордском университете, обнаружили, что вальвулопластика в середине беременности может эффективно улучшить деятельность левого желудочка плода [59—61]. Австрийский хирург W. Arzt с помощниками выполнили 24 процедуры у 23 плодов на 21—26-й гестационной неделе развития с аортальным стенозом [10]. Технический успех был получен в 67% случаев, внутриутробная гибель плода — в 13%. Восстановление бивентрикулярного кровотока наблюдалось в 30% случаев. Следует отметить, что в 50% случаев после операции возникают брадикардия и/или дисфункция правого желудочка. В качестве профилактики брадикардии вводят адреналин и бикарбонат натрия через баллонный катетер во время операции. Несмотря на то что бивентрикулярный кровоток достигается не во всех случаях, функционирующий левый желудочек может поддерживать системную циркуляцию для выполнения дальнейших послеродовых операций. Таким образом, успех внутриутробной вальвулопластики при критическом стенозе аортального клапана зависит от сердечной структурной патологии пациента, сложности оборудования, используемого в ходе выполнения процедуры, а также от опыта операционной команды [36, 43, 62, 63].
Следует отметить, что в 50% случаев после операции возникают брадикардия и/или дисфункция правого желудочка. В качестве профилактики брадикардии вводят адреналин и бикарбонат натрия через баллонный катетер во время операции. Несмотря на то что бивентрикулярный кровоток достигается не во всех случаях, функционирующий левый желудочек может поддерживать системную циркуляцию для выполнения дальнейших послеродовых операций. Таким образом, успех внутриутробной вальвулопластики при критическом стенозе аортального клапана зависит от сердечной структурной патологии пациента, сложности оборудования, используемого в ходе выполнения процедуры, а также от опыта операционной команды [36, 43, 62, 63].
Вторым показанием для внутриутробного вмешательства является атрезия легочной артерии или критический стеноз легочной артерии у плода с интактной межжелудочковой перегородкой и развивающимся синдромом гипоплазии правого желудочка. Данная патология характеризуется фиброзно-мышечной атрезией правого желудочкового оттока, тяжелой правой желудочковой гипоплазией и коронарной аномалией. Определяется кровоток слева направо через открытый артериальный проток в систему легочной артерии [64—67]. Выходом может служить легочная вальвулопластика, однако данная процедура является крайне сложной в техническом плане. Фетальная легочная вальвулопластика может привести к возобновлению роста правого желудочка, восстановлению антеградного кровотока через правое сердце, увеличению роста источников энергии и достижению бивентрикулярной циркуляции [68, 69].
Определяется кровоток слева направо через открытый артериальный проток в систему легочной артерии [64—67]. Выходом может служить легочная вальвулопластика, однако данная процедура является крайне сложной в техническом плане. Фетальная легочная вальвулопластика может привести к возобновлению роста правого желудочка, восстановлению антеградного кровотока через правое сердце, увеличению роста источников энергии и достижению бивентрикулярной циркуляции [68, 69].
Легочная вальвулопластика проводится под местной или общей анестезией. При ультразвуковом контроле в амниотический мешок вводят иглу, через которую направляют проволочный проводник диаметром 0,014 дюйма, который проходит через легочный клапан. Затем вводят баллонный катетер и накачивают для расширения стенотического клапана. Были осуществлены исследования, в ходе которых применяли коронарный баллонный катетер: он был направлен в левую легочную артерию, а затем был удален через перфорированный клапан с последующими надуваниями. Как сообщает в своей работе хирург S. Yuan, ссылаясь на результаты исследования хирурга Polat и его команды, из 27 новорожденных младенцев, перенесших внутриутробную легочную вальвулопластику на 25-й гестационной неделе, у 8 пациентов наблюдали небивентрикулярные исходы, а у 19 обследованных фиксировали бивентрикулярное кровообращение, что соответствует 70,4% [36, 70, 71]. Успешные перфорации легочного клапана обеспечивают значительный рост правого желудочка, а также трикуспидального и легочного клапанов. Внутриматочная легочная вальвулопластика при атрезии легочной артерии облегчает антеградный кровоток правого желудочка, обусловливая правильный рост сердца и улучшение послеродовой выживаемости с бивентрикулярной циркуляцией [36, 72, 73]. Следует отметить, что плоды со значительной миокардиопатией из-за хронической гипертрофии правого желудочка не являются хорошими кандидатами для данной процедуры, поскольку у них нет резервов желудочков, чтобы положительно реагировать на вальвулопластику.
Как сообщает в своей работе хирург S. Yuan, ссылаясь на результаты исследования хирурга Polat и его команды, из 27 новорожденных младенцев, перенесших внутриутробную легочную вальвулопластику на 25-й гестационной неделе, у 8 пациентов наблюдали небивентрикулярные исходы, а у 19 обследованных фиксировали бивентрикулярное кровообращение, что соответствует 70,4% [36, 70, 71]. Успешные перфорации легочного клапана обеспечивают значительный рост правого желудочка, а также трикуспидального и легочного клапанов. Внутриматочная легочная вальвулопластика при атрезии легочной артерии облегчает антеградный кровоток правого желудочка, обусловливая правильный рост сердца и улучшение послеродовой выживаемости с бивентрикулярной циркуляцией [36, 72, 73]. Следует отметить, что плоды со значительной миокардиопатией из-за хронической гипертрофии правого желудочка не являются хорошими кандидатами для данной процедуры, поскольку у них нет резервов желудочков, чтобы положительно реагировать на вальвулопластику.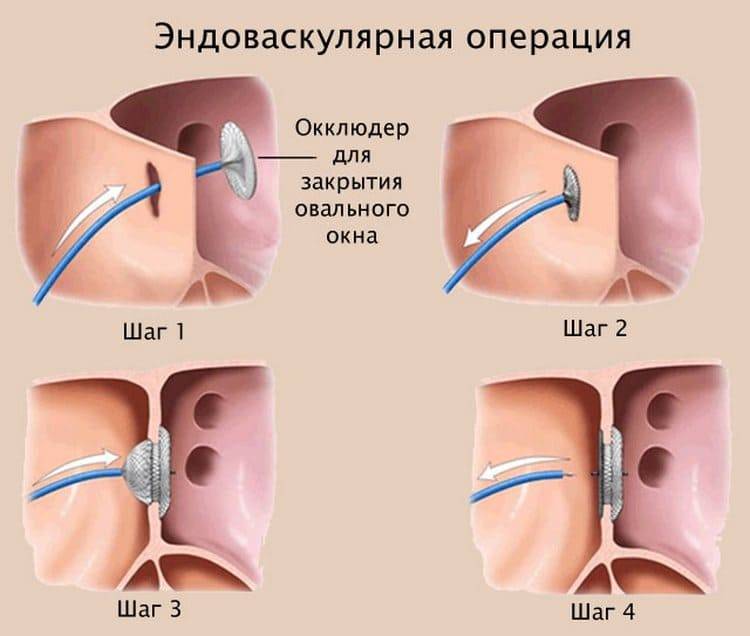 Однако трансплацентарное введение тербуталина может помочь улучшить функцию сердца в подобных случаях [74, 75].
Однако трансплацентарное введение тербуталина может помочь улучшить функцию сердца в подобных случаях [74, 75].
Третьим показанием к внутриутробному вмешательству на сердце является синдром гипоплазии левых отделов сердца с интактной межпредсердной перегородкой или рестриктивным дефектом межпредсердной перегородки [76]. Данная патология является вариантом синдрома гипоплазии левых отделов сердца, в ходе которого поток крови через овальное окно ограничен или отсутствует вследствие аномального закрытия отверстия или аномального утолщения предсердной перегородки. Дефект перегородки сопровождает синдром гипоплазии левых отделов сердца примерно в 22% случаев [68, 77]. При наличии интактной или рестриктивной предсердной перегородки при синдроме гипоплазии левых отделов сердца имеется внутриутробная гипертензия предсердий, приводящая к постоянному повреждению легочной сосудистой системы, паренхимы легких и лимфатической системы. После родов увеличивается сосудистое сопротивление в легких и замедляется кровоток в легочных сосудах, что приводит к тому, что оксигенированная легочная венозная кровь не проникает в системное кровообращение. Одновременно с этим давление в левом предсердии резко возрастает, обусловливая легочные венозные перегрузки и дыхательную недостаточность. В конечном итоге это приводит к гипоксемии, респираторному и метаболическому ацидозу и, как следствие, к быстрой гибели ребенка. Коррекция дефектов межпредсердной перегородки во внутриутробном периоде может прервать или облегчить повреждение легких и обеспечить более благоприятный постнатальный прогноз [78—81].
Одновременно с этим давление в левом предсердии резко возрастает, обусловливая легочные венозные перегрузки и дыхательную недостаточность. В конечном итоге это приводит к гипоксемии, респираторному и метаболическому ацидозу и, как следствие, к быстрой гибели ребенка. Коррекция дефектов межпредсердной перегородки во внутриутробном периоде может прервать или облегчить повреждение легких и обеспечить более благоприятный постнатальный прогноз [78—81].
При описанном поражении сердца возможно выполнение баллонной вальвулопластики, а также расширение овального окна, создание или расширение дефекта межпредсердной перегородки (септостомия) для облегчения сброса оксигенированной крови слева направо и улучшения кровотока по легочным венам, что приведет к нормализации оксигенации организма [38, 82].
Для предсердной септостомии плода используют чреспредсердный доступ под контролем ультразвука [83, 84]. Канюлю с расположенным внутри катетером 18-го или 19-го калибра продвигают аналогично: она проходит через материнскую брюшную стенку, стенку матки, амниотическую жидкость, грудную стенку плода и его сердце. Прокалывают правое предсердие, где через межпредсердную перегородку в левое предсердие или легочную вену вводят проволоку 0,014 дюйма с баллоном на конце. Для создания дефекта в перегородке после выхода баллона всю систему оттягивают назад до тех пор, пока баллон не натянет межпредсердную перегородку. Затем его несколько раз раздувают до достижения необходимого диаметра, при необходимости возможна установка стента в дефект [68, 83, 85].
Прокалывают правое предсердие, где через межпредсердную перегородку в левое предсердие или легочную вену вводят проволоку 0,014 дюйма с баллоном на конце. Для создания дефекта в перегородке после выхода баллона всю систему оттягивают назад до тех пор, пока баллон не натянет межпредсердную перегородку. Затем его несколько раз раздувают до достижения необходимого диаметра, при необходимости возможна установка стента в дефект [68, 83, 85].
Таким образом, септостомия предсердий при синдроме гипоплазии левых отделов сердца с интактной межпредсердной перегородкой или рестриктивным дефектом межпредсердной перегородки может защитить плод от повреждения паренхимы легких. Кроме того, внутриматочная предсердная септостомия может в значительной степени снизить потребность в послеродовых вмешательствах [61, 86—88].
Еще одним видом внутриутробного вмешательства является кордоцентез. Это инвазивная процедура, в ходе которой с помощью тонкой иглы проводят пункцию пуповины с целью получения крови для лабораторных исследований или введения лекарственных препаратов плоду, в том числе для лечения болезней сердца.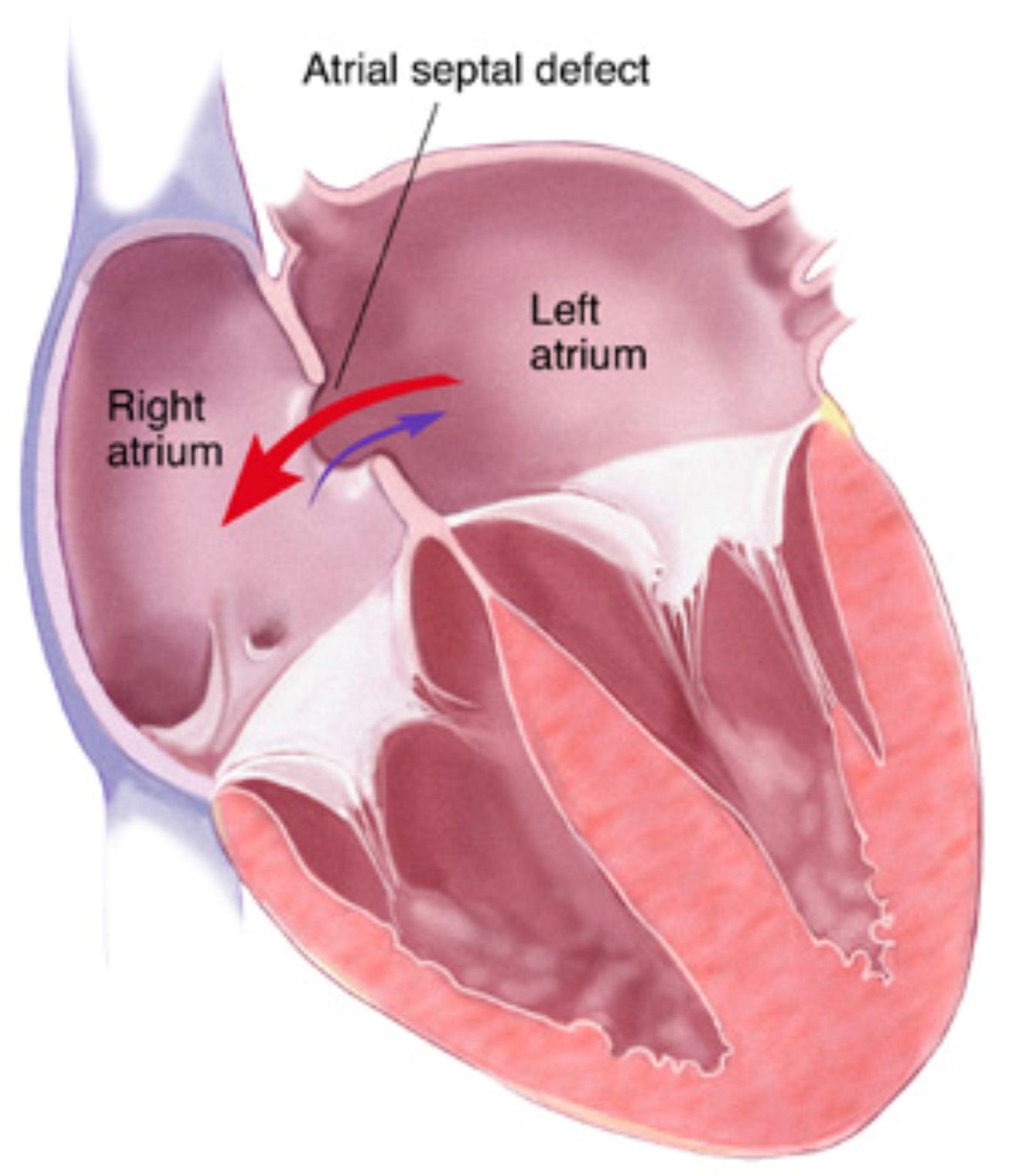 Введение лекарственных препаратов плоду с помощью методики кордоцентеза называется фетотерапией [89—91]. Примером фетотерапии является трансплацентарное введение дигоксина, который улучшает функцию сердца плода и поддерживает длительную и успешную беременность. Показанием для использования дигоксина является устойчивая тахиаритмия плода, которая может привести к застойной сердечной недостаточности и, как следствие, преждевременной смерти. Дигоксин восстанавливает функцию миокарда, нормализуется синусовый ритм. В докладе, выполненном командой хирурга К. Zhou, сообщалось, что в течение 14-месячного наблюдения не наблюдалось повторного возникновения аритмии, не отмечалось и неврологического дефицита, замедленного роста и развития [13, 92—94].
Введение лекарственных препаратов плоду с помощью методики кордоцентеза называется фетотерапией [89—91]. Примером фетотерапии является трансплацентарное введение дигоксина, который улучшает функцию сердца плода и поддерживает длительную и успешную беременность. Показанием для использования дигоксина является устойчивая тахиаритмия плода, которая может привести к застойной сердечной недостаточности и, как следствие, преждевременной смерти. Дигоксин восстанавливает функцию миокарда, нормализуется синусовый ритм. В докладе, выполненном командой хирурга К. Zhou, сообщалось, что в течение 14-месячного наблюдения не наблюдалось повторного возникновения аритмии, не отмечалось и неврологического дефицита, замедленного роста и развития [13, 92—94].
Одной из главных проблем при проведении эндоскопических операций является плохая видимость вследствие недостаточной прозрачности околоплодных вод. Эту проблему частично решили немецкие врачи из Медицинского университета Бонна: они предложили закачивать в околоплодную жидкость углекислый газ, безвредный для плода.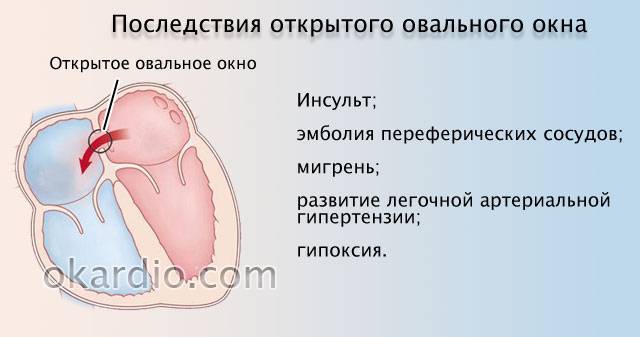 Благодаря такому подходу отпадает необходимость в замене околоплодных вод [35, 95]. Современные методы визуализации также способны в полной мере обеспечить полный обзор для хирурга.
Благодаря такому подходу отпадает необходимость в замене околоплодных вод [35, 95]. Современные методы визуализации также способны в полной мере обеспечить полный обзор для хирурга.
Сегодня уровень доступности коррекции ишемической болезни сердца, врожденных и приобретенных пороков сердца достиг определенных высот [36, 96, 97], однако внутриутробное лечение пороков в России выполняется только в Санкт-Петербурге в Федеральном центре сердца, крови и эндокринологии им. В.А. Алмазова (единичные операции), в Иркутске и Екатеринбурге [14].
Таким образом, внутриутробные операции на сердце являются наиболее перспективным направлением пренатальной хирургии. Они позволяют улучшить функцию сердца плода, в большинстве случаев нормализуя постнатальный бивентрикулярный кровоток, минимизируя смертельный исход для плода, тем самым увеличивая выживаемость новорожденных. В то же время данный вид операций является крайне сложным. Для улучшения технического успеха подобных вмешательств и их результатов требуется хорошо подготовленная многопрофильная команда со сложным оборудованием, поэтому такие операции проводят только в специализированных крупных медицинских учреждениях.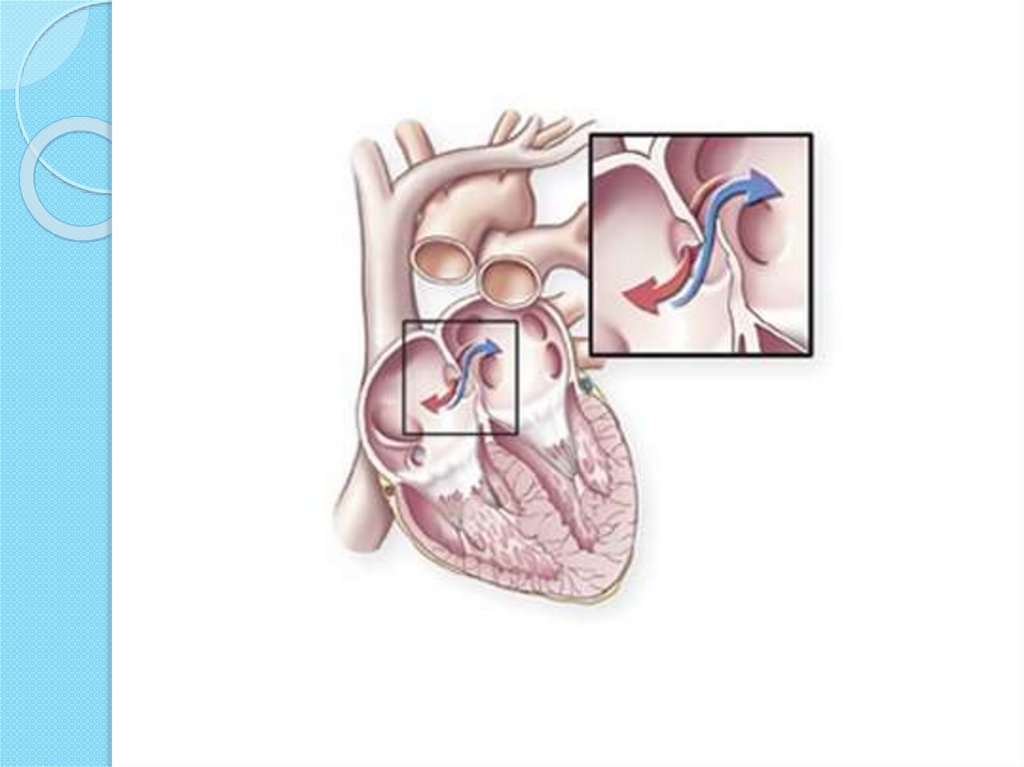 Дальнейшее развитие внутриутробной хирургии может значительно улучшить показатели последующих оперативных вмешательств у пациентов с врожденными пороками сердца.
Дальнейшее развитие внутриутробной хирургии может значительно улучшить показатели последующих оперативных вмешательств у пациентов с врожденными пороками сердца.
Сведения об авторах
Скоробогачев Р.В. — студент ФГБОУ ВО «Южно-Уральский государственный медицинский университет» Минздрава России; https://orcid.org/0000-0002-1229-7011
Белехова Д.А. — студентка ФГБОУ ВО «Южно-Уральский государственный медицинский университет» Минздрава России; https://orcid.org/0000-0002-8662-1216
Белова Е.А. — врач-методист ФГБОУ «Федеральный центр сердечно-сосудистой хирургии» Минздрава России; https://orcid.org/0000-0003-0270-1153
Белов Д.В. — ассистент кафедры госпитальной хирургии ФГБОУ ВО «Южно-Уральский государственный медицинский университет» Минздрава России, врач сердечно-сосудистый хирург ФГБОУ «Федеральный центр сердечно-сосудистой хирургии» Минздрава России; https://orcid.org/0000-0003-4985-9716
Пешиков О.В. — к.м.н., доцент кафедры анатомии и оперативной хирургии ФГБОУ ВО «Южно-Уральский государственный медицинский университет» Минздрава России; https://orcid.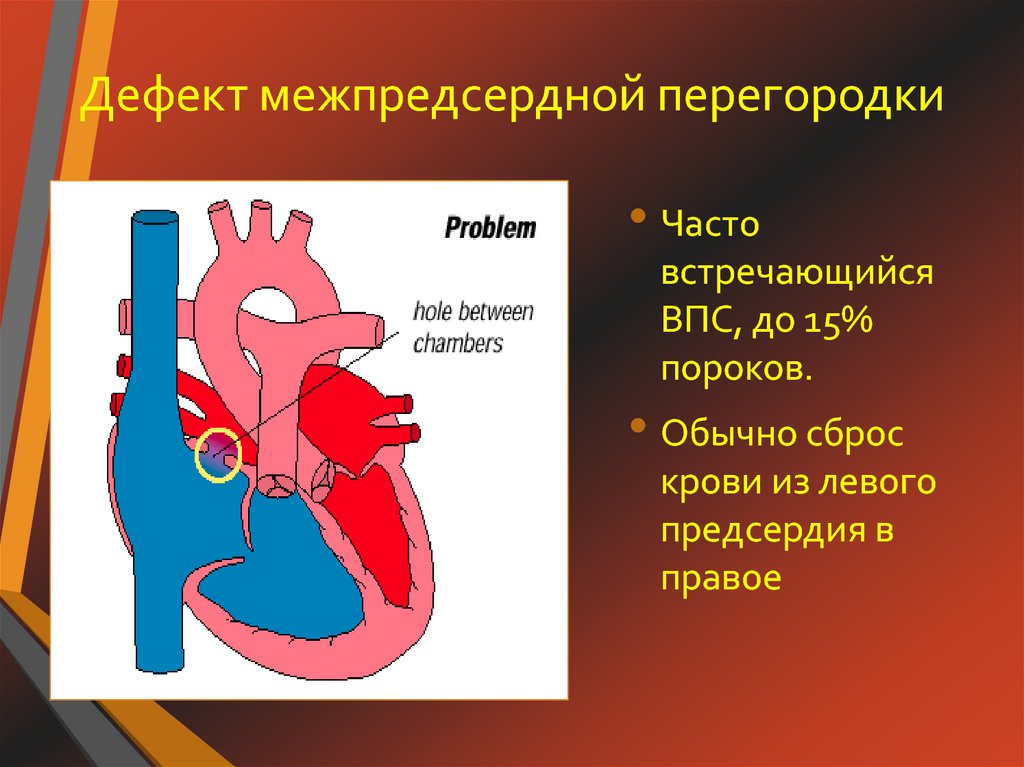 org/0000-0001-8906-2133
org/0000-0001-8906-2133
Автор, ответственный за переписку: Пешиков Олег Валентинович — https://orcid.org/0000-0001-8906-2133; e-mail: [email protected]
Как цитировать:
Скоробогачев Р.В., Белехова Д.А., Белова Е.А., Белов Д.В., Пешиков О.В. Показания и способы внутриутробного вмешательства при оперативной коррекции пороков развития сердца. Оперативная хирургия и клиническая анатомия (Пироговский научный журнал). 2019;3(2):25-33. https://doi.org/10.17116/operhirurg2019302125
Болезни сердца и коронавирус | Обновленная и достоверная информация
Семьи детей и подростков с заболеваниями сердца нуждаются в конкретной информации о том, как коронавирус может повлиять на этих пациентов. Специалисты Отделения детской кардиологии Госпиталя Сант Жоан де Деу Барселона отвечают на самые распространенные вопросы о пациентах с сердечными патологиями и как на них влияет коронавирусная инфекция.
Также предлагаем ознакомиться с основными рекомендациями, чтобы узнать, как действовать в ситуации, если у вашего ребёнка есть подозрение на коронавирус или что делать в период карантина.
Являются ли дети или подростки с заболеваниями и пороками сердца более подверженными риску заражения коронавирусом?
В основном, мальчики и девочки с легкими пороками сердца, такими, как дефект межжелудочковой перегородки (ДМЖП) или дефект межпредсердной перегородки (ДМПП), у которых не развилась сердечная недостаточность, а также пациенты, которые были прооперированы успешно, не обладают повышенным риском осложнений, вызванных коронавирусом.
В целом, педиатрические пациенты менее подвержены развитию тяжелых форм коронавируса. Однако, в случае детей с серьезными патологиями сердца, которые инфицированы COVID-19, следует учитывать их предшествующее состояние и быть внимательными в течение всего периода заболевания.
Что считается серьёзными заболеваниями сердца?
Следующее сердечные патологии считаются гемодинамически значимыми заболеваниями сердца (включая цианотические и нецианотические пороки сердца):
- Пороки сердца, требующие медицинского лечения.
- Легочная гипертензия.
- 6 месяцев послеоперационного периода после кардиохирургии или операции на сердце.
- Заболевания сердца, связанные с синдромами или генетическими повреждениями.
- Порок сердца, именуемый «единственный желудочек» или «одножелудочковое сердце»
Кроме того, пациенты, которые перенесли операцию по трансплантации сердца или ожидающие трансплантацию, пациенты с неконтролируемой тяжелой аритмией, перикардитом и пациенты с семейной кардиомиопатией и сердечной недостаточностью, находящиеся на лечении, считаются подверженными повышенному риску.
Может ли иммунная система быть ослабленной из-за наличия врожденного порока сердца (ВПС)?
В основном, люди с врожденными пороками сердца не должны иметь менее компетентную иммунную (защитную) систему. Некоторые пациенты с сопутствующими генетическими синдромами могут иметь ослабленную иммунную систему, но на данный момент, у этой группы еще не была подтверждена более высокая частота инфицирования коронавирусом COVID-19
Что я должен/должна иметь ввиду, если мой ребёнок принимает медикаменты для лечения заболевания сердца?
В последние дни появилась некоторая информация о повышенном риске осложнений от коронавируса у пациентов, принимающие такие лекарства, как каптоприл, эналаприл, лозартан и др. Однако пока нет достоверных доказательств в отношении этих препаратов. По этой причине, рекомендации кардиологических обществ на данный момент не указывают, что лечение этими препаратами следует приостановить.
В любом случае, всегда следует консультироваться с лечащим кардиологом, прежде чем пациент перестанет принимать обычные лекарства.
Какую мне окажут помощь в Госпитале Сант Жоан де Деу во время карантина?
Команда Отделения детской кардиологии Госпиталя Сант Жоан де Деу Барселона разработала план действий во время чрезвычайных ситуаций, чтобы поддерживать качество медицинской помощи для всех своих пациентов в течение всего периода действия карантинных мер безопасности в связи с COVID-19.
Дистанционный каналы связи (Портал для пациентов Госпиталя Сант Жоан де Деу, телефонная связь и телематические услуги помощи) были созданы для наблюдения за пациентами в амбулаторных условиях.
Приемы и процедуры, которые считаются не срочными, будут перенесены. В любом случае срочная кардиологическая помощь гарантируется, как и прежде, 24 часа в сутки, 7 дней в неделю.
Если у пациента температура и симптомы респираторного заболевания
Если у вашего сына или дочери симптомы COVID-19 (температура, кашель, ощущение нехватки воздуха или общий дискомфорт), в качестве первого шага мы рекомендуем вам использовать приложение STOP COVID 19 и следовать его инструкциям.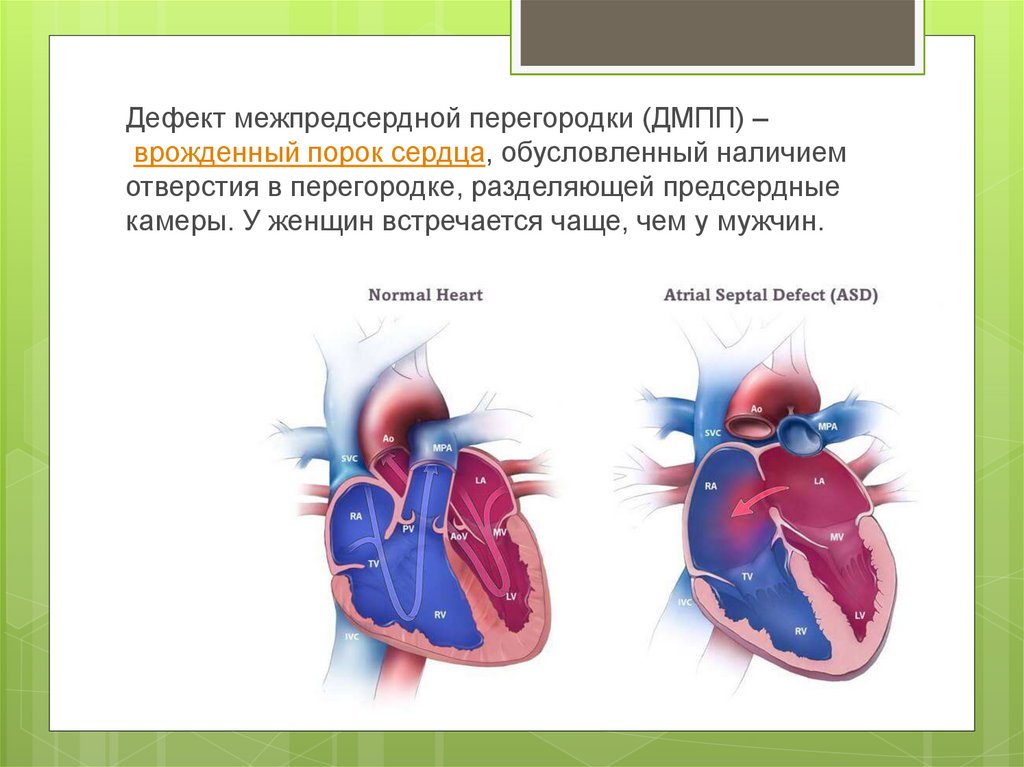
Если у ребёнка поднялась температура и появились симптомы респираторной инфекции, звоните по номеру 061 или 112.
Если состояние ребёнка ухудшается, обратитесь в Отделение неотложной помощи.
Что делать, если ребёнок был в тесном контакте с человеком, у которого был обнаружен коронавирус SARS-CoV-2
Сообщите об этом и следуйте указаниям представителей здравоохранения вашего региона, обратив внимание, что у вашего сына или дочери есть заболевание сердца.
Помните: вы всегда должны следовать указаниям своего врача, который знает индивидуальные обстоятельства состояния пациента.
Специальная информация и ресурсы для детей и подростков с заболеваниями сердца
Информация и ресурсы о коронавирусе
Федеральный центр сердечно-сосудистой хирургии (г. Хабаровск)
Тамара Александровна
г.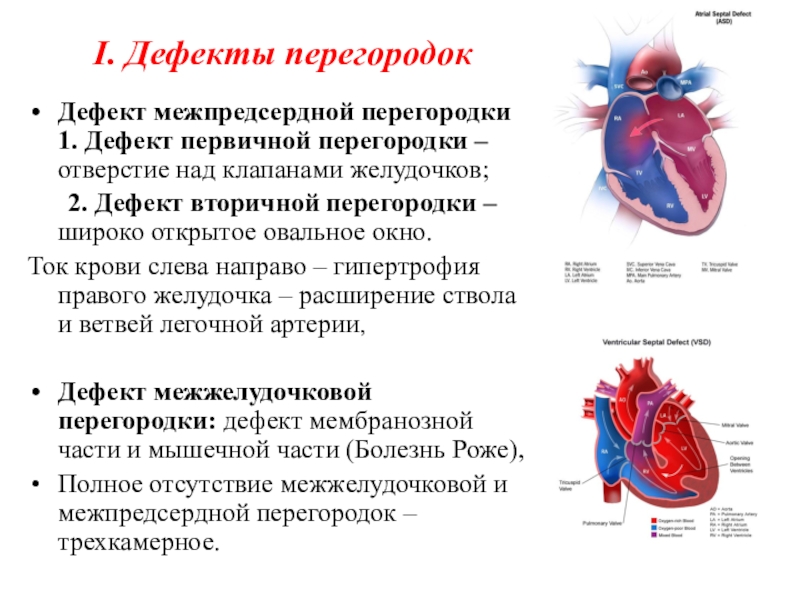 Хабаровск
Хабаровск
Период лечения: 30.11-06.12.2016
От всего сердца выражаю огромную благодарность лечащему врачу, сердечно-сосудистому хирургу Асеевой Юлии Игоревне, коллективу ФГБУ «Федеральный центр сердечно-сосудистой хирургии» за квалифицированную медицинскую помощь моему отцу Третьякову А.Я. Низкий поклон за чуткость и человеческое отношение. Спасибо Вам за ваш нелегкий труд.
Галина
пос. высокогорный, Хабаровского края
Период лечения: июль 2016
Хочется выразить огромную благодарность Анисимову Виктору Викторовичу за его внимательное отношение, понимание ситуации, профессионализм. Спасибо, Виктор Викторович!
НИНА
Хабаровск
Период лечения: 28. 09.16-19.10.16
09.16-19.10.16
От всей души говорю огромное человеческое СПАСИБО нашему заведующему Налимову Константину Александровичу ,лечащему врачу Ким Марине Владимировне,Шиганцову Даниилу Сергеевичу,Кузьмину Роману Сергеевичу и всему медперсоналу КХО5. Благодарю за высокий профессионализм проведенной операции и послеоперационного лечения,за душевное отношение к моей доченьке. Константин Александрович и весь персонал этой больницы являются сплоченным коллективом профессионалов своего дела.Эти люди по настоящему переживают и с любовью относятся к своим пациентам . Спасибо ВАМ ,за лечение,уход и заботу . Искренне желаю всем здоровья,успехов в работе,счастья!!!!!! С уважением семья БАРДАК.
Светлана
Хабаровск
Период лечения: с 30 августа 2016 года по 15 сентября
03. 08.2016/ У меня родился сын Кудрин Всеволод Викторович в род доме №11, на 3 сутки жизни обнаружили шум в сердце. На 6 сутки нас перевели в отделение патологии новорождённых ПЦ. 30.08.16 переведены в ФГБУ»Федеральный центр сердечно-сосудистой хирургии «Диагноз: Врождённый порок сердца: Коарктацыя аорты. Гипоплазия дуги аорты. Открытый артериальный проток. Открытое овальное окно. 31.08.16-операция: иссечение суженного участка аорты, создание косого «агрессивного» анастомоза между нисходящей аортой и дугой аорты по типу «конец» в «конец», лигирование открытого артериального протока в условиях искусственного кровообращения, фармако-холодовой кардиоплегии и гипотермической остановки ИК. Хочу выразить огромную благодарность Налимову Константину Александровичу за сильные, умелые и золотые руки, за четкий ум, за доброе сердце. Юрия Андреевича, Юлию Фёдоровну благодарю, ОГРОМНОЕ ВАМ СПАСИБО. Всему отделению КХО-5 большая благодарность. С уважением Кудрина Светлана Геннадьевна.
08.2016/ У меня родился сын Кудрин Всеволод Викторович в род доме №11, на 3 сутки жизни обнаружили шум в сердце. На 6 сутки нас перевели в отделение патологии новорождённых ПЦ. 30.08.16 переведены в ФГБУ»Федеральный центр сердечно-сосудистой хирургии «Диагноз: Врождённый порок сердца: Коарктацыя аорты. Гипоплазия дуги аорты. Открытый артериальный проток. Открытое овальное окно. 31.08.16-операция: иссечение суженного участка аорты, создание косого «агрессивного» анастомоза между нисходящей аортой и дугой аорты по типу «конец» в «конец», лигирование открытого артериального протока в условиях искусственного кровообращения, фармако-холодовой кардиоплегии и гипотермической остановки ИК. Хочу выразить огромную благодарность Налимову Константину Александровичу за сильные, умелые и золотые руки, за четкий ум, за доброе сердце. Юрия Андреевича, Юлию Фёдоровну благодарю, ОГРОМНОЕ ВАМ СПАСИБО. Всему отделению КХО-5 большая благодарность. С уважением Кудрина Светлана Геннадьевна.
Варвара Тимофеева
г. Якутск
Якутск
Период лечения: с 19,09,2016 по 18,10,2016г
Здр! Пишет вам семья Тимофеевых из г.Якутска 10.08.2016г у нас родилась дочка. К сожалению, при рождении у ней выявили порок сердца, был поставлен диагноз: ВПС: Дефект межжелудочковой перегородки множественный: перимембранозный и мышечный. Вторичный дефект межпредсердной перегородки. Коарктация аорты. Открытый артериальный проток.
Мы обратились в кардиоцентр г.Новосибирска, Томска но к сожалению, своевременного приглашения не получили (видимо риск был большой). Затем обратились в ФЦССХ г.Хабаровска и после заочной консультации были направлены на оперативное лечение. В 19.09.2016г вылетели в Хабаровск и в тот же день госпитализировались в центр. 20.09.2016 была операция провели резекцию коарктации аорты, 6 дней находились в реанимации. Состояние оставалось тяжелым. 27.09.2016 провели вторую операцию: пластика дефекта межжелудочковой перегородки заплатой из аутоперикарда, пластика дефекта медпредсердной перегородки аутоперикарда, пластика трикуспидального клапана в условиях искусственного кровообращения и фармако-холодовой кардиоплегии. Хирургический диастаз грудины, установка РD-катетера в брюшную полость.30.09.2016г. санация переднего средостения. Отсроченное ушивание грудины. Установка проточно-промывной системы.
В реанимации пролежала 10 дней. Постепенно наша девочка пошла на поправку. Из ФЦССХ выписались 18.10.2016г.
В настоящее время девочка чувствует себя нормально, постепенно набирает вес, кушает, спит, бодрствует в соответствии своему периоду.
Выражаем огромную благодарность от нашей семьи хирургу Налимову Константину Александровичу врачам Шиганцову Данилу Сергеевичу, Ким Марине Владимировне и всему всему персоналу КХО-5 за ваш огромный труд и неустанную заботу в спасении нашей дорогой девочки. Благодаря вашей своевременной, высококвалифицированной помощи наша девочка вылечилась и радует нас каждым днем. Желаем вам всем успехов в вашем нелепом труде, признаний от благодарных пациентов, крепкого здоровья, счастья вам и вашим семьям!!! С наступающим новым годом!!!
С благодарностью семья Тимофеевой Миры из Республики Саха (Якутия)
Хирургический диастаз грудины, установка РD-катетера в брюшную полость.30.09.2016г. санация переднего средостения. Отсроченное ушивание грудины. Установка проточно-промывной системы.
В реанимации пролежала 10 дней. Постепенно наша девочка пошла на поправку. Из ФЦССХ выписались 18.10.2016г.
В настоящее время девочка чувствует себя нормально, постепенно набирает вес, кушает, спит, бодрствует в соответствии своему периоду.
Выражаем огромную благодарность от нашей семьи хирургу Налимову Константину Александровичу врачам Шиганцову Данилу Сергеевичу, Ким Марине Владимировне и всему всему персоналу КХО-5 за ваш огромный труд и неустанную заботу в спасении нашей дорогой девочки. Благодаря вашей своевременной, высококвалифицированной помощи наша девочка вылечилась и радует нас каждым днем. Желаем вам всем успехов в вашем нелепом труде, признаний от благодарных пациентов, крепкого здоровья, счастья вам и вашим семьям!!! С наступающим новым годом!!!
С благодарностью семья Тимофеевой Миры из Республики Саха (Якутия)
Ольга Лысова
Биробиджан ЕАО
Период лечения: 29. 06.16-6.07.16
06.16-6.07.16
Дорогие и Уважаемые наши врачи КХО-5 и весь медперсонал и нянечки!!!! Поздравляем Вас с Наступающим Новым Годом! Желаем здоровья и счастья вашим семьям и удачи в вашем не легком труде!!!! Вы врачи от бога!!!! Огромное спасибо за ваше терпение спасатели детских сердец!!!!
Александр
п. Солнечный, Хабаровского края
Период лечения: с 25.112016г по 03.12.2016г.
25.11.2016г, я был госпитализирован для проведения коронарографии в ФГБУ «Федеральный центр сердечно-сосудистой хирургии» в г. Хабаровск, 28.11.2016г мне была выполнена катетеризация и коронарография, которую проводил хирург Бондарь Николай Владимирович. После чего от лечащего врача Тишиной Ирины Валерьевны поступило мне предложение о немедленной коронарном стентировании одного сосуда который был «забит» на 99%, я в шутку и в серьез попросил её как можно быстрее «сделать» меня вновь нормальным человеком. И вот 30.11.2016г мне сделали операцию по коронарному стентированию поставили два стента, операцию провел Пушкарёв Алексей Игоревич. В результате проведенной операции, я как вновь родился, могу свободно ходить и работать, чувствую себя хорошо!!! В преддверии Нового 2017 года выражаю глубокую признательность и благодарность за высокий профессионализм и круглосуточный напряженный труд коллективу Федерального центра сердечно-сосудистой хирургии в г. Хабаровск, а именно зав. сердечно-сосудистого отделения к.м.н. Андрееву Дмитрию Борисовичу, хирургу Бондарь Николаю Владимировичу, кардиологу Тишиной Ирине Валерьевне, хирургу Пушкарёву Алексею Игоревичу, а так же всему медицинскому персоналу. Большая удача, когда в критический момент ты оказываешься в руках таких прекрасных врачей и просто замечательных людей! Спасибо Вам дорогие доктора! Здоровья Вам и Вашим близким в Новом 2017 году и дальнейших успехов в таком благородном труде! С уважением Демьянов Александр Николаевич
И вот 30.11.2016г мне сделали операцию по коронарному стентированию поставили два стента, операцию провел Пушкарёв Алексей Игоревич. В результате проведенной операции, я как вновь родился, могу свободно ходить и работать, чувствую себя хорошо!!! В преддверии Нового 2017 года выражаю глубокую признательность и благодарность за высокий профессионализм и круглосуточный напряженный труд коллективу Федерального центра сердечно-сосудистой хирургии в г. Хабаровск, а именно зав. сердечно-сосудистого отделения к.м.н. Андрееву Дмитрию Борисовичу, хирургу Бондарь Николаю Владимировичу, кардиологу Тишиной Ирине Валерьевне, хирургу Пушкарёву Алексею Игоревичу, а так же всему медицинскому персоналу. Большая удача, когда в критический момент ты оказываешься в руках таких прекрасных врачей и просто замечательных людей! Спасибо Вам дорогие доктора! Здоровья Вам и Вашим близким в Новом 2017 году и дальнейших успехов в таком благородном труде! С уважением Демьянов Александр Николаевич
Наталья
п.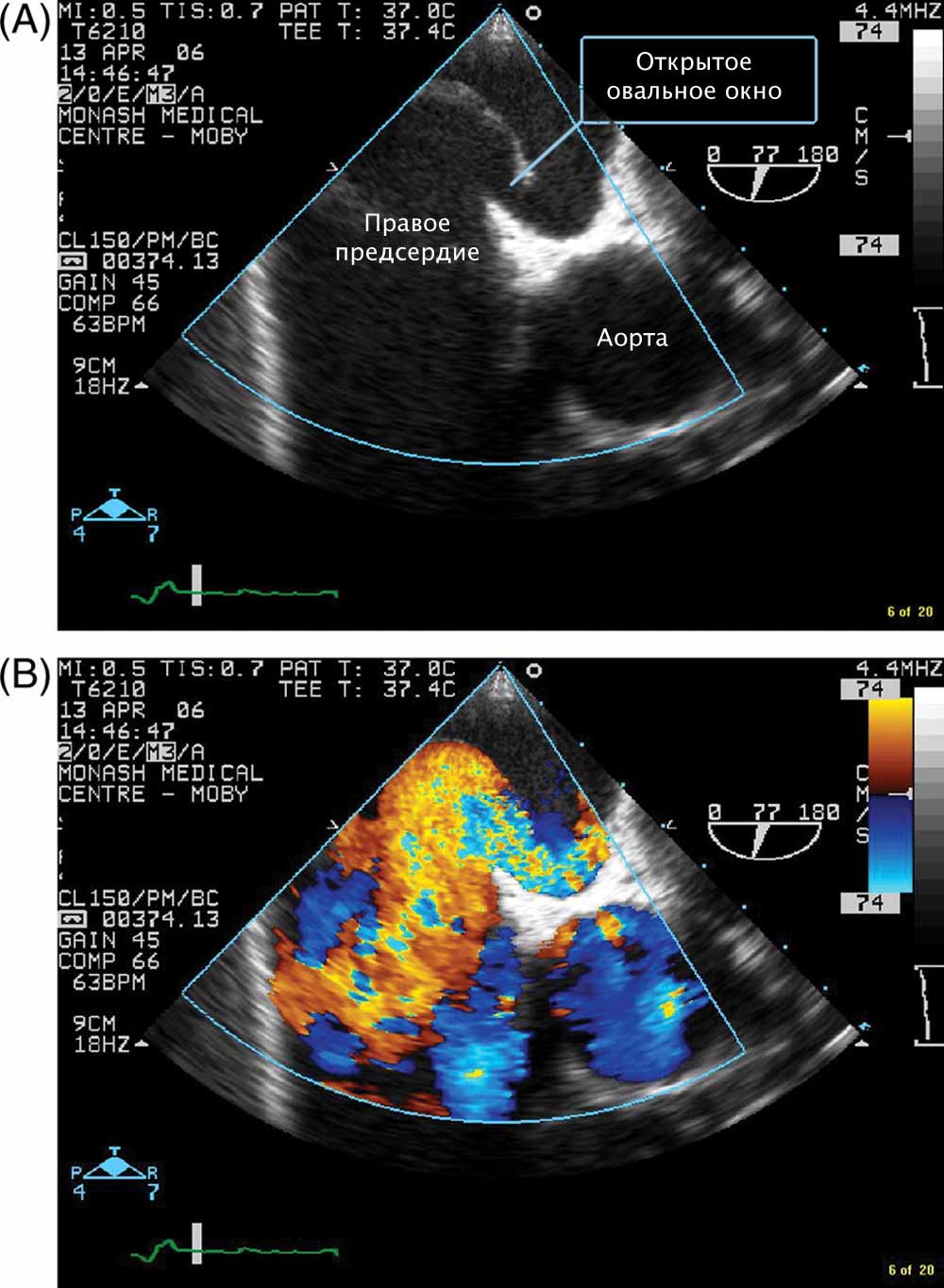 Тыр
Тыр
Период лечения: 05.12.16 — 22.12.16
Хочу выразить огромную благодарность специалистам отделения КХО 5. Спасибо вам огромное за то что дали шанс дальше жить моей доченьке а мне возможность воспитывать ее дальше. Спасибо Вам за ваше чуткое внимание, доброту и заботу. Желаю Вам здоровья, счастья и удачи в вашем не легком труде!!! С огромным уважением мама Наталья и Ксения Паян.
Мусатова Татьяна
Находка
Период лечения: ноябрь 2016
Когда ехала с ребенком в центр на обследование, очень переживала, куда попаду: тепло там или холодно, что надо везти с собой, а что есть в центре, как там кормят, что нужно оплачивать, а что не нужно. .. Какие врачи, какие мед.сестры, санитарки и так далее. Моему удивлению и восторгу не было предела) Центр очень понравился! Хочу выразить благодарность врачам (особенно Ким Марине Владимировне), мед.сестрам и остальному персоналу центра! Все врачи очень внимательные, отзывчивые, терпеливые. Я была удивлена такому хорошему отношению. Честное слово, в нашей стране это большая редкость. Всё в центре сделано для пациентов! Чистота, уют, комфорт для пребывания. Прекрасная комната игр для детей. Ребенок играл и не плакал, не просился домой. Хорошие палаты. Кормят вкусно!
А самое главное, что врачи приняли решение прооперировать моего ребенка. В других центрах нам отказывали 5 лет подряд, откладывая операцию на потом. В январе 2017 едем к Вам на операцию.
Спасибо Вам!
.. Какие врачи, какие мед.сестры, санитарки и так далее. Моему удивлению и восторгу не было предела) Центр очень понравился! Хочу выразить благодарность врачам (особенно Ким Марине Владимировне), мед.сестрам и остальному персоналу центра! Все врачи очень внимательные, отзывчивые, терпеливые. Я была удивлена такому хорошему отношению. Честное слово, в нашей стране это большая редкость. Всё в центре сделано для пациентов! Чистота, уют, комфорт для пребывания. Прекрасная комната игр для детей. Ребенок играл и не плакал, не просился домой. Хорошие палаты. Кормят вкусно!
А самое главное, что врачи приняли решение прооперировать моего ребенка. В других центрах нам отказывали 5 лет подряд, откладывая операцию на потом. В январе 2017 едем к Вам на операцию.
Спасибо Вам!
Фомина Татьяна Федоровна
г. Хабаровск
Период лечения: 15.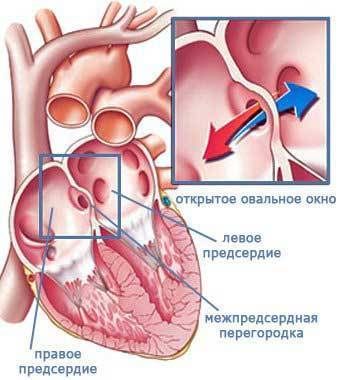 09.2016 — 12.10.2016
09.2016 — 12.10.2016
Поздравляем Андреева Дмитрия Борисовича с наступающим Новым годом! Благодарим работников отделения за профессионализм и чуткое отношение. Вы лучшие!
Патентное овальное отверстие (PFO)
Обзор
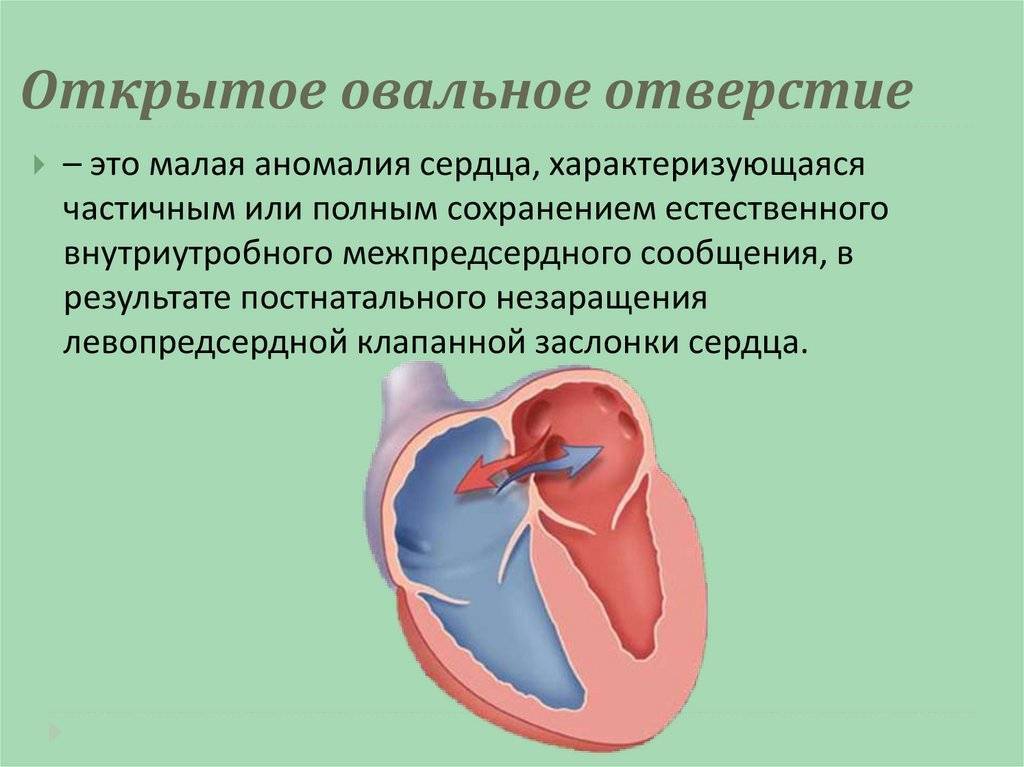
Что такое овальное отверстие?
Овальное отверстие (foh-RAY-mun oh-VAY-lee) представляет собой небольшое отверстие, расположенное в перегородке, которая представляет собой стенку между двумя верхними камерами сердца (предсердиями).
До рождения ребенок не использует свои легкие для обогащения крови кислородом. Вместо этого эта кровь поступает из плаценты матери и доставляется через пуповину. Благодаря овальному отверстию кровь из вен поступает в правую часть сердца плода, а затем прямо в левую часть сердца.
Овальное отверстие в норме закрывается при повышении артериального давления в левой половине сердца после рождения.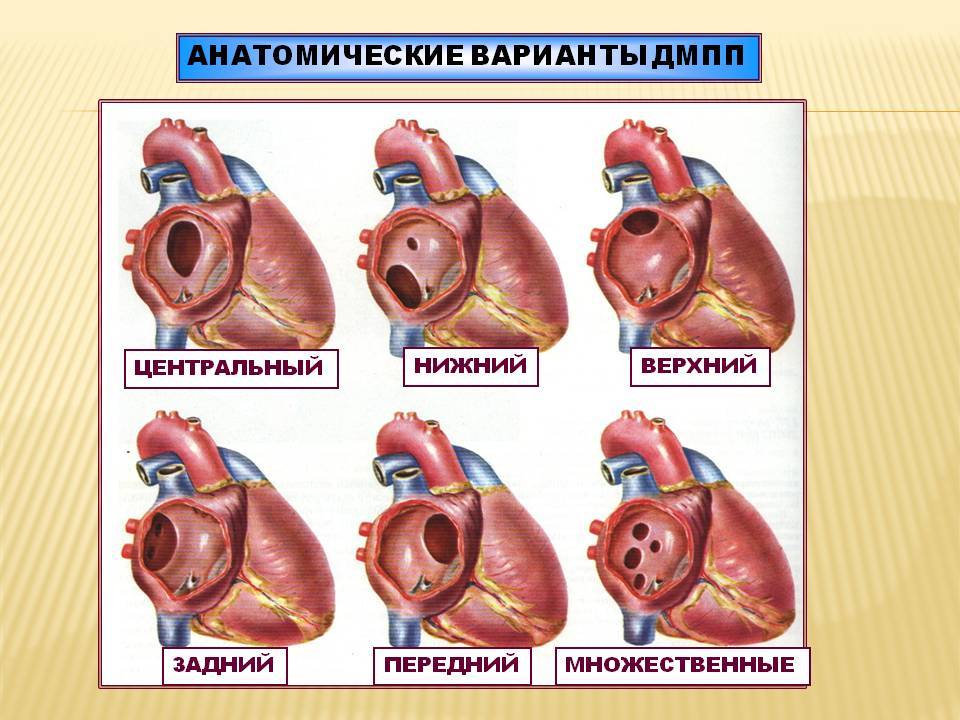 Как только он закрывается, кровь течет к легким, чтобы получить кислород, прежде чем она попадет в левую часть сердца и перекачается к остальной части тела.
Как только он закрывается, кровь течет к легким, чтобы получить кислород, прежде чем она попадет в левую часть сердца и перекачается к остальной части тела.
Что такое открытое овальное окно?
Открытое овальное окно (PFO) означает, что овальное окно не закрылось должным образом при рождении, поэтому в перегородке все еще есть отверстие. В большинстве случаев PFO не остается открытым все время.Вместо этого это больше похоже на клапан, который открывается, когда давление в камерах с правой стороны сердца выше нормы. Ситуации, которые могут вызвать повышенное давление, включают напряжение во время дефекации, кашель и чихание. Когда давление становится достаточно высоким, кровь может перемещаться из правого предсердия в левое предсердие.
Заболевание затрагивает около 25% американцев, но многие не знают, что у них это заболевание.
Симптомы и причины
Каковы риски и симптомы открытого овального отверстия?
Большинство пациентов с PFO не имеют никаких симптомов. Однако это состояние может играть роль в мигренозных головных болях и увеличивает риск инсульта, транзиторной ишемической атаки и сердечного приступа.
Однако это состояние может играть роль в мигренозных головных болях и увеличивает риск инсульта, транзиторной ишемической атаки и сердечного приступа.
Мигрень
У пациентов с ООО могут быть мигренозные головные боли с аурой. Хотя мигрень прекращается у некоторых пациентов, которым закрыто открытое окно, необходимы дополнительные исследования, чтобы определить, приносит ли закрытие облегчение.
Инсульт, транзиторная ишемическая атака и сердечный приступ
Патентованное овальное окно увеличивает риск транзиторной ишемической атаки (ТИА), инсульта и сердечного приступа.Это связано с тем, что при повышении давления в камерах с правой стороны сердца сгусток крови или твердые частицы в крови могут перемещаться из правой части сердца в левую через открытый PFO и перемещаться в головной мозг (что вызывает ТИА или инсульт) или коронарную артерию (что вызывает сердечный приступ). ТИА вызвана временным отсутствием притока крови к мозгу.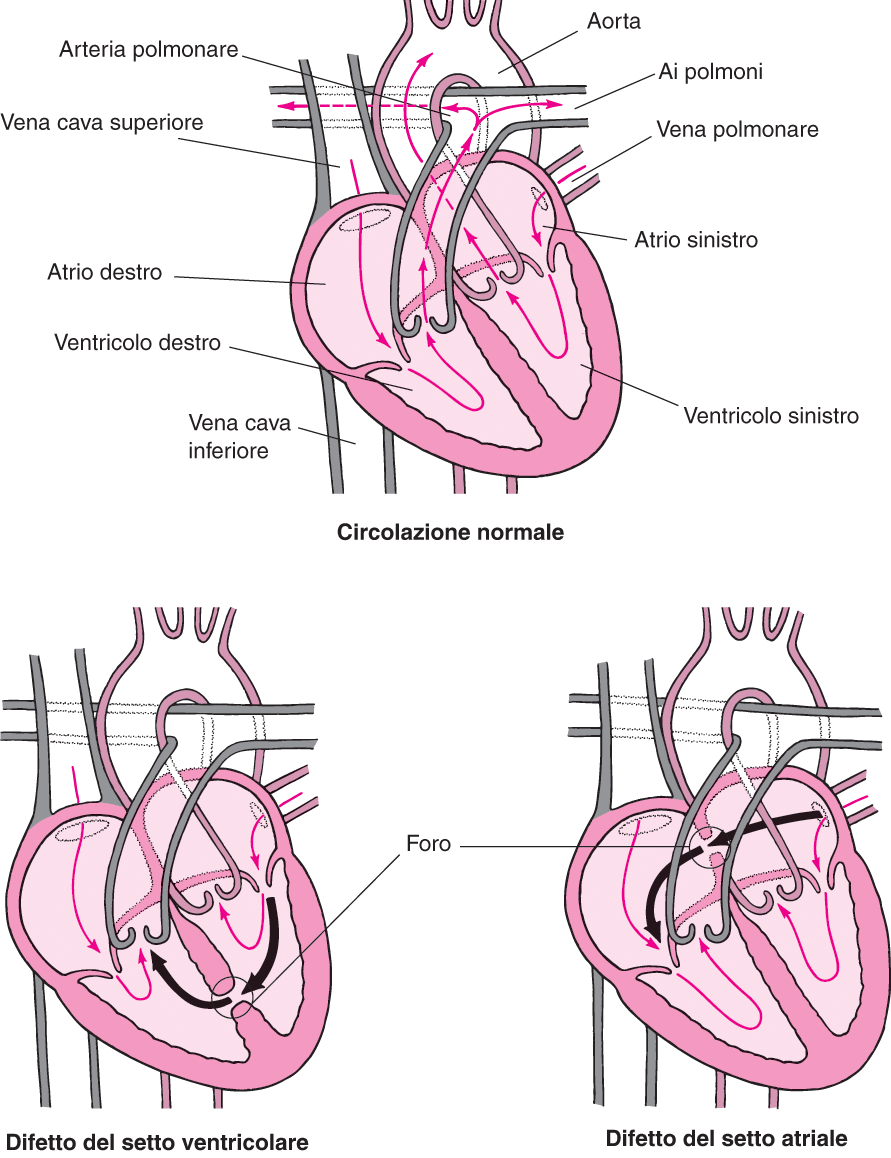 Симптомы такие же, как при инсульте, но длятся менее 24 часов.
Симптомы такие же, как при инсульте, но длятся менее 24 часов.
Во многих случаях ТИА или инсульт являются первыми признаками PFO.Пациенты моложе 55 лет, перенесшие инсульт без известной причины (криптогенный инсульт), чаще имеют PFO. Эти пациенты также более склонны к тромбозу глубоких вен (ТГВ).
У пациентов с ООО также может быть аневризма межпредсердной перегородки. Это состояние означает, что верхняя часть перегородки выпячивается в одно или оба предсердия (верхние камеры сердца).
Симптомы инсульта и транзиторной ишемической атаки (ТИА)
- Внезапная слабость или онемение лица, руки или ноги на одной стороне тела
- Внезапное помутнение зрения или проблемы со зрением одним или обоими глазами
- Не может говорить или с трудом говорит или понимает, что говорят другие
- Головокружение, потеря равновесия, неустойчивая походка
- Потеря сознания на короткое время
- Внезапно не может пошевелить частью тела (паралич)
Диагностика и тесты
Как диагностируется открытое овальное окно?
Для обнаружения PFO необходимо специализированное тестирование. В том числе:
В том числе:
- Эхокардиограмма (эхо) – УЗИ сердца для проверки кровотока через сердечные клапаны и камеры.
- Чреспищеводное эхо (TEE) – Зонд с крошечной камерой помещается в пищевод (глотательный/пищевой зонд). Этот тип эха показывает более четкое изображение дефекта, чем стандартное эхо.
- Пузырьковое исследование — выполняется во время эхокардиографии или ЧПЭхоКГ. Вам в руку помещают капельницу, наполненную взбалтываемым физиологическим раствором.Солевой раствор образует пузырьки, за которыми врач наблюдает, чтобы увидеть, перемещаются ли они из одной половины сердца в другую.
Вам могут потребоваться другие анализы для проверки сердечного ритма, состояния нервной системы, а также для выявления состояний, повышающих риск образования тромбов (состояние гиперкоагуляции).
Управление и лечение
Какие методы лечения доступны для пациентов с открытым овальным окном?
Если у вас есть PFO, но нет симптомов или каких-либо связанных с этим проблем, вам не нужно лечение.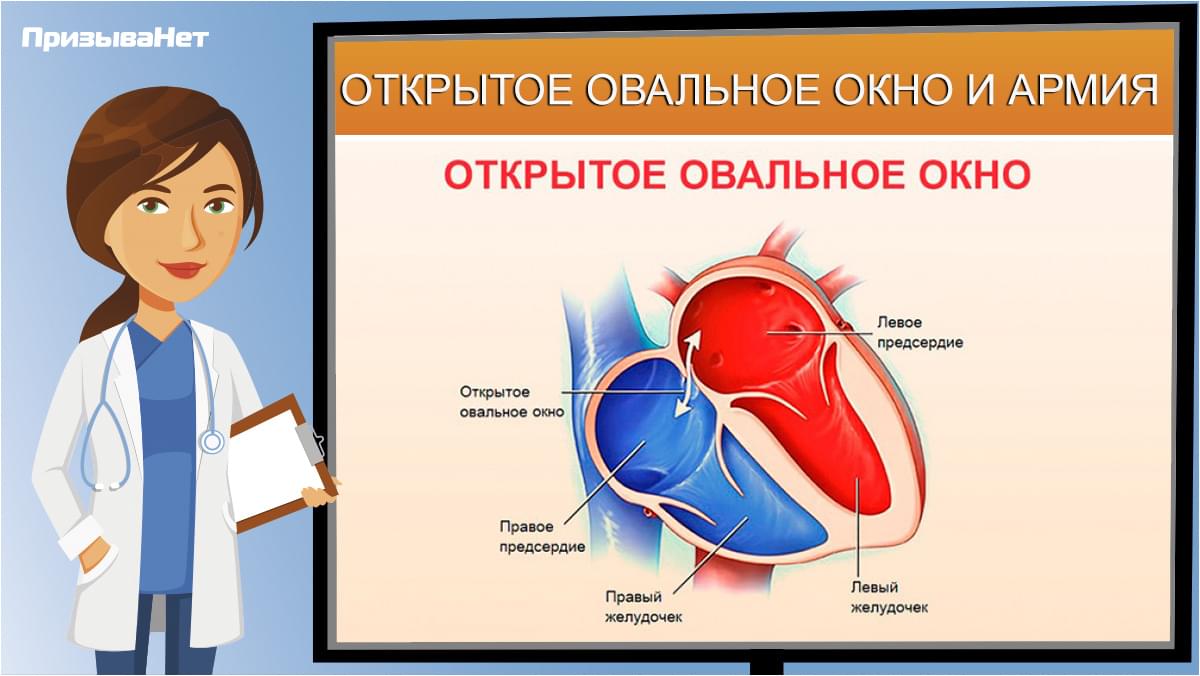 Если необходимо лечение, вам может потребоваться прием лекарств или закрытие открытого окна.
Если необходимо лечение, вам может потребоваться прием лекарств или закрытие открытого окна.
Лекарства
Если у вас есть PFO и вы перенесли инсульт или ТИА, вам может потребоваться принимать лекарства для разжижения крови, чтобы предотвратить образование тромбов и инсульт. Это могут быть аспирин, плавикс (клопидогрел) или кумадин (варфарин). Ваш врач поговорит с вами о лучшем лекарстве для вас.
Закрытие ПФО
Не доказано, что закрытие открытого овального окна является лучшим лечением, чем медикаментозное лечение пациентов с однократным инсультом или ТИА с неизвестной причиной (криптогенная).
Обычно вопрос о закрытии рассматривается, если у вас было более одного криптогенного инсульта или ТИА после того, как вы начали принимать препараты, разжижающие кровь.
Если ваш врач решит, что закрытие ООО является лучшим вариантом лечения для вас, он или она обсудит с вами операцию или устройство для закрытия ООО.
Последующий уход
Важно регулярно посещать врача для наблюдения за своим состоянием. Ваш врач скажет вам, как часто вам нужно наблюдаться.
Ресурсы
Как найти врача, если у вас врожденный порок сердца у взрослых
Врачи различаются по качеству из-за различий в обучении и опыте; больницы различаются по количеству доступных услуг. Чем сложнее ваша медицинская проблема, тем значительнее становятся эти качественные различия и тем большее значение они имеют.
Очевидно, что врач и больница, которую вы выберете для комплексной специализированной медицинской помощи, окажут непосредственное влияние на ваше самочувствие.Чтобы помочь вам сделать этот выбор, узнайте больше о результатах нашего семейного Института сердца, сосудов и грудной клетки Сиделла и Арнольда Миллеров.
Центр врожденных пороков сердца у взрослых при Семейном институте сердца, сосудов и грудной клетки Сиделла и Арнольда Миллеров является специализированным центром, в котором работает многопрофильная группа специалистов, включая кардиологов, кардиохирургов и медсестер из отделений сердечно-сосудистой медицины, детской кардиологии, педиатрии и Врожденная хирургия сердца, кардиоторакальная хирургия, диагностическая радиология, легочная, аллергологическая и реаниматологическая медицина, а также центр трансплантации, которые обеспечивают комплексный подход к диагностике и лечению врожденных пороков сердца у взрослых.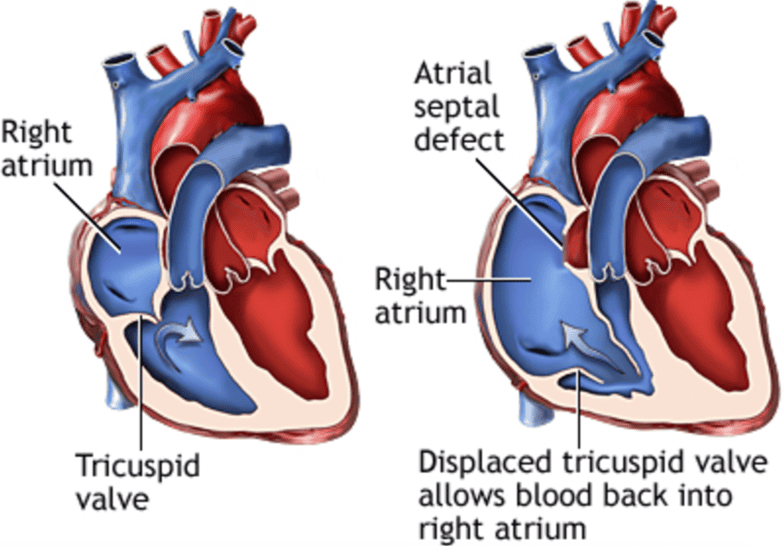
Узнайте больше о специализированных бригадах врачей, занимающихся лечением врожденных пороков сердца.
Вы также можете воспользоваться нашей консультацией второго мнения MyConsult через Интернет.
Для более молодых пациентов с врожденными пороками сердца:
См.: О нас, чтобы узнать больше об Семейном институте сердца, сосудов и органов грудной клетки Сиделла и Арнольда Миллер.
Контакт
Если вам нужна дополнительная информация, нажмите здесь, чтобы связаться с нами, пообщайтесь в онлайн-чате с медсестрой или позвоните медсестре по ресурсам и информации Института сердечно-сосудистой и торакальной хирургии семьи Миллер по номеру 216.445.9288 или бесплатный номер 866.289.6911. Мы будем рады помочь вам.
Стать пациентом
Варианты лечения
Лечебные шаблоны
Диагностические тесты
Врожденный порок сердца диагностируется по шуму при физикальном осмотре и нескольких диагностических тестах:
Анатомия
Веб-чаты
Наши веб-чаты и видеочаты дают пациентам и посетителям еще одну возможность задать вопросы и пообщаться с нашими врачами.
Видео
Интерактивные инструменты
Ссылки на ресурсы
Почему стоит выбрать Cleveland Clinic для лечения?
Наши результаты говорят сами за себя.Пожалуйста, ознакомьтесь с нашими фактами и цифрами, и если у вас есть какие-либо вопросы, не стесняйтесь задавать их.
Патентованное овальное отверстие | Медицина Джона Хопкинса
Что такое открытое овальное окно?
Открытое овальное окно (ОЗО) представляет собой небольшое отверстие между двумя верхними камерами сердца, правым и левым предсердием. В норме эти камеры разделены тонкой перепончатой стенкой, состоящей из двух соединительных створок. Между ними не может течь кровь. Если существует PFO, небольшое количество крови может течь между предсердиями через створки.Этот поток не является нормальным.
Состояние является наиболее важным, поскольку повышает риск инсульта. Сгустки крови могут перемещаться из правого предсердия в левое предсердие и попадать в кровеносные сосуды тела. Если сгусток блокирует кровеносный сосуд в головном мозге, это может вызвать инсульт. Эти сгустки могут также повредить другие органы, такие как сердце или почки.
Если сгусток блокирует кровеносный сосуд в головном мозге, это может вызвать инсульт. Эти сгустки могут также повредить другие органы, такие как сердце или почки.
У всех есть PFO при рождении. Это нормальная часть кровообращения плода. Но у большинства младенцев это маленькое отверстие естественным образом закрывается вскоре после рождения.Но в некоторых случаях это не так. Это нормальное явление у детей, но не у взрослых.
Что вызывает открытое овальное окно?
До рождения PFO является нормальным явлением. У плода кровь с высоким содержанием кислорода проходит из правого предсердия через отверстие между предсердиями в левое предсердие. Отсюда кровь с более высоким содержанием кислорода поступает в нижнюю левую часть сердца и к остальным частям тела. После рождения кровь с высоким содержанием кислорода уже находится в левом предсердии. Так что ему не нужна кровь из правого предсердия.Вот почему овальное окно обычно закрывается вскоре после рождения. Медицинские работники не знают, почему у некоторых людей дыра остается открытой (запатентованной), а не закрывается.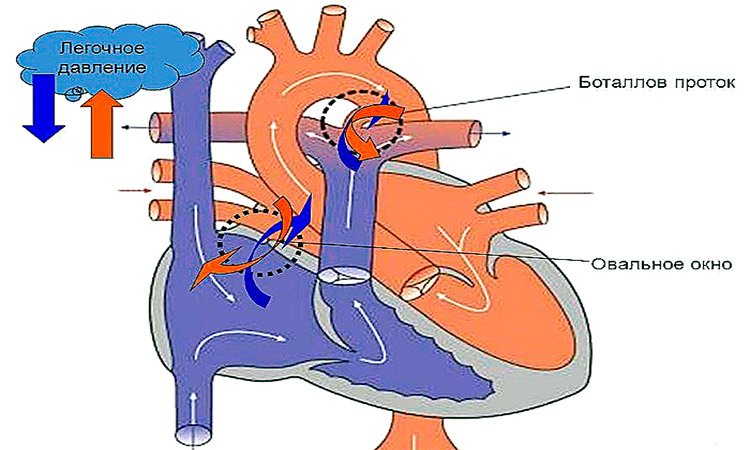
Иногда PFO возникает наряду с другими проблемами с сердцем. Одним из таких состояний является аномалия Эбштейна. Это когда клапан между верхней и нижней камерами в правой части сердца не закрывается должным образом. Затем кровь может течь в обратном направлении.
Каковы симптомы открытого овального окна?
В большинстве случаев PFO сама по себе не вызывает никаких симптомов.Иногда симптомы возникают в результате осложнений PFO, таких как инсульт.
Как диагностируется открытое овальное окно?
Ваш поставщик медицинских услуг спросит о вашем прошлом здоровье и проведет медицинский осмотр. Ему или ей также потребуются тесты, чтобы помочь поставить диагноз. К ним относятся:
- Трансторакальная эхокардиография, проводимая на коже грудной клетки, чтобы увидеть, как кровь движется через сердце
- Чреспищеводная эхокардиография для получения ультразвуковых изображений пищевода
- Мультидетекторный КТ, как еще один способ просмотра PFO
- МРТ сердечно-сосудистой системы, как еще один способ увидеть PFO
Медицинские работники часто сочетают эти тесты с пузырьковым исследованием. В этом тесте техник вводит физиологический раствор, который был встряхнут, в кровеносный сосуд. Образовавшиеся пузырьки можно отследить через сердце с помощью описанных выше методов визуализации.
В этом тесте техник вводит физиологический раствор, который был встряхнут, в кровеносный сосуд. Образовавшиеся пузырьки можно отследить через сердце с помощью описанных выше методов визуализации.
Иногда поставщик медицинских услуг диагностирует PFO на основе тестов, которые были необходимы для диагностики какого-либо другого состояния. В других случаях поставщик медицинских услуг может искать PFO. Это может произойти, например, если он или она ищет возможные причины инсульта.
Как лечить открытое овальное окно?
Большинство ПФО не требуют лечения.Люди, у которых нет факторов риска инсульта или каких-либо случаев перемещения тромбов в анамнезе, обычно не получают лечения. Ваш поставщик медицинских услуг может захотеть вылечить ваш PFO, если у вас были проблемы с этими перемещающимися тромбами, например, инсульт.
В этих случаях лечение PFO различается. В некоторых случаях ваш поставщик медицинских услуг может по-прежнему отказаться от лечения PFO. Другие варианты включают в себя:
- Антиагреганты, такие как аспирин, для предотвращения образования тромбов
- Антикоагулянты, такие как варфарин, для предотвращения образования тромбов
- Закрытие открытого овального окна катетерной процедурой.
 Катетер представляет собой длинную тонкую трубку, вводимую через сосуд.
Катетер представляет собой длинную тонкую трубку, вводимую через сосуд. - Закрытие открытого просвета во время операции на сердце
Спросите своего поставщика медицинских услуг, какой план лечения лучше всего подходит для вас.
Каковы осложнения открытого овального окна?
Инсульт является основным потенциальным осложнением PFO. У людей, у которых есть PFO, немного больше шансов получить инсульт, чем у людей, у которых его нет. PFO с большей вероятностью может быть причиной инсульта у молодых взрослых, потому что у молодых людей не так много факторов риска инсульта по другим причинам.Инсульт может вызывать следующие симптомы:
- Онемение или слабость в ноге
- Путаница
- Трудно видеть одним глазом
- Сильная головная боль
- Потеря координации
Большинство инсультов не являются следствием ОФО. Даже у людей с PFO часто случаются инсульты по другим причинам.
PFO может вызывать и другие осложнения. К ним относятся:
К ним относятся:
- Мигрень и сосудистая головная боль
- Воздушная эмболия у аквалангистов
- Сердечный приступ (редко)
- Сгустки крови, поражающие другие системы органов.Например, повреждение почек может произойти из-за того, что тромб блокирует приток крови к почке.
- Жировой сгусток
Лечение открытого овального окна
Во многих случаях ваш поставщик медицинских услуг может решить не лечить ваш PFO напрямую. Он или она может дать рекомендации о том, как снизить общий риск инсульта. К ним могут относиться:
- Здоровое питание
- Достаточная физическая нагрузка и предотвращение ожирения
- Прием лекарств от высокого кровяного давления или высокого уровня холестерина по мере необходимости
- Не курить
- Лечение других заболеваний, повышающих риск инсульта.Примером является мерцательная аритмия.
- Отказ от чрезмерного употребления алкоголя или запрещенных наркотиков
Ваш лечащий врач может также дать вам советы по предотвращению образования тромбов в ногах. Например, не сидите и не стойте в одном и том же положении в течение длительного времени. Убедитесь, что все ваши поставщики медицинских услуг знают о вашем PFO. Обязательно следуйте инструкциям вашего поставщика медицинских услуг в отношении лекарств и образа жизни.
Например, не сидите и не стойте в одном и том же положении в течение длительного времени. Убедитесь, что все ваши поставщики медицинских услуг знают о вашем PFO. Обязательно следуйте инструкциям вашего поставщика медицинских услуг в отношении лекарств и образа жизни.
Когда мне следует позвонить своему лечащему врачу?
Немедленно обратитесь к врачу, если у вас появились какие-либо симптомы инсульта.К ним относятся внезапная слабость или онемение, спутанность сознания, трудности со зрением или потеря координации.
Основные положения об открытом овальном отверстии
- PFO означает наличие небольшого отверстия между правым и левым предсердиями сердца. Это отверстие обычно закрывается вскоре после рождения. Но у многих людей это не так. Сам по себе
- PFO обычно не вызывает никаких симптомов.
- PFO может иногда вызывать осложнения. Наиболее серьезным из них является инсульт.
- Большинству людей не требуется лечение PFO.

- Некоторые люди получают лечение по поводу ООО, особенно если у них был инсульт из-за ООО. Медицинские работники могут лечить с помощью лекарств, процедур или операций.
Следующие шаги
Советы, которые помогут вам получить максимальную отдачу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите, чтобы произошло.
- Перед посещением запишите вопросы, на которые вы хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задавать вопросы и помнить, что говорит вам ваш врач.
- При посещении запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш врач.
- Знайте, почему прописывается новое лекарство или лечение и как оно вам поможет. Также знайте, каковы побочные эффекты.
- Спросите, можно ли лечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.

- Знайте, чего ожидать, если вы не примете лекарство или не пройдете тест или процедуру.
- Если у вас запланирована повторная встреча, запишите дату, время и цель этого визита.
- Знайте, как вы можете связаться со своим поставщиком услуг, если у вас есть вопросы.
Открытое овальное окно: симптомы, диагностика и осложнения
Открытое овальное окно — это отверстие, которое у некоторых взрослых имеется между двумя верхними камерами сердца. У каждого есть это отверстие в раннем возрасте, но оно часто закрывается в младенчестве.Однако у некоторых людей это не так. В настоящее время исследователи не понимают, почему одни закрываются, а другие нет.
У младенцев никогда не проявляются симптомы этого состояния, но иногда PFO обнаруживается наряду с другими сердечными заболеваниями. У них могут быть другие осложнения, когда PFO сочетается с этими состояниями.
Если у вас есть PFO во взрослом возрасте, есть большая вероятность, что вы даже не узнаете об этом. У большинства людей симптомы отсутствуют. Однако редко симптомы открытого овального окна проявляются мигренью, одышкой при вставании и вставании, а также повышенным риском некоторых видов инсульта.
У большинства людей симптомы отсутствуют. Однако редко симптомы открытого овального окна проявляются мигренью, одышкой при вставании и вставании, а также повышенным риском некоторых видов инсульта.
Что такое открытое овальное отверстие?
Ваше открытое овальное окно расположено в области сердца между левым и правым предсердиями — двумя верхними камерами сердца. Он открыт, когда дети находятся в утробе матери, и обычно закрывается в течение первого года жизни. Это называется открытым овальным окном, когда отверстие не закрывается, когда должно. Причина неизвестна, но генетика может сыграть свою роль.
К шестимесячному возрасту закрывается 50% отверстий, а к взрослому возрасту закрывается 75%.Это означает, что четверть взрослого населения имеет открытое овальное окно.
Отверстие в PFO не является полностью открытым туннелем. Над ним есть клапан.
Область открыта, когда дети находятся в утробе матери, потому что это обеспечивает надлежащий кровоток.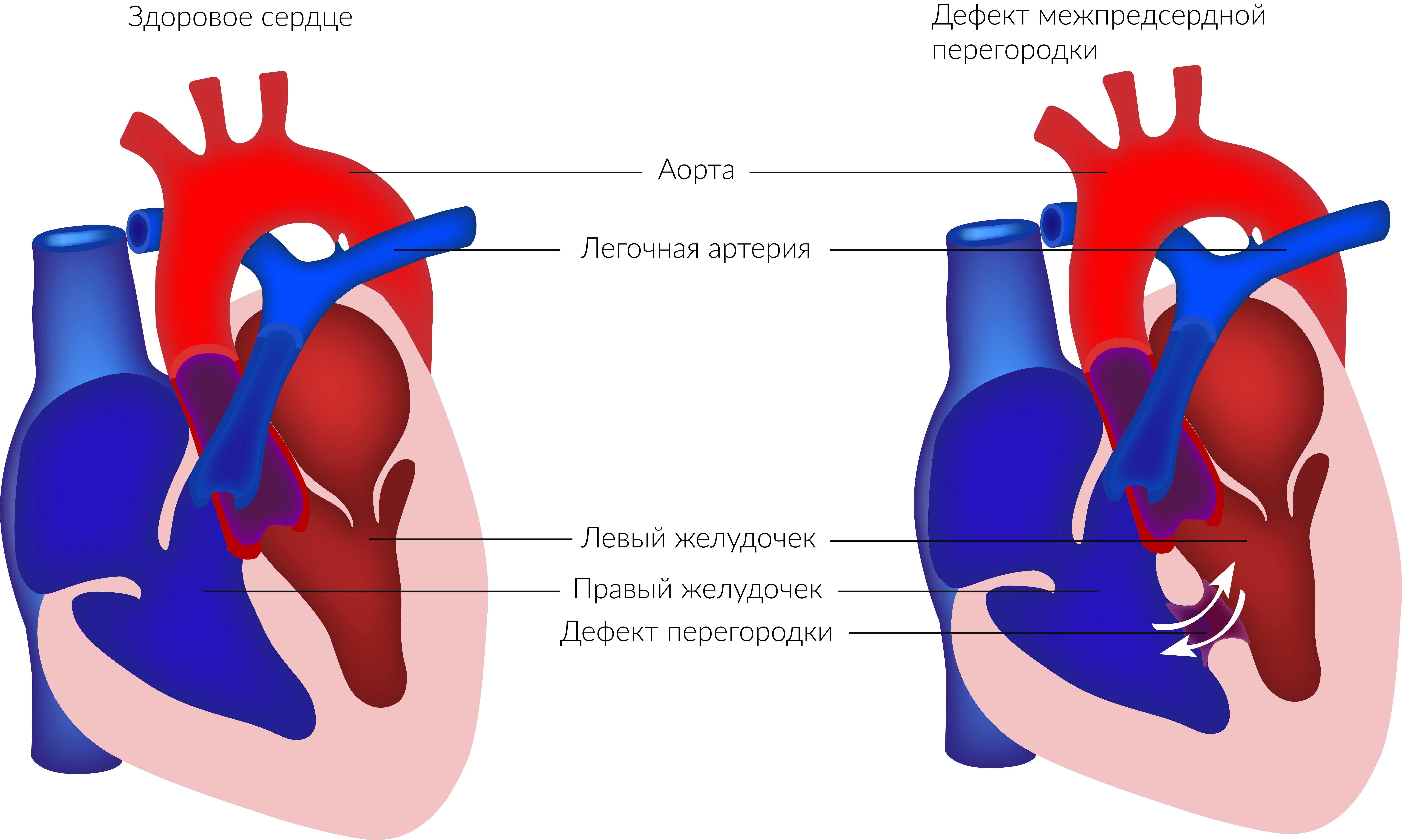 Кровоток в утробе матери отличается, потому что кровь, наполненная кислородом, поступает из пуповины, а не из легких, откуда вы получаете кислород после рождения. Отверстие позволяет крови двигаться из вен через правое предсердие прямо в левое предсердие.
Кровоток в утробе матери отличается, потому что кровь, наполненная кислородом, поступает из пуповины, а не из легких, откуда вы получаете кислород после рождения. Отверстие позволяет крови двигаться из вен через правое предсердие прямо в левое предсердие.
Когда вы рождаетесь, вы начинаете использовать свои легкие, и ваш кровоток перенаправляется. В большинстве случаев давления от вашего сердца, работающего по-новому, достаточно, чтобы закрыть отверстие между левым и правым предсердиями.
Как диагностируется открытое овальное отверстие (PFO)?
Наиболее распространенным способом диагностики открытого овального окна является эхокардиограмма – разновидность УЗИ сердца. Это позволяет вашему врачу использовать звуковые волны, чтобы увидеть различные части вашего сердца, перемещая специальную палочку по груди.
Иногда вы можете легко увидеть PFO с помощью простой эхокардиограммы. Однако, когда это трудно увидеть, существуют другие варианты эхокардиограммы, которые могут помочь вашему врачу определить, есть ли у вас PFO.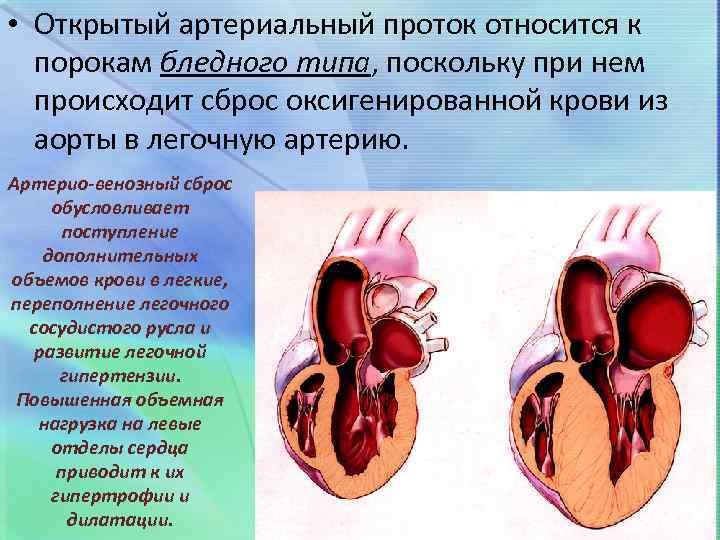 К ним относятся:
К ним относятся:
- Чреспищеводная эхокардиограмма. Это похоже на обычную эхокардиограмму. Для этой процедуры устройство, производящее звуковые волны, находится на тонкой трубке, которая вводится в горло и в желудок. В настоящее время это наиболее точный способ диагностики PFO.
- Пузырьковый тест. Для этого метода ваш врач введет вам физиологический раствор — раствор соли и воды. Это приводит к тому, что на эхокардиограмме появляются маленькие пузырьки. Ваш врач сможет увидеть, как пузырьки перемещаются из правой в левую сторону вашего сердца.
- Доплер цветового потока. На некоторых эхокардиограммах объекты, движущиеся с разной скоростью, могут отображаться разными цветами, а также могут отображаться направления движения. Когда звуковые волны отражаются от клеток крови, движущихся через сердце, ваш врач может сказать, перемещаются ли они из правого предсердия в левое, что происходит только при открытом PFO.

Возможны ли осложнения открытого овального отверстия?
Большую часть времени PFO протекает бессимптомно у взрослых, но есть некоторые редкие осложнения, связанные с этим состоянием. К ним относятся:
- Аневризма межпредсердной перегородки. Верхняя часть перегородки — стенка между левой и правой частями сердца — может начать выпячиваться в одно или оба предсердия. Это состояние, которое иногда наблюдается при PFO.
- Мигрень. Нет понятной связи между ООО и мигренью, но взрослые с ООО иногда имеют повышенный риск мигрени, особенно когда в вашем зрении образуются ореолы.
- Криптогенные инсульты. Это своего рода инсульт, у которого нет другой идентифицируемой причины. Люди с этим видом инсульта в два раза чаще имеют PFO, чем население в целом. В этих случаях это, вероятно, тромбоэмболический инсульт, когда сгусток крови, который образуется в другом месте вашего тела, например, в ноге, перемещается в ваше сердце и через PFO.
 Оттуда он может попасть в мозг и вызвать инсульт.
Оттуда он может попасть в мозг и вызвать инсульт. - Платипноэ ортодеоксия. Это состояние, при котором люди страдают от одышки и низкого уровня кислорода в крови. Если через PFO проходит слишком много крови, она не достигает легких, чтобы получить свежий запас кислорода. Это может вызвать у вас головокружение и одышку, особенно когда вы стоите.
- Повышенный риск декомпрессионной болезни. Это усложнение уникально для аквалангистов.Дайверам приходится иметь дело с состоянием, которое называется декомпрессионной болезнью. Это происходит, когда они слишком быстро поднимаются из глубоких, находящихся под давлением областей. Однако иногда эта болезнь возникает более спонтанно и, по-видимому, не вызвана действиями дайвера. В двух третях этих случаев у этих дайверов есть PFO.
Что такое лечение открытого овального отверстия?
В большинстве случаев открытое овальное окно не требует лечения. Но есть операции по закрытию отверстия, особенно для людей с PFO, моложе 60 лет и уже перенесших инсульт.
Наиболее распространенной операцией является введение закрывающего устройства с помощью тонкой гибкой трубки, которая проходит через пах к сердцу. Ваш врач перемещает его на место, наблюдая за ним с помощью эхокардиограммы, а затем закрывает отверстие, надавливая устройством. Операция на открытом сердце используется только для того, чтобы закрыть отверстие, когда вам нужна операция, чтобы исправить другое заболевание сердца одновременно.
Осложнения после этой операции очень маловероятны (менее 1%), но могут включать разрывы сердца или кровеносных сосудов.Кроме того, у 2-5% всех пациентов после этой операции временно развивается нерегулярное сердцебиение.
Ваш врач может порекомендовать разжижитель крови, если у вас уже был инсульт, или лекарство для предотвращения образования тромбов в организме.
Открытое овальное окно (PFO) Отверстие в сердце
Мы понимаем, как вы обеспокоены, особенно если у вашего младенца или ребенка диагностировано открытое овальное окно (произносится как foh-RAY-mun oh-VAY-lee ).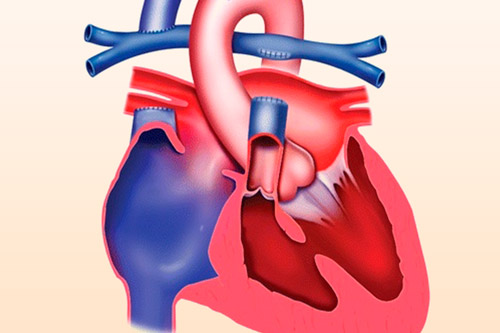 В Aurora каждый член команды, которого вы видите, от наших специалистов до вспомогательного персонала, будет относиться к вам с терпением и сочувствием, чтобы получить квалифицированную помощь, необходимую вам или вашему малышу.
В Aurora каждый член команды, которого вы видите, от наших специалистов до вспомогательного персонала, будет относиться к вам с терпением и сочувствием, чтобы получить квалифицированную помощь, необходимую вам или вашему малышу.
Что такое открытое овальное окно?
Открытое овальное окно, или открытое овальное окно, представляет собой отверстие в сердце, которое не закрылось естественным путем. Отверстие находится в стенке, которая разделяет две верхние камеры сердца, или предсердия.
PFO довольно распространен, примерно каждый четвертый человек страдает этим заболеванием. Некоторые могут даже не знать, что у них это есть, потому что часто симптомы отсутствуют. Врачи обычно обнаруживают отверстие во время обследования или лечения другой проблемы со здоровьем.
В большинстве случаев вам не нужно ничего делать с PFO.Если вам нужно лечение, мы часто можем восстановить отверстие с помощью минимально инвазивной процедуры.
Симптомы открытого овального окна
PFO редко вызывает какие-либо симптомы. Вот почему вы можете даже не знать, что есть проблема. Иногда это состояние может привести к тому, что большое количество крови будет обходить ваши легкие, что приведет к снижению уровня кислорода.
Вот почему вы можете даже не знать, что есть проблема. Иногда это состояние может привести к тому, что большое количество крови будет обходить ваши легкие, что приведет к снижению уровня кислорода.
В некоторых редких случаях у младенцев может появиться синеватый цвет, когда они плачут или натуживаются во время дефекации. Часто у них есть другие, обнаруживаемые пороки сердца.
Открытое овальное окно причины
Мы точно не знаем, почему развивается PFO. Это может быть генетическое, то есть передается по наследству. Это состояние также, по-видимому, чаще встречается у людей, которые регулярно страдают мигренью с аурой.
Диагностика открытого овального окна
У взрослых мы обычно не ищем PFO, если у вас нет тяжелой мигрени, инсульта или транзиторных ишемических атак, которые являются небольшими инсультами. Исследователи считают, что может существовать связь между открытыми опухолями и последующим развитием инсульта по неизвестным причинам.
Для диагностики PFO мы часто используем эхокардиограмму. Это УЗИ сердца, которое создает изображения структур вашего сердца. Если у вас есть дыра в сердце, ваш врач, скорее всего, обнаружит ее с помощью этого теста.
Это УЗИ сердца, которое создает изображения структур вашего сердца. Если у вас есть дыра в сердце, ваш врач, скорее всего, обнаружит ее с помощью этого теста.
Узнайте больше о наших исследованиях и диагностике сердца и сосудов.
Патентованное лечение овального окна
Хорошей новостью является то, что нам часто не нужно закрывать открытый просвет глаза или проводить какое-либо другое лечение. Вы можете наслаждаться совершенно нормальной, активной и здоровой жизнью.Но иногда ваш врач может порекомендовать лечение. Это может включать:
- Катетеризация сердца. При этой минимально инвазивной процедуре врач использует специальную тонкую трубку, называемую катетером, для закрытия отверстия с помощью небольшого устройства.
- Хирургия: Если вам уже предстоит операция на сердце по другой причине, ваш хирург может одновременно закрыть отверстие.
- Изменение образа жизни: Ваш врач сообщит вам, если вам следует:
- Избегайте занятий, которые могут снизить уровень кислорода, например, путешествия на большие высоты
- Будьте осторожны при подводном плавании, так как у вас больше шансов заболеть декомпрессионной болезнью
Открытое овальное окно при карциноидной болезни сердца
Отчеты о случаях болезни
. 9 июля 2010 г .; 142 (2): e29-31.
doi: 10.1016/j.ijcard.2008.11.180.
Epub 2009 20 января.
9 июля 2010 г .; 142 (2): e29-31.
doi: 10.1016/j.ijcard.2008.11.180.
Epub 2009 20 января.Элемент в буфере обмена
Отчеты о случаях болезни
Николя Мансенкаль и соавт. Int J Кардиол. .
Показать детали Показать вариантыПоказать варианты
Формат АннотацияPubMedPMID
. 9 июля 2010 г . ; 142 (2): e29-31.
дои: 10.1016/j.ijcard.2008.11.180.
Epub 2009 20 января.
; 142 (2): e29-31.
дои: 10.1016/j.ijcard.2008.11.180.
Epub 2009 20 января.Элемент в буфере обмена
Полнотекстовые ссылки Параметры отображения цитированияПоказать варианты
Формат АннотацияPubMedPMID
Абстрактный
Карциноидная болезнь сердца (ИБС) — редко встречающееся заболевание клапанов сердца, которое может возникнуть при карциноидном синдроме из-за высвобождения серотонина.Правосторонняя ИБС встречается чаще, чем левосторонняя, из-за инактивации серотонина легкими. Мы сообщаем о случае 74-летней женщины, у которой в анамнезе были пищеварительная эндокринная опухоль и карциноидный синдром, у которой наблюдалось значительное прогрессирование порока сердца в течение 1 года наблюдения. Наблюдался тяжелый шунт через открытое овальное окно (ОЗО), который был связан с развитием левосторонней ИБС. Мы выполнили чрескожное закрытие PFO с уменьшением симптомов.В нашем сообщении подчеркивается, что оценка PFO у пациентов с карциноидным синдромом важна, поскольку позволяет выявить пациентов с высоким риском прогрессирования ИБС, и поэтому может быть предложено чрескожное закрытие PFO.
Наблюдался тяжелый шунт через открытое овальное окно (ОЗО), который был связан с развитием левосторонней ИБС. Мы выполнили чрескожное закрытие PFO с уменьшением симптомов.В нашем сообщении подчеркивается, что оценка PFO у пациентов с карциноидным синдромом важна, поскольку позволяет выявить пациентов с высоким риском прогрессирования ИБС, и поэтому может быть предложено чрескожное закрытие PFO.
Авторское право (c) 2008 Elsevier Ireland Ltd. Все права защищены.
Похожие статьи
- Распространенность открытого овального окна и полезность чрескожного закрывающего устройства при карциноидной болезни сердца.
Мансенкаль Н., Митри Э., Пильер Р., Лепер С., Жерарден Б., Пети Ж., Ганджбахч И., Ружье П., Дюбур О. Мансенкал Н. и соавт. Ам Джей Кардиол.
 1 апреля 2008 г .; 101 (7): 1035-8. doi: 10.1016/j.amjcard.2007.11.056. Epub 2008, 11 февраля.
Ам Джей Кардиол. 2008.
PMID: 18359327
Клиническое испытание.
1 апреля 2008 г .; 101 (7): 1035-8. doi: 10.1016/j.amjcard.2007.11.056. Epub 2008, 11 февраля.
Ам Джей Кардиол. 2008.
PMID: 18359327
Клиническое испытание. - Срочное транскатетерное закрытие открытого овального окна с последующей плановой операцией на правостороннем клапане по поводу декомпенсированного карциноидного заболевания сердца.
Хаяши Ю., МакГоу ДиДжей, Гольдштейн Дж. Хаяши Ю. и др. Циркуляция сердца и легких. 2008 июнь; 17 (3): 259-61. doi: 10.1016/j.hlc.2007.02.099. Epub 2007 9 апр. Циркуляция сердца и легких. 2008. PMID: 17416551
- Оценка открытого овального окна при карциноидной болезни сердца.
Мансенкаль Н., Митри Э., Форисье Дж. Ф., Мартин Ф., Редхёй А., Лепер С., Фарко Дж. К., Джозеф Т., Лакомб П., Ружье П.
 , Дюбур О.Мансенкал Н. и соавт.
Am Heart J. 2006 May;151(5):1129.e1-6. doi: 10.1016/j.ahj.2006.02.019.
Ам Сердце Дж. 2006.
PMID: 16644350
, Дюбур О.Мансенкал Н. и соавт.
Am Heart J. 2006 May;151(5):1129.e1-6. doi: 10.1016/j.ahj.2006.02.019.
Ам Сердце Дж. 2006.
PMID: 16644350 - Чрескожное закрытие открытого овального окна: серия случаев и обзор литературы.
Мариду Р.К., Шах М.С., Меса Дж.Э., Макколи К.С. Мариду Р.К. и др. Клин Мед Рез. 2007 г., декабрь 5(4):218-26. doi: 10.3121/cmr.2007.764. Epub 2007, 17 декабря.Клин Мед Рез. 2007. PMID: 18086906 Бесплатная статья ЧВК. Рассмотрение.
- Чрескожное закрытие открытого овального окна.
Сурмели Дж. Ф., Мейер Б. Surmely JF и соавт. Минерва Кардиоангиол. 2007 г., октябрь; 55 (5): 681-91. Минерва Кардиоангиол. 2007. PMID: 17912171 Рассмотрение.
Цитируется
1 артикул- Случай первичной островковой карциноидной опухоли яичников с карциноидным синдромом.

Чакраборти Дж., Чакраборти С., Рой А., Бхат С., Нага Д., Чакраборти Р., Мукерджи П. Чакраборти Дж. и др. J Obstet Gynaecol Индия. 2019 апр; 69 (Приложение 1): 71-75. doi: 10.1007/s13224-018-1113-9. Epub 2018 24 апр. J Obstet Gynaecol Индия. 2019. PMID: 30956498 Бесплатная статья ЧВК. Аннотация недоступна.
термины MeSH
- Ангиопластика, Баллонная, Коронарная
- Карциноидная болезнь сердца / осложнения*
- Карциноидная болезнь сердца / диагностика*
- Карциноидная болезнь сердца / терапия
- Овальное отверстие, Патология / осложнения*
- Овальное отверстие, Патент/диагноз*
- Овальное отверстие, Патент / терапия
Укажите
КопироватьФормат: ААД АПА МДА НЛМ
Патентное овальное окно (PFO) — Специалисты по сердечно-сосудистым заболеваниям штата Вирджиния
Что такое PFO?
Перед рождением сердце ребенка будет иметь отверстие с клапанообразной крышкой между двумя верхними камерами сердца. Это отверстие — овальное окно — обеспечивает приток крови от матери к ребенку. После рождения лоскутное покрытие обычно навсегда закрывает отверстие. Однако примерно у 1 из 4 человек отверстие остается открытым. Это называется ПФО.
Это отверстие — овальное окно — обеспечивает приток крови от матери к ребенку. После рождения лоскутное покрытие обычно навсегда закрывает отверстие. Однако примерно у 1 из 4 человек отверстие остается открытым. Это называется ПФО.
Как PFO влияет на здоровье сердца?
У большинства людей PFO не вызывает симптомов и не требует лечения. Однако у небольшого количества людей PFO может способствовать прохождению сгустков крови из правой части сердца в левую, что может привести к инсульту.Было обнаружено, что PFOs более распространены у пациентов с криптогенным инсультом.
Что такое криптогенный инсульт?
Большинство инсультов вызывается тромбом, который блокирует приток крови к мозгу. Некоторые инсульты не имеют известной причины и определяются как криптогенные инсульты. Около 25% выживших после инсульта подвержены риску повторного инсульта. Именно поэтому важно определить (по возможности) причину инсульта, чтобы предотвратить вероятность возникновения в будущем. Подсчитано, что около 25% инсультов являются криптогенными (Американская кардиологическая ассоциация).
Подсчитано, что около 25% инсультов являются криптогенными (Американская кардиологическая ассоциация).
Как найти PFO?
PFO обычно обнаруживается кардиологом с помощью эхокардиограммы или УЗИ сердца. Эхокардиограмма использует звуковые волны для оценки работы сердца и направления кровотока. Этот тест определит, течет ли кровь из правых отделов сердца в левые.
Способствовал ли PFO моему инсульту?
Если ваш врач не может определить другую причину, то установлено, что PFO, вероятно, сыграл роль в возникновении инсульта, позволяя тромбу перемещаться из правой (венозной) части сердца в левую (артериальную) сторона со сгустком крови, затем перемещается в мозг и блокирует кровоток.
Варианты обработки для PFO
Существуют одобренные Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) методы лечения, которые могут снизить риск инсульта путем закрытия открытого овального отверстия с помощью устройства на основе катетера.
Затворы ASD и PFO при врожденных пороках сердца у взрослых
Дефект межпредсердной перегородки (ASD) – это отверстие в перегородке, которое позволяет крови течь из одного предсердия в другое, обычно с левой стороны на правое, вызывая перегрузка с правой стороны.В то время как большинство небольших ДМПП закрываются сами по себе в детстве, более крупные дефекты с меньшей вероятностью закроются сами по себе.
Открытое овальное окно (PFO) возникает, когда овальное окно не закрывается после рождения. Овальное окно представляет собой естественный шунт (канал), через который кровь поступает в левое предсердие из правого предсердия. У большинства людей овальное окно закрывается в течение года после рождения. Примерно у 25 процентов людей отверстие остается частично открытым, оставляя крошечный проход между предсердиями (PFO).Многие люди узнают, что у них есть PFO после ишемического инсульта (инсульт, вызванный закупоркой артерии). Закрытие открытого окна может снизить риск повторного инсульта. Пациенты с мигренью чаще имеют PFO, и связь между этими двумя состояниями изучается.
У большинства людей овальное окно закрывается в течение года после рождения. Примерно у 25 процентов людей отверстие остается частично открытым, оставляя крошечный проход между предсердиями (PFO).Многие люди узнают, что у них есть PFO после ишемического инсульта (инсульт, вызванный закупоркой артерии). Закрытие открытого окна может снизить риск повторного инсульта. Пациенты с мигренью чаще имеют PFO, и связь между этими двумя состояниями изучается.
Люди с такими структурными пороками сердца подвержены повышенному риску аритмии, инсульта и сердечной недостаточности. Хотя люди рождаются с этими дефектами, во многих случаях они не подозревают, что у них есть РАС или ООО.Некоторые могут узнать, что у них есть дефект, когда они сталкиваются с проблемами во взрослом возрасте.
Эхокардиография и чреспищеводная эхокардиография (ЧПЭ) используются для диагностики дефектов ДМПП и PFO.
Лечение РАС и PFO
Наши врачи умеют оценивать и устранять эти дефекты. Фактически, мы были первыми в Милуоки, кто выполнил закрытие ДМПП и открытого овального окна без открытой операции. Если ваше состояние требует ремонта, есть два возможных подхода.
Если ваше состояние требует ремонта, есть два возможных подхода.
Минимально инвазивная хирургия
В большинстве случаев мы можем восстанавливать открытые полости рта и дефекты межпредсердной перегородки с помощью минимально инвазивных методов, требующих только небольших разрезов, что устраняет необходимость вскрытия всей грудной клетки.В операционной стенку (перегородку) между двумя верхними камерами сердца (предсердиями) ушивают швами или накладывают заплату.
Минимально инвазивная катетерная процедура
В лаборатории катетеризации сердца катетер (длинная тонкая трубка) вставляется в крупную вену и продвигается к сердцу с использованием изображений для управления движением катетера. Специальное закрывающее устройство надевается на кабель, вводится через катетер и перемещается к месту отверстия в сердце.Оказавшись в нужном положении, закрывающее устройство освобождается, закрывая отверстие, и остается в сердце, чтобы остановить аномальный поток крови между двумя камерами сердца.

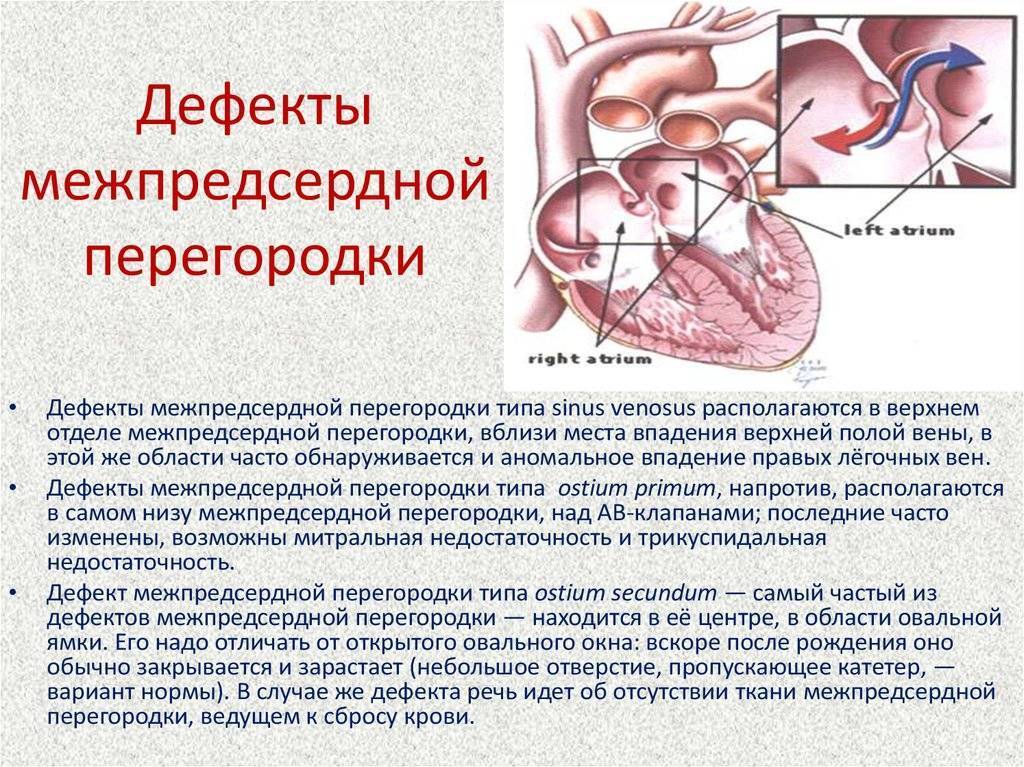 ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
ДМЖП опасен тем, что может приводить к развитию легочной гипертензии, и потому, должен своевременно корректироваться оперативным путем.
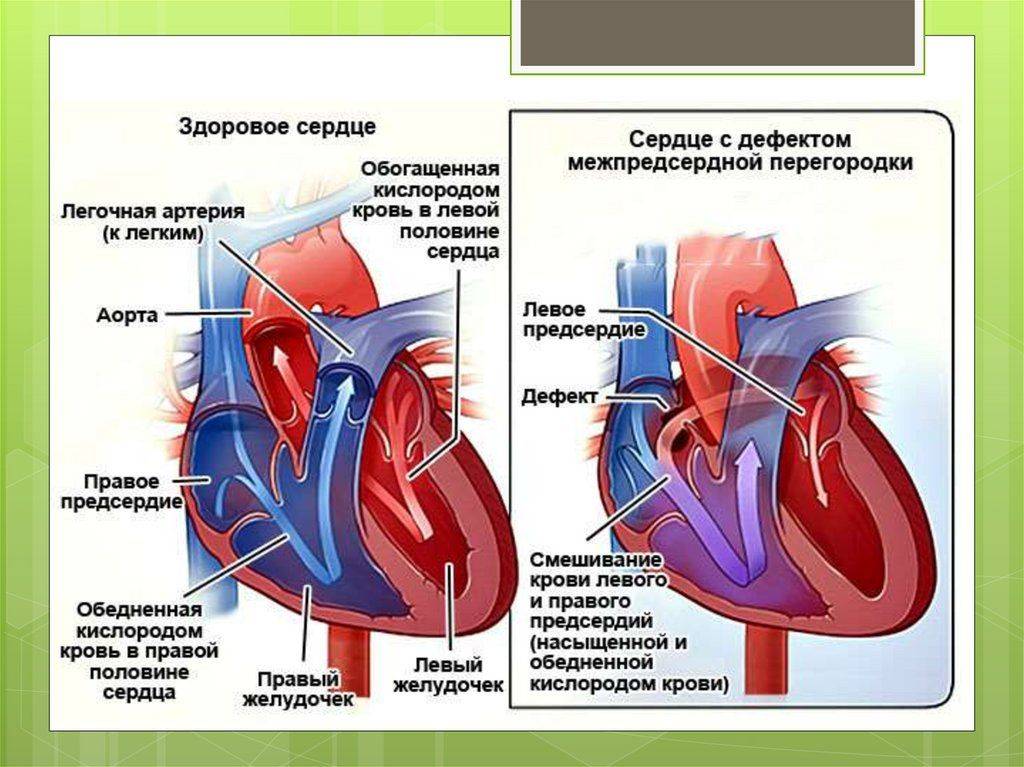 В последующем приводит к недостаточному кровоснабжению легких.
В последующем приводит к недостаточному кровоснабжению легких.
 Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
Зачастую, наблюдается «зеркальное» расположениее других непарных внутренних органов.
 Катетер представляет собой длинную тонкую трубку, вводимую через сосуд.
Катетер представляет собой длинную тонкую трубку, вводимую через сосуд.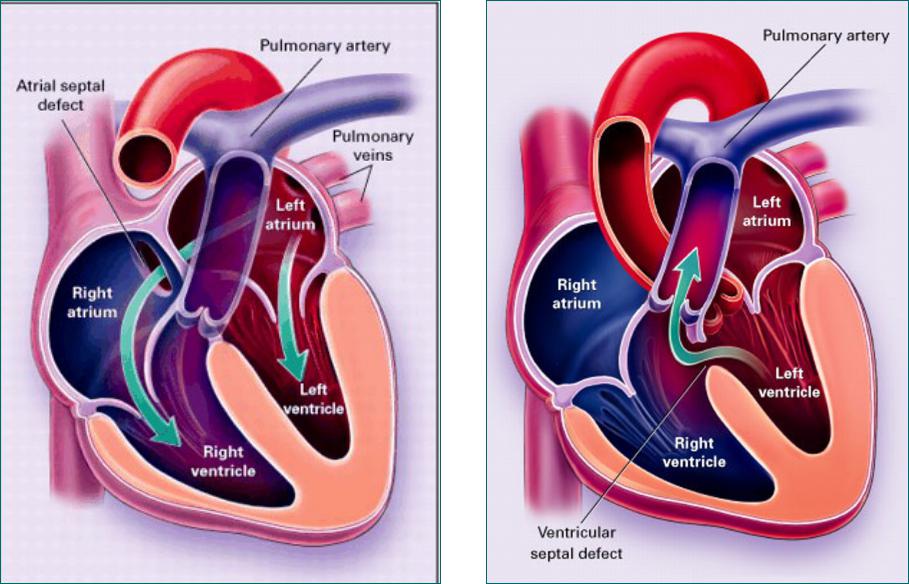

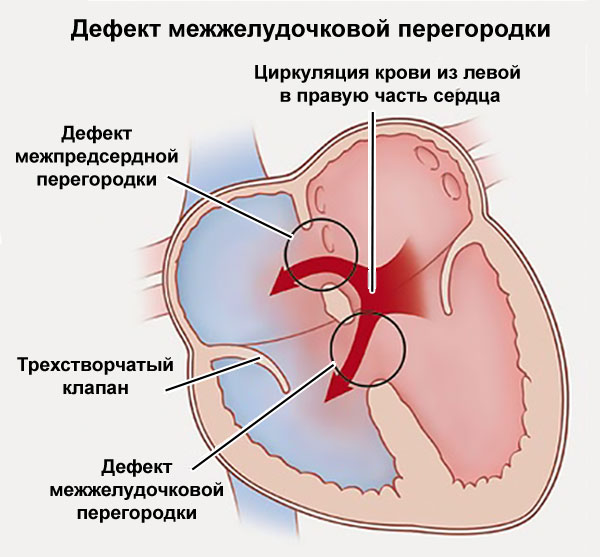
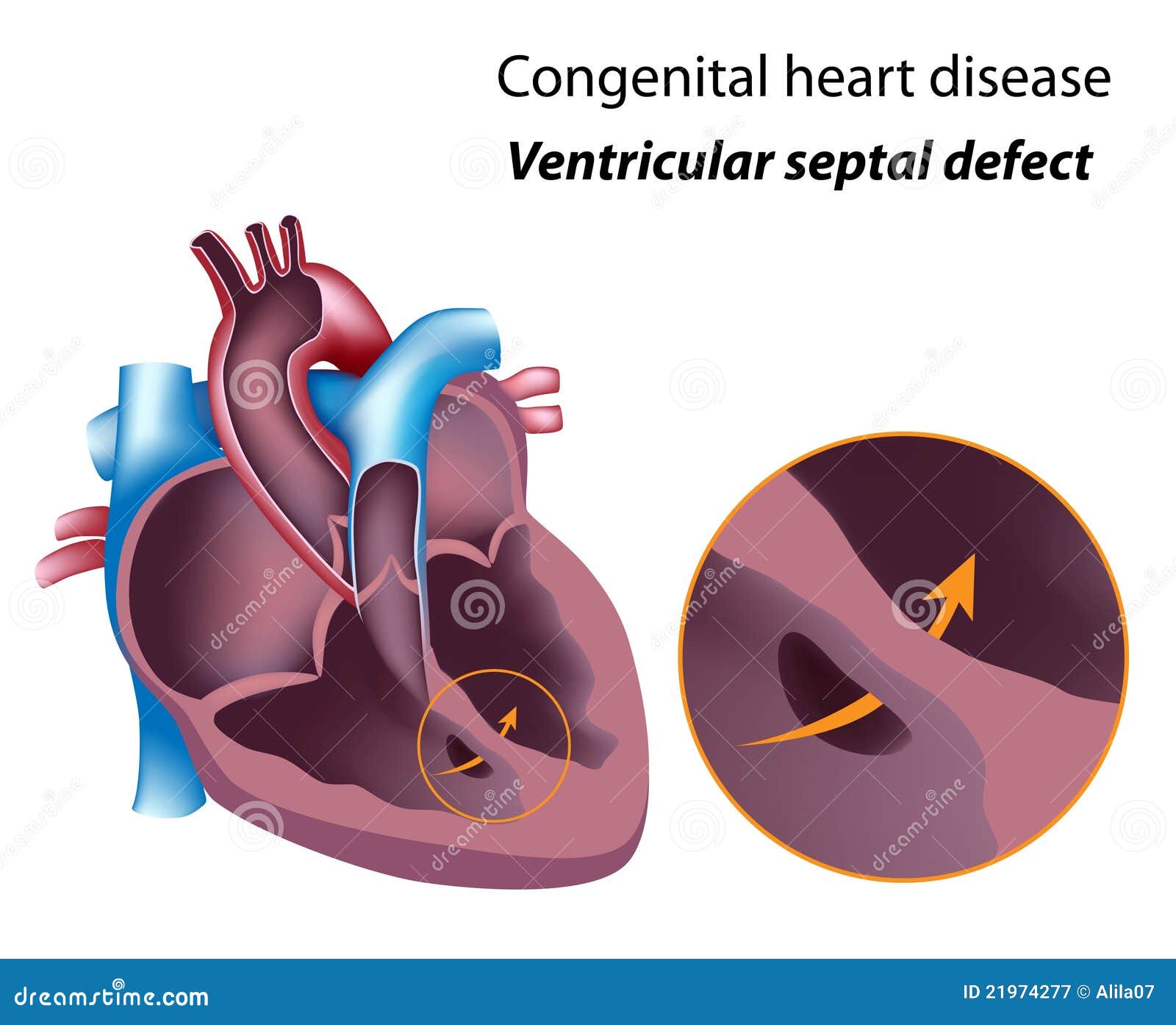 Оттуда он может попасть в мозг и вызвать инсульт.
Оттуда он может попасть в мозг и вызвать инсульт. 1 апреля 2008 г .; 101 (7): 1035-8. doi: 10.1016/j.amjcard.2007.11.056. Epub 2008, 11 февраля.
Ам Джей Кардиол. 2008.
PMID: 18359327
Клиническое испытание.
1 апреля 2008 г .; 101 (7): 1035-8. doi: 10.1016/j.amjcard.2007.11.056. Epub 2008, 11 февраля.
Ам Джей Кардиол. 2008.
PMID: 18359327
Клиническое испытание. , Дюбур О.Мансенкал Н. и соавт.
Am Heart J. 2006 May;151(5):1129.e1-6. doi: 10.1016/j.ahj.2006.02.019.
Ам Сердце Дж. 2006.
PMID: 16644350
, Дюбур О.Мансенкал Н. и соавт.
Am Heart J. 2006 May;151(5):1129.e1-6. doi: 10.1016/j.ahj.2006.02.019.
Ам Сердце Дж. 2006.
PMID: 16644350