Женщина родила здорового ребенка после пересадки матки от мертвого донора
Автор фото, Reuters
Подпись к фото,Ребенок родился на свет в результате кесарева сечения 15 декабря 2017 года
Бразильские врачи сообщили о прорыве в репродуктивной медицине: женщина выносила и родила ребенка после того, как ей была пересажена матка от умершего донора. В результате родилась здоровая девочка.
10-часовая операция по трансплантации органа и последующая репродуктивная терапия проходила в бразильском Сан-Паулу в 2016 году, но известно о ней стало только сейчас после публикации в медицинском журнале Lancet.
В истории медицины были 39 случаев успешной пересадки матки от живых доноров, в том числе от матерей, согласившихся отдать матку своим дочерям. В результате этих операций родились 11 детей.
32-летняя реципиентка родилась с пороком развития матки.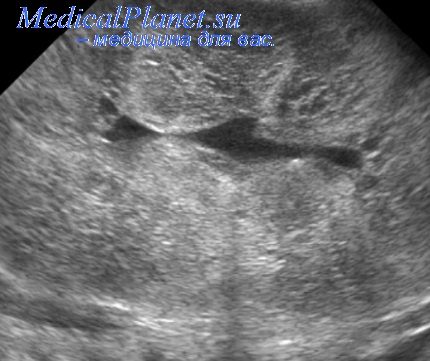 Донором матки стала мать троих детей, женщина старше 40, умершая от кровоизлияния в мозг. До этого она завещала свое тело науке.
Донором матки стала мать троих детей, женщина старше 40, умершая от кровоизлияния в мозг. До этого она завещала свое тело науке.
У пациентки, которой пересадили матку — синдром Майер-Рокитанского-Кюстер-Хаузера (МРКХ) — болезнь, встречающаяся у одной женщины из 4500 и заключающаяся в недоразвитии матки, яичников и наружных половых органов.
Однако яичники пациентки оказались нормально развиты, и врачи сумели извлечь яйцеклетки, оплодотворить их и заморозить.
Женщина получала специальные препараты для ослабления иммунитета, призванные предотвратить отторжение пересаженного органа.
Автор фото, Reuters
Подпись к фото,Операция по пересадке матки прошла в Сан-Паулу в 2016 году
Спустя примерно шесть недель после операции у женщины восстановился менструальный цикл. Через семь месяцев ей была проведена процедура ЭКО.
В результате нормальной здоровой беременности 15 декабря 2017 года посредством кесарева сечения родилась здоровая девочка весом 2,5 кг.
«Первые операции по пересадке матки от живых доноров были прорывом в медицине, они открыли возможность деторождения для многих бесплодных женщин», — сказал доктор Дани Айзенберг из госпиталя Сан-Паулу.
«Однако потребность в живом доноре была своего рода ограничением, такие доноры редки, чаще всего это близкие родственники или преданные друзья».
По словам доктора Срджагна Сасо из Имперского колледжа Лондона, достигнутые результаты впечатляют. «Они позволяют расширить возможности донорства, снизить цены и избежать хирургических рисков для доноров».
Причины и симптомы опущения (выпадения) матки у женщин после родов
Причины опущения (выпадения) матки
Все органы брюшной полости относительно подвижны. Под действием различных факторов они меняют свое положение, слегка смещаясь в одну или другую сторону. Но из-за определенных травм, чрезмерных и постоянных физических нагрузок и прочих проблем может происходить медленное опущение и даже выпадение гениталий.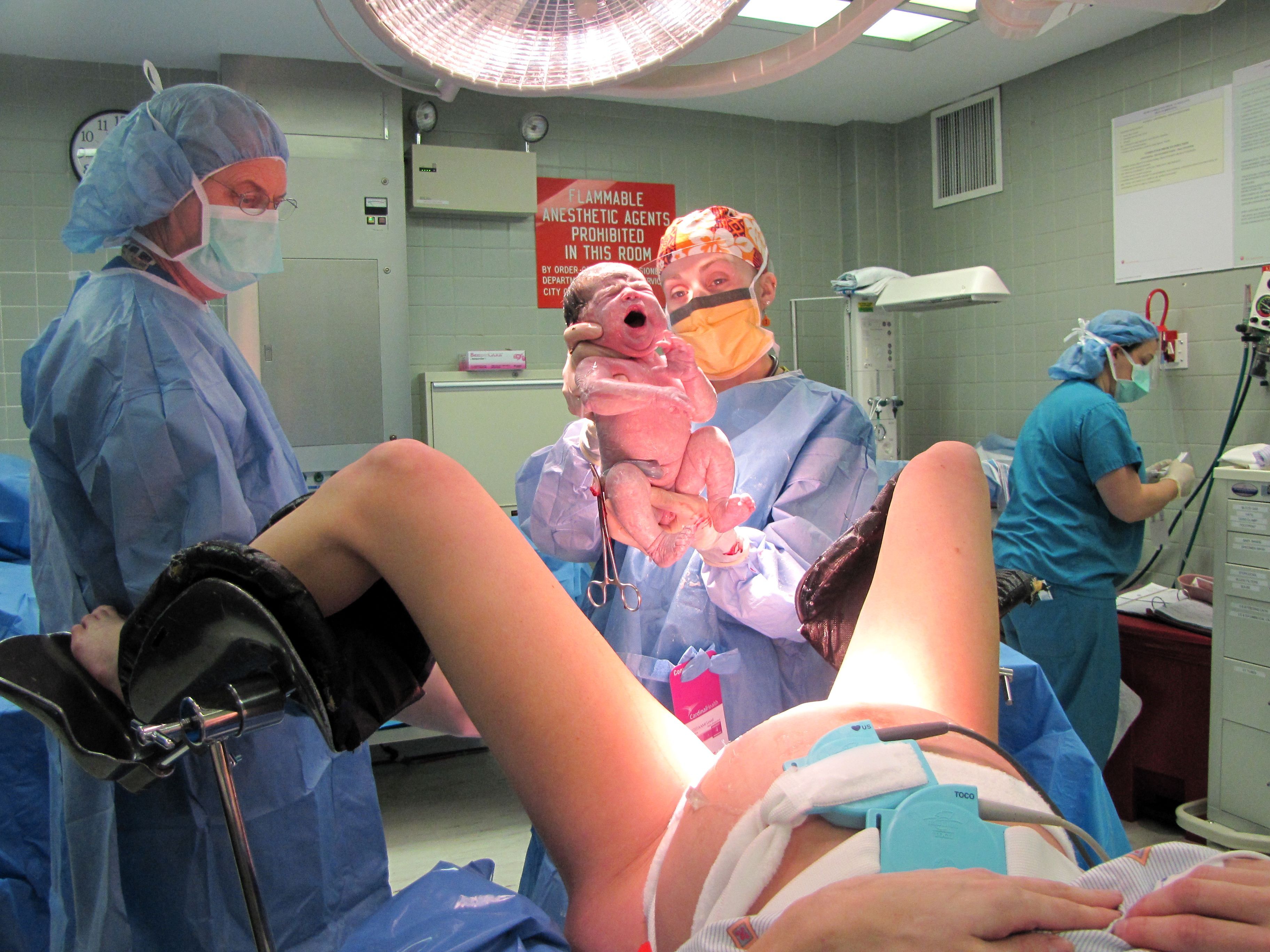 Можно говорить об основных и второстепенных причинах выпадения матки и опущения стенок влагалища.
Можно говорить об основных и второстепенных причинах выпадения матки и опущения стенок влагалища.
Смещение матки провоцирует нарушение кровообращения в органах малого таза, воспаление и постепенное отмирание слизистых, отек тканей. Ситуация осложняется тем, что многие женщины не замечают никаких отклонений на начальных стадиях заболевания. Сначала возникает лишь чувство чрезмерного давления внизу живота, оно может сопровождаться тянущими болями, как перед очередной менструацией. Иногда появляется боль в пояснице или крестцовом отделе позвоночника. Все это говорит о том, что органы малого таза смещены и уже не находятся на своих местах.
Позже начинаются проблемы с мочеиспусканием. Чуть реже, но также довольно часто, случаются и проктологические осложнения: запоры или воспаления толстой кишки.
Обычно именно на этапе урологических и проктологических проблем пациентки и обращаются к врачу.
Основные причины развития заболевания
Возникновение данного заболевания может быть связано с целым спектром причин.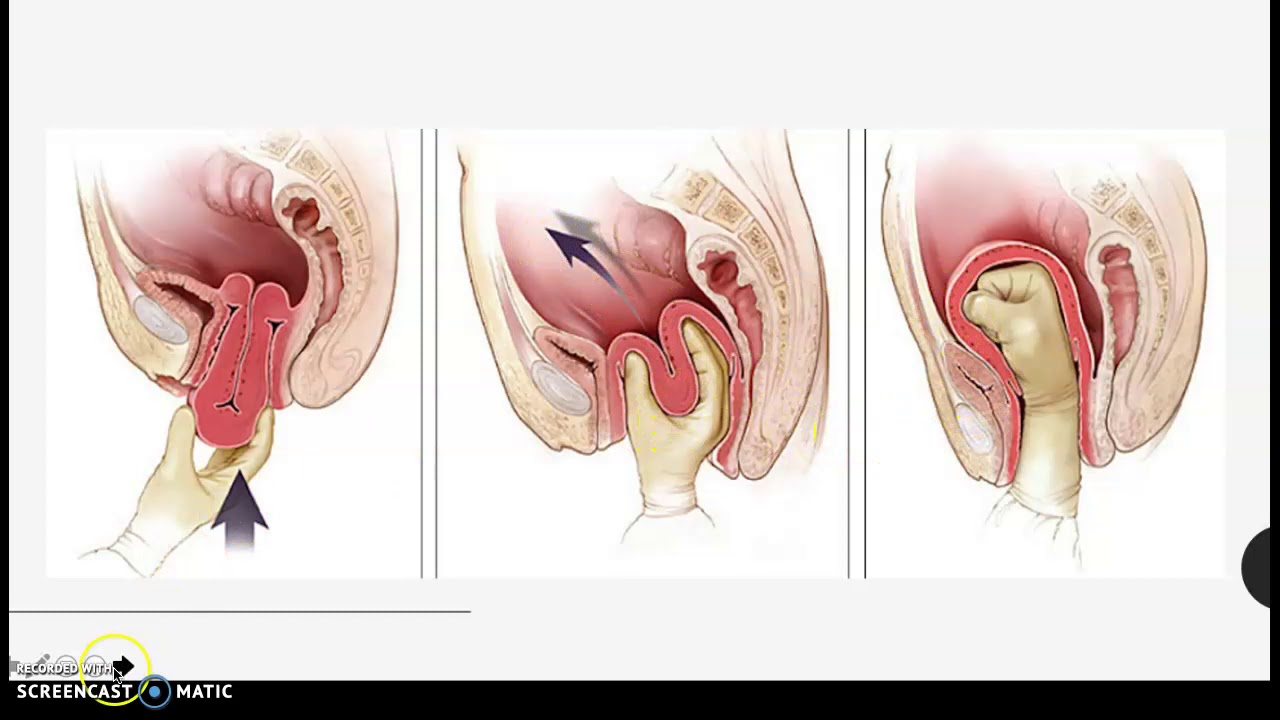
1. Беременность и роды.
Чаще всего опущение или выпадение матки связывают с беременностью и естественными родами. В процессе появления малыша на свет довольно часто случаются разрывы и травмы промежности, которые сопровождаются неминуемым повреждением мышц тазового дна.
Чем больше в анамнезе женщины естественных родов, тем больше вероятность того, что рано или поздно она столкнется с проблемой опущения или даже выпадения матки.
Неправильное предлежание младенца в утробе и извлечение его за ягодицы, некорректное ушивание разрезов наравне с отсутствием своевременной послеродовой реабилитации может привести к подобной патологии. По статистике, более всего склонны к этому заболеванию женщины, у которых 4 и более детей. Уже после первых родов вероятность опущения матки повышается до 50 % и увеличивается на 10-20 % с каждыми последующими родами.
2. Чрезмерные физические нагрузки.
Любые нагрузки, связанные с натуживанием, являются фактором риска и могут стать причиной опущения матки. Причем речь идет о нагрузках разного рода: от поднятия тяжестей в быту до профессиональных занятий спортом.
Причем речь идет о нагрузках разного рода: от поднятия тяжестей в быту до профессиональных занятий спортом.
Причиной опущения матки могут стать чрезмерно усердные занятия спортом, особенно когда речь идет о силовых тренировках, упражнениях с гирями и гантелями, бодибилдинге.
Но даже если женщина никогда не занималась профессиональным спортом, у нее также может быть диагностировано опущение матки, связанное с нагрузками. Речь идет о постоянном поднятии тяжестей, то есть любых предметов весом более 3 кг. Любой неумеренный тяжелый и регулярный физический труд ставит женский организм под угрозу, а значит, является фактором риска.
3. Наследственность и образ жизни.
Согласно последним исследованиям, к выпадению матки более склонны люди астенического телосложения, то есть высокие и хрупкие. У женщин с такой фигурой данное заболевание развивается значительно чаще. Кроме того, эта патология распространена среди женщин и девушек, чьи матери, сестры или другие родственницы женского пола уже перенесли опущение матки. Таким образом, наследственный фактор также играет очень важную роль.
Таким образом, наследственный фактор также играет очень важную роль.
Факторы риска
Перечень опасностей не ограничивается только названными причинами. К сожалению, сама жизнь в современном обществе — это уже фактор риска. Так, регулярная задержка опорожнения мочевого пузыря или прямой кишки в детском саду, затем в школе, вузе и на работе приводит к повышенному давлению на матку. Из-за этого маточные связки растягиваются и ослабевают, что и становится причиной опущения или выпадения матки. Можно также говорить о некоторых индивидуальных особенностях, которые входят в список факторов риска.
1. Возраст.
С возрастом риск возникновения опущения матки или влагалища увеличивается. Согласно статистическим данным, каждое прожитое десятилетие увеличивает вероятность развития опущения или выпадения матки. Причины такой взаимосвязи до сих пор не изучены специалистами до конца. Однако практика показывает, что после 60 лет каждая вторая женщина вынуждена бороться с проблемой опущения матки.
2. Избыточный вес.
В ходе исследований было выявлено, что повышенный индекс массы тела также может стать одной из причин выпадения матки. Возможно, дело в том, что избыточный вес в целом повышает нагрузку на внутренние органы и системы и способствует ухудшению общего состояния организма.
3. Проблемы со здоровьем.
Некоторые онкологические заболевания могут спровоцировать чрезмерную нагрузку на связочный аппарат матки и стать причиной опущения. Среди них миома, фибромиома, лейомиома, а также киста яичников.
Вообще любые хронические заболевания, связанные с повышенным внутрибрюшным давлением (хронические запоры, кашель и т. д.), могут содействовать развитию этой патологии.
4. Национальность.
Даже расовые различия в строении внутренних органов у женщин так или иначе влияют на риск возникновения опущения матки. Риск столкнуться с выпадением матки выше всего у испанок, азиаток и кавказских женщин. Европейки находятся примерно на третьем месте по частотности этого заболевания. Афроамериканки реже сталкиваются с опущением внутренних органов из-за того, что у них меньше плоскость выхода малого таза, а значит, нагрузка на мышцы тазового дна ниже.
Риск столкнуться с выпадением матки выше всего у испанок, азиаток и кавказских женщин. Европейки находятся примерно на третьем месте по частотности этого заболевания. Афроамериканки реже сталкиваются с опущением внутренних органов из-за того, что у них меньше плоскость выхода малого таза, а значит, нагрузка на мышцы тазового дна ниже.
Влагалище после родов – восстановление, возможные проблемы.
Очень многих женщин после родов волнует с вопросом – как быстрее восстановить прежнюю форму, каким останется влагалище после родов.
Даже после обычных физиологических родов – в раннем послеродовом периоде влагалище сильно растягивается, меняет свою форму, стенки его отечны. Именно на влагалище и структуры тазового дна приходится наибольшая нагрузка во время родов. От того насколько эластичны мышцы промежности, зависит, смогут ли они выдержать давление головки плода в момент прохождения через родовые пути. Существуют определенные факторы риска возникновения травм влагалища и промежности во время родов – это высокая ригидная промежность с хорошо развитой мускулатурой, возраст первородящей старше 35 лет, крупные размеры плода, а также рубцовая деформация промежности после предыдущих родов.
При этом разрывы промежности и влагалища могут быть как явными – в результате родов мы видим разрывы тканей промежности, влагалища. В такой ситуации на рану промежности накладываются швы. Иногда акушер рассекает промежность намеренно в случае угрозы ее разрыва или ускорения рождения ребенка при определенных условиях.
В ряде случаев во время родов при видимой целостности снаружи кожи и слизистой – происходят надрывы мышц промежности внутри. В такой ситуации у женщины в послеродовом периоде возникает стойкое зияние половой щели.
Как восстановить влагалище после родов
Безусловно, сразу же после родов мышцы влагалища теряют свой тонус, половая щель расширена. За счет перерастяжения тканей промежности могут отмечаться проблемы с мочеиспусканием (недержание мочи, особенно при физической нагрузке). Конечно, в большинстве случаев со временем это пройдет. Но как сделать восстановление влагалища более быстрым?
Для ускорения этого процесса можно выполнять упражнения Кегеля. Эти упражнения придумал известный гинеколог Альберт Кегель. Изначально они предназначались для тех женщин, у которых после родов отмечались проблемы с мочеиспусканием. Но впоследствии автор заметил, что выполнение этих упражнений в послеродовом периоде улучшает кровообращение половых органов, ускоряет процессы заживления травм влагалища и промежности, укрепляет мышцы промежности. Позже была доказана эффективность этих упражнений по восстановлению тонуса мышц тазового дна даже при начальных стадиях опущения половых органов.
Эти упражнения придумал известный гинеколог Альберт Кегель. Изначально они предназначались для тех женщин, у которых после родов отмечались проблемы с мочеиспусканием. Но впоследствии автор заметил, что выполнение этих упражнений в послеродовом периоде улучшает кровообращение половых органов, ускоряет процессы заживления травм влагалища и промежности, укрепляет мышцы промежности. Позже была доказана эффективность этих упражнений по восстановлению тонуса мышц тазового дна даже при начальных стадиях опущения половых органов.
 Таких подходов выполняется не менее 10 три и более раз в сутки. А поскольку для выполнения этих упражнений не требуется никакого специального оборудования или условий – вы можете выполнять их абсолютно незаметно для окружающих в любом месте – дома, в душе, прогуливаясь с коляской, перед телевизором.
Таких подходов выполняется не менее 10 три и более раз в сутки. А поскольку для выполнения этих упражнений не требуется никакого специального оборудования или условий – вы можете выполнять их абсолютно незаметно для окружающих в любом месте – дома, в душе, прогуливаясь с коляской, перед телевизором.Для самых «ленивых» на сегодня созданы специальные тренеры. Есть механические тренажеры мышц промежности – во влагалище вставляется специальный резиновый датчик, а степень сжатия вами мышц промежности отражается на мониторе (с достаточной силой вы работаете или нет). Так же есть и электрические миостимуляторы мышц промежности. Через введенный во влагалище датчик проходят слабые разряды, вызывающие рефлекторное сокращение мышц влагалища – мышцы тренируются уже без ваших усилий.
Некоторые женщины после родов отмечают снижение чувствительности влагалища, особенно в момент интимной близости. Это может быть обусловлено снижением тонуса стенок и повреждением нервных окончаний. Обычно после восстановления тонуса мышц промежности эти жалобы уходят.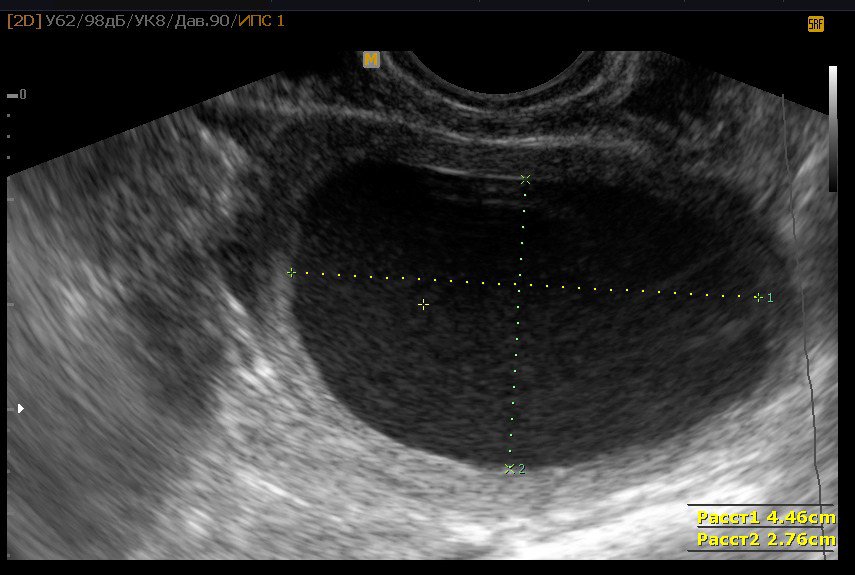
Так же часто женщины в послеродовом периоде предъявляют жалобы на сухость во влагалище, что затрудняет интимную близость. Это, прежде всего, связано со сниженной выработкой женских половых гормонов эстрогенов на фоне лактации. Чтобы уменьшить такие проявления – можно использовать интимные смазки.
Швы на промежности
Если после родов у вас остались швы на промежности после ее разрыва или рассечения – для их хорошего заживления необходимо соблюдать ряд условий. Прежде всего, в такой ситуации на 7-10 дней после родов вам предложат воздержаться от сидения с полной опорой на промежность. Швы необходимо омывать после каждого похода в туалет, как можно чаще менять средства гигиены, не менее двух раз в день обрабатывать швы антисептиков.
Когда нужна интимная пластика
Но даже при соблюдении всех правил – заживление швов на промежности может быть очень индивидуальным. Это зависит от величины повреждения, неровности краев разрыва, состояние иммунной системы организма. Конечно, наличие рубцовой деформации промежности после родов не сказывается на общем здоровье женщины – но приносить огромный дискомфорт в личной жизни. Это и болезненность во время полового акта, иногда достигающая такого уровня, что приводит к отказу женщины от интимной близости. В ряде случаев перерастяжение стенок влагалища приводит к значительному его растяжению, половая щель в такой ситуации зияет – чувствительность во время интимной близости резко снижается, и женщина не испытывает сексуального удовлетворения. В ряде случаев при таком «широком» влагалище – остается не удовлетворен и партнер.
Конечно, наличие рубцовой деформации промежности после родов не сказывается на общем здоровье женщины – но приносить огромный дискомфорт в личной жизни. Это и болезненность во время полового акта, иногда достигающая такого уровня, что приводит к отказу женщины от интимной близости. В ряде случаев перерастяжение стенок влагалища приводит к значительному его растяжению, половая щель в такой ситуации зияет – чувствительность во время интимной близости резко снижается, и женщина не испытывает сексуального удовлетворения. В ряде случаев при таком «широком» влагалище – остается не удовлетворен и партнер.
Но опыт показывает, что с такими проблемами после родов наши милые дамы почему-то стесняются обратиться к своему гинекологу. А зря! Супружеская гармония очень многофакторна, и не стоит избегать решения такой немаловажной проблемы. Нерешительность в такой ситуации – не лучший советчик.
Если рубцы деформируют вход во влагалище, не позволяя жить полноценно половой жизнью – вам, скорее всего, будет предложено выполнить пластическую операцию на промежности, при которой рубцы, деформирующие промежность, будут иссечены, а мышцы промежности — восстановлены. Весь смысл операции сводиться не только к восстановлению анатомических пропорций, но и функционирования мышц тазового дна. Такая операция – перенеолеваторопластика в большинстве случаев может быть выполнена в условиях стационара одного дня, длительность операции около одного часа.
Весь смысл операции сводиться не только к восстановлению анатомических пропорций, но и функционирования мышц тазового дна. Такая операция – перенеолеваторопластика в большинстве случаев может быть выполнена в условиях стационара одного дня, длительность операции около одного часа.
Так же для сужения входа во влагалище в настоящее время с успехом используются специальные монофиламентные влагалищные нити. После введения вокруг таких нитей формируется участки более плотной соединительной ткани, «подтягивающие» влагалище, эффект сохраняется длительно.
При менее выраженной рубцовой деформации промежности без опущения стенок влагалища, при зиянии половой щели в последние годы с успехом используются методы интимной контурной пластики. Такие инъекционный методики основаны на введение плотных филлеров в наружные половые органы и стенки влагалища, которые восполняют объем в случае рубцовой деформации, сужают вход во влагалище. Тем самым создаются более плотное соприкосновение при половом контакте. Так же с использованием инъекционных методик возможна коррекция возрастных изменений половых органов, коррекция снижения половой чувствительности, устранение недержания мочи.
Так же с использованием инъекционных методик возможна коррекция возрастных изменений половых органов, коррекция снижения половой чувствительности, устранение недержания мочи.
Если после родов вам не удалось в полной мере восстановить тонус влагалища, или заживление промежности прошло не совсем гладко – не откладывайте решение этой проблемы на потом. Иногда женщины совершенно ошибочно предполагают, что после проведение пластики промежности не возможны роды через естественные родовые пути, и откладывают решение таких важных проблем до окончания репродуктивного периода. Это абсолютно не соответствует действительности. Зияющая половая щель – это не только эстетическая проблема. Это и изменение влагалищного биоценоза за счет нарушения одной из главных функций влагалища – запирательной. Это и проблемы в интимной жизни, в ряде случаев проблемы социального характера, связанные с неудержанием мочи. Так зачем же лишать себя возможности жить полноценной жизнью без такого рода проблем. Для этого достаточно просто прийти к своему врачу!
Все перечисленные методики с успехом используются в женской консультации Видновского перинатального центра.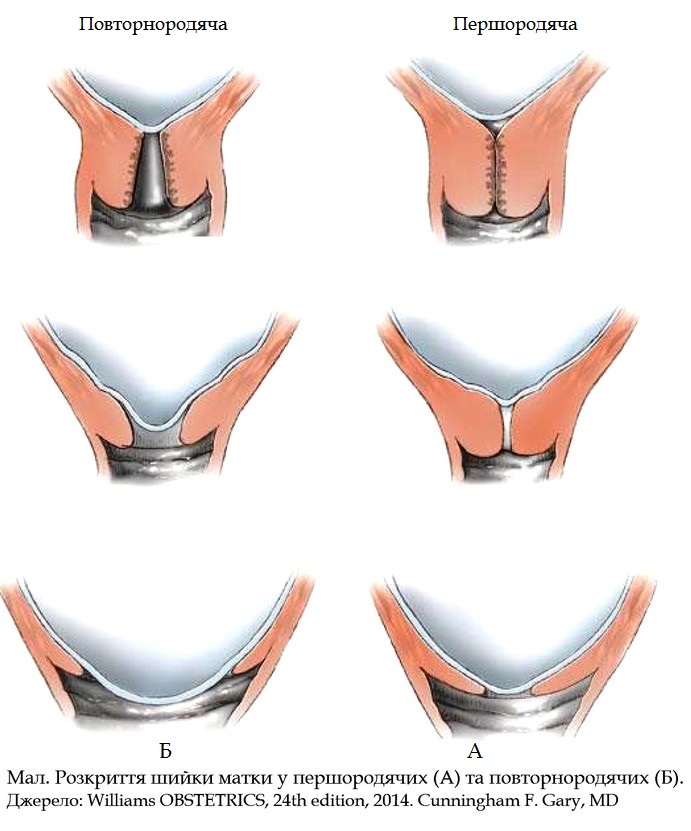
россиянка умерла после родов по вине врача
В одной из больниц Нижних Серег Свердловской области произошел трагический инцидент. После родов умерла 22-летняя местная жительница. Причиной смерти стала ошибка акушера-гинеколога.
Алиса Тепикина умерла в конце февраля 2019 года в родильном отделении. Сами роды прошли нормально, у девушки родилась дочь. Осложнения возникли в послеродовом периоде, когда началось отделение плаценты. Девушка впала в кому, было сильное кровотечение. Врачи пытались спасти Алису, но не смогли — через два дня она умерла, не выходя из комы.
Родные пострадавшей были уверены, что девушка погибла из-за врачебной ошибки, поскольку случился выворот матки — женские органы были вывернуты наизнанку. Такое может произойти при грубом и неправильном ведении родов, например, когда врач резко пытается отделить плаценту.
По факту случившегося было возбуждено уголовное дело, которое длилось больше полугода. Провели судебно-медицинскую экспертизу, которая установила — самопроизвольного выворота не было, он был насильственный, сообщает E1.RU. Судебные медики доказали, что к гибели Алисы привели неграмотные действия врача, который вел роды.
Провели судебно-медицинскую экспертизу, которая установила — самопроизвольного выворота не было, он был насильственный, сообщает E1.RU. Судебные медики доказали, что к гибели Алисы привели неграмотные действия врача, который вел роды.
У 22-летней девушки было плотное прикрепление или приращение плаценты к стенке матки. Это можно назвать аномалией беременности, которая выявляется во время родов и отделяется вручную под наркозом. Эксперты заявили, что именно неконтролируемое и неправильное проведение потягиваний за пуповину привело к полному вывороту матки.
Медики районной больницы впоследствии рассказали родителям Алисы, что девушка кричала настолько сильно, что это слышали на всех этажах. Юрист Вадим Коротаев рассказал, акушер-гинеколог неверно приняла полный выворот матки за признаки отделения последа и продолжила тянуть, считая, что матка — это плацента.
При таком осложнении повреждаются другие внутренние органы, в их числе мочевой пузырь, кишечник, сосуды малого таза. По словам экспертов, единственный правильный метод лечения при вывороте матки — это быстрое вправление под анестезией.
По словам экспертов, единственный правильный метод лечения при вывороте матки — это быстрое вправление под анестезией.
Правильный диагноз Алисе смог поставить лишь спустя 4 часа 15 минут акушер бригады Центра медицины катастроф — она прилетела на вызов в Свердловскую область. До этого девушка была без помощи, поскольку врач не понимала, что происходит.
В результате неграмотных действий врача Алиса потеряла много крови, получила необратимый шок сложного генеза, остановку сердечной деятельности, что привело к ее смерти.
В настоящее время следствием предъявлено обвинение акушеру-гинекологу. Врач, в свою очередь, вины не признает.
Ученые узнали, на сколько лет стареют женщины после родов
Роды могут быть причиной ускоренного старения женщины, предупреждают ученые. Они выяснили, что у рожавших женщин укорочены теломеры, части хромосом, которые укорачиваются по мере старения. И чем больше у женщины было детей, тем более выражен был эффект.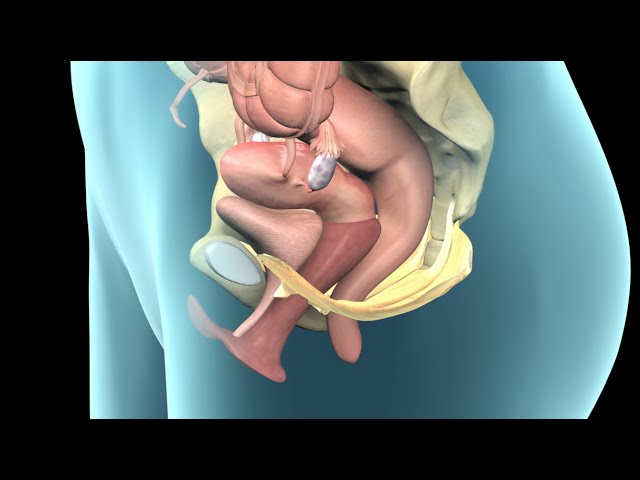
К геморрою, варикозу, болям в спине, недержанию мочи, послеродовой депрессии и другим последствиям родов прибавилось еще одно — ускоренное старение. Исследователи из Университета Джорджа Мэйсона в США выяснили: у рожавших женщин укорачиваются теломеры, концевые участки хромосом, которые защищают ДНК и укорачиваются по мере старения организма. Результаты работы были опубликованы в журнале Human Reproduction.
В исследовании приняли участие 1954 женщины, примерно поровну распределенных по возрастным группам: 20-24 года, 25-29 лет, 30-34 года, 35-39 лет и 40-44 года. 37,6% имели нормальный вес, 27,9% — избыточный, 31,3% страдали от ожирения, 3,3% имели недостаточный вес. Более половины никогда не курили, остальные либо курили на момент исследования, либо бросили. 444 женщины никогда не рожали, у остальных было от одного до пяти детей. 377 женщин были беременны на момент исследования.
По сравнению с нерожавшими женщинами, те, у кого был хотя бы один ребенок, имели теломеры как минимум на 4,2% короче —
это равно примерно 11 годам клеточного старения (т. е. потери клетки способности к делению) или, по оценкам исследователей, трем годам биологического старения.
е. потери клетки способности к делению) или, по оценкам исследователей, трем годам биологического старения.
Короткие теломеры ассоциированы с повышенным риском раковых заболеваний, болезней сердца, слабоумием.
Роды влияли на длину теломер сильнее, чем курение или ожирение, которые ускоряли клеточное старение на 4,6 и 8,8 лет соответственно. Чем больше детей родила женщина, тем, соответственно, сильнее были укорочены ее теломеры. Так, у женщин с пятью детьми они были на 12,7% короче, чем у нерожавших.
«Мы обнаружили, что женщины, у которых было пять или более детей, имели теломеры более короткие, чем те, кто не рожал или родил одного, двух, трех, даже четырех детей», — отмечает эпидемиолог Анна Поллак, автор исследования.
Исследователи отмечают, что укорачивание теломер в связи с родами может быть вызвано множеством факторов. Так, например, значительную роль может играть стресс — ранее было установлено, что он также способствует сокращению длины теломер.
«Мы не призываем не заводить детей», — подчеркивают авторы работы.
Также они избегают говорить о какой-либо причинно-следственной связи между количеством родов и длиной теломер — возможно, женщины с изначально более короткими теломерами просто способны родить меньше детей. Ученые отмечают, что дальнейшие исследования этого феномена должны учитывать изменение длины теломер на протяжении определенного срока.
«Даже обсуждая детей с друзьями, мы отмечаем, что дети нас старят, — говорит Поллак. — И это подтверждается наукой. Мы знаем, что рождение детей связано с повышенным риском развития болезней сердца и диабета. А многие крупные исследования связывают длину теломер с риском развития других серьезных заболеваний или смерти».
Не исключено, что укорочение теломер действительно вызвано стрессом — ранее «Газета.Ru» писала, что новоиспеченные матери проводят в два раза больше времени, чем отцы, в заботах о ребенке и выполнении домашних обязанностей, даже если оба партнера работают. В течение трех месяцев после родов 52 пары вели дневник, где отмечали, в какое время и чем они занимались.
В рабочие дни женщины занимались домом и ребенком лишь немного больше мужчин, но в выходные разница вырастала в два раза.
Также исследования подтверждают и расхожее мнение об ухудшении когнитивных функций во время беременности. Симптомы включают забывчивость, потерю концентрации и сообразительности. Ухудшение памяти при беременности знакомо четырем женщинам из пяти: они отмечают появившуюся рассеянность — не могут вспомнить, куда положили ту или иную вещь или во время какого-либо занятия забывают, что же они делали, чаще теряют нить разговора, им сложнее сконцентрироваться и, чтобы оставаться организованными, им приходится делать заметки. Некоторым бывает сложно даже сосредоточиться на чтении.
Мета-анализ 20 исследований, посвященных этому явлению, показал: у беременных женщин когнитивные функции оказались заметно хуже, чем у небеременных.
Память страдает на протяжении всей беременности, а в третьем триместре подключаются проблемы с исполнительными функциями — способностью планировать действия и избирательно реагировать на внешние стимулы.
Однако, по мнению ученых, изменения укладываются в пределы нормы. «Мы не говорим об ухудшениях, способных серьезно помешать беременным женщинам заниматься их повседневными делами или работать. Речь скорее о том, что они чувствуют себя не так, как обычно», — отмечает исследователи.
Ранее ученым с помощью МРТ удалось выяснить, как с течением беременности уменьшается объем серого вещества будущей матери. Результаты сканирования мозга показали четкое различие между будущими матерями и остальными участниками исследования: у первых наблюдалось сокращение серого вещества в медиальной фронтальной и задней теменной коре, а также в префронтальной и височной. Эти области мозга отвечают за чувство эмпатии, способность к пониманию других и прочие социальные процессы. Изменения сохранялись в течение двух лет после родов.
УЗИ шейки матки при беременности узел и сроки
УЗИ шейки матки — один из наиболее информативных методов для выявления основных причин развития аномалий и патологи женских органов малого таза. Часто назначают беременным для контроля плода ребенка. Сегодня можно не только диагностировать патологию шейки, тела матки и придатков, но и проводить дифференциальную диагностику различных новообразований с установлением их размера и места.
Часто назначают беременным для контроля плода ребенка. Сегодня можно не только диагностировать патологию шейки, тела матки и придатков, но и проводить дифференциальную диагностику различных новообразований с установлением их размера и места.
Все УЗИ при беременности проводятся на экспертном уровне и по международным стандартам врачом ультразвуковой диагностики высшей квалификационной категории Рябовым Игорем Ивановичем, который ежегодно проходит неоднократное обучение на семинарах и принимает участие в работе отечественных и международных форумов специалистов УЗД. За плечами у Игоря Ивановича многолетний опыт работы в гинекологии и УЗД. Он имеет международный сертификат компетенции проведения ультразвуковых исследований Fetal Medicine Foundation (FMF)
Цена УЗИ шейки матки| Вид услуги | Стоимость (руб) |
|
УЗИ гинекологическое (трансабдоминальный доступ) |
700 |
Ультразвуковое исследование шейки матки
(трансвагинальный доступ)
Чаще всего выполняется для контроля в динамике за состоянием шейки матки после уже выявленных при предыдущем исследовании признаков ее укорочения, ИЦН, наложения шва на шейку или установки акушерского пессария. Для проведения цервикометрии на ультразвук направляются также беременные женщины, у которых в анамнезе уже были преждевременные роды ранее 34 недель беременности и/или поздний выкидыш во II триместре беременности (13 – 27 недель беременности), пациентки с многоплодной беременностью и те, кто ранее перенес хирургические вмешательства на шейке матки (например, конизацию шейки матки).
Ультразвуковое исследование области рубца на матке
(трансвагинальный доступ)
Чаще после операции кесарева сечения при предыдущих беременностях или проведенной миомэктомии требуется контролировать состояние миометрия в области предполагаемого рубца для исключения его истончения или разрыв матки по рубцу. В редких случаях этот процесс может протекать без каких-либо болезненных ощущений у пациентки. Как правило, поводом к наблюдению служит признак «ниши», выявленный при предыдущем ультразвуковом исследовании. Используя специализированный микроконвексный внутриполостной датчик для объемного сканирования в реальном времени DE10-3E, можно проводить, так называемую, не инвазивную гистероскопию для более детальной оценки области рубца. При прикреплении плаценты в области послеоперационного рубца появляется возможность проведения ультразвуковой объемной ангиографии, например, для исключения приращении плаценты.
В редких случаях этот процесс может протекать без каких-либо болезненных ощущений у пациентки. Как правило, поводом к наблюдению служит признак «ниши», выявленный при предыдущем ультразвуковом исследовании. Используя специализированный микроконвексный внутриполостной датчик для объемного сканирования в реальном времени DE10-3E, можно проводить, так называемую, не инвазивную гистероскопию для более детальной оценки области рубца. При прикреплении плаценты в области послеоперационного рубца появляется возможность проведения ультразвуковой объемной ангиографии, например, для исключения приращении плаценты.
УЗИ шейки матки и яичников
в том числе, фолликулометрия с изучением интраовариального кровотока и в маточных артериях в разные фазы менструально-овариального цикла: первичное исследование
Назначается пациенткам врачами акушерами-гинекологами для контроля за изменениями в эндометрии, яичниках, шейке матки в течение менструального цикла. Часто – при проходящей подготовке перед ЭКО.
Фото УЗИ шейки матки у беременных
о чем обычно не говорят гинекологи пациенткам – Медицинский центр «МедЛена»
Дисплазия шейки матки – сложности лечения, или «о чем обычно не говорят гинекологи своим пациенткам»!
Современные реалии таковы, что все большему количеству женщин в мире ставится диагноз «дисплазия шейки матки». А известно ли Вам, что это предраковое заболевание и, если не лечить, то всё может закончится раком шейки матки. Подводные камни «дисплазии шейки матки» — это бессимптомное течение.
Что является причиной возникновения «дисплазии шейки матки»? Природа заболевания в 95% случаев– вирус папилломы человека. Но не спешите винить мужа или своего полового партнера! Этот вирус мог поселиться в вашем организме еще в детстве, или после первого полового контакта, или даже после бассейна. Его агрессивность зависит от напряженности вашего иммунитета. Важно знать, что от ВПЧ не спасают презервативы и единственный способ профилактики – это здоровый образ жизни, сильный иммунитет и прививка ВПЧ-вакциной от рака шейки матки желательно до начала половой жизни. Очень важно проходить профилактический осмотр у гинеколога хотя бы 1 раз в 3 года, выполнять цитологический мазок (ПАП-тест) и/или ВПЧ-тестирование. Чем раньше будет обнаружено заболевание, тем легче и дешевле будет лечение, а значит больше шансов не допустить развитие рака шейки матки.
Важно знать, что от ВПЧ не спасают презервативы и единственный способ профилактики – это здоровый образ жизни, сильный иммунитет и прививка ВПЧ-вакциной от рака шейки матки желательно до начала половой жизни. Очень важно проходить профилактический осмотр у гинеколога хотя бы 1 раз в 3 года, выполнять цитологический мазок (ПАП-тест) и/или ВПЧ-тестирование. Чем раньше будет обнаружено заболевание, тем легче и дешевле будет лечение, а значит больше шансов не допустить развитие рака шейки матки.
Но, ваш случай уже другой и диагноз «дисплазия шейки матки» уже в медицинской карточке. Давайте разберемся, что же делать дальше… Как лечиться…
Следует знать, что диагноз «дисплазия шейки матки» нельзя установить просто по осмотру на гинекологическом кресле. Если Вам не брали цитологический мазок, не делали кольпоскопию с биопсией, и советуют сделать «криодеструкцию», то задумайтесь. Такое лечение небезопасно.
Также следует отметить, что не существует специфической медикаментозной терапии ВПЧ-инфекции и дисплазии шейки матки. Единственный общепризнанный метод лечения в медицинском мире – это удаление пораженного участка ткани в шейке матки. Провоцирующим фактором к персистенции ВПЧ-инфекции в организме женщины являются частые вагинальные инфекции или гормональные нарушения. Поэтому на первом этапе лечения обязательно необходимо исключить эти патологические состояния, а потом уже принимать решение об оперативной тактике в зависимости от степени поражения шейки матки.
Единственный общепризнанный метод лечения в медицинском мире – это удаление пораженного участка ткани в шейке матки. Провоцирующим фактором к персистенции ВПЧ-инфекции в организме женщины являются частые вагинальные инфекции или гормональные нарушения. Поэтому на первом этапе лечения обязательно необходимо исключить эти патологические состояния, а потом уже принимать решение об оперативной тактике в зависимости от степени поражения шейки матки.
- При выявлении дисплазии шейки матки легкой степени – CIN I никаких «прижиганий» выполнять не рекомендовано. Необходимо провести обследование на инфекции, передающиеся половым путем (хламидиоз, трихомониаз, микоплазмоз, гонорея), на наличие бактериального вагиноза (уреаплазмоз, гарднереллез и др.). При выявлении инфекционно-воспалительного фактора проводится соответствующее антимикробно-противовоспалительное лечение и коррекция влагалищного биоценоза. Далее – активное наблюдение за «дисплазией шейки матки легкой степени», и обязательно повторный визит к гинекологу через 6 и 12 мес.
 Через год рекомендовано сделать повторный ВПЧ тест, и если его результат отрицательный, то можно продолжить наблюдение до 1,5-2х лет; если ВПЧ-тест положительный, то выполняют кольпоскопию и биопсию. А дальше принимается решение о применении электроэксцизионных методик лечения. Раньше, гинекологи активно выполняли «криодеструкцию», но сейчас этот метод крайне не рекомендован, т.к. после него существует высокий риск рецидива и быстрого перехода дисплазии шейки матки в более тяжелую степень.
Через год рекомендовано сделать повторный ВПЧ тест, и если его результат отрицательный, то можно продолжить наблюдение до 1,5-2х лет; если ВПЧ-тест положительный, то выполняют кольпоскопию и биопсию. А дальше принимается решение о применении электроэксцизионных методик лечения. Раньше, гинекологи активно выполняли «криодеструкцию», но сейчас этот метод крайне не рекомендован, т.к. после него существует высокий риск рецидива и быстрого перехода дисплазии шейки матки в более тяжелую степень. - Если вам поставили диагноз «дисплазия умеренной степени – CIN II», то тактика лечения зависит от возраста, репродуктивных планов и истории вашей болезни. Для пациенток старше 24-х лет с ВПЧ (+) статусом, при рецидивирующем течении или прогрессии более легкой формы дисплазии шейки матки (ранее) в более тяжелую, при ослабленном иммунитете (ВИЧ, цитомегаловирус, герпес, аутоиммунные заболевания, хронические часто рецидивирующие воспалительные заболевания органов малого таза) рекомендуется петлевая электроэксцизия или конизация шейки матки.

- Если гинеколог установил диагноз «дисплазия тяжелой степени – CIN III», не рискуйте жизнью, направляйтесь к онкогинекологу. К сожалению, существует очень тонкая грань между CIN III и раком шейки матки. Дисплазию шейки матки III степени обязательно нужно удалять методом конизации шейки матки и лучше это делать в специализированном медицинском учреждении.
И помните, что в первый год после любого лечения дисплазии шейки матки обязательно наблюдение у гинеколога каждые 3 месяца.
МЦ «МедЛена» специализируется на диагностике и лечении патологии шейки матки. У нас принимают профессиональные гинекологи и онкогинекологи, что гарантирует для вас квалифицированную консультацию при любой степени дисплазии шейки матки. Хирургическое лечение дисплазии шейки матки (конизация и эксцизия радиоволновым методом) проводится на современной аппаратуре при высочайшей квалификации врачей. Доверяйте свое здоровье профессионалам!
Доверяйте свое здоровье профессионалам!
мам делится послеродовыми фотографиями бок о бок
У Сандры Урдин было важное сообщение для других мам в Instagram. Сандраурдин/Instagram
The INSIDER Summary:
- Мама двоих детей поделилась рядом своих фотографий после родов.
- Она использовала свои леггинсы, чтобы скрыть, а затем обнажить свой послеродовой живот.
- Она хотела подчеркнуть нереалистичное ожидание того, что женские тела быстро «приходят в норму» после родов.

Вы, наверное, уже знаете, что фотографии худых подтянутых тел в Instagram не всегда являются тем, чем кажутся. Опытные инстаграмеры используют целый ряд приемов позирования, наклонов, перспективы и освещения, чтобы изменить внешний вид своего тела за считанные секунды.
Это относится не только к фотографиям фитнеса, но и к послеродовым селфи. В воскресенье шведская мама Сандра Урдин опубликовала поразительные фотографии в Instagram, которые доказывают, как легко имитировать вид плоского живота всего через несколько дней после родов.
На левом фото ее живот прикрыт леггинсами с высокой талией. На правой фотографии он выставлен в своей естественной, все еще круглой форме.
«Тело требует времени, чтобы восстановиться после беременности», — пишет Урдин.«Важно дать своему телу время, никто не восстановится за одну ночь 👶🏼 Мое тело подарило мне двух здоровых мальчиков, и я всегда ему благодарен».
Вот ее оригинальный пост:
Пост, опубликованный sandrauhrdin (@sandrauhrdin)
Беременность — это не шутки.В течение этого девятимесячного периода матка матери увеличивается в размерах, и все ее внутренние органы смещаются, чтобы приспособиться к растущему ребенку.
Поэтому женщинам нереально ожидать, что их тела «придут в норму» сразу после родов. На самом деле желудок женщины возвращается к своему нормальному размеру от шести до восьми недель. Все еще выглядеть беременной после рождения ребенка — это не то, чего стыдно — это нормально. На фотографиях Урдин запечатлен вид нормального послеродового тела.
Комментаторы ее поста явно оценили ее жест.
«Спасибо за правду», — написал один человек. «Это вдохновляет всех нас».
«У меня есть 4-месячный ребенок, и я думала, что после родов я так быстро приду в норму, но я этого не сделала и не сделала», — написал другой. «Вместо этого мне дали время, чтобы оценить свое тело за его недостатки и способность нести жизнь».
Если больше мам будут продолжать честно говорить о своем послеродовом восстановлении, как это сделала Урдин, возможно, исчезнет необходимость «прийти в норму».
Следите за Урдином в Instagram здесь.
Фотографии шрамов после кесарева сечения
В фильмах рождение обычно изображается в драматической сцене родильного зала, где женщина часами рожает, прежде чем родить ребенка. Согласно последней доступной статистике Центров по контролю и профилактике заболеваний (CDC), в реальной жизни чуть более трети рождений в США происходят с помощью кесарева сечения или кесарева сечения. 33 процента из почти четырех миллионов родов в год рождаются через разрезы в брюшной полости и матке женщины.Большинство мам не планируют плановое кесарево сечение, но когда у ребенка тазовое предлежание, вы рожаете близнецов или испытываете осложнения, ваши шансы на кесарево сечение определенно возрастают.
33 процента из почти четырех миллионов родов в год рождаются через разрезы в брюшной полости и матке женщины.Большинство мам не планируют плановое кесарево сечение, но когда у ребенка тазовое предлежание, вы рожаете близнецов или испытываете осложнения, ваши шансы на кесарево сечение определенно возрастают.
Неважно, как вы родите — вагинально или с помощью кесарева сечения — вы рожаете ребенка. Иногда это теряется из-за стигмы, связанной с кесаревым сечением. Некоторым мамам из-за того, что они не рожали и не рожали через естественные родовые пути, они чувствуют, что каким-то образом упустили те роды, которые они себе представляли.Что касается других, они чувствуют себя пристыженными другими за то, что перенесли кесарево сечение. В движении, чтобы положить конец стигме кесарева сечения, мамы обращаются в социальные сети, чтобы продемонстрировать свои шрамы при родах. Их яркие фотографии и истории являются доказательством того, что то, как вы рожаете, не так важно, как тот факт, что вы рожали.
Для этой мамы многочисленные шрамы были признаком многочисленных побед. Ее шрам после эндометриоза? Знак победы над расстройством, которое почти не позволяло ей иметь детей.Ее шрам от кесарева сечения? Знак того, что ее чудо-дети сделали это.
Двое детей, два кесарева сечения. Один запланированный, один полный сюрприз. Но эта мама благодарна за процедуру. «Без быстрой интуиции и быстрого решения врачей в палате вызвать экстренное кесарево сечение, существует высокая вероятность того, что Эллиота сегодня здесь не было бы».
Эту маму не смущают онлайн-тролли или сомневающиеся в том, что кесарево сечение так же естественно, как и вагинальные роды. «Суть в том, что я хочу, чтобы женщины чувствовали себя сильнее.Я хочу, чтобы они чувствовали, что у них были прекрасные роды, вагинальные или кесарево сечение. Дома или в больнице», — пишет она. «Я поддерживаю все способы родов».
Даника Литтл отправилась в родильное отделение, ожидая вагинальных родов, но когда сердцебиение ее дочери упало на 100 баллов со 170 до 70, ей сделали экстренное кесарево сечение. «Я всегда буду благодарен за этот шрам, потому что благодаря ему моя маленькая леди благополучно попала в этот мир», — пишет Литтл.
«Я всегда буду благодарен за этот шрам, потому что благодаря ему моя маленькая леди благополучно попала в этот мир», — пишет Литтл.
Роды с помощью кесарева сечения прекрасны, но если вы не ожидали, что у вас будет кесарево сечение, эта мама вас слышит.Хизер Элизабет Джонсон была расширена более чем на 7 см в течение 12 часов. «Я была зла, я потерпела поражение», — говорит она о том моменте, когда поняла, что ей придется сделать выбор в пользу кесарева сечения. «Как мое тело могло так подвести меня?» Это слишком распространенное мнение, но эта великолепная фотография является доказательством того, что ее тело никого не подвело.
Итальянский фотограф Мама Федона хочет, чтобы все мамы знали, что им достаточно. «Это так важно для меня, и я борюсь каждый день, потому что кесарево сечение заставляет многих мам чувствовать себя «мамами серии B», — написала она в электронном письме The Bump.«Мы все матери, и неважно, как мы подарили миру наших малышей. Этот шрам для меня — улыбка. Улыбка за то, что родила моего Джованни. Память на моей коже навсегда».
Улыбка за то, что родила моего Джованни. Память на моей коже навсегда».
Мама Алиша с гордостью носит свои шрамы. От ее «растянутой татуировки» до «молниеносных любовных линий» — эта мама любит каждую часть своего послеродового тела. В конце концов, они «напоминания о двух жизнях, которые [она] создала».
Трудно представить, чтобы кто-то назвал кесарево сечение «простым выходом». В конце концов, это серьезная операция.Но некоторым мамам все еще нужны напоминания о том, что не существует «правильного» способа родить ребенка. Тут в дело вступает мама Рэй. «Не забывайте, что история вашего рождения действительна», — пишет она. «Это не лень и не легкий выход, и пусть никто не говорит вам обратное!»
Вернуться в спортзал после беременности может быть непросто, особенно после операции. Фитнес-блогер @TheCaribSpice делает первый шаг, демонстрируя свое двухмесячное послеродовое тело и шрам от кесарева сечения.
Для этой очаровательной фотографии купания с ребенком мама Эм Джай просто подписала ее «родимое пятно». И это именно то, чем является ее шрам — знак прекрасной жизни, которую она принесла в этот мир.
И это именно то, чем является ее шрам — знак прекрасной жизни, которую она принесла в этот мир.
Сара Савона баюкает своего ребенка, как будто она все еще находится в утробе матери, на этой милой фотографии, которая подчеркивает ее дочь так же, как и ее шрам от кесарева сечения.
Служба доулы The Doula Tree разместила эту фотографию в честь Месяца осведомленности о кесаревом сечении в апреле. Цель? Поддержать всех матерей, независимо от способа родоразрешения.
Родив первого ребенка в 25 лет, Бриана Клинк Мейкон говорит: «Я была так молода и наивна, что не могла понять красоту, которую только что достигло мое тело.После одних вагинальных родов и трех кесаревых сечений я наконец поняла». Она также понимает, что нельзя осуждать выбор другой мамы при родах. «Быть матерью достаточно сложно, — пишет она. «Зачем разделять себя? Зачем сравнивать?» Мы не могли не согласиться.
Признавая некоторые моменты сомнений, эта мама с гордостью носит свой шрам и призывает других мам делать то же самое: «У меня целлюлит и дряблая кожа, но более половины времени я говорю себе, что хорошо выгляжу… Пожалуйста, начните рассказывать сама ты прекрасна, пока не поверишь.
Бриана размышляет о каждой из своих историй рождения, от травматического экстренного кесарева сечения до попытки VBAC и мягкого кесарева сечения. Каждый шрам приносил ей настоящий комочек радости.
Мы приветствуем эту маму за то, что она не согласилась с социальным давлением мам, возвращающихся в свое тело до беременности вскоре после рождения. «Я была беременна в общей сложности 18 месяцев своей жизни, так почему я должна худеть только через 9 недель после рождения второго ребенка?» она сказала.
Сара делится этой фотографией как подтверждение пути к любви к себе и своей «военной раны.Каждый раз, когда она видит шрам, она вспоминает об удивительном подвиге, совершенном ее телом.
Эта мама предлагает освежающее чувство перспективы. «На каждую женщину, недовольную своими послеродовыми отметинами, найдется другая, желающая их иметь. Быть мамой стоит каждой растяжки, морщины и бессонной ночи».
Теперь, когда у Джиллиан есть две собственные маленькие девочки, она понимает, что должна подавать пример и быть источником позитива и любви к себе. После двух экстренных кесаревых сечений она подчеркивает важность быть доброй к себе.«Если бы я не сказала это себе 5-летнему, я бы не сказала этого себе взрослой», — говорит она.
После двух экстренных кесаревых сечений она подчеркивает важность быть доброй к себе.«Если бы я не сказала это себе 5-летнему, я бы не сказала этого себе взрослой», — говорит она.
Тебе не всегда будет нравиться твой шрам. Лора нет. Потребовалось время и размышления, чтобы добраться до того, где она находится сегодня: «Я совершенна в своих несовершенствах, уверена в своей неуверенности, довольна своим выбором, сильна в минуты слабости и прекрасна по-своему. Я сам.»
«Нормальная» доставка? Что это? Эта мама напоминает нам, что кесарево сечение — это просто еще один метод родов.
Когда Мелоди чувствует, что ее тело подвело ее, она вспоминает обо всех испытаниях, которые оно преодолело, от разбитых сердец до сломанных костей и, конечно же, о детях.
Эта гордая мама делится своим послеродовым телом через четыре недели после родов. Как она описывает свой шрам? Стоило того.
Все трое родов Эмбер были кесаревым сечением, поэтому, как она объясняет, «вот что для меня рождение». Как она могла чувствовать стыд? «Материнство оставило у меня эти шрамы, но любовь, которую я испытываю к маленьким людям, которые называют меня «мама», стоит каждого стежка», — говорит она.
Как она могла чувствовать стыд? «Материнство оставило у меня эти шрамы, но любовь, которую я испытываю к маленьким людям, которые называют меня «мама», стоит каждого стежка», — говорит она.
Обратите внимание: Bump и содержащиеся в нем материалы и информация не предназначены и не представляют собой медицинские или иные медицинские рекомендации или диагнозы и не должны использоваться как таковые.Вы должны всегда консультироваться с квалифицированным врачом или медицинским работником о ваших конкретных обстоятельствах.
Плюс, больше от The Bump:
10+ фактов о кесаревом сечении, о которых вам никто не расскажет
Уход и восстановление после кесарева сечения
Мягкое кесарево сечение считается безопасным, популярным
Послеродовое УЗИ
УЗИ. 2016 авг; 24(3): 163–169.
Отделение ранней диагностики и гинекологии, Больница Королевского колледжа NHS Foundation Trust, Великобритания
Автор, ответственный за переписку. Aslı Üçyiğit, Отделение сканирования ранней беременности и гинекологии, Suite 8, Третий этаж, Крыло Golden Jubilee, Больница Королевского колледжа NHS Foundation Trust, Дания-Хилл, Лондон, SE5 9RS UK. Электронная почта: [email protected]
Aslı Üçyiğit, Отделение сканирования ранней беременности и гинекологии, Suite 8, Третий этаж, Крыло Golden Jubilee, Больница Королевского колледжа NHS Foundation Trust, Дания-Хилл, Лондон, SE5 9RS UK. Электронная почта: [email protected]Поступила в редакцию 28 февраля 2016 г.; Принято 11 мая 2016 г.
Copyright © The British Medical Ultrasound Society 2016Эта статья цитировалась другими статьями в PMC.Abstract
Ультразвуковое исследование послеродовой матки играет важную роль в обследовании значительной части женщин с симптомами послеродового периода.Часто предпочтительный метод визуализации для исключения оставшейся ткани плаценты, правильное применение послеродового УЗИ может позволить более точно идентифицировать женщин, нуждающихся в хирургическом вмешательстве, с последующим снижением заболеваемости пациенток и клинической нагрузки. Эта статья направлена на обзор современного понимания и применения ультразвука в послеродовом периоде и оценку современных данных, исследующих физиологические и патологические данные послеродовой матки и ее содержимого.
Ключевые слова: Послеродовой период, послеродовой период, ультразвуковые исследования, матка
Введение
Портативное и ведомственное ультразвуковое исследование становится все более используемым методом исследования в диагностике послеродовых осложнений. Однако необходимо подчеркнуть, что понимание нормального ультразвукового изображения послеродовой матки является предпосылкой для точного диагноза послеродовой патологии.
Общие показания для послеродового ультразвукового исследования
Относительный профиль безопасности и показатели приемлемости для пациентов как трансабдоминального, так и трансвагинального ультразвукового сканирования часто делают его предпочтительным методом визуализации первой линии при подозрении на послеродовую патологию.Существует ряд возможных показаний для направления на УЗИ, например, подозрение на задержку продуктов зачатия или тазовый сепсис, который часто проявляется обильным или беспорядочным кровотечением.
Первичное послеродовое кровотечение (ПРК) традиционно определяется как потеря не менее 500 мл крови из нижних отделов половых путей в течение 24 часов после родов или любая кровопотеря менее 500 мл, приводящая к нарушению гемодинамики у матери. 1–4 Хотя наиболее частой причиной первичного послеродового кровотечения является атония матки, следует позаботиться о том, чтобы исключить задержку продуктов зачатия (плаценту и плодные оболочки) или внутриматочные кровяные сгустки в качестве дополнительной или основной причины. 4 Таким образом, ультразвуковое сканирование у постели больного может быть полезным диагностическим дополнением к клиническому обследованию; ясно, что ультразвуковое исследование «вне отделения» редко показано в этой неотложной ситуации.
Наличие усиленного или аномального кровотечения из половых путей в период между 24 часами и 12 неделями после родов классифицируется как вторичное послеродовое кровотечение и часто является признаком основного эндометрита или задержки продуктов зачатия. 4,5 Аномальное кровотечение до 6 недель является более распространенным определением вторичного послеродового кровотечения в Великобритании, а в развитых странах 2% послеродовых женщин госпитализируются с такими симптомами. 6 До 50% этих женщин подлежат хирургической эвакуации в соответствии с рекомендациями, опубликованными Королевским колледжем акушеров и гинекологов, которые рекомендуют использование хирургических мер при обильном или продолжающемся кровотечении, независимо от результатов УЗИ. 4,6 Это основано на понимании того, что, хотя УЗИ органов малого таза может помочь в исключении оставшихся продуктов зачатия, внешний вид матки сразу после родов может быть недостоверным. 7,8 Мы считаем, что лучшее понимание послеродовых результатов ультразвукового исследования может позволить более точно идентифицировать женщин, нуждающихся в хирургическом вмешательстве, с последующим снижением хирургических осложнений, нарушений для женщины и ее семьи и затрат на медицинские услуги.
4,5 Аномальное кровотечение до 6 недель является более распространенным определением вторичного послеродового кровотечения в Великобритании, а в развитых странах 2% послеродовых женщин госпитализируются с такими симптомами. 6 До 50% этих женщин подлежат хирургической эвакуации в соответствии с рекомендациями, опубликованными Королевским колледжем акушеров и гинекологов, которые рекомендуют использование хирургических мер при обильном или продолжающемся кровотечении, независимо от результатов УЗИ. 4,6 Это основано на понимании того, что, хотя УЗИ органов малого таза может помочь в исключении оставшихся продуктов зачатия, внешний вид матки сразу после родов может быть недостоверным. 7,8 Мы считаем, что лучшее понимание послеродовых результатов ультразвукового исследования может позволить более точно идентифицировать женщин, нуждающихся в хирургическом вмешательстве, с последующим снижением хирургических осложнений, нарушений для женщины и ее семьи и затрат на медицинские услуги.
«Нормальная» послеродовая матка
Сразу после родов в матке происходит быстрая инволюция, главным образом под действием эндогенного или синтетического окситоцина. Средняя масса доношенной матки после родов составляет 1000 г, при этом дно матки может пальпироваться на уровне пупка. Масса матки уменьшается примерно на 50% к 7-му дню после родов до 500 г. Через 2 недели после родов размер матки еще больше уменьшился, вернулся к истинному тазу и больше не пальпировался в брюшной полости; через 6 недель матка уменьшилась до 50–100 г, что соответствует небеременному состоянию.Тем не менее, окончательный размер матки останется больше, чем в исходном небеременном состоянии. Послеродовой эндометрий регенерирует быстрыми темпами. На 7-е сутки после родов железы эндометрия уже сформированы, а к 16-м суткам практически полностью восстанавливается выстилка эндометрия по всей полости матки, за исключением участка плацентарного ложа. 9
Исторически подавляющее большинство этих знаний было получено из гистологического анализа посмертных образцов, когда уровень послеродовой материнской смертности был выше; 10 К счастью, в последнее время ультразвуковое исследование стало основой для расширения наших знаний о физиологии и внешнем виде послеродовой матки.
Ультразвуковая картина послеродовой матки
Ультразвуковая картина процесса нормальной инволюции матки относительно хорошо документирована в литературе (), 11 , но большая часть этих исследований проводилась более 15 лет назад. 8,11–13
Схема, изображающая матку в неосложненном послеродовом периоде. (а) Дни 1-3: матка запрокинута назад. Полость выглядит как белая линия в верхнем сегменте, а нижний сегмент/шейная область расширена жидкостью и твердыми компонентами.(b) День 7: Матка осевая. Во всей полости видны обильные жидкости или смешанные компоненты. (c) 14-й день: матка перевернута, и полость напоминает те, что были обнаружены на 7-й день. (d) 28–56-й день: размер матки значительно уменьшился. Полость пуста и выглядит как тонкая белая линия. Перепечатано с разрешения д-ра Mulic-Lutvica (Ультразвуковая оценка матки и полости матки после нормальных вагинальных родов. Ultrasound Obstet Gynecol 2001; 18: 491–498).
Более современная оценка послеродовой матки, не только оценивающая переднезадний (ПД) диаметр матки, но и толщина эндометрия, позволяет предположить, что способ родоразрешения может влиять на скорость инволюции матки; например, было обнаружено, что уменьшение толщины эндометрия со второй по шестую неделю после родов через естественные родовые пути в срок было значительно больше, чем после кесарева сечения в срок./556421039-56a0fe1d5f9b58eba4b64803.jpg) 14 Результаты также были сходными при сравнении гестационного возраста, в результате чего уменьшение переднезаднего диаметра матки было меньше после преждевременных родов по сравнению с доношенными.Хотя это исследование основано на небольшом количестве случаев, это исследование поддерживает теорию о том, что процесс инволюции матки будет варьироваться в зависимости от способа и времени родов.
14 Результаты также были сходными при сравнении гестационного возраста, в результате чего уменьшение переднезаднего диаметра матки было меньше после преждевременных родов по сравнению с доношенными.Хотя это исследование основано на небольшом количестве случаев, это исследование поддерживает теорию о том, что процесс инволюции матки будет варьироваться в зависимости от способа и времени родов.
Несмотря на многочисленные гистологические и ультразвуковые исследования, оценивающие инволюцию матки, существуют противоречивые данные, описывающие типичные ультразвуковые изображения полости матки и ее содержимого после родов, а также актуальность таких результатов для клинической практики. Чтобы помочь понять физиологические и патологические характеристики послеродовой матки, ультразвуковое исследование полости матки можно разделить на две категории: (а) ближайший послеродовой период, т.е.е. в течение первых 24 часов и (b) 24 часов после родов до конца послеродового периода.
Результаты УЗИ сразу после родов (в течение 24 часов)
В проспективном обсервационном исследовании 94 женщин Deans et al. стремились установить, существует ли какая-либо корреляция между результатами трансабдоминального УЗИ и заболеваемостью пациентов. 15 В первые 24 часа после родов УЗИ выявило неожиданно большой объем эхогенного материала в полости матки, в частности в нижнем сегменте матки, где средний объем достигал 54.8 см 3 . Однако при последующем наблюдении за симптоматикой не было выявлено корреляции между наличием этого материала и развитием послеродовой заболеваемости, такой как пирексия, ПРК или длительное пребывание в стационаре. Это свидетельствует о том, что наличие больших объемов внутриматочного эхогенного материала в первые сутки после родов можно принять за норму.
Аналогично, в американском исследовании была проведена немедленная ультразвуковая оценка после рождения плаценты, но с сопутствующим ручным исследованием и кюретажем полости матки губкой в течение 2 минут после сканирования. 16 После гистологической оценки внутриматочного материала чувствительность, специфичность, положительная и отрицательная прогностическая ценность ультразвука при обнаружении остаточных продуктов в их исследовании составила 44%, 92%, 58% и 87% соответственно. Из тех пациенток с гистологически подтвержденными оставшимися продуктами зачатия у большинства на самом деле была нормальная полость эндометрия при ультразвуковом сканировании (37,5%). Эхогенное образование было замечено в 25%, неоднородное образование смешанной плотности в 21% и только внутриматочная жидкость была видна в 16.6%. Однако васкуляризация этих внутриматочных образований не оценивалась. Таким образом, можно сделать вывод, что в отсутствие цветовой допплерографии внешний вид задержанных продуктов сразу после родов сильно варьирует и не может коррелировать с необходимостью вмешательства.
16 После гистологической оценки внутриматочного материала чувствительность, специфичность, положительная и отрицательная прогностическая ценность ультразвука при обнаружении остаточных продуктов в их исследовании составила 44%, 92%, 58% и 87% соответственно. Из тех пациенток с гистологически подтвержденными оставшимися продуктами зачатия у большинства на самом деле была нормальная полость эндометрия при ультразвуковом сканировании (37,5%). Эхогенное образование было замечено в 25%, неоднородное образование смешанной плотности в 21% и только внутриматочная жидкость была видна в 16.6%. Однако васкуляризация этих внутриматочных образований не оценивалась. Таким образом, можно сделать вывод, что в отсутствие цветовой допплерографии внешний вид задержанных продуктов сразу после родов сильно варьирует и не может коррелировать с необходимостью вмешательства.
В более позднем проспективном обсервационном исследовании с участием 30 пациенток оценивали ультразвуковые изображения полости матки после кесарева сечения в нижнем сегменте (LSCS) через 1 час, 3 часа и снова через 24 часа после родов. 17 Неудивительно, что оперирующий хирург проводил систематическое ручное обследование полости матки после рождения плаценты в каждом случае, частота обнаружения внутриматочного материала, видимого при сканировании, была низкой (3%, n = 1). У этой конкретной пациентки не было послеродовой патологии, что еще раз ставит под сомнение значимость и клиническую значимость таких результатов.
17 Неудивительно, что оперирующий хирург проводил систематическое ручное обследование полости матки после рождения плаценты в каждом случае, частота обнаружения внутриматочного материала, видимого при сканировании, была низкой (3%, n = 1). У этой конкретной пациентки не было послеродовой патологии, что еще раз ставит под сомнение значимость и клиническую значимость таких результатов.
Ультразвуковые проявления после первых 24 часов после родов
Как упоминалось ранее, в послеродовой матке часто обнаруживают скопление клинически незначимых детритов и жидкости, преимущественно вначале в нижнем отделе, а затем во всей полости матки к середине послеродовой период. 11
В широко цитируемом исследовании Эдвардса и Эллвуда 40 женщин систематически обследовали с недельными интервалами после родов, начиная с 7-го дня и до 21-го дня. эхогенное образование у 51% на 7-й день, у 21% на 14-й день и у 6% на 21-й день, и не было обнаружено различий ни в тяжести, ни в продолжительности кровотечения между женщинами с эхогенным образованием и без него на каждом из этих трех сканирований.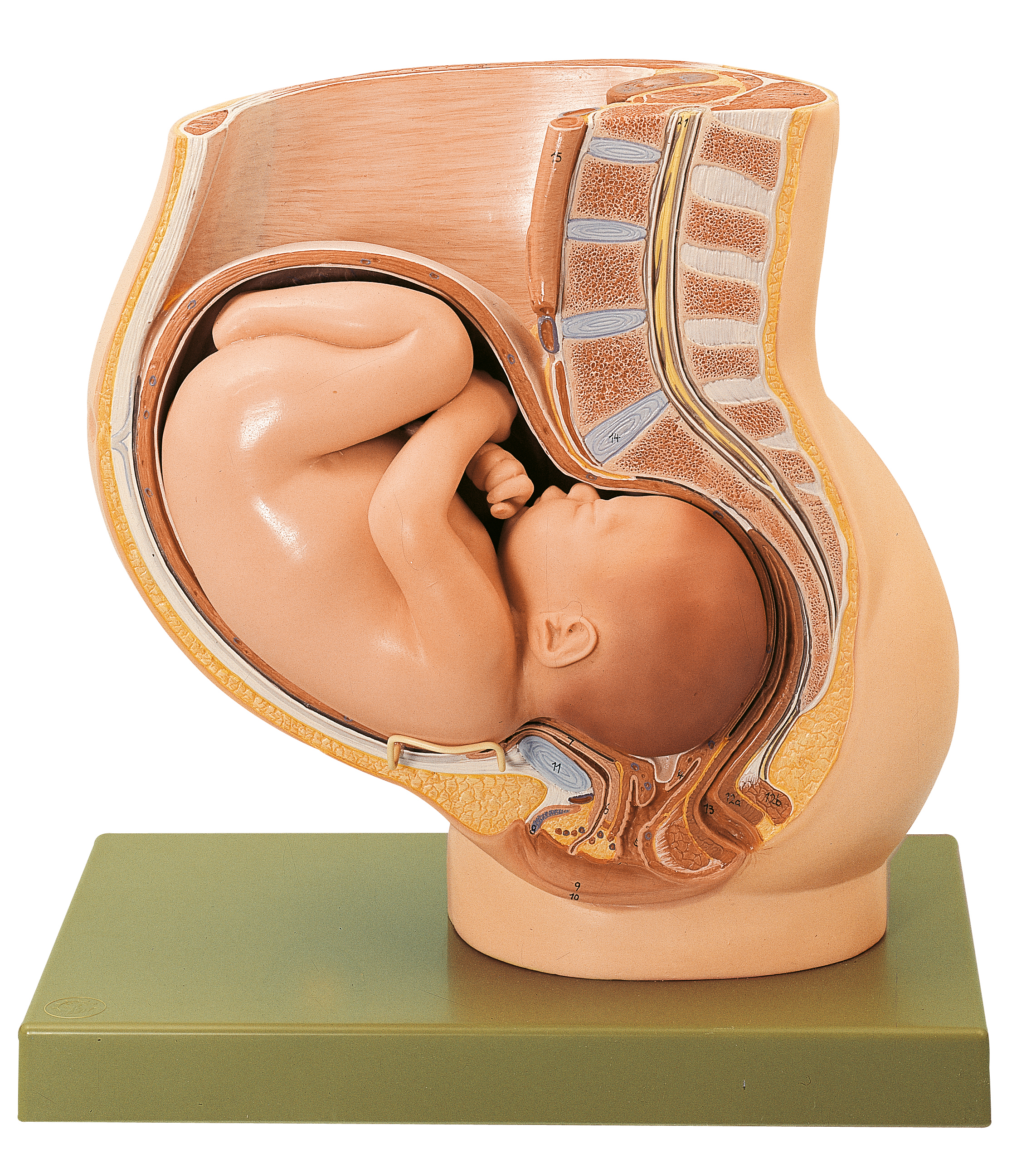 Таким образом, они предполагают, что либо «эхогенная масса не всегда представляет собой оставшиеся продукты зачатия, либо продукты зачатия обычно сохраняются и поэтому во многих случаях не имеют большого клинического значения».Тем не менее, нет никаких доказательств того, что были проведены допплеровские оценки этих продуктов, а также нет никаких разъяснений авторов относительно того, включает ли описание эхогенного образования также смешанные эхо-структуры, что, как предполагают другие исследования, является незначительным послеродовым. возникновение. 18 Поэтому следует с осторожностью интерпретировать результаты ультразвукового сканирования в данном клиническом контексте; специфическое обнаружение эхогенного образования при вторичном послеродовом кровотечении, вероятно, связано с задержкой плацентарной ткани и требует хирургического вмешательства, тогда как смешанные эхо-структуры не являются и могут лечиться выжидательно с ранним исчезновением симптомов .
Таким образом, они предполагают, что либо «эхогенная масса не всегда представляет собой оставшиеся продукты зачатия, либо продукты зачатия обычно сохраняются и поэтому во многих случаях не имеют большого клинического значения».Тем не менее, нет никаких доказательств того, что были проведены допплеровские оценки этих продуктов, а также нет никаких разъяснений авторов относительно того, включает ли описание эхогенного образования также смешанные эхо-структуры, что, как предполагают другие исследования, является незначительным послеродовым. возникновение. 18 Поэтому следует с осторожностью интерпретировать результаты ультразвукового сканирования в данном клиническом контексте; специфическое обнаружение эхогенного образования при вторичном послеродовом кровотечении, вероятно, связано с задержкой плацентарной ткани и требует хирургического вмешательства, тогда как смешанные эхо-структуры не являются и могут лечиться выжидательно с ранним исчезновением симптомов .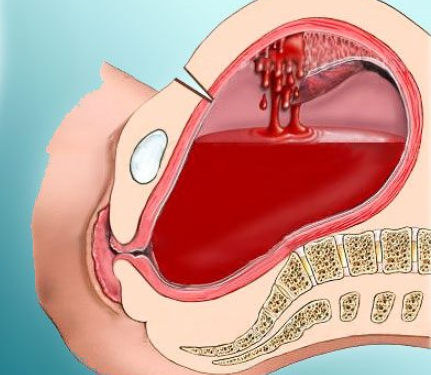 18
18
Группа Ван Ден Боша провела оценку применения цветного допплера для идентификации остатков плаценты. 19 Их поперечное исследование 385 послеродовых женщин выявило области повышенной васкуляризации у 32 женщин (8,3%), а у 26 женщин (6,75%) при сканировании были сохранены продукты плаценты. Хотя не было сделано никаких комментариев относительно заболеваемости пациентов, высокая частота гистологического подтверждения была получена после хирургического выскабливания (19 из 20 случаев), что позволяет предположить, что использование цветного допплера может иметь практическую диагностическую ценность.чтобы продемонстрировать использование цветного допплера для диагностики оставшихся продуктов зачатия, позже подтвержденных гистологическим анализом.
Эхогенное образование в полости эндометрия, видимое в сагиттальной плоскости при трансвагинальном сканировании через 6 недель после вагинальных родов.
Цветная допплерография демонстрирует трофобластический кровоток в области эхогенного образования, что помогает диагностировать оставшиеся продукты зачатия.
Эхогенное образование в нижнем сегменте матки в сагиттальной плоскости при трансвагинальном сканировании, выполненном у пациентки с симптомами через 8 недель после вагинальных родов.
Эхогенное образование в нижнем сегменте матки у той же пациентки () в поперечной плоскости при трансвагинальном сканировании.
Применение цветного допплера демонстрирует трофобластический кровоток в области эхогенного образования в поперечной плоскости при трансвагинальном сканировании (как показано на рисунке), что помогает диагностировать оставшиеся продукты зачатия.
Редкие результаты УЗИ после родов
Редкие результаты УЗИ после родов приведены ниже.
Находки, связанные с кесаревым сечением
В связи с ростом частоты кесарева сечения улучшается наше понимание того, что является нормальными и аномальными результатами ультразвукового исследования после кесарева сечения.После несложной процедуры разрез на матке можно увидеть как изо- или гипоэхогенную область по сравнению с миометрием, а при визуализации в сагиттальной плоскости при трансвагинальном сканировании он расположен в центре между маткой и мочевым пузырем. 20–22 В зависимости от ориентации зонда швы на матке могут быть идентифицированы как линейные или точечные гиперэхогенные очаги, а небольшие гематомы (<15 мм) вдоль линии шва могут считаться нормой. 20–22
20–22 В зависимости от ориентации зонда швы на матке могут быть идентифицированы как линейные или точечные гиперэхогенные очаги, а небольшие гематомы (<15 мм) вдоль линии шва могут считаться нормой. 20–22
Если адекватный гемостаз не был достигнут во время операции, ближайший послеоперационный период может осложниться образованием гематомы «лоскут мочевого пузыря».Во время LSCS висцеральная брюшина рассекается между маткой и мочевым пузырем и отводится книзу. Именно в этом пространстве может образоваться гематома, которая будет выглядеть как бессосудистое образование смешанной эхогенности, расположенное впереди матки и позади мочевого пузыря, и в литературе описывается как гематома «лоскута мочевого пузыря». и ). 20 Они могут быть или не быть заключены в лежащей выше брюшине, и в последнем случае это приведет к обнаружению гемоперитонеума при сканировании.
Гематома после кесарева сечения, происходящая из передней стенки матки, позади мочевого пузыря, видна в сагиттальной плоскости при трансвагинальном сканировании через 7 дней после процедуры.
Цветная допплерография показывает бессосудистую гематому смешанной эхогенности, происходящую от передней стенки матки, кзади от мочевого пузыря (сагиттальная плоскость при трансвагинальном сканировании).
Тазовый сепсис
В литературе очень мало исследований, специально сообщающих о результатах ультразвукового исследования, ожидаемых при послеродовом эндометрите.Напротив, чаще описываются случаи тазового сепсиса с лежащими в его основе абсцессами. 20,23,24 В случае наложения инфекции гематомы лоскута таза или мочевого пузыря можно использовать УЗИ для выявления образования абсцесса таза. Абсцесс выглядит как хорошо очерченное скопление жидкости с внутренними перегородками или без них, содержащее внутренний мусор. Присутствие газа, видимое только при наличии газообразующих организмов, приводит к множественным высокоэхогенным очагам, что приводит к «грязному» заднему затемнению при сканировании. 20
Артериовенозные мальформации (АВМ)
С момента первого сообщения об АВМ матки почти 90 лет назад, 25 эти редкие тазовые мальформации в настоящее время все чаще упоминаются в литературе, более 200 случаев.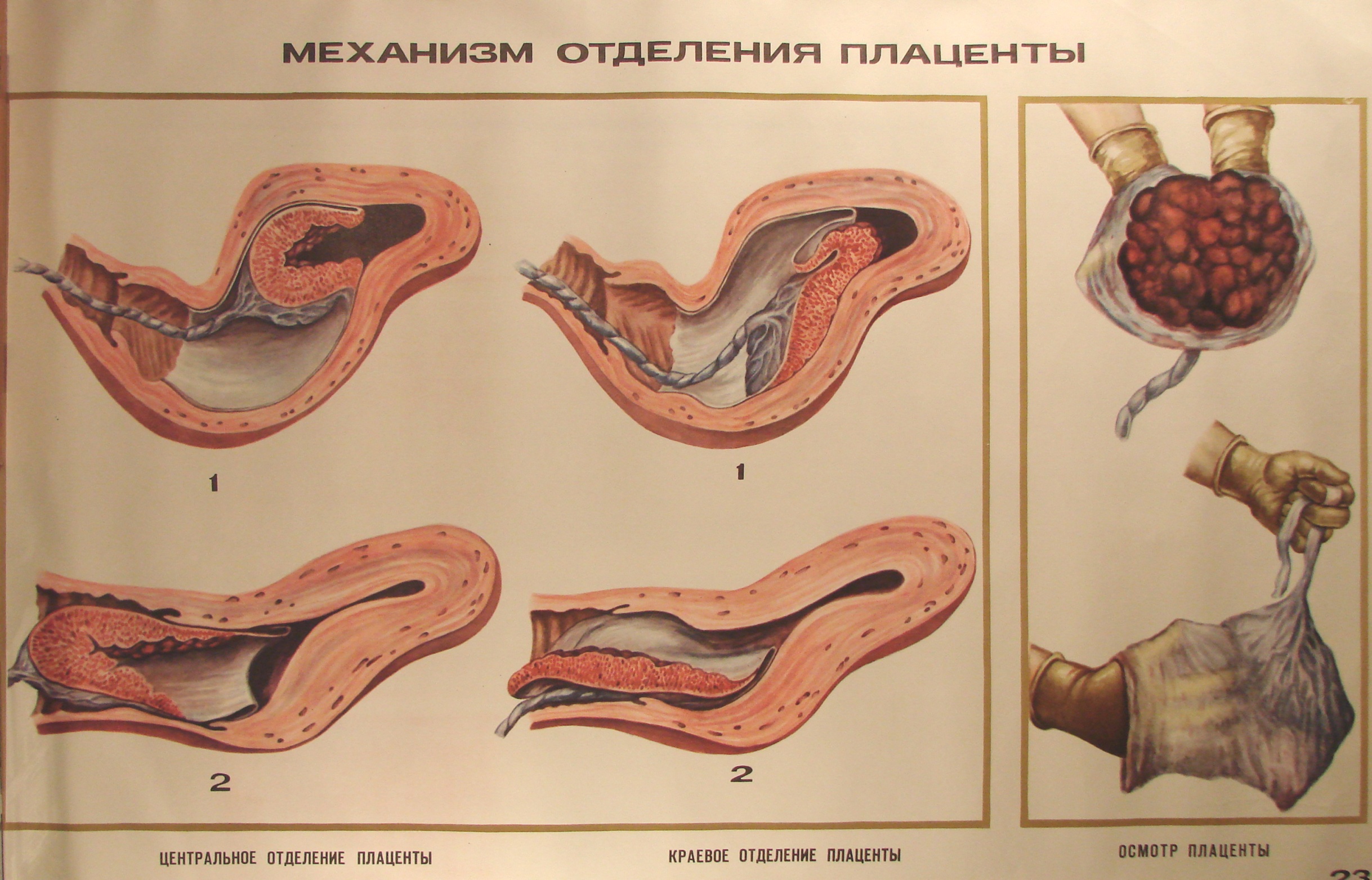
Классически являясь приобретенной аномалией, АВМ матки чаще всего связаны с трофобластической болезнью, операциями на органах малого таза (например, миомэктомия), выскабливанием эндометрия, злокачественными новообразованиями матки и беременностью с рубцом после кесарева сечения. Постулируется врожденная этиология, особенно в случаях мультиорганного поражения и наличия множественных АВМ.Они наиболее распространены у женщин репродуктивного возраста, редко встречаются у нерожавших. Таким образом, было высказано предположение, что беременность способствует патогенезу АВМ матки, 26 , когда некроз ворсин хориона приводит к включению венозных синусов в зоны рубцевания миометрия.
АВМ матки могут проявляться как первичным, так и вторичным послеродовым кровотечением и, редко, пульсирующим тазовым образованием. Объем кровопотери может быть обширным и быстрым, что приводит к быстрому нарушению гемодинамики.Хотя в настоящее время золотым стандартом диагностического теста является ангиография таза, использование ультразвуковой допплерографии может успешно идентифицировать эти сосудистые поражения. Типичным видом является сильно васкуляризированная локализованная область в миометрии (и ). Импульсная доплеровская оценка обычно выявляет кровоток с низким сопротивлением, широкой формой волны, высокими пиковыми скоростями и признаками турбулентности. 26 Лечение обычно заключается в селективной эмболизации питающего сосуда и реже хирургическом иссечении поражения.
Типичным видом является сильно васкуляризированная локализованная область в миометрии (и ). Импульсная доплеровская оценка обычно выявляет кровоток с низким сопротивлением, широкой формой волны, высокими пиковыми скоростями и признаками турбулентности. 26 Лечение обычно заключается в селективной эмболизации питающего сосуда и реже хирургическом иссечении поражения.
Цветная допплерография выявляет локализованные высоковаскулярные АВМ в миометрии, выявленные при трансвагинальном сканировании (сагиттальная плоскость).
Цветная допплерография выявляет локализованные высоковаскулярные АВМ в миометрии, выявленные при трансвагинальном сканировании (сагиттальная плоскость).
Выводы
В литературе имеется множество исследований, описывающих внешний вид матки и ее содержимого после родов. Однако очень немногие из них дифференцируют результаты эхогенного образования или смешанной эхо-картины, а также не используют цветную допплерографию для идентификации оставшейся плацентарной ткани. Кроме того, по-видимому, нет убедительной корреляции между наличием внутриутробного материала с симптомами пациента и заболеваемостью. Только путем точной оценки и описания таких результатов УЗИ можно избежать диагностической путаницы и, в конечном счете, неадекватного и потенциально опасного хирургического лечения.
Кроме того, по-видимому, нет убедительной корреляции между наличием внутриутробного материала с симптомами пациента и заболеваемостью. Только путем точной оценки и описания таких результатов УЗИ можно избежать диагностической путаницы и, в конечном счете, неадекватного и потенциально опасного хирургического лечения.
Декларация о конфликте интересов
Авторы заявили об отсутствии потенциального конфликта интересов в отношении исследования, авторства и/или публикации этой статьи.
Финансирование
Автор(ы) не получали финансовой поддержки для исследования, авторства и/или публикации этой статьи.
Этическое одобрение
Неприменимо.
Гарант
Asli˙ Üçyiğit
Авторство
JJ задумал тему статьи и провел первоначальный обзор литературы. AÜ написала первый черновик рукописи и завершила дальнейший обширный обзор литературы. Оба автора рассмотрели и отредактировали рукопись и утвердили окончательный вариант рукописи.
Ссылки
1. Ройстон Э., Армстронг С. Предотвращение материнской смертности. Женева: Всемирная организация здравоохранения, 1989 г. [Google Scholar]2. Всемирная организация здравоохранения. Профилактика и лечение послеродового кровотечения . Отчет технической рабочей группы. Женева: ВОЗ, 1990.
3. Mousa HA, Alfirevic Z. Лечение первичного послеродового кровотечения. Системная версия базы данных Cochrane 2007 г.; (1): CD003249. [PubMed] [Google Scholar]4. Королевский колледж акушерства и гинекологии.. Руководство Greentop № 52: Послеродовое кровотечение, профилактика и лечение. Лондон: RCOG, 2009. [Google Scholar]5. Александр Дж., Томас П.В., Сангера Дж. Лечение вторичных послеродовых кровотечений. Системная версия базы данных Cochrane 2002 г.; (1): CD002867. [PubMed] [Google Scholar]6. Коллинз С., Арулкумаран С., Хейс К. и др. Оксфордский справочник по акушерству и гинекологии, 3-е изд. Оксфорд: издательство Оксфордского университета, 2013 г., стр. 323–323.:max_bytes(150000):strip_icc():format(webp)/149321163-56a76f4c5f9b58b7d0ea7911.jpg) [Google Академия]7. Садан О., Голан А., Гиртлер О. и др.
Роль сонографии в диагностике остаточных продуктов зачатия.J УЗИ Мед
2004 г.; 23: 371–374. [PubMed] [Google Scholar]8. Эдвардс А., Эллвуд Д.А.
Ультразвуковое исследование послеродовой матки. УЗИ Акушерство Гинекол
2000 г.; 16: 640–643. [PubMed] [Google Scholar] 10. Хиттен Ф.
Клиническая физиология послеродового периода. Лондон: Farrand Press, 1995, 1995. [Google Scholar]11. Мулич-Лютвица А., Бекурецион М., Бакос О. и др.
Ультразвуковая оценка матки и полости матки после нормальных вагинальных родов. УЗИ Акушерство Гинекол
2001 г.; 18: 491–498.[PubMed] [Google Scholar] 12. Wachsberg RH, Kurtz AB, Levine CD, et al.
Ультрасонографический анализ нормальной послеродовой матки в режиме реального времени: техника, вариабельность и измерения. J УЗИ Мед
1994 год; 13: 215–221. [PubMed] [Google Scholar] 13. Лавери Дж. П., Шоу Л.А.
УЗИ послеродовой матки. J УЗИ Мед
1989 год; 8: 481–486. [PubMed] [Google Scholar] 14. Bae HS, Ahn KH, Oh MJ и др.
[Google Академия]7. Садан О., Голан А., Гиртлер О. и др.
Роль сонографии в диагностике остаточных продуктов зачатия.J УЗИ Мед
2004 г.; 23: 371–374. [PubMed] [Google Scholar]8. Эдвардс А., Эллвуд Д.А.
Ультразвуковое исследование послеродовой матки. УЗИ Акушерство Гинекол
2000 г.; 16: 640–643. [PubMed] [Google Scholar] 10. Хиттен Ф.
Клиническая физиология послеродового периода. Лондон: Farrand Press, 1995, 1995. [Google Scholar]11. Мулич-Лютвица А., Бекурецион М., Бакос О. и др.
Ультразвуковая оценка матки и полости матки после нормальных вагинальных родов. УЗИ Акушерство Гинекол
2001 г.; 18: 491–498.[PubMed] [Google Scholar] 12. Wachsberg RH, Kurtz AB, Levine CD, et al.
Ультрасонографический анализ нормальной послеродовой матки в режиме реального времени: техника, вариабельность и измерения. J УЗИ Мед
1994 год; 13: 215–221. [PubMed] [Google Scholar] 13. Лавери Дж. П., Шоу Л.А.
УЗИ послеродовой матки. J УЗИ Мед
1989 год; 8: 481–486. [PubMed] [Google Scholar] 14. Bae HS, Ahn KH, Oh MJ и др. Послеродовая инволюция матки: сонографические изменения в эндометрии между 2 и 6 неделями после родов, связанные со способом родоразрешения и гестационным возрастом при родах.УЗИ Акушерство Гинекол
2012 г.; 39: 727–728. [PubMed] [Google Scholar] 15. Динс Р., Дитц Х.П.
УЗИ послеродовой матки. Aust NZ J Obstet Gynaecol
2006 г.; 46: 345–349. [PubMed] [Google Scholar] 16. Карлан С.Дж., Скотт В.Т., Поллак Р. и др.
Внешний вид матки на УЗИ сразу после родов плаценты с патологической корреляцией. Дж. Клин Ультразвук
1997 год; 25: 301–308. [PubMed] [Google Scholar] 17. Коскас М., Низард Дж., Саломон Л.Дж. и др.
Данные УЗИ брюшной полости и таза в течение 24 часов после кесарева сечения без осложнений.УЗИ Акушерство Гинекол
2008 г.; 32: 520–526. [PubMed] [Google Scholar] 18. Мулич-Лютвица А., Аксельссон О.
Ультразвуковое обнаружение эхогенного образования у женщин с вторичным послеродовым кровотечением связано с задержкой плацентарной ткани. УЗИ Акушерство Гинекол
2006 г.; 28: 312–319. [PubMed] [Google Scholar] 19.
Послеродовая инволюция матки: сонографические изменения в эндометрии между 2 и 6 неделями после родов, связанные со способом родоразрешения и гестационным возрастом при родах.УЗИ Акушерство Гинекол
2012 г.; 39: 727–728. [PubMed] [Google Scholar] 15. Динс Р., Дитц Х.П.
УЗИ послеродовой матки. Aust NZ J Obstet Gynaecol
2006 г.; 46: 345–349. [PubMed] [Google Scholar] 16. Карлан С.Дж., Скотт В.Т., Поллак Р. и др.
Внешний вид матки на УЗИ сразу после родов плаценты с патологической корреляцией. Дж. Клин Ультразвук
1997 год; 25: 301–308. [PubMed] [Google Scholar] 17. Коскас М., Низард Дж., Саломон Л.Дж. и др.
Данные УЗИ брюшной полости и таза в течение 24 часов после кесарева сечения без осложнений.УЗИ Акушерство Гинекол
2008 г.; 32: 520–526. [PubMed] [Google Scholar] 18. Мулич-Лютвица А., Аксельссон О.
Ультразвуковое обнаружение эхогенного образования у женщин с вторичным послеродовым кровотечением связано с задержкой плацентарной ткани. УЗИ Акушерство Гинекол
2006 г.; 28: 312–319. [PubMed] [Google Scholar] 19. Ван ден Бош Т., Ван Шубрук Д., Лу С. и др.
Цветная допплерография и ультразвуковая оценка состояния послеродовой матки в оттенках серого. УЗИ Акушерство Гинекол
2002 г.; 20: 586–591. [PubMed] [Google Scholar] 20.Роджерс С.К., Кирби С.Л., Смит Р.Дж. и др.
Визуализация после кесарева сечения: острые и хронические осложнения. Рентгенография
2012 г.; 32: 1693–1712. [PubMed] [Google Scholar] 21. Бейкер М.Е., Кей Х., Махони Б.С. и др.
Сонография низкого поперечного разреза, кесарево сечение: проспективное исследование. J УЗИ Мед
1988 год; 7: 389–393. [PubMed] [Google Scholar] 22. Куцугерас Г., Караманидис Д., Чимонис Г. и др.
Оценка в раннем послеродовом периоде низкого поперечного разреза после кесарева сечения с помощью вагинального УЗИ.Clin Exp Obstet Gynecol
2003 г.; 30: 245–247. [PubMed] [Google Scholar] 23. Лейендекер Дж. Р., Горенгаут В., Браун Дж. Дж.
МРТ заболеваний органов брюшной полости и таза у матери во время беременности и в ближайшем послеродовом периоде. Рентгенография
2004 г.
Ван ден Бош Т., Ван Шубрук Д., Лу С. и др.
Цветная допплерография и ультразвуковая оценка состояния послеродовой матки в оттенках серого. УЗИ Акушерство Гинекол
2002 г.; 20: 586–591. [PubMed] [Google Scholar] 20.Роджерс С.К., Кирби С.Л., Смит Р.Дж. и др.
Визуализация после кесарева сечения: острые и хронические осложнения. Рентгенография
2012 г.; 32: 1693–1712. [PubMed] [Google Scholar] 21. Бейкер М.Е., Кей Х., Махони Б.С. и др.
Сонография низкого поперечного разреза, кесарево сечение: проспективное исследование. J УЗИ Мед
1988 год; 7: 389–393. [PubMed] [Google Scholar] 22. Куцугерас Г., Караманидис Д., Чимонис Г. и др.
Оценка в раннем послеродовом периоде низкого поперечного разреза после кесарева сечения с помощью вагинального УЗИ.Clin Exp Obstet Gynecol
2003 г.; 30: 245–247. [PubMed] [Google Scholar] 23. Лейендекер Дж. Р., Горенгаут В., Браун Дж. Дж.
МРТ заболеваний органов брюшной полости и таза у матери во время беременности и в ближайшем послеродовом периоде. Рентгенография
2004 г.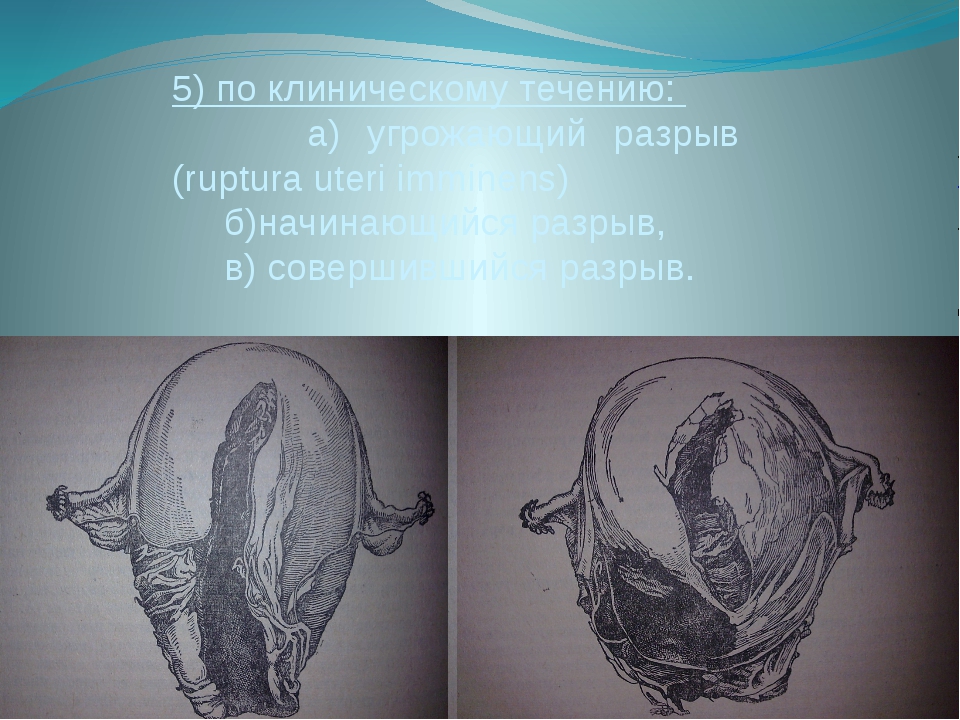 ; 24: 1301–1316. [PubMed] [Google Scholar] 24. Лайфер-Нарин С.Л., Квак Э., Ким Х. и др.
Мультимодальная визуализация послеродовой или послеродовой матки: оценка с помощью УЗИ, компьютерной томографии и магнитно-резонансной томографии. Текущая проблема диагностики радиол
2014; 43: 374–385.[PubMed] [Google Scholar] 25. Дюбрей Г., Луба Э.
Круговая аневризма матки. Энн Анат Патол
1926 год; 3: 697–718. [Google Академия] 26. Келли С.М., Белли А.М., Кэмпбелл С.
Артериовенозная мальформация матки, связанная с вторичным послеродовым кровотечением. УЗИ Акушерство Гинекол
2003 г.; 21: 602–605. [PubMed] [Google Scholar]
; 24: 1301–1316. [PubMed] [Google Scholar] 24. Лайфер-Нарин С.Л., Квак Э., Ким Х. и др.
Мультимодальная визуализация послеродовой или послеродовой матки: оценка с помощью УЗИ, компьютерной томографии и магнитно-резонансной томографии. Текущая проблема диагностики радиол
2014; 43: 374–385.[PubMed] [Google Scholar] 25. Дюбрей Г., Луба Э.
Круговая аневризма матки. Энн Анат Патол
1926 год; 3: 697–718. [Google Академия] 26. Келли С.М., Белли А.М., Кэмпбелл С.
Артериовенозная мальформация матки, связанная с вторичным послеродовым кровотечением. УЗИ Акушерство Гинекол
2003 г.; 21: 602–605. [PubMed] [Google Scholar]УЗИ послеродовой матки: что в норме?
Цель: Установить нормальные ультразвуковые данные для послеродовой матки после вагинальных родов и охарактеризовать характер связанных с ними кровотечений.
Методы: Послеродовые женщины были просканированы с помощью трансабдоминального УЗИ в течение 48 часов после нормальных вагинальных родов. Длина матки, ширина матки, толщина полосы эндометрия и содержимое эндометрия оценивались одним сонографом. Пациенты вели ежедневный дневник симптомов в течение 6 недель и были опрошены по телефону через 2 недели. Статистический анализ проводили с использованием chi2, точного критерия Фишера, t-критерия Стьюдента и корреляции Пирсона.
Длина матки, ширина матки, толщина полосы эндометрия и содержимое эндометрия оценивались одним сонографом. Пациенты вели ежедневный дневник симптомов в течение 6 недель и были опрошены по телефону через 2 недели. Статистический анализ проводили с использованием chi2, точного критерия Фишера, t-критерия Стьюдента и корреляции Пирсона.
Результаты: Средняя толщина полосы эндометрия составила 1,1 ± 0,6 см, средняя длина матки — 16,1 ± 1,7 см, а средняя ширина матки — 8,7 ± 1,0 см. Послеродовое кровотечение, требующее более четырех защитных прокладок в день в течение > или = 10 дней, было связано с более толстой полосой эндометрия (1,5 ± 0,7 см против 0,9 ± 0,4 см, p = 0,006). Однако ни у одной пациентки не возникло послеродовых кровотечений, требующих вмешательства.Из 40 обследованных женщин у 16 был обнаружен эхогенный материал в полости матки (средний размер 12,7 ± 6,9 см2). Наличие эхогенного материала не было связано с объемом или продолжительностью кровотечения.
Наличие эхогенного материала не было связано с объемом или продолжительностью кровотечения.
Выводы: Частые послеродовые ультразвуковые находки включают утолщенную полосу эндометрия и эхогенный материал в полости матки. Эхогенный материал, обычно наблюдаемый в полости эндометрия у бессимптомных пациенток, не был связан с развитием геморрагических осложнений.
Заболевания матки – обзор
Аденомиоз
Аденомиоз, ранее называвшийся внутренним эндометриозом, является еще одним доброкачественным заболеванием матки, характеризующимся наличием эктопированных эндометриальных желез и стромы в миометрии (рис. 27.3). Кроме того, окружающий миометрий обычно изменяется, вызывая гипертрофию. Заболевание варьируется от грубо видимых узелков, называемых аденомиомами, которые могут клинически напоминать лейомиомы, до заболевания, обнаруживаемого только при микроскопии. Определения аномального наличия железы в строме различаются, при этом большинство из них останавливается на определении желез, обнаруживающих от одного до трех полей низкого разрешения от соединения эндомиометрия. Очевидно, что различия в определениях приведут к различиям в воспринимаемых показателях.
Определения аномального наличия железы в строме различаются, при этом большинство из них останавливается на определении желез, обнаруживающих от одного до трех полей низкого разрешения от соединения эндомиометрия. Очевидно, что различия в определениях приведут к различиям в воспринимаемых показателях.
Классически аденомиозную матку называют заболоченной , шаровидной, и симметрично увеличенной . Однако это заболевание сосуществует со многими другими заболеваниями матки. В одном исследовании утверждалось, что аденомиоз на самом деле не является истинным заболеванием, а вариантом нормы, поскольку у женщин были схожие симптомы при гистерэктомии с аденомиозом и без него. 349 Большинство женщин, участвовавших в этом исследовании, находились в перименопаузальном периоде, что могло быть основной ошибкой отбора.
Аденомиоз может поражать примерно от 20% до 65% женщин, 350 , хотя точность этих цифр может быть поставлена под сомнение, поскольку диагноз можно с уверенностью поставить только при микроскопическом исследовании матки, как правило, после гистерэктомии. В другой серии гистерэктомий аденомиоз появляется примерно в четверти всех маточных образцов, но вероятность его сосуществования с симптоматической лейомиомой не выше (23.3%), чем при раке эндометрия (28,2%) или раке яичников (28,1%). 351
В другой серии гистерэктомий аденомиоз появляется примерно в четверти всех маточных образцов, но вероятность его сосуществования с симптоматической лейомиомой не выше (23.3%), чем при раке эндометрия (28,2%) или раке яичников (28,1%). 351
В отличие от лейомиом, аденомиоз связан с увеличением паритета. 351-356 Подсчитано, что не менее 80% женщин с этим заболеванием являются рожавшими. Однако это может быть смешанной переменной, поскольку женщины с многоплодной беременностью в анамнезе могли просто иметь больше показаний и/или склонности к гистерэктомии, во время которой мог быть поставлен диагноз. Исследования, которые предполагают наличие аденомиоза с помощью методов визуализации, а не гистопатологии, предполагают наличие этого болезненного процесса и у подростков. 357,358 Калифорнийское исследование учителей выявило клинические различия у женщин с эндометриозом и аденомиозом. 354 Женщины с аденомиозом были старше, имели более высокий паритет, раннее менархе, более короткие менструальные циклы и больше страдали ожирением по сравнению с женщинами с эндометриозом. 354 В другом исследовании сравнивали женщин с наличием миомы и аденомиоза с женщинами только с миомой. 359 Женщины с миомой и аденомиозом имели больше тазовых болей и дисменореи, более высокий паритет, историю предшествующих операций на матке и большую клиническую депрессию по сравнению с женщинами только с миомой. 359 Женщины с гистологически подтвержденным аденомиозом чаще имели в анамнезе хирургическое вмешательство на матке в анамнезе в нескольких отчетах. 355,359,360 Данные о курении как факторе риска аденомиоза противоречивы. 353,356
354 В другом исследовании сравнивали женщин с наличием миомы и аденомиоза с женщинами только с миомой. 359 Женщины с миомой и аденомиозом имели больше тазовых болей и дисменореи, более высокий паритет, историю предшествующих операций на матке и большую клиническую депрессию по сравнению с женщинами только с миомой. 359 Женщины с гистологически подтвержденным аденомиозом чаще имели в анамнезе хирургическое вмешательство на матке в анамнезе в нескольких отчетах. 355,359,360 Данные о курении как факторе риска аденомиоза противоречивы. 353,356
Клинически аденомиоз имеет сходство с лейомиомой в том, что его пик заболеваемости приходится на женщин в возрасте от 40 до 50 лет, при этом примерно 60% женщин сообщают об аномальных маточных кровотечениях, главным образом обильных менструальных кровотечениях. Аномальное распределение толстых и расширенных сосудов в эндометрии, особенно в секреторную фазу менструального цикла, является одним из объяснений обильных менструальных выделений у таких женщин. 361,362 Дисменорея является другим частым симптомом аденомиоза, встречающимся примерно в четверти всех случаев. 350 Дисменорея коррелирует с глубоким проникновением и/или высокой плотностью желез эндометрия в миометрии. 363 Аномальные маточные кровотечения при наличии аденомиоза в настоящее время классифицируются как кровотечения типа AUB-A по классификации FIGO (см. раздел об аномальных кровотечениях далее в этой главе) . 364
361,362 Дисменорея является другим частым симптомом аденомиоза, встречающимся примерно в четверти всех случаев. 350 Дисменорея коррелирует с глубоким проникновением и/или высокой плотностью желез эндометрия в миометрии. 363 Аномальные маточные кровотечения при наличии аденомиоза в настоящее время классифицируются как кровотечения типа AUB-A по классификации FIGO (см. раздел об аномальных кровотечениях далее в этой главе) . 364
Наиболее широко цитируемая гипотеза относительно патогенеза аденомиоза состоит в том, что инвазия эндометрия в миометрий вызывает гипертрофию и гиперплазию миометрия.Сторонники этой теории часто ссылаются на связь паритета с аденомиозом, чтобы предположить, что нарушение слоев матки во время беременности и кесарева сечения может предрасполагать к этому состоянию. Однако экспериментальные данные вместо этого указывают на то, что аденомиоз может быть метапластическим процессом или дефектом развития. Впервые аденомиоз был диагностирован у женщины с синдромом Рокитанского-Кустера-Хаузера, у которой отсутствовал эутопический эндометрий. 365 Кроме того, исследования, сравнивающие молекулярную экспрессию факторов роста, показывают явные различия между эктопическим и эутопическим эндометрием. 89,366-369 Факторы, которые являются общими для патогенеза лейомиом и аденомиоза, включают ангиогенные факторы, такие как bFGF , фиброзные факторы, включая GM-CSF , рецептор гонадотропина LH и резидентные иммунные клетки. 89,368,370-374 Эффективность некоторых традиционных и экспериментальных методов лечения может быть опосредована этими системами. 375,376
Впервые аденомиоз был диагностирован у женщины с синдромом Рокитанского-Кустера-Хаузера, у которой отсутствовал эутопический эндометрий. 365 Кроме того, исследования, сравнивающие молекулярную экспрессию факторов роста, показывают явные различия между эктопическим и эутопическим эндометрием. 89,366-369 Факторы, которые являются общими для патогенеза лейомиом и аденомиоза, включают ангиогенные факторы, такие как bFGF , фиброзные факторы, включая GM-CSF , рецептор гонадотропина LH и резидентные иммунные клетки. 89,368,370-374 Эффективность некоторых традиционных и экспериментальных методов лечения может быть опосредована этими системами. 375,376
Половые стероидные гормоны также играют роль в патофизиологии аденомиоза.Аденомиотические имплантаты проявляют более высокую активность ароматазы и эстронсульфатазы, 377,378 , а также имеют полиморфизм рецепторов эстрогена (ER). 379 Исследования in vitro показали нормализацию активности ароматазы агонистами гонадотропин-высвобождающего гормона (GnRH) и даназолом, но данных, подтверждающих эти эффекты in vivo , недостаточно. 375,377 Роль эстрогена и ER в аденомиотических имплантатах также подтверждается тем фактом, что гиперплазия эндометрия была более распространена у женщин с аденомиозом в одном сообщении. 380 Мышиная модель аденомиоза также подтверждает это, поскольку раннее воздействие тамоксифена у этих мышей приводит к развитию аденомиоза и аномального миометрия. 381
375,377 Роль эстрогена и ER в аденомиотических имплантатах также подтверждается тем фактом, что гиперплазия эндометрия была более распространена у женщин с аденомиозом в одном сообщении. 380 Мышиная модель аденомиоза также подтверждает это, поскольку раннее воздействие тамоксифена у этих мышей приводит к развитию аденомиоза и аномального миометрия. 381
Интересно, что была разработана другая мышиная модель аденомиоза путем помещения трансплантата ткани гипофиза в рог матки. 382,383 Пролактин, по-видимому, является ключевым патогенным агентом в этой модели: у мышей повышен уровень пролактина в плазме, а введение бромокриптина предотвращает развитие аденомиоза. 382,384 В этой модели наблюдается инвазия клеток эндометрия из-за дегенерации клеток миометрия. 383 Непрямое воздействие на матку из-за гиперпролактинемии, вторичной по отношению к селективным ингибиторам обратного захвата серотонина (СИОЗС), также может вызывать аденомиоз. 385 Эта теория еще больше подкрепляется недавней работой, которая показала, что женщины с аденомиозом чаще принимают как клиническую депрессию, так и антидепрессанты. 359 Вторая модель с использованием FORKO (мышь с нокаутом рецептора фоллитропина) предполагает, что повышение уровня ФСГ, наблюдаемое с возрастом, также может играть важную патогенетическую роль в этом заболевании. 386
385 Эта теория еще больше подкрепляется недавней работой, которая показала, что женщины с аденомиозом чаще принимают как клиническую депрессию, так и антидепрессанты. 359 Вторая модель с использованием FORKO (мышь с нокаутом рецептора фоллитропина) предполагает, что повышение уровня ФСГ, наблюдаемое с возрастом, также может играть важную патогенетическую роль в этом заболевании. 386
Хотя для окончательного диагноза аденомиоза требуется гистология, методы визуализации все чаще позволяют поставить правильный диагноз. Для этой цели используются как трансвагинальное ультразвуковое исследование (ТВС), так и магнитно-резонансная томография (МРТ). МРТ является лучшим методом визуализации аденомиоза, но является дорогостоящим. Он также может очень хорошо различать аденомиому и миому. 387 TVS является менее дорогостоящим методом визуализации, но известно, что он зависит от оператора.Обзор 23 статей, сравнивающих чувствительность и специфичность МРТ и ТВС, показал, что оба метода имеют одинаковую чувствительность (0,72 для ТВС и 0,77 для МРТ) и специфичность (0,81 для ТВС и 0,89 для МРТ). 388 Компьютерная томография не играет никакой роли в диагностике аденомиоза 389 , а пункционная биопсия должна быть зарезервирована для случаев, когда необходимо исключить злокачественное новообразование. 390
388 Компьютерная томография не играет никакой роли в диагностике аденомиоза 389 , а пункционная биопсия должна быть зарезервирована для случаев, когда необходимо исключить злокачественное новообразование. 390
Единственным радикальным методом лечения аденомиоза является тотальная гистерэктомия. Было показано, что лечение агонистами ГнРГ вызывает аменорею, временное уменьшение размера матки и даже способность к зачатию. 391-393 Другие медицинские методы лечения включают использование внутриматочной спирали, высвобождающей левоноргестрел, 394-397 и один отчет о случае применения даназолсодержащей внутриматочной спирали. 398 К сожалению, восстановление размера матки до лечения и рецидив симптомов обычно регистрируются в течение 6 месяцев после прекращения терапии. 396
Данных о консервативной хирургии (при наличии аденомиомы) мало. Сообщалось, что аденомиомэктомия улучшает симптомы аденомиоза, 399 400 , а в одном исследовании сообщается, что консервативная хирургия и медикаментозная терапия ГнРГ после лечения превосходят только хирургическое вмешательство. 401 Другие зарегистрированные методики включают аблацию эндомиометрия и лапароскопическую электрокоагуляцию миометрия, которые уменьшают симптомы более чем у половины пациентов по данным трехлетнего наблюдения. 402,403
401 Другие зарегистрированные методики включают аблацию эндомиометрия и лапароскопическую электрокоагуляцию миометрия, которые уменьшают симптомы более чем у половины пациентов по данным трехлетнего наблюдения. 402,403
Сообщалось об использовании как ЭМА, так и MRgFUS для лечения аденомиоза. ОАЭ могут достичь показателей успеха примерно 50% в течение 36 месяцев наблюдения. 404 Согласно недавнему отчету после медианного наблюдения в течение 58 месяцев около 18% женщин завершили гистерэктомию, однако у 73% женщин симптомы отсутствовали. 405 Для MRgFUS крупнейшее на сегодняшний день исследование включало 20 пациентов с последующим 6-месячным наблюдением и указывало на безопасную и эффективную MRgFUS-терапию для всех включенных субъектов. 406 Другой случай MRgFUS сообщает о спонтанной беременности с доношенными родами после лечения. 407 Ультразвуковая высокоинтенсивная сфокусированная ультразвуковая абляция также изучалась в одном отчете. 297 В исследование было включено 78 пациентов с аденомиозом, и после среднего наблюдения в течение 24 месяцев у 90% пациентов наблюдалось полное исчезновение симптомов. 297
297 В исследование было включено 78 пациентов с аденомиозом, и после среднего наблюдения в течение 24 месяцев у 90% пациентов наблюдалось полное исчезновение симптомов. 297
По мере совершенствования методов визуализации аденомиоз все чаще диагностируется у женщин репродуктивного возраста. Данные об этих женщинах ограничены небольшими сериями случаев. Косвенные данные указывают на связь между аденомиозом и бесплодием, 408 , однако прямой связи нет. 409 В одном эпидемиологическом исследовании был отмечен повышенный риск преждевременных родов и преждевременного преждевременного разрыва плодных оболочек у женщин с аденомиозом (диагностированным с помощью ТВС или МРТ). 410
Шесть недель после родов
Тело женщины претерпевает множество изменений в послеродовой период, в течение шести недель после родов, поскольку тело пытается вернуться в состояние до беременности.
Изображение тела
- После родов многие женщины выглядят как беременные на 5-6 месяце.
 Схватки (после болей) постепенно уменьшают размер матки, так что через шесть недель после родов она возвращается в свое положение за лобковой костью.
Схватки (после болей) постепенно уменьшают размер матки, так что через шесть недель после родов она возвращается в свое положение за лобковой костью. - К шести неделям после родов многие женщины теряют 15-20 фунтов. Приблизительно 10 фунтов лишнего веса — это жир, который организм резервирует для грудного вскармливания. Организм также может избавляться от лишней жидкости, полученной за счет увеличения количества выделяемой мочи или за счет «ночного пота».
- Выпадение волос — это послеродовой симптом, с которым многие женщины сталкиваются через 2–6 месяцев после рождения ребенка. Включая лобковые волосы, эта потеря обычно быстро сопровождается новым ростом. Считается, что это вызвано гормональными изменениями.
Дискомфорт
- Сокращения уменьшают матку до ее нормального размера. Некоторые женщины ощущают эти схватки как после родов в первые дни после родов. Эти послеродовые боли могут быть более болезненными для женщин, у которых были другие дети.
 Ходьба, частое опорожнение мочевого пузыря, обезболивающие, дыхание и расслабление помогают уменьшить боль.
Ходьба, частое опорожнение мочевого пузыря, обезболивающие, дыхание и расслабление помогают уменьшить боль.
- Вагинальные роды вызывают растяжение и кровоподтеки промежности, что может быть хуже для тех, у кого есть разрывы или эпизиотомия.Когда швы растянуты опухолью, это болезненно, поэтому женщинам рекомендуется прикладывать лед к разрыву или делать эпизиотомию в течение первого дня после родов. После этого они могут обнаружить, что влажное тепло сидячей ванны или ванны с последующим сухим теплом фена несколько раз в день ускоряет заживление. Посидеть на подушке также может быть полезно в первые недели.
Кровотечение
- Некоторые из вагинальных кровотечений или выделений сохраняются в течение 4–6 недель после родов.Эта потеря крови называется лохиями. В первые дни лохии ярко-красные, затем становятся розово-коричневыми, а к десятому дню выделения обычно желтовато-белые. Количество лохий уменьшается ежедневно, но некоторые женщины замечают их увеличение после чрезмерной активности или переусердствования.
 Женщине важно связаться со своим врачом/акушеркой, если ее выделения увеличиваются до такой степени, что она пропитывает «прокладку» в течение часа. Часть плаценты могла остаться в матке, что может препятствовать сокращению матки и закрытию кровеносных сосудов, что приводит к кровотечению.Женщина также должна обратиться к своему врачу/акушерке, если из лохий появляется неприятный запах, если у нее появляется лихорадка, недомогание или боли в животе, которые являются признаками инфекции.
Женщине важно связаться со своим врачом/акушеркой, если ее выделения увеличиваются до такой степени, что она пропитывает «прокладку» в течение часа. Часть плаценты могла остаться в матке, что может препятствовать сокращению матки и закрытию кровеносных сосудов, что приводит к кровотечению.Женщина также должна обратиться к своему врачу/акушерке, если из лохий появляется неприятный запах, если у нее появляется лихорадка, недомогание или боли в животе, которые являются признаками инфекции.
Мочевой пузырь и кишечник
- Болезненность промежности может вызвать у женщины в послеродовом периоде нежелание опорожнять мочевой пузырь. Разбавление мочи большим количеством воды может помочь уменьшить жжение. Также может помочь распыление воды из пульверизатора на промежность во время мочеиспускания или мочеиспускание в ванне или душе.
- Дискомфорт может привести к нежеланию дефекации (BM). Часто у женщин не бывает БМ до нескольких дней после родов из-за жидкого стула во время родов, предродовой клизмы или мало еды во время родов и в последующие дни.
 Активность, обильное питье и продукты с высоким содержанием клетчатки помогут смягчить стул. При швах может быть полезно поддерживать их влажной тряпкой для мытья посуды при первом опорожнении кишечника.
Активность, обильное питье и продукты с высоким содержанием клетчатки помогут смягчить стул. При швах может быть полезно поддерживать их влажной тряпкой для мытья посуды при первом опорожнении кишечника.
Противозачаточные средства
- Поскольку трудно предсказать, когда овуляция и менструация возобновятся, рекомендуется противозачаточное средство.Обычно первая менструация начинается через 1-4 месяца после рождения ребенка, если мать не кормит грудью. При грудном вскармливании это может быть отложено до отлучения ребенка от груди. Помните, что яйцеклетка выходит за две недели до менструации, поэтому еще одна беременность может быть зачата до первой послеродовой менструации женщины.
- Во время шестинедельного осмотра обсудите с врачом варианты противозачаточных средств.
- Посетите раздел «Сексуальное здоровье» для получения дополнительной информации о вариантах контроля над рождаемостью.
Секс
- Секс может быть последним, о чем думают новоиспеченные родители.
 Женщина выздоравливает и может испытывать боль в промежности и сухость влагалища из-за измененного уровня гормонов. Она и ее партнер приспосабливаются к своей новой родительской роли и могут чувствовать усталость или перегрузку из-за возросшей ответственности и смены приоритетов.
Женщина выздоравливает и может испытывать боль в промежности и сухость влагалища из-за измененного уровня гормонов. Она и ее партнер приспосабливаются к своей новой родительской роли и могут чувствовать усталость или перегрузку из-за возросшей ответственности и смены приоритетов. - Когда будете готовы, потратьте время на повторное знакомство. Скорее всего, вы говорили друг с другом только о ребенке.Для интимной близости может потребоваться настройка настроения. Вы можете попробовать водорастворимый гель (K-Y jelly) для смазки. Поэкспериментируйте с различными позициями для занятий любовью, чтобы уменьшить дискомфорт от разрыва или эпизиотомии. Посетите страницу «Секс во время и после беременности», чтобы получить дополнительную информацию.
Christine Quinn демонстрирует безумное послеродовое тело: фото
Послеродовое тело Кристин Куинн привлекает внимание пользователей социальных сетей, но звезда Selling Sunset будет щеголять в кроп-топе независимо от того, как она выглядит, рассказывает она эксклюзивно Us Weekly .
«Я определенно не заставляю себя возвращаться к какой-либо дородовой программе, потому что то, через что пришлось пройти моему телу и с чем приходится сталкиваться женщинам, когда у них рождаются дети, — это действительно безумие», — сказала 32-летняя Куинн Us ранее. месяц. «Я имею в виду, с точки зрения науки, происходит так много вещей, и я думаю, что ваше тело действительно никогда не будет прежним, и я думаю, вы знаете, мое тело и мои гормоны никогда не будут прежними, но это то, что я действительно принял, и я Я немного катаюсь с этим.Но я не оказываю никакого давления».
Куинн добавила, что она «все еще распухла» после рождения сына Кристиана, но это не мешает ей жить своей жизнью.
«Вчера я была в купальнике и сказала: «Мне все равно, что обо мне думают. Я могу выглядеть нелепо и опухшим, но мне все равно. У меня был ребенок», — вспоминала она Us . «Это достаточно мощно!»
Звезда Netflix, которая в настоящее время работает над своей новой книгой How To Be a Boss Bitch, , 15 мая перенесла экстренное кесарево сечение.
«Я еще не видел [свой шрам], потому что он на самом деле заклеен скотчем, так что я даже не видел эту часть. Я вижу только опухоль и пластырь — это почти все, что я вижу», — сказала она. «Я просто катаюсь с этим!»
Подписчики Куинн поинтересовались ее телом после рождения ребенка после того, как в воскресенье, 30 мая, она опубликовала серию снимков в обтягивающем розовом платье.
«Горячая мама!!! Эти фотографии пост-детские?!» один фанат спросил, на что она ответила: «Они!»
Несколько дней спустя она вышла в укороченном топе с мужем Кристианом Ричардом в Палм-Спрингс, демонстрируя свой почти плоский живот.
Когда она возвращается к работе и жизни после того, как стала матерью, Куинн сказала Us , что ее не беспокоят ругатели матерей.
«Я научилась не слишком напрягаться, когда дело доходит до реагирования, и это было очень полезно», — сказала она. «Я просто такой: «Хорошо, если кто-то действительно знает меня, они будут знать настоящую историю».

 Через год рекомендовано сделать повторный ВПЧ тест, и если его результат отрицательный, то можно продолжить наблюдение до 1,5-2х лет; если ВПЧ-тест положительный, то выполняют кольпоскопию и биопсию. А дальше принимается решение о применении электроэксцизионных методик лечения. Раньше, гинекологи активно выполняли «криодеструкцию», но сейчас этот метод крайне не рекомендован, т.к. после него существует высокий риск рецидива и быстрого перехода дисплазии шейки матки в более тяжелую степень.
Через год рекомендовано сделать повторный ВПЧ тест, и если его результат отрицательный, то можно продолжить наблюдение до 1,5-2х лет; если ВПЧ-тест положительный, то выполняют кольпоскопию и биопсию. А дальше принимается решение о применении электроэксцизионных методик лечения. Раньше, гинекологи активно выполняли «криодеструкцию», но сейчас этот метод крайне не рекомендован, т.к. после него существует высокий риск рецидива и быстрого перехода дисплазии шейки матки в более тяжелую степень.

 Схватки (после болей) постепенно уменьшают размер матки, так что через шесть недель после родов она возвращается в свое положение за лобковой костью.
Схватки (после болей) постепенно уменьшают размер матки, так что через шесть недель после родов она возвращается в свое положение за лобковой костью. Ходьба, частое опорожнение мочевого пузыря, обезболивающие, дыхание и расслабление помогают уменьшить боль.
Ходьба, частое опорожнение мочевого пузыря, обезболивающие, дыхание и расслабление помогают уменьшить боль. Женщине важно связаться со своим врачом/акушеркой, если ее выделения увеличиваются до такой степени, что она пропитывает «прокладку» в течение часа. Часть плаценты могла остаться в матке, что может препятствовать сокращению матки и закрытию кровеносных сосудов, что приводит к кровотечению.Женщина также должна обратиться к своему врачу/акушерке, если из лохий появляется неприятный запах, если у нее появляется лихорадка, недомогание или боли в животе, которые являются признаками инфекции.
Женщине важно связаться со своим врачом/акушеркой, если ее выделения увеличиваются до такой степени, что она пропитывает «прокладку» в течение часа. Часть плаценты могла остаться в матке, что может препятствовать сокращению матки и закрытию кровеносных сосудов, что приводит к кровотечению.Женщина также должна обратиться к своему врачу/акушерке, если из лохий появляется неприятный запах, если у нее появляется лихорадка, недомогание или боли в животе, которые являются признаками инфекции./GettyImages-138087103-56cb02353df78cfb3799d360.jpg) Активность, обильное питье и продукты с высоким содержанием клетчатки помогут смягчить стул. При швах может быть полезно поддерживать их влажной тряпкой для мытья посуды при первом опорожнении кишечника.
Активность, обильное питье и продукты с высоким содержанием клетчатки помогут смягчить стул. При швах может быть полезно поддерживать их влажной тряпкой для мытья посуды при первом опорожнении кишечника. Женщина выздоравливает и может испытывать боль в промежности и сухость влагалища из-за измененного уровня гормонов. Она и ее партнер приспосабливаются к своей новой родительской роли и могут чувствовать усталость или перегрузку из-за возросшей ответственности и смены приоритетов.
Женщина выздоравливает и может испытывать боль в промежности и сухость влагалища из-за измененного уровня гормонов. Она и ее партнер приспосабливаются к своей новой родительской роли и могут чувствовать усталость или перегрузку из-за возросшей ответственности и смены приоритетов.