Прививка от дифтерии \ Акты, образцы, формы, договоры \ Консультант Плюс
]]>Подборка наиболее важных документов по запросу Прививка от дифтерии (нормативно–правовые акты, формы, статьи, консультации экспертов и многое другое).
Статьи, комментарии, ответы на вопросы: Прививка от дифтерии Открыть документ в вашей системе КонсультантПлюс:Статья: Вакцинация сотрудников от COVID-19: действия работодателя
(Куревина Л.В.)
(«Оплата труда: бухгалтерский учет и налогообложение», 2021, N 7)1) национальным календарем профилактических прививок (далее — национальный календарь). В нем названы прививки, которые делаются по определенным схемам детям и взрослым, относящимся к группам риска (работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сфер и т.д.). Сейчас национальный календарь включает профилактические прививки против гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гемофильной инфекции, пневмококковой инфекции и гриппа.

«Об иммунопрофилактике инфекционных болезней»1. Национальный календарь профилактических прививок включает в себя профилактические прививки против гепатита В, дифтерии, коклюша, кори, краснухи, полиомиелита, столбняка, туберкулеза, эпидемического паротита, гемофильной инфекции, пневмококковой инфекции и гриппа.

виды и показания в клинике МЦИ
Почему необходимо ставить прививки детям?
Находясь в раннем возрасте, дети не способны адекватно оценивать происходящую ситуацию и, уж тем более, нести ответственность за собственное здоровье. По этой причине вопрос здравоохранения малышей полностью переходит под ответственность родителей и опекунов, от решений которых, относительно вакцинации, и зависит дальнейший иммунитет ребенка.
Однако, помимо морального аспекта, относящегося к здоровью самого новорожденного, следует принимать во внимание и другие факторы, регламентированные здравоохранительными органами.
Так, сделать прививки детям необходимо для въезда на территорию некоторых стран Европы, предъявляющих санитарные требования, установленные медицинским союзом, для открытия визы.
Помимо того, при отсутствии надлежащего количества прививок, прием ребенка в дошкольные и общеобразовательные учреждения невозможен, на основе риска распространения инфекционных заболеваний.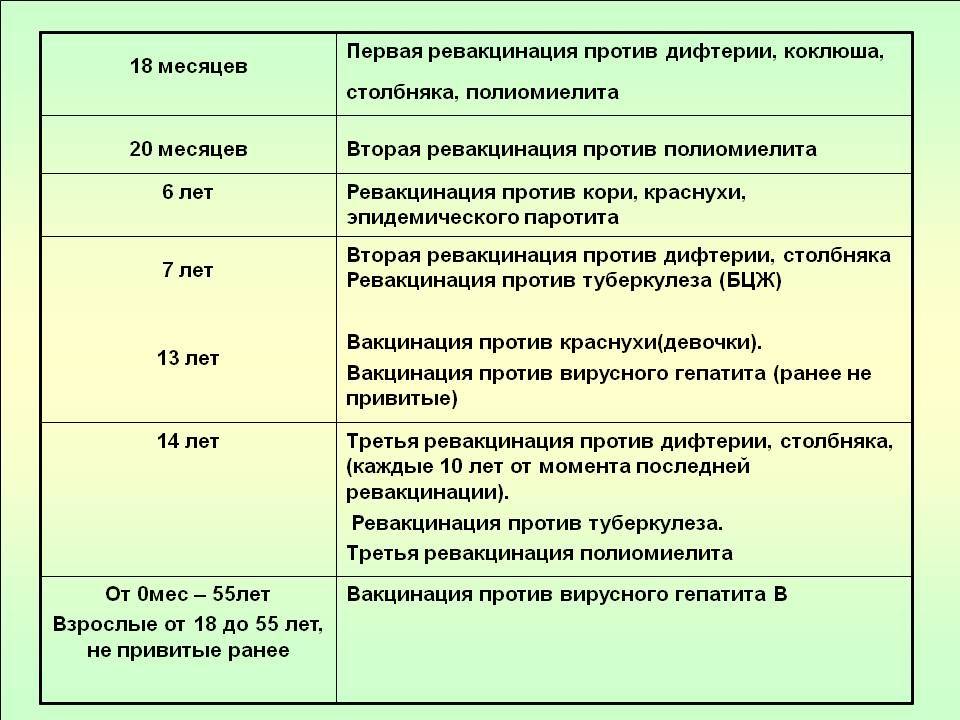
Возрастные условия, определяющие возможность вакцинации
Несмотря на кажущуюся, на первый взгляд, полезность вакцинации, сроки ее проведения строго регламентированы министерством здравоохранения. Виной тому выступает постепенно укрепляющийся иммунитет ребенка, не способный адаптироваться к введению в организм вирусных клеток в чрезмерном объеме.
Таким образом, следует ознакомится со сроками проведения обязательных сеансов вакцинации и ревакцинации для новорожденных:
- вакцинация против гепатита B
- вакцинация против туберкулеза — первая неделя жизни ребенка;
- прививки детям против коклюша, дифтерии, столбняка, полиомиелита — третий месяц жизни;
- повторная вакцинация против коклюша, столбняка, дифтерии, полиомиелита — 4-5 месяц жизни;
- третичная вакцинация против коклюша, столбняка, дифтерии, полиомиелита — полгода жизни младенца;
- вакцинация против кори, паротита, краснухи — по истечению первого года жизни ребенка;
- ревакцинация против полиомиелита, дифтерии, коклюша, столбняка

В последующие годы дошкольного и школьного периода, ребенка ожидает вакцинация от разных вирусов гриппа. Возможна добровольная вакцинация от эпидемиальных заболеваний, вспыхивающих внезапно.
Критерии, предъявляемые к процессу проведения вакцинации
Заботясь о защите граждан, Российская Федерация разработала ряд жестких критериев, относящихся как к качеству самих вакцин, так и поликлиникам, выступающих в роли пунктов вакцинации.
Речь идет о:
- наличии у медицинского учреждения лицензии на вакцинацию детей;
- необходимости проведения предварительного обследования вакцинируемых;
- использовании зарегистрированных и сертифицированных иммунобиологических лекарственных препаратов.
На нашем сайте вы можете получить онлайн-консультацию, связанную с деятельностью нашего Медицинского Центра Иммунопрофилактики, посмотреть цены на вакцинацию, а также записаться на прием по телефонам: 8 (8442) 48-55-03, 8 (902) 382-53-22 или через форму заказа на сайте.
Что нужно знать об инфекционных болезнях и прививках от них
Гепатит В. Тяжелое инфекционное заболевание, часто особенно у детей, переходящее в хроническую форму и являющееся причиной цирроза и рака печени. Как правило, протекает бессимптомно. Прививки от гепатита В делают в первые 12 часов жизни новорожденного, в 1 месяц и в 6 месяцев. В 13 лет проводится вакцинация тех детей, кто по каким-либо причинам этой прививки раньше не получил.
Туберкулёз. Против туберкулёза применяется вакцина БЦЖ. Первую прививку ребенок получает в возрасте нескольких дней. Не стоит волноваться, что на месте введения вакцины появился воспалительный узелок, который иногда образует небольшую язвочку. Это нормальный процесс приживленных бактерий. Ревакцинация (повторная прививка) проводится туберкулиноотрицательным детям и детям имеющим маленькие поствакцинальные рубцы.
Дифтерия, столбняк, коклюш. Вакцина АКДС (коклюшно-дифтерийно-столбнячная) – прививают детей в 3 месяца, в 4,5 и 6 месяцев. В 18 месяцев делается ревакцинация от коклюша, дифтерии, столбняка, в 4 и 14 лет – от дифтерии и столбняка.
В 18 месяцев делается ревакцинация от коклюша, дифтерии, столбняка, в 4 и 14 лет – от дифтерии и столбняка.
Полиомиелит. Вместе с вакциной АКДС, в три месяца, ребенку вводят вакцину от полиомиелита. В 18 месяцев, 20 месяцев и 14 лет проводят ревакцинацию.
Корь. Прививка против кори проводится в 12 месяцев. Затем перед школой, в 6 лет, тем детям, у которых первая прививка не создала необходимого иммунитета.
Эпидемический паротит (свинка). Опасен тем, что 80 процентов мужчин, переболевших в детстве этой болезнью, не могут иметь детей. Вакцинация от эпидемического паротита проводится вместе с прививкой от кори в возрасте 12 месяцев и перед школой, в 6 лет – ревакцинация. Вакцина практически не дает осложнений.
Краснуха. Прививка против краснухи проводится в 12 месяцев. Болезнь опасна преимущественно для женщин. Если женщина в детстве не получила прививки от краснухи, то эта болезнь, возникшая во время беременности, может привести к уродству ребенка или погубить его.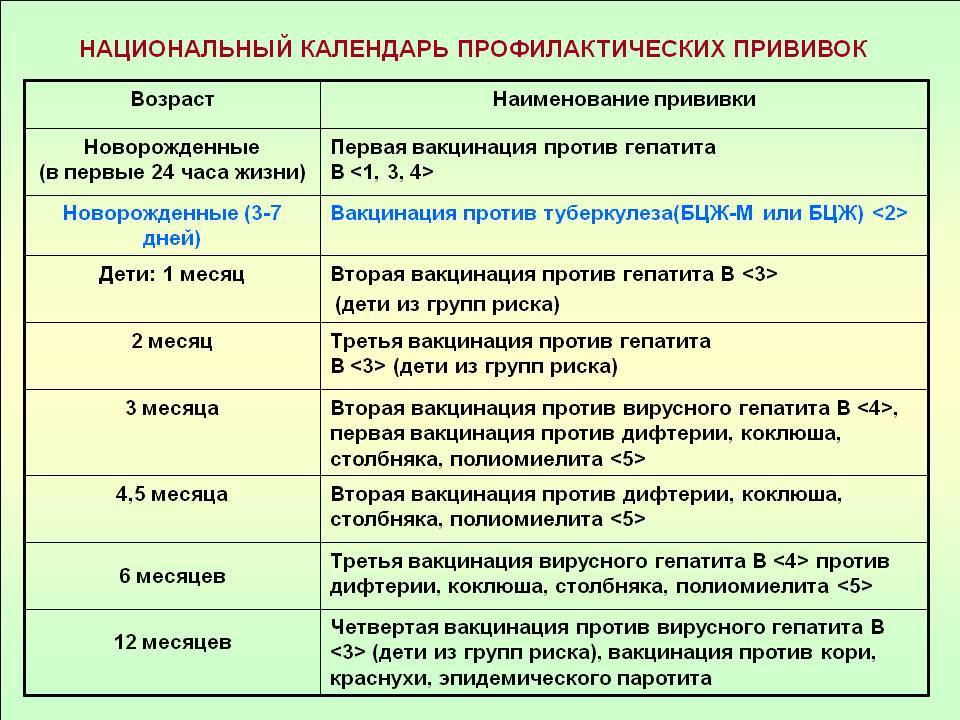
Родители часто спрашивают врачей:
— Можно ли вообще обойтись без прививок?
● До сих пор нет никакой другой формы защиты от инфекционных заболеваний, кроме вакцинации. С вирусами опасных заболеваний наш организм сталкивается регулярно, не заболеваем мы только потому, что вовремя получили прививки.
— Можно ли вводить одновременно несколько вакцин?
● При ведении нескольких вакцин вероятность отрицательных реакций не увеличивается, и иммунитет ко всем вакцинам вырабатывается нормально. Иммунная система ребенка с такой нагрузкой вполне справляется. Кроме того, одновременное введение нескольких препаратов уменьшает психическую травму ребенка, сокращает число визитов в лечебное учреждение и позволяет выдержать оптимальные сроки вакцинации.
— Если ребенок ослаблен, часто болеет…
● Обычно такой ребенок болеет хоть и часто, но довольно легко. Если ребенок часто болеет ОРВИ, то это не значит, что у него снижена сопротивляемость – просто он заражается все новыми и новыми инфекциями, к которым у него нет иммунитета. Ему вакцинация особенно необходима. Таких детей прививают сразу после излечения от очередного недомогания. Не избегайте делать ребенку прививку, посоветуйтесь с врачом, и он подберет необходимый курс лечения, который подготовит ребенка к вакцинации.
Со всеми вопросами о проведении вакцинации Вы можете обратиться в детские поликлиники по месту жительства.
Сохранить здоровье на долгие годы вам поможет
ВАКЦИНАЦИЯ!
Прививка от кори, краснухи, паротита, дифтерии, столбняка, коклюша
Прививки давно и прочно вошли в жизнь современного человека. До изобретения прививок инфекционные болезни являлись главной причиной высокой смертности и малой продолжительности жизни людей, особенно детского населения. Человечество с древних времен искало способ предотвратить заболевания и уменьшить тяжелые последствия этих заболеваний. Первые такие попытки предпринимались еще в древнем мире. Есть сведения, что в древнем Китае, Индии, Иране, Африке, на Кавказе врачи вдували в нос здоровому человеку оспенные корочки целью предотвратить заболевание. Эта методика получила название «вариоляция». Мэри Монтегю в 18 веке, ознакомившись с данной методикой, сделала ее всеобщим достоянием. В России в 1786 году эта процедура была проведена Екатерине II, наследнику престола и постепенно получила распространение среди дворянства. В те времена вакцинация была действительно рискованным делом – можно было привить высоковирулентный штамм или ввести большую дозу возбудителя.
Человечество с древних времен искало способ предотвратить заболевания и уменьшить тяжелые последствия этих заболеваний. Первые такие попытки предпринимались еще в древнем мире. Есть сведения, что в древнем Китае, Индии, Иране, Африке, на Кавказе врачи вдували в нос здоровому человеку оспенные корочки целью предотвратить заболевание. Эта методика получила название «вариоляция». Мэри Монтегю в 18 веке, ознакомившись с данной методикой, сделала ее всеобщим достоянием. В России в 1786 году эта процедура была проведена Екатерине II, наследнику престола и постепенно получила распространение среди дворянства. В те времена вакцинация была действительно рискованным делом – можно было привить высоковирулентный штамм или ввести большую дозу возбудителя.
Основоположником современной иммунизации считают Эварда Дженнера – английского врача, который впервые привил содержимое пустулы, взятой от человека, больного «коровьей оспой» восьмилетнему мальчику. Он легко перенес прививку и при заражении натуральной оспой не заболел. Этот метод был назван вакцинацией и получил широкое распространение во всем мире.
Этот метод был назван вакцинацией и получил широкое распространение во всем мире.
Уже почти 200 лет в мире существует надежный способ защиты человека от некоторых особо опасных инфекционных заболеваний. С тех пор вакцинация стала для человека единственным эффективным способом профилактики этих болезней. Благодаря успехам вакцинологов была полностью побеждена натуральная оспа, в ближайшем будущем планируется ликвидация полиомиелита.
В настоящее время массовая иммунизация проводится массово и систематически во всех странах. В России создан Национальный календарь вакцинации, в который входят прививки от туберкулеза, гепатита В, дифтерии, столбняка, полиомиелита, гемофильной палочки, кори, краснухи, эпидемического паротита, гриппа, пневмококковой инфекции. Национальный календарь постоянно расширяется.
Общепризнанный факт, как только прививки среди населения перестают делаться, почти сразу начинают возникать очаги болезней, против которых такие прививки были разработаны. Например, вспышка кори в Европе весной 2017 года, из-за снижения вакцинации. Практика массовой иммунизации зарекомендовала себя более чем за 200 летнюю историю человечества.
Например, вспышка кори в Европе весной 2017 года, из-за снижения вакцинации. Практика массовой иммунизации зарекомендовала себя более чем за 200 летнюю историю человечества.
Что мы знаем о прививках
Прививки делаются в определенное время жизни человека фактически с первого дня жизни.
Взрослому человеку прививки важны также, как и детям. Необходима ревакцинация теми вакцинами, которые делались в детстве. А также вакцинами против инфекций, которые угрожают взрослым.
Когда нужно ставить прививки
Нужно помнить, что прививка – это профилактика заболевания, а не лечение. Бесполезно делать прививки во время эпидемии и тем более во время протекания болезни.
Так же прививки для путешественников в зарубежные страны важно сделать именно против конкретных заболеваний, распространенных в той или иной стране. Но и тут путешественникам стоит помнить, что прививка – это профилактическое средство, которое не спасает от других заболеваний. Например, не стоит пить не очищенную воду или подвергать себя риску укусов экзотических насекомых или животных
Например, не стоит пить не очищенную воду или подвергать себя риску укусов экзотических насекомых или животных
Все о прививках знают врачи Детского диагностического центра в Домодедово. Поставить вовремя прививку, часто означает вести полноценную жизнь без болезней в течение фактически всей жизни.
Цены на прививки можно посмотреть здесь.
АДС-М
Анатоксин дифтерийно-столбнячный очищенный адсорбированный c уменьшенным содержанием антигенов жидкий (АДС-М-анатоксин)
АДС-М — вакцина против дифтерии и столбняка, с уменьшенным содержанием дифтерийного анатоксина. Применяется для ревакцинации детей старше 6 лет и взрослых через каждые 10 лет.
(страна производитель Россия).
Дифтерия — инфекционное заболевание, вызываемое бактерией Corynebacterium diphtheriae (бацилла Лёффлера). Дифтерия чаще всего поражает ротоглотку, но нередко затрагивает гортань, бронхи, кожу и другие органы. Инфекция передаётся воздушно-капельным путём от больного человека к здоровому. Если дифтерия поражает ротоглотку, то помимо тяжёлой интоксикации возможно развитие крупа – удушья, развивающегося при непроходимости дыхательных путей из-за развивающегося отека и механической обтурации (закупорки) их дифтерийной плёнкой. К сожалению, даже сейчас в 21 веке, в странах с низким уровнем охвата прививками дифтерия по-прежнему является значительной проблемой для здоровья детей. Опасны осложнения дифтерии: инфекционно-токсический шок: паралич мягкого неба и голосовых связок, мышц шеи, дыхательных путей и конечностей; гнусавость голоса; поперхивания во время еды; выливание жидкой пищи через нос; неподвижное свисание нёбной занавески; возможны косоглазие, птоз, паралич лицевого нерва.
Инфекция передаётся воздушно-капельным путём от больного человека к здоровому. Если дифтерия поражает ротоглотку, то помимо тяжёлой интоксикации возможно развитие крупа – удушья, развивающегося при непроходимости дыхательных путей из-за развивающегося отека и механической обтурации (закупорки) их дифтерийной плёнкой. К сожалению, даже сейчас в 21 веке, в странах с низким уровнем охвата прививками дифтерия по-прежнему является значительной проблемой для здоровья детей. Опасны осложнения дифтерии: инфекционно-токсический шок: паралич мягкого неба и голосовых связок, мышц шеи, дыхательных путей и конечностей; гнусавость голоса; поперхивания во время еды; выливание жидкой пищи через нос; неподвижное свисание нёбной занавески; возможны косоглазие, птоз, паралич лицевого нерва.
Столбняк – инфекционное заболевание, вызываемое токсичными штаммами палочковидной бактерии Clostridium tetani, часто с летальным исходом. Возбудитель попадает в организм через рану или порез, часто инфицирование происходит при ожогах и обморожениях. Бактерии могут попасть в организм даже через небольшие царапины (но особенно опасны глубокие колотые ранения и повреждения кожи). 80% случаев столбняка приходится на новорожденных (при инфицировании через пуповину), а также на мальчиков до 15 лет из-за их повышенного травматизма. Столбняк начинается внезапно – со спазмами и затруднением открывания рта (тризм), что связано с тоническим напряжением жевательных мышц. Далее процесс быстро захватывает мышцы спины, живота, конечностей. Возникают болезненные судороги, которые появляются спонтанно или при незначительных раздражениях (прикосновение, свет, голос). Прогноз по заболеванию неблагоприятный: могут возникнуть бронхиты, пневмонии, инфаркт миокарда, сепсис, автопереломы костей и позвоночника, вывихи, разрывы мышц и сухожилий, отрыв мышц от костей, тромбоз вен, эмболия лёгочных артерий, отёк лёгких. В более позднем периоде возникают слабость, тахикардия, деформация позвоночника, контрактуры мышц и суставов, временный паралич черепных нервов.
Бактерии могут попасть в организм даже через небольшие царапины (но особенно опасны глубокие колотые ранения и повреждения кожи). 80% случаев столбняка приходится на новорожденных (при инфицировании через пуповину), а также на мальчиков до 15 лет из-за их повышенного травматизма. Столбняк начинается внезапно – со спазмами и затруднением открывания рта (тризм), что связано с тоническим напряжением жевательных мышц. Далее процесс быстро захватывает мышцы спины, живота, конечностей. Возникают болезненные судороги, которые появляются спонтанно или при незначительных раздражениях (прикосновение, свет, голос). Прогноз по заболеванию неблагоприятный: могут возникнуть бронхиты, пневмонии, инфаркт миокарда, сепсис, автопереломы костей и позвоночника, вывихи, разрывы мышц и сухожилий, отрыв мышц от костей, тромбоз вен, эмболия лёгочных артерий, отёк лёгких. В более позднем периоде возникают слабость, тахикардия, деформация позвоночника, контрактуры мышц и суставов, временный паралич черепных нервов.
Наиболее эффективная профилактика дифтерии, коклюша и столбняка – активная вакцинация!
Введение вакцины против дифтерии стимулирует организм вырабатывать антитела. Хотя эти антитела не мешают инфицироваться дифтерией в дальнейшем, но они способны нейтрализовать причины осложнений — бактериальный токсин, и таким образом ослаблять прогрессирование заболевания
Столбняк легко предотвратить, если правильно вакцинироваться. Не известны случаи развития столбняка у людей, которые получили полноценную вакцинацию давностью менее десяти лет.
Поствакцинальная реакция:
У части детей, привитых вакциной против дифтерии, столбняка, в первые двое суток могут развиваться кратковременные общие (повышение температуры, недомогание) и местные (болезненность, гиперемия, отечность) реакции. В редких случаях могут развиваться осложнения: судороги (обычно связанные с повышением температуры), аллергические реакции (крапивница, полиморфная сыпь, отек Квинке). При повышении температуры ребенку необходимо дать жаропонижающий препарат в возрастной дозе (Ибуклин, Нурофен), при появлении местной реакции – использовать противоэкссудативную (противоотечную) мазь (Троксевазин, Траумель). Детям со склонностью к аллергическим реакциям рекомендован прием антигистаминных препаратов.
При повышении температуры ребенку необходимо дать жаропонижающий препарат в возрастной дозе (Ибуклин, Нурофен), при появлении местной реакции – использовать противоэкссудативную (противоотечную) мазь (Троксевазин, Траумель). Детям со склонностью к аллергическим реакциям рекомендован прием антигистаминных препаратов.
Учитывая возможность развития аллергических реакций немедленного типа у особо чувствительных детей, за привитыми необходимо обеспечить медицинское наблюдение в течение 30 минут.
Более подробную информацию по вакцине вы можете получить по ссылке: http://grls.rosminzdrav.ru/Grls_View_v2.aspx?routingGuid=f7b0a096-adc5-4d00-9845-688629c81df0&t=
В этом видеоролике Малышева Алла Вадимовна расскажет о вакцинах для профилактики Коклюша, Дифтерии, Столбняка
Поделиться:
Вакцинация детей в Туле| Широкий спектр прививок по выгодной цене от «Вирмед»
Как подготовить ребенка к прививке
Перед тем, как сделать прививку малышу, лучше сдать анализы крови и мочи, чтобы лишний раз убедиться, что со здоровьем все в порядке.
Прививки делают исключительно в том случае, если ребенок полностью здоров. Главным условием перед вакцинацией является измерение температуры у малыша (перед походом на вакцинацию, дома – она обязательно должна быть нормальной. Кроме того, врачу нужно рассказать и о том, не имело ли место повышение температуры, симптомы кашля, чихания, недомогания у ребеночка в последние дни, предшествующие вакцинации.
В обязательном порядке специалист поинтересуется, нет ли у крохи каких-либо хронических или аллергических заболеваний. Это даст возможность определить наличие/отсутствие временных или постоянных противопоказаний к вакцинации.
К деткам со слабым иммунитетом или страдающим аллергией необходим индивидуальный подход. Например, если у малыша есть склонность к аллергии, медики рекомендуют профилактический прием противоаллергических препаратов перед прививанием и некоторое время после вакцинации.
К советам о том, как подготовить ребенка к прививке, относится и совет о применении гипоаллергенной диеты в течение нескольких недель до и после вакцинации. Если речь идет о прививании грудных деток, то не рекомендуется накануне прививки вводить малышам новый прикорм. Не следует идти на прививку и сразу после возвращения из длительной поездки, тем более, со сменой климата: это может создать предрасположенность к заболеванию.
Если речь идет о прививании грудных деток, то не рекомендуется накануне прививки вводить малышам новый прикорм. Не следует идти на прививку и сразу после возвращения из длительной поездки, тем более, со сменой климата: это может создать предрасположенность к заболеванию.
Перед прививкой стоит рассказать врачу, как малыш реагировал на предыдущие прививки, не наблюдалось ли после них повышения температуры, имел ли место прием каких-то лекарственных препаратов до вакцинации.
Вакцинация – дело серьезное, поэтому не надо стесняться задавать лишний раз вопросы врачу и рассказывать обо всех своих страхах.
Родители всегда должны помнить: ответственность за ребенка лежит исключительно на них. Не желая вакцинировать малыша, они вправе от прививки отказаться. Врачи же, в свою очередь, всегда говорят о том, что прививка – это действенный способ защитить ребенка от сложных болезней. А поэтому придерживаться календаря вакцинаций очень важно. Лучше предупредить, чем лечить!
Лучше предупредить, чем лечить!
ПРИОРИКС;
энджерикс В;
гардасил;
пентаксим;
хаврикс 720;
имовакс Полио;
варилрикс;
пневмо 23;
превенар;
АКТ-Хиб;
инфанрикс;
ротаТек.
РотаТек — прививка от ротавируса
Ротавирусная инфекция («кишечный грипп») — это острая кишечная инфекция у маленьких детей, которую вызывают эти самые ротавирусы. Заболевание относится к «болезни грязных рук». Также может передаваться воздушно-капельным путем.
Вакцинацию против ротавируса необходимо начать до 12 недели жизни ребенка! Чтобы к 6 мес. (макс. 8 мес.) уже успел сформироваться иммунитет к этому вирусу. Прививка делается орально. Стоит отметить, что эти вакцины одни из самых безопасных и переносятся очень легко.
РотаТек (Мерк энд Ко., Инк., США) — пятивалентная живая ослабленная оральная ротавирусная вакцина. Вводится трехкратно в 2,4 и 6 месяцев. Начало вакцинации возможно с 6 недель, интервалы между дозами 4-10 недель, прививки должны быть закончены до 32 недель.
АДСМ — прививка от дифтерии и столбняка
АДСМ – это прививка от дифтерии и столбняка. По своей сути АДСМ – это вакцина АКДС, из который исключен компонент, ответственный за иммунизацию против коклюша.
Вакцина АКДС представляет собой вакцину, в состав которой входят убитые возбудители коклюша, а так же очищенные анатоксины дифтерии и столбняка, адсорбированные на гидрооксиде алюминия. Современным зарубежным аналогом вакцины АКДС является Инфанрикс.
Прививки вакциной АКДС, необходимые для выработки специфического иммунитета в отношении трех инфекций – коклюша, дифтерии и столбняка, проводят для детей младшего возраста в соответствии с национальным прививочным календарем России.
В отличие от АКДС вакцина АДСМ не предназначена для иммунизации против коклюша, а потому назначается детям старшего возраста, а так же взрослым, у которых по-прежнему сохраняется высокая вероятность заражения дифтерией и столбняком. Прививка АДСМ выполняется при помощи внутримышечной инъекции, осуществляемой один раз каждые десять лет.
Прививка АДСМ выполняется при помощи внутримышечной инъекции, осуществляемой один раз каждые десять лет.
ПРИОРИКС — прививка от кори, краснухи, паротита
Приорикс представляет собой вакцину, разработанную для выработки специфического иммунитета сразу против трех инфекционных заболеваний: кори, краснухи, паротита. Вакцину применяют как для иммунизации взрослых, так и детей.
В состав вакцины Приорикс входят:
- аттенуированные штаммы вируса-возбудителя кори, культивируемые на куриных эмбрионах;
- штаммы эпидемического паротита, культивируемые на куриных эмбрионах;
- штаммы возбудителя краснухи, культивируемые на диплоидных клетках человека.
Прививку от кори, краснухи, паротита Приорикс назначают детям от года для иммунизации против паротита, краснухи и свинки. Первичную вакцинацию проводят в 12 месяцев, повторную – в шесть лет. Вакцина Приорикс рекомендована для подкожного введения, однако допускаются и внутримышечные инъекции препарата.
Противопоказаниями для применения вакцины Приорикс являются:
- индивидуальная непереносимость неомицина и куриных яиц;
- иммунодефицит;
- инфекционные и неинфекционные заболевания в острой фазе;
- беременность и планирование беременности в течение трех месяцев с момента вакцинации.
Гардасил
Гардасил – это вакцина против вируса папилломы человека, способная защитить от таких заболеваний, как рак шейки матки, рак вульвы и влагалища, генитальные кондиломы, а так же от многих других опасных патологий репродуктивных органов.
Вакцина Гардасил обеспечивает формирование иммунитета против вируса папилломы человека типов 6, 11, 16 и 18. В состав вакцины входит рекомбинантный основной капсидный белок, включающий в себя основные антигены четырех названных типов вируса папилломы человека.
Согласно принятому в России календарю прививок вакцинацию при помощи препарата Гардасил проводят детям и подросткам, находящимся в возрасте от 9 до 17 лет. Кроме того, прививка может быть показана молодым женщинам вплоть до 26 лет. Однако в виду того, что вакцина Гардасил не эффективна для людей, уже инфицированных вирусом папилломы, а заболевания, обусловленные данным вирусом, имеют очень длительный инкубационный период, вакцинацию Гардасилом целесообразно проводить до начала половой жизни.
Кроме того, прививка может быть показана молодым женщинам вплоть до 26 лет. Однако в виду того, что вакцина Гардасил не эффективна для людей, уже инфицированных вирусом папилломы, а заболевания, обусловленные данным вирусом, имеют очень длительный инкубационный период, вакцинацию Гардасилом целесообразно проводить до начала половой жизни.
Прививку вакциной Гардасил выполняют при помощи внутримышечной инъекции в дельтовидную мышцу. Стандартная схема вакцинации Гардасилом состоит из трех инъекций, осуществляемых с интервалом в два и четыре месяца.
Противопоказаниями для назначения Гардасила являются:
- гемофилия, тромбоцитопения и нарушения свертываемости крови на фоне приема некоторых лекарственных средств;
- повышенная чувствительность к составным компонентам вакцины.
Пентаксим
Вакцина Пентаксим – это комплексная вакцина, разработанная для выработки у детей специфического иммунитета в отношении сразу нескольких возбудителей опасных заболеваний. Пентаксим способен уберечь ребенка от заражения такими инфекционными болезнями, как столбняк, дифтерия, коклюш, полиомиелит. Кроме того вакцина Пентаксим способствует выработке активного иммунитета против бактерии Haemophilus influenzae тип b, вызывающей пневмонию, менингит, средний отит у детей младшего возраста. Одна вакцина Пентаксим может заменить собой сразу несколько других вакцин.
Пентаксим способен уберечь ребенка от заражения такими инфекционными болезнями, как столбняк, дифтерия, коклюш, полиомиелит. Кроме того вакцина Пентаксим способствует выработке активного иммунитета против бактерии Haemophilus influenzae тип b, вызывающей пневмонию, менингит, средний отит у детей младшего возраста. Одна вакцина Пентаксим может заменить собой сразу несколько других вакцин.
В состав вакцины Пентаксим входят следующие активные компоненты:
- анатоксин возбудителя дифтерии;
- анатоксин возбудителя столбняка;
- анатоксин возбудителя коклюша;
- инактивированные вирусы полиомиелита 1-го, 2-го и 3-го типа;
- полисахарид оболочки Haemophilus influenzae тип b.
Прививка Пентаксим показана детям в возрасте от двух месяцев. На сегодняшний день в России принята схема вакцинации Пентаксим, состоящая из трех инъекций, выполняемых с промежутком в один-два месяца. Ревакцинацию проводят в течение второго года жизни ребенка. Прививку делают внутримышечно в переднелатеральную поверхность бедра.
Прививку делают внутримышечно в переднелатеральную поверхность бедра.
Строгими противопоказаниями для назначения ребенку прививки Пентаксима являются:
- прогрессирующая энцефалопатия;
- тяжелая реакция организма на предыдущие введения вакцины;
- индивидуальная непереносимость составных частей вакцины, в том числе и вспомогательных.
Так же от вакцинации Пентаксим следует воздержаться в следующих случаях:
- при лихорадочном состоянии;
- при обострении хронических заболеваний;
- при наличии в анамнезе фебрильных судорог;
- при иммунодефиците.
Энджерикс В — прививка от гепатита В
Энджерикс В — это вакцина против гепатита В.
Вакцина Энджерикс В относится к классу рекомбинантных вакцин. Главным компонентом Энджерикс В является S-протеин, включающий в себя поверхностный антиген вируса, вызывающего гепатит В, — HBsAg.
В настоящий момент в России утверждена следующая схема прививок вакциной Энджерикс В: первую инъекцию вакцины выполняют в 0 месяцев, затем в месяц и в полгода. Данная схема иммунизации Энджерикс В может быть измена в особых случаях. Так вакцинацию детей, рожденных от матерей — носителей вируса гепатита В, проводят по схеме – в день рождения ребенка, в месяц, в два месяца и в год.
Прививка от гепатита В — Энджерикс В выполняется посредством внутримышечного введения препарата в дельтовидную мышцу для детей старше двух лет и для взрослых, в переднебоковую поверхность бедра детям младшего возраста.
Помимо новорожденных детей, для которых вакцинация против гепатита В является на сегодняшний день обязательной процедурой, прививку Энджерикс В назначают:
- работникам медицинских учреждений;
- людям, у которых запланировано проведение хирургического вмешательства;
- наркоманам, больным алкоголизмом и лицам, чье сексуальное поведение увеличивает риск заражения;
- больным серповидно-клеточной анемией;
- людям, выезжающим в регионы, в которых отмечается повышенная опасность заражения;
- членам семей и коллегам лиц, зараженными гепатитом В.

Иммунизация вакциной Энджерикс В имеет следующие противопоказания:
- непереносимость компонентов вакцины, в том числе дрожжей;
- обострения хронических заболеваний;
- повышение температуры, обусловленное наличием инфекционного заболевания.
Хаврикс 720
Вакцинация против гепатита А для детей. Включена в новый календарь прививок детям, посещающим детский дошкольные учреждения начиная с 3-х летнего возраста.
Хаврикс-720 – это вакцина, предназначенная для выработки у детей иммунитета против гепатита А.
Главной составной частью вакцины Хаврикс 720 является основной вирусный антиген гепатита А. Для одной дозы вакцины количество антигена составляет 720 единиц ELISA.
Вакцинация детей препаратом Хаврикс-720 должна выполняться в два этапа. Первичную вакцинацию обычно назначают в возрасте 18 месяцев, ревакцинацию – через шесть или через двенадцать месяцев. Вакцина Хаврикс-720 предназначена для внутримышечного введения, при этом категорически не рекомендуется вводить вакцину в ягодичные мышцы, так как это существенно снижает ее эффективность. Наилучшее место для проведения инъекции – дельтовидная мышца.
Вакцина Хаврикс-720 предназначена для внутримышечного введения, при этом категорически не рекомендуется вводить вакцину в ягодичные мышцы, так как это существенно снижает ее эффективность. Наилучшее место для проведения инъекции – дельтовидная мышца.
В настоящий момент времени вакцина Хаврикс-720 представляет собой обязательный компонент календаря прививок, разработанного для детей, находящихся в возрасте от трех лет и посещающих детские дошкольные учреждения.
Противопоказаниями для прививки вакцины Хаврикс-720 являются:
- индивидуальная непереносимость компонентов вакцины;
- наличие острых аллергических реакций на предыдущие введение данной вакцины;
- инфекционные и неинфекционные заболевания в острой фазе.
Имовакс Полио — прививка против полиомиелита
Имовакс Полио – это инактивированная вакцина, предназначенная для выработки специфического иммунитета против полиомиелита.
В состав Имовакс Полио входят вирусы полиомиелита трех типов, выращенные на специальных клеточных линиях и инактивированные при помощи формалина.
Схема прививки против полиомиелита Имовакс Полио включает в себя три инъекции, проводимые с интервалом в 45 дней. Первую прививку выполняют в три месяца, третью – в полгода. Первую ревакцинацию осуществляют в полгота года, а затем каждые 5 лет вплоть до достижения человеком 18 лет. После 18 лет ревакцинацию делают один раз в десять лет. Инъекции выполняют подкожно или внутримышечно.
Еще недавно (до изобретения ИмоваксПолио) полиомиелит был, если не приговором, то грозным заболеванием, которое не поддается быстрому лечению. Коварство этой болезни состояло в том, что она часто оставляла после себя неприятные последствия в виде параличей. Сегодня ситуация вокруг полиомиелита изменилась, изменились подходы к лечению, к самому заболеванию и к профилактике болезни. Полиомиелит – очень заразное и опасное для жизни заболевание, преимущественно поражающее нервную систему, атакующие двигательные нервы, головной мозг и вызывающее параличи того или иного участка тела. Полиомиелит у многих детей протекает в стертой форме, что часто значительно затрудняет диагностику. Для эффективной борьбы с этой болезнью ученые изобрели вакцину ИмоваксПолио от полиомиелита. Вакцина производится из выращенной в искусственной среде колонии вируса, который инактивируется в лабораториях, и в неактивном виде вводится детям. ИмоваксПолио используется для создания длительного титра антител в крови привитого человека. Антитела организму нужны для того чтобы сразу атаковать вирус, в случае заражения им. У привитого, инфицированного вирусом пациента, и непривитого пациента болезнь протекает по-разному. Состояние привитого человека и пациента, не получившего прививку, в случае инфицирования, настолько разняться, не в пользу непривитого, что необходимость прививать своих детей становится очевидной. Вакцина ИмоваксПолио может избавить ваше чадо от вероятности заболеть полиомиелитом, и ввести вакцину просто необходимо, однако не стоит забывать о мерах предосторожности.
Полиомиелит у многих детей протекает в стертой форме, что часто значительно затрудняет диагностику. Для эффективной борьбы с этой болезнью ученые изобрели вакцину ИмоваксПолио от полиомиелита. Вакцина производится из выращенной в искусственной среде колонии вируса, который инактивируется в лабораториях, и в неактивном виде вводится детям. ИмоваксПолио используется для создания длительного титра антител в крови привитого человека. Антитела организму нужны для того чтобы сразу атаковать вирус, в случае заражения им. У привитого, инфицированного вирусом пациента, и непривитого пациента болезнь протекает по-разному. Состояние привитого человека и пациента, не получившего прививку, в случае инфицирования, настолько разняться, не в пользу непривитого, что необходимость прививать своих детей становится очевидной. Вакцина ИмоваксПолио может избавить ваше чадо от вероятности заболеть полиомиелитом, и ввести вакцину просто необходимо, однако не стоит забывать о мерах предосторожности.
Показаниями для прививок вакциной Имовакс Полио являются:
- необходимость выработки иммунитета у детей в возрасте от трех месяцев;
- вакцинация не иммунизированных ранее взрослых, в том числе и беременных женщин;
- ревакцинация взрослых, которые были иммунизированы инактивированной вакциной против полиомиелита.

Применение вакцины Имовакс Полио невозможно при повышенной температуре, вызванной инфекционными заболеваниями, а так же в случае индивидуальной непереносимости составляющих компонентов препарата.
Варилрикс — прививка от ветрянки
Варилрикс – это вакцина, предназначенная для выработки специфического иммунитета в отношении ветряной оспы. Действующим началом вакцины является живой инактивированный вирус Varicella zoster штамма Oka.
Прививка от ветрянки назначается для профилактики ветряной оспы детям в возрасте от года. Так же возможна иммунизация взрослых. В первую очередь вакцинацию Варилрикс проводят для групп высокого риска, к которым относят:
- больных лейкозом;
- людей, принимающих иммунодепрессанты;
- пациентов больниц, которым предстоит операция по трансплантации;
- больных тяжелыми хроническими заболеваниями внутренних органов.
У всех этих групп пациентов заражение ветряной оспой может вызвать осложнения и резкое ухудшение течения основного заболевания.
Кроме того, прививка от ветрянки при помощи введения Варилрикс может быть выполнена для экстренной профилактики ветряной оспы. Экстренную вакцинацию проводят ранее не привитым детям и взрослым в том случае, если стало известно об их контакте с заболевшим. Экстренная профилактика заключается в однократном введении вакцины в течение 72 часов с момента контакта с носителем инфекции.
Схема прививок от ветрянки включает в себя одну инъекцию Варилрикс для детей от года до 12 лет, и две инъекции, осуществляемые с интервалом в 6-10 недель, для людей в возрасте от 13 лет.
Противопоказаниями для иммунизации против ветряной оспы являются:
- гиперчувствительность к составным частям вакцины;
- иммунодефицит;
- острые заболевания инфекционного и неинфекционного генеза;
- беременность и планирование беременности;
- период лактации.
Пневмо 23
Пневмо 23 – это вакцина, формирующая специфический иммунитет в отношении различных типов к Streptococcus pneumoniae. После однократного введения вакцины у человека вырабатывается иммунитет против 23 серологических типов данной бактерии.
После однократного введения вакцины у человека вырабатывается иммунитет против 23 серологических типов данной бактерии.
Вакцина Пневмо 23 необходима для профилактики целого комплекса заболеваний, вызываемых пневмококковой инфекцией. К таким заболеваниям относятся пневмония, острый отит, гнойный менингит, эндокардит, артрит и некоторые другие болезни.
Использование вакцины Пневмо 23 показано для следующих групп пациентов:
- для часто болеющих детей до пяти лет;
- для больных серповидно-клеточной анемией;
- для людей, подвергшихся спленэктомии;
- для больных целым рядом хронических заболеваний почек, сердечно сосудистой системы, органов дыхания;
- для больных сахарным диабетом;
- для больных циррозом печени;
- для людей старше 65 лет.
Прививка Пневмо 23 не может быть выполнена в периоды обострения хронических недугов, а так же при наличии острых заболеваний инфекционного и неинфекционного генеза. Так же рекомендуется воздержаться от применения Пневмо 23 в первый триместр беременности и в случае уже имеющих место аллергических реакций на предыдущие введения вакцин от пневмококковой инфекции.
Так же рекомендуется воздержаться от применения Пневмо 23 в первый триместр беременности и в случае уже имеющих место аллергических реакций на предыдущие введения вакцин от пневмококковой инфекции.
Для выработки устойчивого иммунитета на период в пять лет достаточно одного введения препарата.
Превенар
Превенар – это вакцина, обеспечивающая выработку у человека специфического иммунитета против пневмококковой инфекции. Вакцина Превенар защищает детей от семи самых распространенных серотипов Streptococus pnevmoniae — 4, 6В, 9V, 14, 18С, 19F и 23F, которые являются причиной развития таких заболеваний, как менингит, пневмония, средний отит, сепсис.
По своему составу вакцина Превенар является полисахаридной конъюгированной вакциной, ключевыми компонентами которой служат поверхностные полисахариды бактерии Streptococus pnevmoniae, конъюгированные с белком-носителем CRM197 возбудителя дифтерии.
Прививку вакциной Превенар осуществляют в дельтовидную мышцу детям от двух лет и в переднебоковую поверхность бедра детям младшего возраста. В настоящий момент времени вакцина Превенар показана для профилактики пневмококковой инфекции детям от двух месяцев до пяти лет. Разработаны четыре различные схемы прививок, назначаемые врачом в зависимости от состояния здоровья ребенка.
В настоящий момент времени вакцина Превенар показана для профилактики пневмококковой инфекции детям от двух месяцев до пяти лет. Разработаны четыре различные схемы прививок, назначаемые врачом в зависимости от состояния здоровья ребенка.
В качестве строгих противопоказаний использования вакцины Превенар выделяют гиперчувствительность ко всем компонентам препарата, в том числе и к анатоксину дифтерии. Кроме того, прививку Превенар нельзя назначать при наличии у ребенка инфекционных и неинфекционных заболеваний с повышенной температурой и при обострении хронических болезней.
АКТ-Хиб
АКТ-Хиб представляет собой вакцину, необходимую для профилактики септицемии, менингита, эпиглоттита, пневмонии и некоторых других болезней, возбудителем которых является HaemofhiLus infLuenzae типа b.
В основу вакцины положен полисахарид клеточной стенки бактерии Haemophilus influenzae тип b, конъюгированный с белком возбудителя столбняка. Применение АКТ-Хиб показано детям, начиная с двухмесячного возраста.
Применение АКТ-Хиб показано детям, начиная с двухмесячного возраста.
Вакцину АКТ-Хиб ни в коем случае не следует использовать для иммунизации детей, страдающих непереносимостью к компонентам вакцины, прежде всего, к анатоксину столбняка. Кроме того, от использования АКТ-Хиб необходимо отказаться при повышенной температуре, вызванной инфекционными заболеваниями.
Вакцина АКТ-Хиб – это вакцина для внутримышечного введения. Детям до двух лет инъекцию препарата проводят в переднелатеральную область бедра, детям старше двух лет – в дельтовидную мышцу.
Схема прививок детей вакциной АКТ-Хиб различается в зависимости от того, а каком возрасте сделана первая инъекция:
- дети до шести месяцев – три инъекции с интервалом в один или два месяца, ревакцинация проводится через год после третей инъекции;
- дети от полугода до года – две инъекции с интервалом в один месяц, ревакцинация проводится в полуторагодовалом возрасте;
- дети от года до пяти лет – одна инъекция.

Инфанрикс
Вакцина дифтеритно-столбнячно-коклюшная трехкомпонентная бесклеточная, адсорбированная, жидкая Производитель: «ГлаксоСмитКляйн» (Бельгия)
Состав: 0.5 мл (1 доза) вакцины содержит: дифтерийный анатоксин не менее 30 МЕ, столбнячный анатоксин не менее 40 МЕ, детоксицированный коклюшный токсин 25 мкг, гемагглютинин филаментозный 25 мкг, пертактин (белок наружной мембраны с молекулярной массой 69 кДа) 8 мкг. Вакцина изготовлена на изотоническом растворе натрия хлорида и содержит 2-феноксиэтанол в качестве консерванта. Форма выпуска: суспензия для внутримышечного введения по 0.5 мл (1 доза) в шприцах по 1 мл.
Показана к применению: для профилактики дифтерии, столбняка и коклюша у детей. Вакцина Инфанрикс может быть использована в комбинации с другими инъекционными формами вакцин: для профилактики полиомиелита, инфекций, вызываемых Haemophilus influenzae типа b, и гепатита B (Имовакс Полио, Эувакс, Хиберикс и другие).
Схема вакцинации: состоит из 3 вакцинаций (согласно «Национальному календарю профилактических прививок» в 3; 4,5 и 6 месяцев жизни), ревакцинацию проводят в 18 месяцев. Возможна индивидуальная схема иммунизации.
Противопоказания:
тяжелые осложнения, возникшие после введения предыдущей дозы вакцины (анафилактический шок), аллергия на любой компонент вакцины, прогрессирующие заболевания нервной системы, гидроцефалия и гидроцефальный синдром в стадии декомпенсации, эпилепсия, эпилептический синдром с судорожными припадками, анемия с уровнем гемоглобина ниже 80 г/л (вакцинацию можно проводить после повышения уровня гемоглобина).
Преимущества:
ацеллюлярная (бесклеточная) АКДС-вакцина; действенная и длительная защита, доказанная при массовой иммунизации; иммуногенность, т.е. качество защиты соответствует эталонной АКДС-вакцине; неоспоримая меньшая реактогенность по сравнению с клеточными АКДС-вакцинами отечественного и зарубежного производства (практически не вызывает у ребенка беспокойства, повышения температуры тела и постинфекционного инфильтрата) полностью соответствует Национальному календарю прививок.
Опыт применения: 10 лет использования во всем мире. При регистрации в России вакцина прошла тщательную экспертизу в Национальном контрольном Органе — Государственном институте стандартизации и контроля (ГИСК) имени академика Л. А. Тарасевича, после чего был разрешена к использованию на территории Российской Федерации. Эффективность вакцины была доказана в многочисленных исследованиях: защитная эффективность вакцины достигается более чем в 88%.
Впервые за 28 лет из-за COVID-19 многие дети не получили прививку от дифтерии, коклюша и столбняка
До начала пандемии COVID-19 основные прививки – от дифтерии, коклюша, столбняка и кори – получали лишь 85 процентов детей, а 14 млн детей не были защищены от этих болезней. С появлением нового коронавируса ситуация только ухудшилась.
«Вакцины – один из самых мощных инструментов в области охраны здоровья, и сегодня прививки получает все больше детей, — отметил Генеральный директор ВОЗ д-р Тедрос Гебрейесус. — Но пандемия грозит свести эти достижения на нет». Он предупредил, что болезни, от которых дети не получили прививок, могут оказаться для них более опасными, чем сам COVID-19, и призвал не допустить такой ситуации: «Вакцинацию можно провести в безопасных условиях даже во время пандемии. Мы призываем все страны сделать все, для того чтобы программы вакцинации продолжались».
— Но пандемия грозит свести эти достижения на нет». Он предупредил, что болезни, от которых дети не получили прививок, могут оказаться для них более опасными, чем сам COVID-19, и призвал не допустить такой ситуации: «Вакцинацию можно провести в безопасных условиях даже во время пандемии. Мы призываем все страны сделать все, для того чтобы программы вакцинации продолжались».
По предварительным данным, уже в первые четыре месяца нынешнего года значительно сократилось количество детей, получивших комбинированную вакцину от дифтерии, столбняка и коклюша. Такое произошло впервые за последние 28 лет. Эта прививка является основным показателем охвата иммунизацией как на национальном, так и на глобальном уровне.
По меньшей мере 30 кампаний вакцинации от кори либо уже прерваны, либо могут быть прекращены, что, вероятно, обернется новыми вспышками болезни. По данным опроса, проведенного в мае ВОЗ и ЮНИСЕФ вместе с партнерами, три четверти из 82 стран, участвовавших в исследовании, сообщили о том, что приостановили вакцинацию в связи с COVID-19.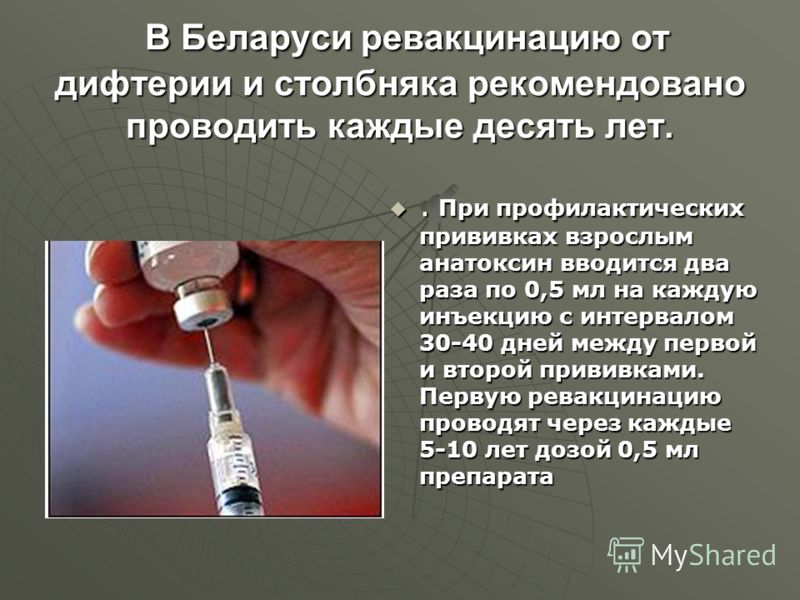
Даже там, где есть возможность сделать прививки, люди порой не могут добраться до клиник из-за перебоев с транспортом, из-за введенных ограничений, из страха заразиться вирусом или просто не могут себе этого позволить, поскольку потеряли доход.
По оценкам, вероятность того, что родившийся сегодня ребенок к пяти годам получит все рекомендуемые прививки, составляет меньше 20 процентов.
«COVID-19 превратил плановую иммунизацию в огромную проблему, — сказала Исполнительный директор ЮНИСЕФ Генриетта Фор. — Мы не должны допустить дальнейшего ухудшения ситуации. Нужно немедленно, пока дети не оказались жертвами других болезней, возобновить программы вакцинации». В противном случае, добавила Фор, вместо одного кризиса мы получим другой.
Вакцины против дифтерии для детей | CDC
Почему мой ребенок должен получить прививку от дифтерии?
- Защищает от дифтерии, которая может быть очень серьезной, а также от столбняка и коклюша.
- Предотвращает появление у вашего ребенка толстого налета на задней части носа или горла из-за дифтерии, который может затруднить дыхание или глотание.

- Поможет вашему ребенку не пропустить школу или детский сад, а вам — работу.
Какие вакцины защищают от дифтерии?
Две прививки помогают защитить детей от дифтерии: DTaP и Tdap.Оба также помогают защитить от столбняка и коклюша. Эти выстрелы не обеспечивают пожизненной защиты. Людям нужны дополнительные прививки, чтобы поддерживать защиту.
Прививки от дифтерии безопасны.
значок в виде круглой галочки
Прививки от дифтерии безопасны и эффективны для профилактики дифтерии. Вакцины, как и любое лекарство, могут иметь побочные эффекты. Обычно они легкие и проходят сами по себе.
Каковы побочные эффекты?
У большинства детей нет побочных эффектов от DTaP или Tdap.Возникающие побочные эффекты, как правило, легкие и могут включать:
- Покраснение, отек или боль в месте укола
- Лихорадка
- Рвота
Более серьезные побочные эффекты возникают очень редко, но при АКДС могут включать:
- Лихорадка свыше 105 градусов
- Непрерывный плач в течение 3 часов и более
- Судороги (подергивания, подергивания мышц или взгляда)
Некоторые дети предподросткового возраста и подростки могут потерять сознание после введения Tdap или любой другой прививки.
значок оповещения
Для предотвращения обморока и травм, связанных с обмороком, подростков во время вакцинации следует сесть или лечь и оставаться в этом положении в течение 15 минут после введения вакцины.
значок сердца
Подготовьтесь к вакцинации вашего ребенка, посетите номер и узнайте, как вы можете это сделать:
- Исследуйте вакцины и подготовьте своего ребенка к посещению
- Успокойте своего ребенка во время приема
- Уход за ребенком после прививки
Каковы симптомы дифтерии?
Дифтерия начинается с боли в горле, легкой лихорадки (101 градус или ниже) и озноба.Затем это может вызвать толстый налет в задней части носа или горла. Налет может быть белым или сероватым и затрудняет дыхание или глотание.
Это серьезно?
Дифтерия может быть очень серьезной. У детей в возрасте до 5 лет 1 из 5 детей, заболевших дифтерией, умирает . Примерно 1 из 10 заболевших дифтерией умирает.
Примерно 1 из 10 заболевших дифтерией умирает.
Налет на задней части носа или горла может стать настолько толстым, что блокирует дыхательные пути, поэтому человек не может дышать.
Дифтерийный токсин может поражать сердце, вызывая нарушение сердечного ритма и даже сердечную недостаточность. Это также может повлиять на нервы и привести к параличу (неспособности двигаться частями тела).
Как распространяется дифтерия?
Дифтерия распространяется при кашле или чихании инфицированного человека. Человек, не получающий лечения, может распространять болезнь в течение примерно 2 недель после заражения.
Следуйте графику вакцинации
Центры по контролю и профилактике заболеваний, Американская академия семейных врачей и Американская академия педиатрии настоятельно рекомендуют детям получать все вакцины в соответствии с рекомендованным графиком вакцинации.
Вакцины DTap и Tdap (дифтерия, столбняк, коклюш)
DTaP — это вакцина, которая помогает детям младше 7 лет выработать иммунитет к трем смертельным заболеваниям, вызываемым бактериями: дифтерии, столбняку и коклюшу (коклюшу). Tdap — это бустерная иммунизация, проводимая в возрасте 11 лет, которая обеспечивает постоянную защиту от этих заболеваний у подростков и взрослых.
Tdap — это бустерная иммунизация, проводимая в возрасте 11 лет, которая обеспечивает постоянную защиту от этих заболеваний у подростков и взрослых.
Дифтерия — респираторное заболевание, которое может вызвать проблемы с дыханием, паралич, сердечную недостаточность и смерть.Он очень заразен и передается при кашле и чихании.
Столбняк, или тризм, вызывается бактерией, часто встречающейся в почве. Попадая в организм, он выделяет токсин, который атакует нервную систему, вызывая мышечные спазмы и смерть, если его не лечить.
Коклюш, также очень заразный, вызывает настолько сильные кашлевые спазмы, что у младенцев становится трудно есть, пить или даже дышать. Это может привести к пневмонии, судорогам, повреждению головного мозга и смерти.
До того, как были разработаны вакцины, эти болезни свирепствовали.Вакцины защищают общество, предотвращая распространение болезни от одного человека к другому, что даже дает некоторую защиту непривитым. Если люди перестанут вакцинироваться, заболеваемость этими тремя болезнями быстро возрастет, и тысячи людей заболеют и, возможно, даже умрут.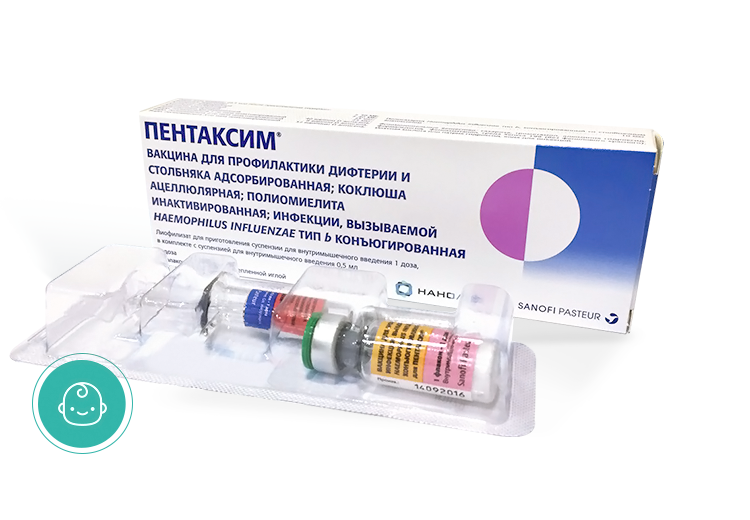
В чем разница между DTaP и Tdap?
Обе вакцины содержат инактивированные формы токсина, вырабатываемого бактериями, вызывающими три заболевания. Инактивация означает, что вещество больше не вызывает болезни, но заставляет организм вырабатывать антитела, дающие ему иммунитет против токсинов.DTaP одобрен для детей в возрасте до 7 лет. Tdap, который имеет уменьшенную дозу вакцин против дифтерии и коклюша, одобрен для подростков, начиная с 11 лет, и взрослых в возрасте от 19 до 64 лет. Его часто называют бустерной дозой, потому что он повышает иммунитет. которая ослабевает после вакцинации в возрасте от 4 до 6 лет.
Иммунитет со временем ослабевает. Таким образом, в настоящее время рекомендуется делать повторную прививку от столбняка и дифтерии каждые 10 лет после первой иммунизации. Этот бустер выпускается в виде вакцины под названием Td.Но так как иммунитет к коклюшу также стирается в детстве, более слабая форма коклюшной вакцины была добавлена к бустерной вакцине, чтобы сделать вакцину Tdap. Текущая рекомендация заключается в том, что одна доза вакцины Tdap заменяется одной дозой вакцины Td в возрасте от 11 до 64 лет. Беременным женщинам также рекомендуется получить вакцину Tdap, предпочтительно между 27 и 36 неделями беременности.
Текущая рекомендация заключается в том, что одна доза вакцины Tdap заменяется одной дозой вакцины Td в возрасте от 11 до 64 лет. Беременным женщинам также рекомендуется получить вакцину Tdap, предпочтительно между 27 и 36 неделями беременности.
Дети в возрасте от 7 до 10 лет, которые не были полностью вакцинированы против коклюша, включая детей, никогда не привитых или с неизвестным прививочным статусом, должны получить одну дозу вакцины Tdap.Подростки в возрасте от 13 до 18 лет, которые еще не получили вакцину Tdap, должны получить дозу, а затем ревакцинацию от столбняка и дифтерии (Td) каждые 10 лет.
Когда следует прививать детей вакциной DTaP?
Дети должны получить пять доз вакцины DTaP в соответствии со следующей схемой:
- Одна доза в возрасте 2 месяцев
- Одна доза в возрасте 4 месяцев
- Одна доза в возрасте 6 месяцев
- Одна доза в возрасте 6 месяцев От 15 до 18 месяцев
- Одна доза в возрасте от 4 до 6 лет
Есть ли дети, которым не следует делать прививку DTaP?
Центры по контролю и профилактике заболеваний США (CDC) рекомендуют, чтобы дети, находящиеся в состоянии умеренного или тяжелого заболевания на момент запланированной вакцинации, дождались выздоровления, прежде чем делать прививку.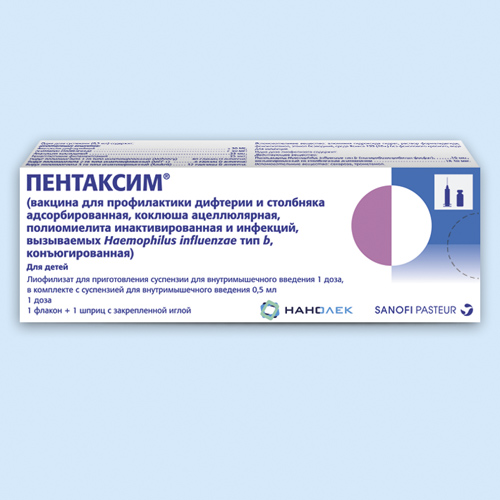 Однако легкие заболевания, такие как простуда или субфебрильная температура, не должны препятствовать получению ребенком дозы вакцины.
Однако легкие заболевания, такие как простуда или субфебрильная температура, не должны препятствовать получению ребенком дозы вакцины.
Если у ребенка возникает опасная для жизни аллергическая реакция после получения дозы вакцины, этому ребенку не следует вводить еще одну дозу.
Ребенку, перенесшему заболевание головного мозга или нервной системы в течение семи дней после получения вакцины, не следует вводить еще одну дозу.
У некоторых детей может быть плохая реакция на прививку от коклюша при АКДС, и им не следует вводить еще одну дозу.Однако существует вакцина под названием DT, которая защитит их от дифтерии и столбняка. Поговорите со своим врачом, если у вашего ребенка возникла какая-либо из следующих реакций:
- У него был судорожный припадок или коллапс после введения дозы АКДС
- Плакал без перерыва в течение 3 часов или более после введения дозы АКДС
- Была лихорадка выше 105 F после доза DTaP
Существуют ли опасности, связанные с DTaP и Tdap?
Как и любое лекарство, вакцины могут иметь побочные эффекты. Но риск возникновения серьезной проблемы с DTaP или Tdap крайне мал.С другой стороны, риск того, что ваш ребенок заразится серьезной болезнью, такой как дифтерия или коклюш, чрезвычайно высок без вакцинации.
Но риск возникновения серьезной проблемы с DTaP или Tdap крайне мал.С другой стороны, риск того, что ваш ребенок заразится серьезной болезнью, такой как дифтерия или коклюш, чрезвычайно высок без вакцинации.
Одной из самых серьезных проблем, которые могут возникнуть при вакцинации, является аллергическая реакция. Это происходит менее чем в одной дозе из миллиона. Если бы это должно было произойти, то, скорее всего, произошло бы в течение от нескольких минут до нескольких часов после введения вакцины. И хотя это случается редко, важно быть готовым к аллергической реакции на любое лекарство и немедленно обратиться за медицинской помощью, если это произойдет.Симптомы могут включать любые из следующих:
Другие очень редкие проблемы, о которых сообщалось, включают длительные судороги, кому или снижение сознания, а также повреждение головного мозга. Эти проблемы возникали настолько редко, что CDC заявляет, что невозможно сказать, действительно ли они были связаны с вакциной или вызваны чем-то другим.
После вакцинации обычно возникают легкие проблемы. К ним относятся:
- лихорадка
- покраснение или припухлость в месте укола
- болезненность или болезненность в месте укола
- нервозность
- усталость
- рвота
- очищенный (очищенный) дифтерийный анатоксин (низкая доза)
- очищенный (очищенный) столбнячный анатоксин
- три типа убитых (инактивированных) вирусов полиомиелита 9024 Вакцина «в-1» не содержит консерванта на основе ртути тиомерсала.
Живые вакцины, такие как вакцина против кори и бацилла Кальметта-Герена, оказывают неспецифическое положительное воздействие в районах с высокой смертностью.
Предыдущие исследования, проведенные в нескольких африканских странах с низким уровнем дохода, показали, что инактивированные вакцины, включая дифтерийно-столбнячно-коклюшную вакцину (АКДС), могут оказывать неспецифическое отрицательное воздействие на выживаемость девочек.

Исследования, спонсируемые ВОЗ, в которых был обнаружен положительный эффект АКДС, имеют серьезные методологические проблемы.
С поправкой на состояние питания у детей, вакцинированных АКДС, особенно у девочек, смертность в возрасте от 2 до 6 месяцев была в три раза выше.
Состояние питания было сильным предиктором смертности среди мальчиков, но не среди девочек.
Существует постоянное противоречие между исследованиями АКДС в странах с низким уровнем дохода и текущей политикой.
- АКДС – вводят детям для защиты от дифтерии, столбняк , и коклюш
- DT — вводится детям, которым противококлюшная часть вакцины DTaP противопоказана.
- Tdap — вводят детям, подросткам и взрослым для защиты от столбняка, дифтерии и коклюш
- Td — назначают подросткам и взрослым для защиты от столбняка и дифтерии
- 2 месяца
- 4 месяца
- 6 месяцев
- от 15 до 18 месяцев
- от 4 до 6 лет
- Дети в возрасте от 7 до 10 лет, которые не были полностью вакцинированы
- Дети и подростки в возрасте от 13 до 18 лет, не получившие Tdap
- Взрослые, которым никогда не делали Tdap
- Беременные женщины во время каждой беременности (рекомендуется между 27-й и 36-й неделей)
- Взрослые, которым не была сделана вакцина, и находящиеся рядом с младенцами в возрасте 12 месяцев или младше
- Медицинский персонал, у которого не было Tdap
- Лихорадка
- Болезненность, покраснение или припухлость в месте инъекции.

- Возбуждение у младенцев
- Усталость
- Рвота
- Боль, покраснение или припухлость в месте инъекции.
- Субфебрильная лихорадка
- Головная боль
- Тошнота, рвота или диарея
- Усталость
- Боль, покраснение или припухлость в месте инъекции.
- Субфебрильная лихорадка
- Головная боль
- Усталость
- У вас была серьезная аллергическая реакция на предыдущую дозу вакцины
- У вас были определенные состояния после предыдущей дозы вакцины, такие как:
- Заболевания нервной системы или синдром Гийена-Барре
- Очень высокая температура или непрекращающийся плач (у детей)
- Болезни средней или тяжелой степени
- Немедленно сделайте вакцину — если она нужна
- Сдайте лабораторные анализы, примите антибиотики и осмотритесь у врача
- Рецензент: Медицинский наблюдательный совет EBSCO
Дэвид Л.
 Хорн, доктор медицины
Хорн, доктор медицины - Дата проверки: 07/2021
- Дата обновления: 24.08.2021
- Дифтерия (D) может привести к затрудненному дыханию, сердечной недостаточности, параличу или смерти.
- Столбняк (T) вызывает болезненное ригидность мышц. Столбняк может привести к серьезным проблемам со здоровьем, включая неспособность открыть рот, проблемы с глотанием и дыханием или смерть.
- Коклюш (aP) , также известный как «коклюш», может вызывать неконтролируемый, сильный кашель, который затрудняет дыхание, прием пищи или питье.
 Коклюш может быть чрезвычайно серьезным, особенно у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение головного мозга или смерть. У подростков и взрослых это может привести к потере веса, потере контроля над мочевым пузырем, потере сознания и переломам ребер из-за сильного кашля.
Коклюш может быть чрезвычайно серьезным, особенно у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение головного мозга или смерть. У подростков и взрослых это может привести к потере веса, потере контроля над мочевым пузырем, потере сознания и переломам ребер из-за сильного кашля. - 2 месяца
- 4 месяца
- 6 месяцев
- 15-18 месяцев
- 4-6 лет
4 DTaP
16 вводится как отдельная вакцина или как часть комбинированной вакцины (тип вакцины, в которой более одной вакцины объединены в одну инъекцию).
DTaP можно вводить одновременно с другими вакцинами.
Поговорите со своим поставщиком медицинских услуг
Сообщите своему поставщику вакцин, если человек, получающий вакцину:
- У него была аллергическая реакция после предыдущей дозы любой вакцины, защищающей от столбняка, дифтерии или коклюша , или имеет тяжелые, опасные для жизни аллергии
- Имеет кому, снижение уровня сознания или длительные судороги в течение 7 дней после предыдущей дозы любой вакцины против коклюша (АКДС или АКДС)
- Имеет судорог или другое заболевание нервной системы
- Когда-либо страдал Синдромом Гийена-Барре (также называемым «СГБ»).

- У вас была сильная боль или отек после предыдущей дозы любой вакцины, защищающей от столбняка или дифтерии
В некоторых случаях лечащий врач вашего ребенка может принять решение отложить вакцинацию АКДС до следующего визита.
Дети с легкими заболеваниями, такими как простуда, могут быть вакцинированы. Детям со средним или тяжелым заболеванием обычно следует подождать, пока они не выздоровеют, прежде чем делать вакцину DTaP.
Лечащий врач вашего ребенка может предоставить вам дополнительную информацию.
Риск реакции на вакцину
- Болезненность или отек в месте укола, лихорадка, нервозность, чувство усталости, потеря аппетита и рвота иногда возникают после вакцинации DTaP.
- Более серьезные реакции, такие как судороги, непрекращающийся плач в течение 3 часов и более или высокая температура (более 105°F) после прививки DTaP случаются гораздо реже. В редких случаях за вакцинацией следует отек всей руки или ноги, особенно у детей старшего возраста, когда они получают четвертую или пятую дозу.

Как и в случае с любым лекарством, вероятность того, что вакцина вызовет серьезную аллергическую реакцию, другие серьезные травмы или смерть, очень мала.
Что делать, если возникла серьезная проблема?
Аллергическая реакция может возникнуть после того, как вакцинированный человек покинет клинику. Если вы видите признаки тяжелой аллергической реакции (крапивница, отек лица и горла, затрудненное дыхание, учащенное сердцебиение, головокружение или слабость), позвоните по телефону 9-1-1 и доставьте человека в ближайшую больницу.
Если вас беспокоят другие симптомы, позвоните своему врачу.
О побочных реакциях следует сообщать в Систему отчетности о побочных эффектах вакцин (VAERS). Обычно этот отчет подает ваш лечащий врач, или вы можете сделать это самостоятельно. Посетите веб-сайт VAERS по адресу vaers.hhs.gov или позвоните по телефону 1-800-822-7967 . VAERS предназначен только для сообщения о реакциях, и сотрудники VAERS не дают медицинских консультаций
Национальная программа компенсации травм, вызванных вакцинами
Национальная программа компенсации травм, вызванных вакцинами (VICP), — это федеральная программа, созданная для компенсации людям, которые могут быть повреждены некоторыми вакцинами.
 Претензии в отношении предполагаемых травм или смерти в результате вакцинации имеют срок подачи, который может составлять всего два года. Посетите веб-сайт VICP по адресу www.hrsa.gov/vaccinecompensation или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о подаче заявления.
Претензии в отношении предполагаемых травм или смерти в результате вакцинации имеют срок подачи, который может составлять всего два года. Посетите веб-сайт VICP по адресу www.hrsa.gov/vaccinecompensation или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о подаче заявления.Как я могу узнать больше?
- Обратитесь к своему лечащему врачу
- Позвоните в местный или государственный отдел здравоохранения
- Посетите веб-сайт Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA) для получения вкладышей в упаковки вакцин и дополнительной информации по адресу www.fda.gov/vaccines-blood-biologics/vaccines.
Свяжитесь с Центрами по контролю и профилактике заболеваний (CDC):
- Позвоните по телефону 1-800-232-4636 ( 1-800-CDC-INFO ) или
- Посетите веб-сайт CDC по адресу www.CDCdc. правительство/вакцины

1 900 после выстрела и вообще быстро проходят.Если у вашего ребенка когда-либо были судороги по любой причине, важно контролировать лихорадку. Использование болеутоляющего средства без аспирина в течение 24 часов после укола может помочь контролировать лихорадку и облегчить боль. Не давайте аспирин ребенку младше 18 лет от лихорадки. Аспирин может вызвать очень серьезное опасное для жизни заболевание, называемое синдромом Рея, которое может привести к повреждению головного мозга и печени.
Своевременное проведение прививок может защитить не только вас и ваших детей от серьезной болезни, но и ваше общество.
Бустер 3-в-1 для подростков. Часто задаваемые вопросы — NHS
Найдите ответы на наиболее часто задаваемые вопросы о бустере 3-в-1 для подростков.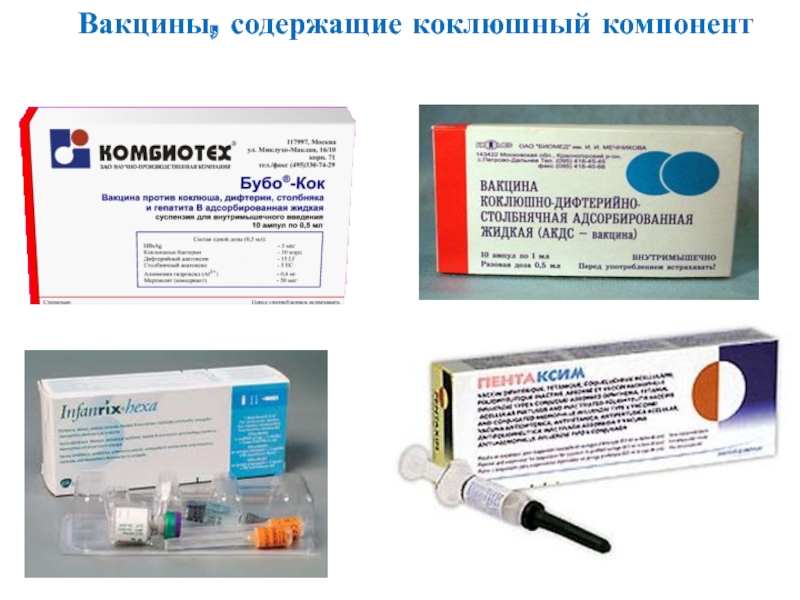
Часто задаваемые вопросы
Кто должен пройти вакцинацию?
Подростковая бустерная вакцина 3-в-1 обычно предлагается в NHS всем молодым людям в возрасте 14 лет (9-й учебный год).
Как дается подростковый бустер 3-в-1?
Вводится в мышцу плеча.
Если в детстве мне сделали прививку от столбняка, дифтерии и полиомиелита, есть ли у меня защита?
У вас будет некоторая защита, но ревакцинация укрепит ее и поможет защитить вас еще на многие годы.
Могу ли я заразиться полиомиелитом из полиомиелитной части этой вакцины?
Бустерная вакцина для подростков содержит мертвый (инактивированный) вирус полиомиелита, который не может вызывать полиомиелит.
Сколько бустеров мне нужно иметь?
В общей сложности вам потребуется 5 доз вакцин против столбняка, дифтерии и полиомиелита в детстве. Это создаст и поддержит собственный иммунитет вашего организма против этих инфекций и защитит вас от болезней.
Это создаст и поддержит собственный иммунитет вашего организма против этих инфекций и защитит вас от болезней.
Вы получаете первые 3 дозы вакцины 6-в-1 в младенчестве.Четвертая доза вводится примерно в возрасте 3 лет в качестве дошкольной бустерной вакцины 4-в-1, а 5-я и последняя доза — это подростковая бустерная доза 3-в-1, которую вводят в возрасте 14 лет (9-й учебный год).
Дополнительный усилитель обычно требуется только перед поездкой в некоторые страны или в случае травмы определенного типа.
Если вы считаете, что пропустили какую-либо из своих доз, поговорите с врачом, медсестрой или школьной медсестрой.
Каковы наиболее распространенные побочные эффекты бустера 3-в-1 для подростков?
Наиболее частым побочным эффектом подросткового бустера 3-в-1 является отек, болезненность и покраснение в месте инъекции.Но это обычно легкое и быстро проходит.
Подробнее о возможных побочных эффектах подростковой бустерной вакцины 3-в-1
Кому не следует вводить подростковую бустерную вакцину 3-в-1?
Очень немногие молодые люди не могут получить ревакцинацию.
Не делайте бустерную прививку 3-в-1 для подростков, если у вас была тяжелая аллергическая реакция (анафилаксия) на предыдущую дозу или ингредиент вакцины.
Если у вас жар, отложите вакцинацию до тех пор, пока вам не станет лучше.Это делается для того, чтобы любые симптомы уже имеющегося заболевания нельзя было спутать с побочной реакцией на вакцину.
Должен ли я делать какие-либо другие прививки одновременно с ревакцинацией подростков?
Возможно, вам предложат вакцину MenACWY одновременно с вакциной 3-в-1.
Это также хорошая возможность уточнить у врача или медсестры, сделаны ли все остальные прививки, например MMR.
Если нет, вы можете сделать эти другие плановые детские прививки одновременно с подростковой бустерной вакциной 3-в-1.
Для получения дополнительной информации посетите страницу графика прививок NHS
Узнайте больше о прививках для молодежи
Что содержит бустер для подростков 3-в-1?
Это так называемая комбинированная вакцина, содержащая:
Подробнее об ингредиентах вакцины
Что делать, если я плохо себя чувствую после прививки подросткам?
Если у вас после иммунизации поднялась температура, примите парацетамол или ибупрофен.
Если после второй дозы обезболивающего у вас по-прежнему высокая температура, обратитесь к врачу общей практики или позвоните в NHS 111.
Не принимайте лекарства, содержащие аспирин , если вам меньше 16 лет.
Хронология | История вакцин
Дифтерия: чума среди детей
Когда-то дифтерия была основной причиной болезней и смерти детей.В 1921 году в Соединенных Штатах было зарегистрировано 206 000 случаев дифтерии, в результате которых погибло 15 520 человек. Смертность от дифтерии колеблется от 20% для лиц моложе пяти лет и старше 40 лет до 5-10% для лиц в возрасте 5-40 лет. Уровень смертности, вероятно, был выше до 20 90 259 го 90 260 века. Дифтерия была третьей основной причиной смерти детей в Англии и Уэльсе в 1930-х годах. [1]
С момента введения эффективной иммунизации, начиная с 1920-х годов, заболеваемость дифтерией резко снизилась в Соединенных Штатах и других странах, где широко проводится вакцинация. В период с 2004 по 2008 год в США не было зарегистрировано ни одного случая дифтерии. Однако болезнь продолжает играть глобальную роль. В 2007 г. было зарегистрировано 4 190 случаев дифтерии, что, вероятно, занижает фактическое число случаев. [2]
В период с 2004 по 2008 год в США не было зарегистрировано ни одного случая дифтерии. Однако болезнь продолжает играть глобальную роль. В 2007 г. было зарегистрировано 4 190 случаев дифтерии, что, вероятно, занижает фактическое число случаев. [2]
Передача и симптомы
Дифтерия передается от человека к человеку, как правило, воздушно-капельным путем. Инфекцию вызывают бактерии, называемые Corynebacterium diphtheriae. Инфицированный человек, если его не лечить антибиотиками, заразен в течение двух-трех недель. Симптомы включают боль в горле, потерю аппетита и лихорадку. Однако наиболее заметной особенностью дифтерийной инфекции является образование густого серого вещества, называемого псевдомембраной, над тканями носа, миндалинами, гортанью и/или глоткой.
Псевдомембрана образуется из продуктов жизнедеятельности и белков, вызванных токсином, выделяемым бактериями. Псевдомембрана прилипает к тканям и может препятствовать дыханию. Сам токсин может попасть в сердце, мышцы, почки и печень, где он может временно или навсегда повредить эти органы.
Сам токсин может попасть в сердце, мышцы, почки и печень, где он может временно или навсегда повредить эти органы.
Осложнения
Осложнения дифтерии могут включать миокардит (поражение сердечной мышцы), неврит (воспаление нервов, которое может способствовать повреждению нервов, параличу, дыхательной недостаточности и пневмонии), обструкцию дыхательных путей и инфекцию уха.
Лечение
Лечение дифтерии сегодня включает использование антибиотиков для уничтожения дифтерийных бактерий плюс антитоксин для нейтрализации токсинов, выделяемых бактериями.Больных дифтерией обычно держат в изоляции до тех пор, пока они не перестанут быть способными заражать других, обычно примерно через 48 часов после начала лечения антибиотиками.
Профилактика
Текущий график иммунизации детей от дифтерии в США включает пять прививок дифтерийным анатоксином в возрасте до шести лет, а также одну бустерную дозу для подростков. (Токсоиды представляют собой токсины, модифицированные таким образом, чтобы вызывать реакцию антител, но не способные вызывать заболевание.) Все прививки от дифтерии детям вводятся путем однократной инъекции в сочетании со столбнячным анатоксином и вакциной против коклюша (известной как АКДС или АКДС).Взрослые получают дифтерийный анатоксин в сочетании с ревакцинацией столбнячным анатоксином, которую рекомендуется проводить каждые десять лет. Продукт для взрослых может защитить от столбняка и дифтерии (вакцина, известная как Td) или от всех трех болезней (вакцина, известная как Tdap).
(Токсоиды представляют собой токсины, модифицированные таким образом, чтобы вызывать реакцию антител, но не способные вызывать заболевание.) Все прививки от дифтерии детям вводятся путем однократной инъекции в сочетании со столбнячным анатоксином и вакциной против коклюша (известной как АКДС или АКДС).Взрослые получают дифтерийный анатоксин в сочетании с ревакцинацией столбнячным анатоксином, которую рекомендуется проводить каждые десять лет. Продукт для взрослых может защитить от столбняка и дифтерии (вакцина, известная как Td) или от всех трех болезней (вакцина, известная как Tdap).
Ранняя вакцинация против дифтерии, столбняка и коклюша связана с более высокой смертностью женщин и отсутствием различий в смертности мужчин в группе детей с низкой массой тела при рождении: обсервационное исследование в рамках рандомизированного исследования
Введение
Десять лет назад мы сообщали, что вакцины против бациллы Кальметта-Герена (БЦЖ) и дифтерийно-столбнячно-коклюшной (АКДС) неожиданно оказали противоположное влияние на выживаемость детей в Гвинее-Бисау. 1,2 БЦЖ была связана со снижением смертности на 45% в течение следующих 6 месяцев, тогда как ранняя АКДС была связана с увеличением смертности на 84%. Негативное воздействие АКДС было наиболее сильным для девочек.2 В ответ ВОЗ спонсировала несколько групп для повторного анализа существующих данных, но все они по-прежнему сообщали, что АКДС оказывает значительное положительное воздействие.3,–,8 Напротив, мы продолжали находить негативные последствия для АКДС для девочек в Гамбии9, Сенегале10, Гане11, Судане12, Конго12 и Малави13
1,2 БЦЖ была связана со снижением смертности на 45% в течение следующих 6 месяцев, тогда как ранняя АКДС была связана с увеличением смертности на 84%. Негативное воздействие АКДС было наиболее сильным для девочек.2 В ответ ВОЗ спонсировала несколько групп для повторного анализа существующих данных, но все они по-прежнему сообщали, что АКДС оказывает значительное положительное воздействие.3,–,8 Напротив, мы продолжали находить негативные последствия для АКДС для девочек в Гамбии9, Сенегале10, Гане11, Судане12, Конго12 и Малави13
Что уже известно по этой теме
Что добавляет это исследование
За этими противоречивыми результатами стоят методологические и контекстуальные проблемы. Во-первых, мы использовали ориентировочный подход: дети были включены в анализ выживаемости с даты, когда была видна карта вакцинации.14 В большинстве исследований, спонсируемых ВОЗ, использовался подход ретроспективного обновления: дети были включены в анализ выживаемости с даты вакцинации, установленной ретроспективно. 3,–,8 Это приводит к систематической ошибке выживания; если информация о выживших детях лучше, чем об умерших детях, то умершие вакцинированные дети будут ошибочно классифицированы как невакцинированные, что преувеличивает благотворное влияние вакцин. и АКДС в 6 недель. Однако в большинстве исследований, спонсируемых ВОЗ, две трети или более получали БЦЖ и АКДС одновременно.3,4,6,7
3,–,8 Это приводит к систематической ошибке выживания; если информация о выживших детях лучше, чем об умерших детях, то умершие вакцинированные дети будут ошибочно классифицированы как невакцинированные, что преувеличивает благотворное влияние вакцин. и АКДС в 6 недель. Однако в большинстве исследований, спонсируемых ВОЗ, две трети или более получали БЦЖ и АКДС одновременно.3,4,6,7
Необходимо устранить неопределенность, вызванную противоречивыми результатами DTP.Ранее мы выдвинули гипотезу о том, что вакцинация АКДС связана со значительно более высокой смертностью среди девочек.
Методы
Настройка
Проект Bandim Health Project (BHP) в Гвинее-Бисау управляет системой наблюдения за здоровьем и демографией в столице, охватывающей около 102 000 человек, около 30% населения столицы и 6% населения страны.Детей в возрасте до 3 лет посещают каждые 3 месяца для сбора информации о грудном вскармливании, госпитализации, статусе вакцинации, фоновых факторах и выживаемости.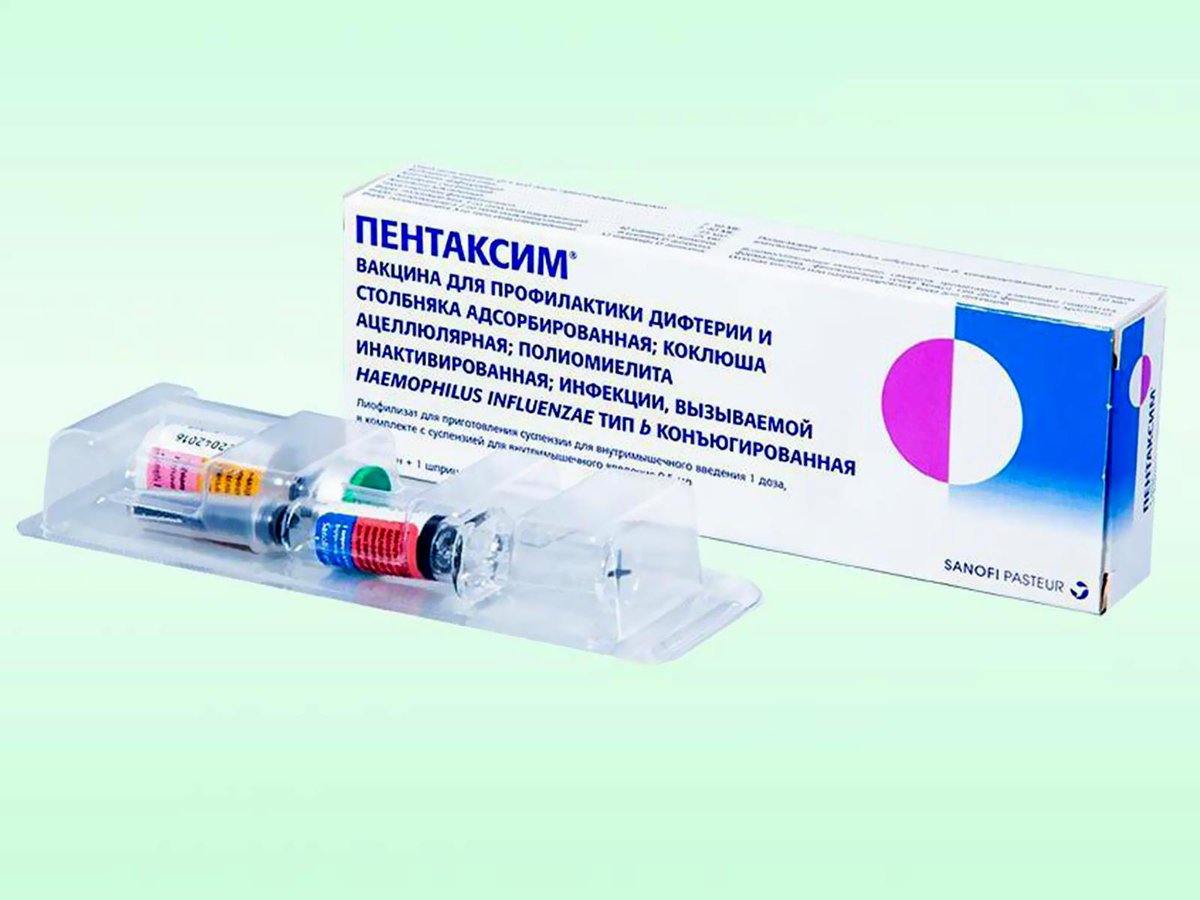 Кроме того, BHP регистрирует все роды в родильном отделении в Бисау, а маловесных младенцев и их матерей отвозят домой, чтобы облегчить последующее наблюдение.
Кроме того, BHP регистрирует все роды в родильном отделении в Бисау, а маловесных младенцев и их матерей отвозят домой, чтобы облегчить последующее наблюдение.
LBW когорта
БЦЖ не вводится при рождении маловесным детям. Когорта LBW была инициирована для изучения влияния БЦЖ при рождении и неонатального витамина А на младенческую смертность в рандомизированном исследовании (ClinicalTrials.gov NCT00146302 и ClinicalTrials.gov NCT00168610).17,18 Поскольку близнецы весят меньше, чем одноплодные, большая часть когорт LBW составляют близнецы. Детей LBW регистрировали в родильном отделении или при первом обращении в поликлинику после рождения. Мы использовали данные о плановых вакцинациях для изучения влияния АКДС на смертность между 2-месячными и 6-месячными визитами.
Информация о прививках
При каждом посещении измеряли массу тела, длину тела, окружность руки, окружность головы и окружность живота, а также проводили кожную туберкулиновую пробу.Важно, что также фиксировалось, видели ли карту прививок и отмечали все даты прививок. Прививки после 2-месячного визита не использовались в анализе выживаемости, так как это привело бы к систематической ошибке выживаемости. В общей сложности 13 детей получили вакцину против кори (КК) в возрасте 4,5–5 месяцев в рамках испытания вакцины против ранней КК19. Мы также попросили предъявить карты прививок умерших детей.
Прививки после 2-месячного визита не использовались в анализе выживаемости, так как это привело бы к систематической ошибке выживаемости. В общей сложности 13 детей получили вакцину против кори (КК) в возрасте 4,5–5 месяцев в рамках испытания вакцины против ранней КК19. Мы также попросили предъявить карты прививок умерших детей.
Детская смертность
Примерно через 3 месяца после смерти клиницист провел вербальное вскрытие и поставил вероятный диагноз.
Статистический анализ
Основным результатом было влияние ранней АКДС (да/нет) на смертность, проанализированное в модели пропорциональных рисков Кокса с возрастом в качестве основного времени. Детей ввозили в возрасте 2 месяцев и сопровождали до момента смерти, вакцинации против кори, миграции или визита в возрасте 6 месяцев, в зависимости от того, что наступит раньше. Мы скорректировали возможную зависимость продолжительности жизни близнецов путем расчета стандартных ошибок, которые учитывают внутриблизнецовую корреляцию (надежные стандартные ошибки и 95% доверительные интервалы), поскольку 22% детей были близнецами.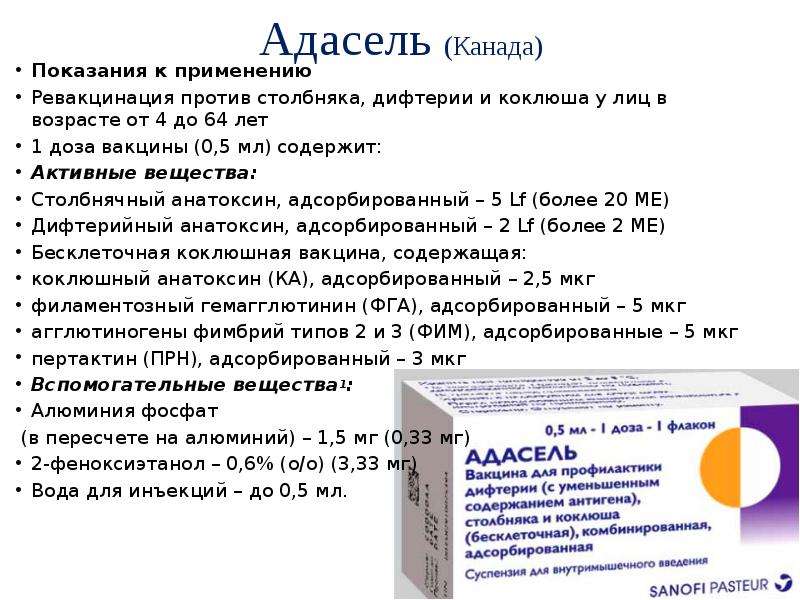 Мы провели вторичный анализ, в котором дети наблюдались до 9-месячного возраста, возраста плановой вакцинации против кори; этот анализ менее надежен, потому что дата смерти была собрана несколькими месяцами позже, и некоторые дети могли быть вакцинированы против кори до 9 месяцев без нашего ведома.
Мы провели вторичный анализ, в котором дети наблюдались до 9-месячного возраста, возраста плановой вакцинации против кори; этот анализ менее надежен, потому что дата смерти была собрана несколькими месяцами позже, и некоторые дети могли быть вакцинированы против кори до 9 месяцев без нашего ведома.
Рандомизация в группу БЦЖ при рождении или позднее повлияла на последовательность вакцинации, поэтому все анализы были скорректированы для группы БЦЖ. Результаты представлены в виде коэффициентов смертности (DRR) с 95% ДИ.Предположение о пропорциональности в модели Кокса было проверено с использованием остатков Шенфельда (p>0,20, как для половых эффектов DTP с поправкой на руку BCG, так и на окружность середины плеча (MUAC)). Эффекты антропометрических индексов моделировались как количественные переменные, выражающие изменение смертности на единицу прироста индекса. Мы проверили логарифмическую линейность количественных переменных (например, веса) с использованием квадратичного коэффициента. Мы использовали «тест на однородность», чтобы представить тест на отсутствие взаимодействия.Метод Каплана-Мейера использовался для построения грубых кумулятивных кривых смертности. Мы оценивали пищевой статус по антропометрическим измерениям. Мы рассчитали z-показатели массы тела к возрасту и z-показатели роста к возрасту, используя стандарты роста детей ВОЗ (http://www.who.int/childgrowth/software/). В z-показателе массы тела к росту (WHZ) было слишком много пропущенных значений (N=29), поскольку программа не вычисляет баллы для детей ростом менее 45 см. Поэтому результаты для WHZ не представлены. Пищевой статус влиял на время до вакцинации АКДС, и поэтому мы контролировали эффект вакцины для здоровья путем поправки на антропометрические измерения.
Мы использовали «тест на однородность», чтобы представить тест на отсутствие взаимодействия.Метод Каплана-Мейера использовался для построения грубых кумулятивных кривых смертности. Мы оценивали пищевой статус по антропометрическим измерениям. Мы рассчитали z-показатели массы тела к возрасту и z-показатели роста к возрасту, используя стандарты роста детей ВОЗ (http://www.who.int/childgrowth/software/). В z-показателе массы тела к росту (WHZ) было слишком много пропущенных значений (N=29), поскольку программа не вычисляет баллы для детей ростом менее 45 см. Поэтому результаты для WHZ не представлены. Пищевой статус влиял на время до вакцинации АКДС, и поэтому мы контролировали эффект вакцины для здоровья путем поправки на антропометрические измерения.
Результаты
Когорта LBW
Последующее наблюдение в когорте LBW показано на рисунке 1. В целом, 1855 детей наблюдались дома во время 2-месячного визита, и их средний возраст составлял 65 дней. Удалось увидеть карты вакцинации 1830 детей (99%), и только эти дети были включены в анализ влияния АКДС на выживаемость (рис. 1).
1).
Профиль исследования. вакцина БЦЖ, бацилла Кальметта-Герена; АКДС, дифтерийно-столбнячно-коклюшная вакцина.
Статус вакцинации АКДС
Было 618 (34%) непривитых АКДС детей в возрасте 2 месяцев, названных в настоящем анализе группой отсроченной АКДС. Среди 1212 детей, вакцинированных АКДС, средний возраст вакцинации составил 51 день для обоих полов. Медиана интервала между датой вакцинации БЦЖ и вакцинацией АКДС составила 46 дней (25–75 процентилей: 44–51 день) в группе, получавшей БЦЖ при рождении, тогда как он составлял 0 дней (25–75 процентилей: 0–19 дней) в отсроченная рука БЦЖ. В группе отсроченной БЦЖ 38% (159/421) получали БЦЖ до АКДС, 53% (225/421) БЦЖ и АКДС одновременно и 9% (37/421) БЦЖ после АКДС.Группа отсроченной АКДС имела значительно более низкие антропометрические показатели (табл. 1), что позволяет предположить, что наиболее здоровые дети получали АКДС в раннем возрасте.
Таблицы 1Показатели здоровья детей, вакцинированных и не вакцинированных АКДС, при посещении через 2 месяца
Несколько переменных отличались между группами (таблица 2). Матери детей с отсроченной АКДС были моложе, меньше учились в школе, и у детей было больше близнецов. Меньше непривитых детей было в Бандыме, где детей активно призывают к вакцинации.Обычно все дети находятся на грудном вскармливании по крайней мере до 12-месячного возраста. Однако неправительственная организация, отвечающая за профилактику передачи ВИЧ от матери, рекомендовала инфицированным матерям не кормить грудью. Доля детей, не находящихся на грудном вскармливании, была одинаковой в обеих группах, что позволяет предположить, что доля ВИЧ-инфицированных матерей была одинаковой. Различия в состоянии здоровья и социально-экономических показателях были одинаковыми для мальчиков и девочек (данные не представлены).
Матери детей с отсроченной АКДС были моложе, меньше учились в школе, и у детей было больше близнецов. Меньше непривитых детей было в Бандыме, где детей активно призывают к вакцинации.Обычно все дети находятся на грудном вскармливании по крайней мере до 12-месячного возраста. Однако неправительственная организация, отвечающая за профилактику передачи ВИЧ от матери, рекомендовала инфицированным матерям не кормить грудью. Доля детей, не находящихся на грудном вскармливании, была одинаковой в обеих группах, что позволяет предположить, что доля ВИЧ-инфицированных матерей была одинаковой. Различия в состоянии здоровья и социально-экономических показателях были одинаковыми для мальчиков и девочек (данные не представлены).
Фоновые факторы для детей, вакцинированных и не вакцинированных АКДС
Прививки в возрасте от 2 до 6 месяцев
Частота вакцинации АКДС между визитами через 2 и 6 месяцев была выше в группе ранней АКДС (1040 прививок на 43 672 дня наблюдения), чем в группе отсроченной АКДС (379 вакцинаций на 42 771 день наблюдения), возраст — скорректированный коэффициент заболеваемости (IRR) равен 2.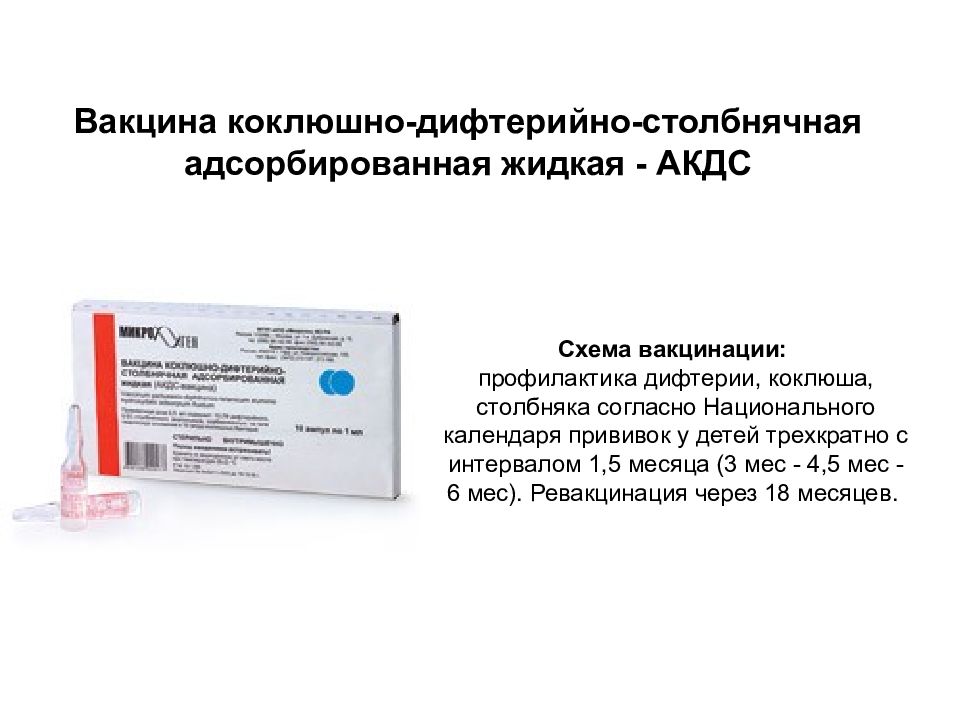 28 (95% ДИ от 2,01 до 2,60). Картина была одинаковой для мальчиков (IRR 2,42; 95% ДИ от 2,01 до 2,91) и девочек (IRR 2,18; 95% ДИ от 1,85 до 2,58). Среди непривитых АКДС детей, осмотренных во время 6-месячного визита, 69% (323/471) получили АКДС, средний возраст составляет 99 дней (25–75 квартили: 78–133). Из 16 первоначально не вакцинированных АКДС детей (пять девочек, 11 мальчиков), умерших в возрасте от 2 до 6 месяцев, по крайней мере пятеро (три девочки, два мальчика) получили АКДС перед смертью.
28 (95% ДИ от 2,01 до 2,60). Картина была одинаковой для мальчиков (IRR 2,42; 95% ДИ от 2,01 до 2,91) и девочек (IRR 2,18; 95% ДИ от 1,85 до 2,58). Среди непривитых АКДС детей, осмотренных во время 6-месячного визита, 69% (323/471) получили АКДС, средний возраст составляет 99 дней (25–75 квартили: 78–133). Из 16 первоначально не вакцинированных АКДС детей (пять девочек, 11 мальчиков), умерших в возрасте от 2 до 6 месяцев, по крайней мере пятеро (три девочки, два мальчика) получили АКДС перед смертью.
Смертность
К 6-месячному посещению умерло 50 детей (2.7%) (рис. 1). Эффект АКДС (таблица 3) достоверно различался у девочек и мальчиков (рисунок 2). DRR для ранней и отсроченной вакцинации АКДС составил 2,45 (95% ДИ от 0,93 до 6,45) для девочек и 0,53 (95% ДИ от 0,23 до 1,20) для мальчиков (p = 0,018, критерий гомогенности), что свидетельствует об отрицательном эффекте для девочек и защитный эффект для мальчиков. Мы провели дополнительный анализ, контролируя здоровье и социально-экономические показатели в таблицах 1 и 2, включая массу тела при рождении, район исследования, пол, близнецов, порядок рождения, статус грудного вскармливания, MUAC, консультации, материнский MUAC, возраст матери, этническую группу, родство матери. школьное образование, проживание с отцом, рандомизация на БЦЖ и рандомизацию на витамин А.В этом анализе, за исключением 152 детей и четырех смертей из-за отсутствия наблюдений, DRR для вакцинированных АКДС по сравнению с группой с отсроченной АКДС составил 2,55 (95% ДИ от 0,92 до 7,11) для девочек и 0,36 (95% ДИ от 0,14 до 0,89) для мальчиков (p =0,004). АКДС оказывала сходное воздействие на детей, получавших витамин А при рождении, и детей, не получавших его18. В группе ранней вакцинации АКДС возраст на момент вакцинации или время между вакцинацией АКДС и двухмесячным визитом не влияли на последующую смертность (данные не представлены). . Вербальная аутопсия не выявила серьезных различий в причинах смерти между полами или вакцинированными группами (см. дополнительную таблицу в приложении).
школьное образование, проживание с отцом, рандомизация на БЦЖ и рандомизацию на витамин А.В этом анализе, за исключением 152 детей и четырех смертей из-за отсутствия наблюдений, DRR для вакцинированных АКДС по сравнению с группой с отсроченной АКДС составил 2,55 (95% ДИ от 0,92 до 7,11) для девочек и 0,36 (95% ДИ от 0,14 до 0,89) для мальчиков (p =0,004). АКДС оказывала сходное воздействие на детей, получавших витамин А при рождении, и детей, не получавших его18. В группе ранней вакцинации АКДС возраст на момент вакцинации или время между вакцинацией АКДС и двухмесячным визитом не влияли на последующую смертность (данные не представлены). . Вербальная аутопсия не выявила серьезных различий в причинах смерти между полами или вакцинированными группами (см. дополнительную таблицу в приложении).
Кривые накопленной смертности для вакцинированных и еще не вакцинированных АКДС детей в возрасте 2 месяцев для девочек и мальчиков. Поскольку 1% детей посещали 2-месячный визит после 3-месячного возраста, число детей, подвергающихся риску, увеличивалось между 3-м и 4-месячным возрастом. АКДС, дифтерийно-столбнячно-коклюшная вакцина.
АКДС, дифтерийно-столбнячно-коклюшная вакцина.
DRR в возрасте от 2 до 6 месяцев в зависимости от исходного прививочного статуса и пола
Мы скорректировали состояние питания, чтобы контролировать эффект здоровых вакцинированных (таблица 3).В множественном регрессионном анализе Кокса MUAC был основным определяющим фактором, хотя все антропометрические показатели были сильно связаны со смертностью, если MUAC не был включен. Скорректированный на MUAC при посещении через 2 месяца, DRR для группы ранней и отсроченной АКДС составил 2,62 (95% ДИ от 1,34 до 5,09), 5,68 (95% ДИ от 1,83 до 17,7) для девочек и 1,29 (95% ДИ от 0,56 до 2,97) для мальчиков (табл. 3) (р=0,023, критерий однородности). При наблюдении до 9-месячного возраста DRR составил 4,46 (95% ДИ от 1,55 до 12,8) для девочек и 1.28 (95% ДИ от 0,61 до 2,68) для мальчиков (р=0,043). Корректировка z-показателей массы тела к возрасту дала практически аналогичные результаты: DRR составил 5,37 (95% ДИ от 1,71 до 16,9) для девочек и 1,16 (95% ДИ от 0,50 до 2,72) для мальчиков (p = 0,019). С поправкой на z-значения роста и возраста DRR составил 3,26 (95% ДИ от 1,17 до 9,07) для девочек и 0,75 (95% ДИ от 0,33 до 1,69) для мальчиков (р = 0,022).
С поправкой на z-значения роста и возраста DRR составил 3,26 (95% ДИ от 1,17 до 9,07) для девочек и 0,75 (95% ДИ от 0,33 до 1,69) для мальчиков (р = 0,022).
Отрицательный эффект для девочек был одинаковым независимо от того, были ли они вакцинированы АКДС незадолго до 2-месячного визита или ранее: СРБ равнялся 5.79 (95% ДИ от 1,39 до 24,2) для тех, кто был вакцинирован в течение 7 дней, и 6,25 (95% ДИ от 1,87 до 20,0) для тех, кто был вакцинирован в течение 14 дней после 2-месячного визита.
Отрицательный эффект АКДС был сильнее в группе БЦЖ (СРД 4,33; 95% ДИ от 1,54 до 12,2), чем в группе отсроченной БЦЖ (СРД 1,71; 95% ДИ 0,73–4,01) (р=0,147) (таблица 3). Отрицательный эффект у девочек наблюдался как в группе БЦЖ (СРД 7,18; 95% ДИ от 1,53 до 33,7), так и в группе отсроченной БЦЖ (СРД 4,26; 95% ДИ 0,96–18,9).
Пищевой статус умерших детей
У мальчиков все индексы питания при посещении через 2 месяца были достоверно связаны со смертностью между посещениями через 2 и 6 месяцев (таблица 4). Однако у девочек большинство этих показателей не были достоверно связаны со смертностью (табл. 4). Для всех семи индексов питания связь значимо отличалась у мальчиков и девочек (тесты однородности). Для мальчиков эффект был одинаковым в группах ранней и отсроченной АКДС; для девочек картина могла быть оценена только для группы ранней АКДС, поскольку в группе отсроченной АКДС было слишком мало смертей.
Однако у девочек большинство этих показателей не были достоверно связаны со смертностью (табл. 4). Для всех семи индексов питания связь значимо отличалась у мальчиков и девочек (тесты однородности). Для мальчиков эффект был одинаковым в группах ранней и отсроченной АКДС; для девочек картина могла быть оценена только для группы ранней АКДС, поскольку в группе отсроченной АКДС было слишком мало смертей.
Различия в статусе питания между умершими и выжившими детьми в зависимости от пола
Обсуждение
Основные наблюдения
Во-первых, систематическая ошибка отбора в пользу вакцинации была очень сильной: более здоровые дети получали АКДС раньше.Во-вторых, АКДС ассоциировалось со значительно разным влиянием на смертность мальчиков и девочек как при грубом, так и при скорректированном анализе. В-третьих, в скорректированном анализе у девочек, вакцинированных АКДС, смертность была значительно выше, чем у девочек в группе отсроченной АКДС. В-четвертых, негативный эффект ранней АКДС был наиболее выражен у детей, рандомизированных по календарю ВОЗ прививки БЦЖ при рождении, а затем АКДС через 6–7 нед. В-пятых, состояние питания не оказывало или имело ограниченное влияние на выживаемость девочек, в то время как связь с выживанием была очень сильной у мальчиков.
В-пятых, состояние питания не оказывало или имело ограниченное влияние на выживаемость девочек, в то время как связь с выживанием была очень сильной у мальчиков.
Сильные и слабые стороны
Мы решили методологические проблемы, обнаруженные в предыдущих исследованиях АКДС.14,15,20,21 Во-первых, классификация как «невакцинированные» была основана на чтении карты прививок и не включала детей, у которых «не было информации».15 Во-вторых, ограничение анализ 2–6-месячных или 2–9-месячных периодов делает маловероятным, что результаты были искажены последующей вакцинацией против кори. В-третьих, последующее наблюдение было очень хорошим для высокомобильного городского населения. В-четвертых, мы могли контролировать многие показатели питания, здоровья и социально-экономические показатели.
Эффект ранней АКДС не зависел от сроков вакцинации АКДС. Мы сосредоточились на 2–6-месячном периоде, для которого качество данных было бы наилучшим, но отрицательный эффект оставался прежним до 9-месячного возраста, когда дети получали МВ. Только половина детей следовали схеме ВОЗ прививки БЦЖ при рождении и АКДС позже. Поскольку в этой группе наблюдался наиболее сильный негативный эффект, возможно, мы недооценили негативный эффект АКДС.
Только половина детей следовали схеме ВОЗ прививки БЦЖ при рождении и АКДС позже. Поскольку в этой группе наблюдался наиболее сильный негативный эффект, возможно, мы недооценили негативный эффект АКДС.
Интерпретация
Сравнение последующей смертности детей, вакцинированных АКДС, и детей, не вакцинированных АКДС, при посещении через 2 месяца не эквивалентно тестированию вакцинации АКДС по сравнению с отсутствием вакцинации АКДС, поскольку более двух третей невакцинированных детей получили АКДС во время последующего наблюдения.Однако это сравнение измеряет эффект ранней вакцинации АКДС. Поскольку наиболее здоровые дети были привиты в раннем возрасте, у детей, привитых АКДС, должна была быть более низкая смертность, чем в группе отсроченной АКДС. Было высказано предположение, что больные дети приходят в медицинский центр для лечения и одновременно проходят вакцинацию АКДС, и это может объяснить, почему вакцинация АКДС связана с повышенной смертностью.4,22 В Бисау это не так. Дети приезжают в поликлинику либо на лечение, либо на вакцинацию.
Дети приезжают в поликлинику либо на лечение, либо на вакцинацию.
Необработанный и скорректированный анализы дали аналогичные результаты. Мы не видим систематической ошибки отбора, которая могла бы объяснить, почему АКДС оказывает разное воздействие на мальчиков и девочек или более высокую смертность среди девочек, вакцинированных АКДС. Преференциальное отношение к полу не может объяснить эту закономерность. После прививки от кори у девочек смертность ниже, чем у мальчиков. Кроме того, в настоящем исследовании (таблица 3) смертность девочек была выше, чем у мальчиков среди детей, вакцинированных АКДС, но ниже, чем у мальчиков в группе отсроченной вакцинации АКДС. Избыточная смертность, связанная с АКДС, наблюдалась не только среди недоедающих девочек, подвергавшихся риску смерти.Таким образом, АКДС может нарушить регуляцию женской иммунной системы, что приведет к неэффективной борьбе с последующими неродственными инфекциями.23,24 Существует мало исследований иммунологических различий между мальчиками и девочками в ответ на вакцинацию. Женщины более склонны к Th3, чем мужчины, в моделях на животных25, а DTP стимулирует ответ Th3.26 В моделях на животных ответ Th3 дисфункционален.25,26 Кроме того, DTP может по-разному влиять на уровни ретинола27 и материнские антитела у мальчиков и девочек28, что делает девочек восприимчивыми к инфекциям ранее.29 Предыдущие исследования показывают, что негативное влияние АКДС относится ко всем основным типам смертельных детских инфекций в странах с низким уровнем дохода.30,31
Женщины более склонны к Th3, чем мужчины, в моделях на животных25, а DTP стимулирует ответ Th3.26 В моделях на животных ответ Th3 дисфункционален.25,26 Кроме того, DTP может по-разному влиять на уровни ретинола27 и материнские антитела у мальчиков и девочек28, что делает девочек восприимчивыми к инфекциям ранее.29 Предыдущие исследования показывают, что негативное влияние АКДС относится ко всем основным типам смертельных детских инфекций в странах с низким уровнем дохода.30,31
Согласованность с предыдущими исследованиями
Отрицательный эффект АКДС, обнаруженный в настоящем исследовании, подтверждает предыдущие отчеты. 36,37 Повышенная женская смертность после вакцины против кори с высоким титром (HTMV), которая привела к глобальному отказу от HTMV, была связана с введением АКДС после HTMV.35 Добавка витамина А усиливает негативное влияние АКДС на девочек.11,18,38,40 Кроме того, мы провели два рандомизированных испытания с введением живой вакцины вскоре после вакцинации АКДС, тем самым снизив воздействие АКДС как последней вакцинации. Во-первых, мы вводили ВВ через 4 месяца вскоре после АКДС341, а во-вторых, ревакцинацию БЦЖ после ревакцинации АКДС42. Эффект был положительным в обоих испытаниях. Следовательно, АКДС может индуцировать вредный иммунный профиль, который могут улучшить живые вакцины.
Во-первых, мы вводили ВВ через 4 месяца вскоре после АКДС341, а во-вторых, ревакцинацию БЦЖ после ревакцинации АКДС42. Эффект был положительным в обоих испытаниях. Следовательно, АКДС может индуцировать вредный иммунный профиль, который могут улучшить живые вакцины.
Последствия
Негативное влияние АКДС изучалось только в ситуациях коллективного иммунитета к коклюшу.Мало что известно о детской смертности от коклюша в эпоху до вакцинации в Африке. Только одно исследование в Кении оценивало воздействие коклюша: на ранней стадии программы вакцинации летальность составляла 1,3%, а коклюш был причиной 6% младенческой смертности.43 При увеличении смертности на 80–150% в обсервационных исследованиях1 ,15 ,32 ,33 и трехкратное снижение смертности в рандомизированных исследованиях с применением живой вакцины вскоре после вакцинации АКДС и, таким образом, снижение воздействия АКДС в качестве самой последней вакцинации41 ,42 иммунитет.
Несоответствие между фактическими данными и текущей политикой недопустимо. Глобальный консультативный комитет по безопасности вакцин указал, что он будет отслеживать неспецифические эффекты вакцин,44 но также заявил, что маловероятно наличие убедительных доказательств, полученных в результате обсервационных исследований. Официальной инициативы по урегулированию противоречий предпринято не было. Учитывая последствия негативных неспецифических эффектов АКДС для девочек, проведение рандомизированных контролируемых испытаний (РКИ) по отсрочке АКДС кажется оправданным.45 ,46 Рабочая группа по неспецифическим эффектам вакцин пришла к аналогичным выводам и отнесла РКИ АКДС к числу высокоприоритетных.47
Глобальный консультативный комитет по безопасности вакцин указал, что он будет отслеживать неспецифические эффекты вакцин,44 но также заявил, что маловероятно наличие убедительных доказательств, полученных в результате обсервационных исследований. Официальной инициативы по урегулированию противоречий предпринято не было. Учитывая последствия негативных неспецифических эффектов АКДС для девочек, проведение рандомизированных контролируемых испытаний (РКИ) по отсрочке АКДС кажется оправданным.45 ,46 Рабочая группа по неспецифическим эффектам вакцин пришла к аналогичным выводам и отнесла РКИ АКДС к числу высокоприоритетных.47
Вакцина против дифтерии — Lahey Health
Шолтен А
(Вакцина DTaP-дифтерия; вакцина Tdap-дифтерия)Что такое дифтерия?
Дифтерия является инфекция от определенных бактерий. Обычно поражает горло и нос. В серьезных случаях это может повлиять на нервную систему и сердце. Это может быть опасно для жизни.
Инфекция передается от человека к человеку контактным путем. В настоящее время это редкость в Соединенных Штатах. Это связано с широким распространением вакцин.
В настоящее время это редкость в Соединенных Штатах. Это связано с широким распространением вакцин.
Что такое вакцина против дифтерии?
Вакцина представляет собой неактивный токсин. Существуют различные вакцины против дифтерии. В том числе:
Вакцину вводят в мышцу.
Кто должен быть вакцинирован и когда?
DTap
Вакцину DTaP обычно вводят перед поступлением в школу. Вакцину советуют по телефону:
Тдап
Tdap рекомендуется детям в возрасте от 11 до 12 лет, перенесшим серию DTaP. Tdap также можно передать на:
Tdap также можно передать на:
Тд
Td вводится в качестве бустерной дозы каждые 10 лет.
График наверстывания
Обратитесь к врачу, если вы или ваш ребенок не были полностью вакцинированы.
Какие риски связаны с вакциной против дифтерии?
Все вакцины имеют определенный риск. Тем не менее, у большинства людей реакции отсутствуют или проявляются в легкой форме.
ДТаП
Легкие реакции могут включать:
Более серьезными реакциями являются судороги, непрекращающийся плач, лихорадка выше 105°F (40.6°C) или аллергическая реакция.
Очень редко могут возникать длительные судороги, поражение головного мозга и кома.
Тдап
Легкие реакции могут включать:
Более серьезные реакции включают лихорадку выше 102°F (38,9°C), сильный отек, сильную боль, кровотечение и покраснение руки в этом месте.
Тд
Легкие реакции могут включать:
Более серьезные реакции включают лихорадку выше 102°F (38,9°C), сильный отек, сильную боль, кровотечение и покраснение руки в этом месте.
Ацетаминофен может ослабить действие вакцины. Не используйте его, не посоветовавшись сначала с врачом. Некоторым детям это может понадобиться.
Ацетаминофен может ослабить действие вакцины. Не используйте его, не посоветовавшись сначала с врачом. Некоторым детям это может понадобиться.
Кто не должен быть вакцинирован?
Вакцина не рекомендуется тем, кто:
Прежде чем делать прививку, поговорите с врачом о текущем и прошлом состоянии здоровья.
Какими другими способами можно предотвратить дифтерию помимо вакцинации?
Профилактика зависит от получения вакцины. Это нужно делать быстро во время вспышки.
Это нужно делать быстро во время вспышки.
Что происходит в случае вспышки?
О подозрении на дифтерию необходимо немедленно сообщить должностным лицам системы здравоохранения.
Люди подвергаются риску, если у них был тесный контакт с инфицированным человеком. Им нужно:
Ссылки
Дифтерийный антитоксин.Сайт Центров по контролю и защите от болезней. Доступны на: https://www.cdc.gov/diphtheria/dat.html По состоянию на 24 августа 2021 г.
Дифтерия (DTaP, Tdap, Td). Сайт Коалиции действий по иммунизации. Доступны на: https://vaccineinformation.org/дифтерия/. По состоянию на 24 августа 2021 г.
Дифтерия. Веб-сайт EBSCO DynaMed. Доступно по адресу: https://www. dynamed.com/condition/diphtheria.По состоянию на 24 августа 2021 г.
dynamed.com/condition/diphtheria.По состоянию на 24 августа 2021 г.
Дифтерия. Сайт Nemours Kids Health. Доступны на: https://www.kidshealth.org/en/parents/diphtheria.html. По состоянию на 24 августа 2021 г.
Дифтерия, столбняк и коклюш ВИС. Сайт Центров по контролю и профилактике заболеваний. Доступны на: https://www.cdc.gov/vaccines/hcp/vis/vis-statements/dtap.html. По состоянию на 24 августа 2021 г.
Mazzilli S, Tavoschi L, et al.Вакцинация Tdap во время беременности для защиты новорожденных от коклюшной инфекции. Энн Иг. 2018;30(4):346-363.
Вакцина Tdap: веб-сайт Центров по контролю и профилактике заболеваний. Доступны на: https://www.cdc.gov/vaccines/hcp/vis/vis-statements/tdap.html. По состоянию на 24 августа 2021 г.
Информация о версии
Вакцины против дифтерии, столбняка и коклюша (АКДС) – что вам нужно знать Информация | Гора Синай
Зачем делать прививку?
Вакцина DTaP может предотвратить дифтерию , столбняк и коклюш .
Дифтерия и коклюш передаются от человека к человеку. Столбняк попадает в организм через порезы или раны.
Вакцина DTaP
DTaP предназначена только для детей младше 7 лет. Для детей старшего возраста, подростков и взрослых доступны различные вакцины против столбняка, дифтерии и коклюша (Tdap и Td).
Рекомендуется, чтобы дети получали 5 доз DTaP, обычно в следующем возрасте:





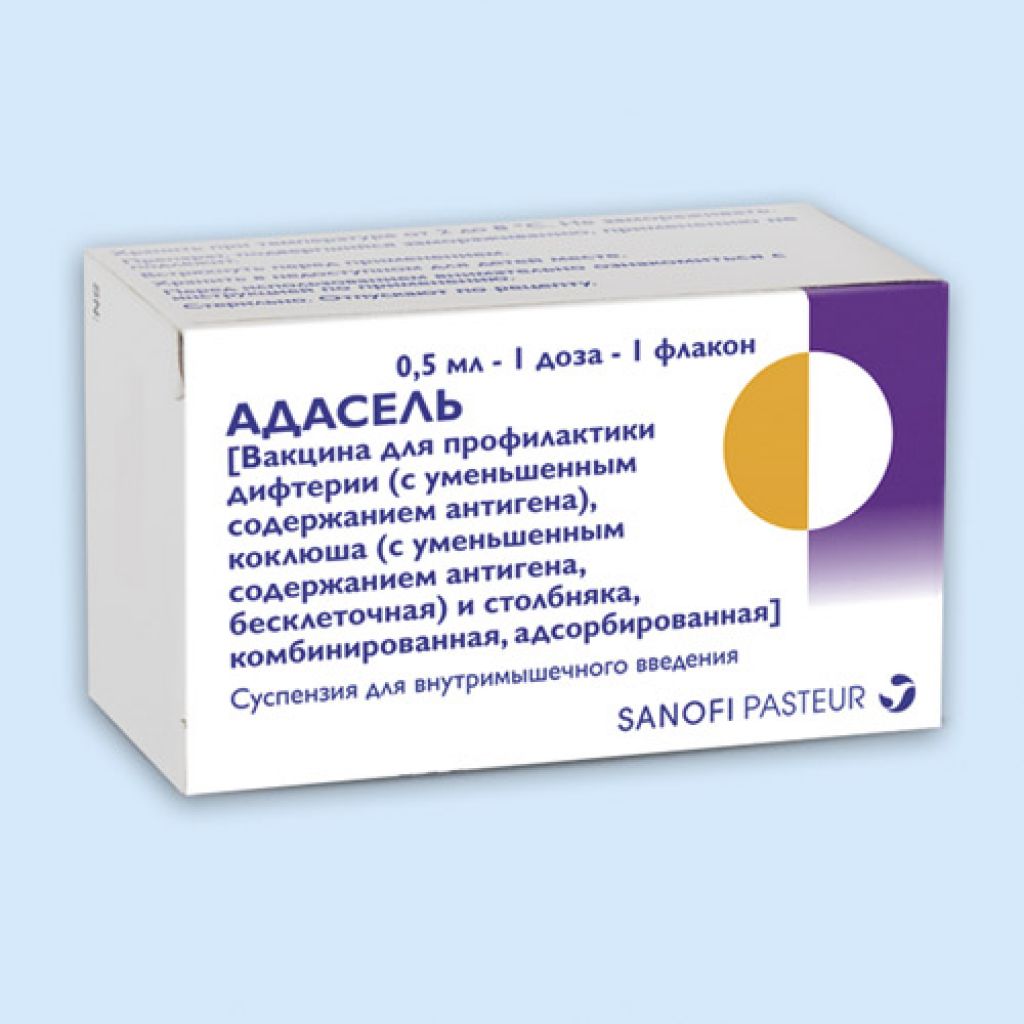


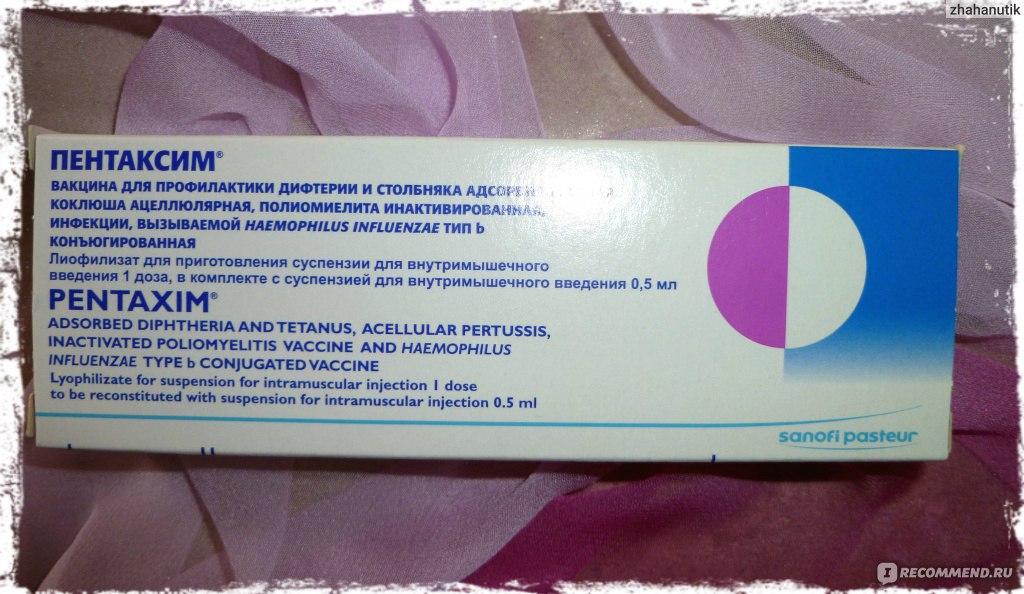 Хорн, доктор медицины
Хорн, доктор медицины Коклюш может быть чрезвычайно серьезным, особенно у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение головного мозга или смерть. У подростков и взрослых это может привести к потере веса, потере контроля над мочевым пузырем, потере сознания и переломам ребер из-за сильного кашля.
Коклюш может быть чрезвычайно серьезным, особенно у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение головного мозга или смерть. У подростков и взрослых это может привести к потере веса, потере контроля над мочевым пузырем, потере сознания и переломам ребер из-за сильного кашля.
 Претензии в отношении предполагаемых травм или смерти в результате вакцинации имеют срок подачи, который может составлять всего два года. Посетите веб-сайт VICP по адресу www.hrsa.gov/vaccinecompensation или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о подаче заявления.
Претензии в отношении предполагаемых травм или смерти в результате вакцинации имеют срок подачи, который может составлять всего два года. Посетите веб-сайт VICP по адресу www.hrsa.gov/vaccinecompensation или позвоните по телефону 1-800-338-2382 , чтобы узнать о программе и о подаче заявления.