Деформация грудной клетки — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
Подтверждаю Подробнее
- ИНВИТРО
- Библиотека
- Симптомы
- Деформация грудной…
Рахит
Остеомиелит
Туберкулез
Эмфизема
3242 10 Марта
Деформация грудной клетки: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Под деформацией грудной клетки понимают различные по степени выраженности изменения формы ее костных структур, в некоторых случаях проявляющиеся не только косметическим дефектом, но и приводящие к функциональным нарушениям со стороны дыхательной и сердечно-сосудистой систем за счет сдавления и смещения органов грудной полости. Грудная клетка – часть туловища, образованная соединенными между собой с помощью суставов грудиной, ребрами, позвонками, а также мышцами.
Иными словами, грудная клетка представляет собой костно-мышечный каркас, защищающий жизненно важные органы от внешних воздействий.
Грудная клетка меняется по мере роста и развития человека, а у взрослых людей ее форма и величина зависят от пола, развития мускулатуры и органов дыхания, рода деятельности, образа жизни. Форма грудной клетки имеет несколько вариантов нормы: плоская, цилиндрическая и коническая.
Разновидности деформаций грудной клетки
Все деформации грудной клетки делят по происхождению на врожденные и приобретенные.
Воронкообразная грудная клетка
Килевидная грудная клетка увеличена в переднезадней своей части, грудина выступает вперед в виде киля. Встречается с частотой от 6 до 20%, чаще у представителей мужского пола.
Приобретенной деформацией грудной клетки может быть ладьевидная, эмфизематозная, или бочкообразная, паралитическая, кифосколиотическая, а также килевидная грудная клетка (рахитическая).
По форме деформации подразделяют на симметричные и асимметричные.
Для определения степени выраженности деформации проводят рентгенографию грудной клетки или компьютерную томографию (КТ).
На рентгенограмме вычисляют отношение наименьшего размера между грудиной и телом позвонка к наибольшему, что является индексом Гижицкой. В зависимости от полученного значения выделяют четыре степени деформации. При проведении компьютерной томографии определяется индекс Галлера (компьютерно-томографический индекс), который равен отношению горизонтального расстояния между внутренней частью ребер к расстоянию между грудиной и телом позвонка в месте наибольшего западения грудины.
По стадии деформации бывают компенсированными, субкомпенсированными и декомпенсированными. При компенсированной деформации косметический дефект незначителен, одышки и учащенного сердцебиения не наблюдается. При субкомпенсированной деформации косметический дефект выраженный, есть одышка и тахикардия при физической нагрузке.

Возможные причины деформации грудной клетки
Врожденные деформации грудной клетки связаны с генетической аномалией развития хрящевой и костной ткани, а также нередко сочетаются с дефектами соединительной ткани (при наследственных заболеваниях: синдромах Марфана, Элерса–Данло и др.). Одни виды деформаций можно диагностировать в грудном или раннем детском возрасте (реберно-мышечный дефект, расщелина грудины). Другие дебютируют и прогрессируют в периоды ускоренного роста организма, в основном такие скачки происходят в возрасте 5–6, 8–10, 13–15 лет.
Приобретенные деформации грудной клетки возникают в результате внешних воздействий (травм, ожогов, оперативных вмешательств, например, по поводу кардиологической патологии) или перенесенных заболеваний (чаще воспалительного характера или инфекционных, связанных с нарушением обмена кальция).
Заболевания, при которых возникает деформация грудной клетки
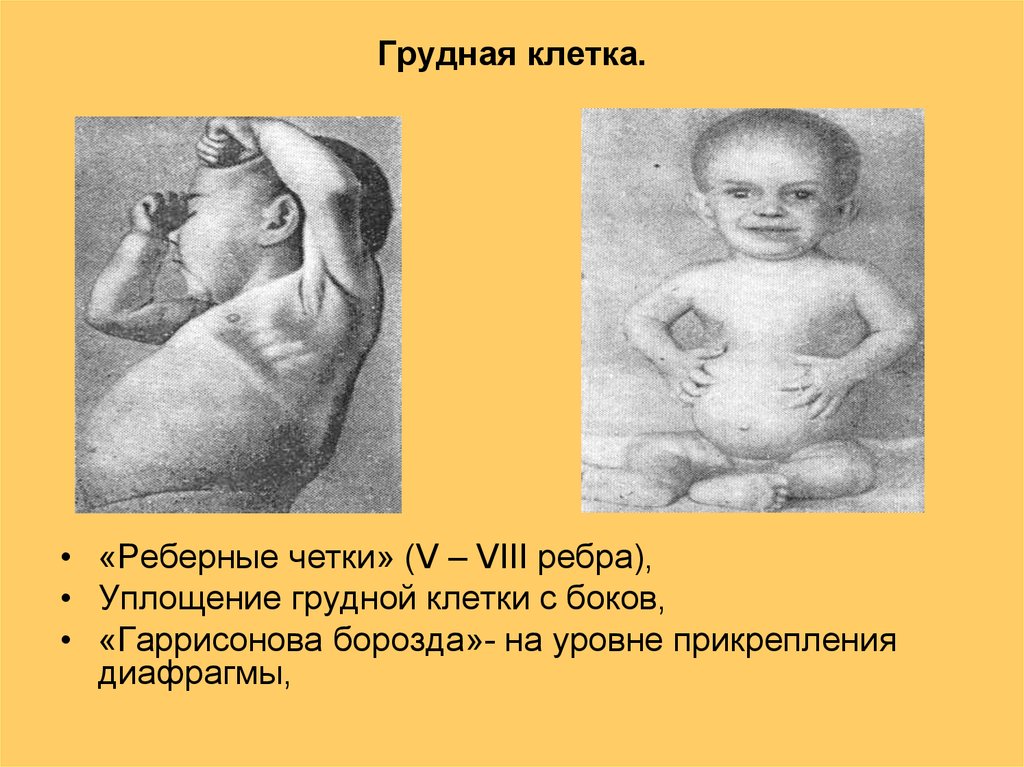
К заболеваниям, вызывающим деформацию грудной клетки и связанным с нарушением кальциевого обмена, относят рахит.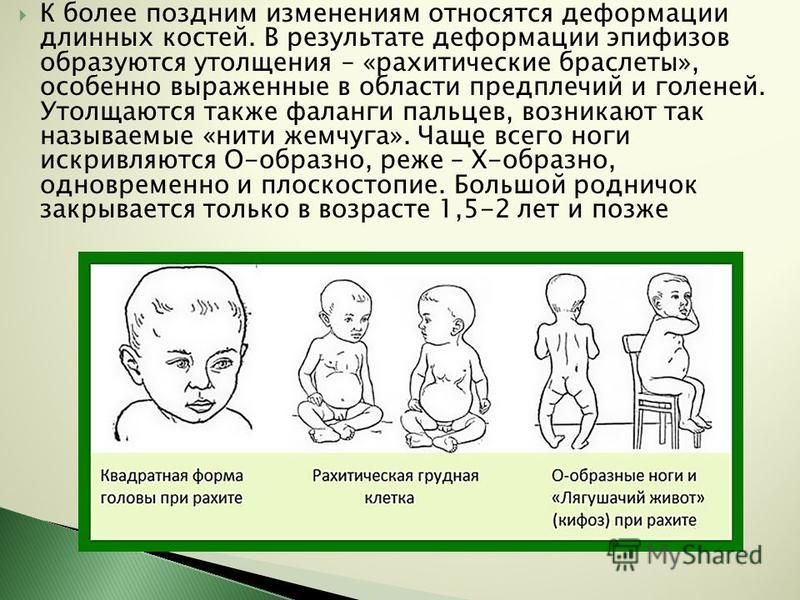
Рахит – заболевание детского возраста, при котором вследствие различных причин у интенсивно растущего организма возникает полигиповитаминоз с преимущественным снижением уровня витамина D — кости теряют минеральную плотность и деформируются в процессе роста ребенка, грудная клетка приобретает килевидную форму. В настоящее время деформации встречаются реже, т.к. рахит распознается на ранних стадиях.
Для сирингомиелии характерно наличие полости, заполненной жидкостью, расположенной в спинном мозге. Заболевание может возникнуть из-за нарушения развития эмбриона, в связи с родовой травмой, травмой спинного мозга, препятствием оттока спинномозговой жидкости. Стенки полости оттесняют окружающие ткани, которые состоят из нервных клеток и проводящих путей нервной системы. Вследствие этого нарушается иннервация мышц, в том числе образующих каркас грудной клетки. На поздних стадиях это может привести к искривлению позвоночника и формированию ладьевидного вдавления на передней поверхности грудной клетки.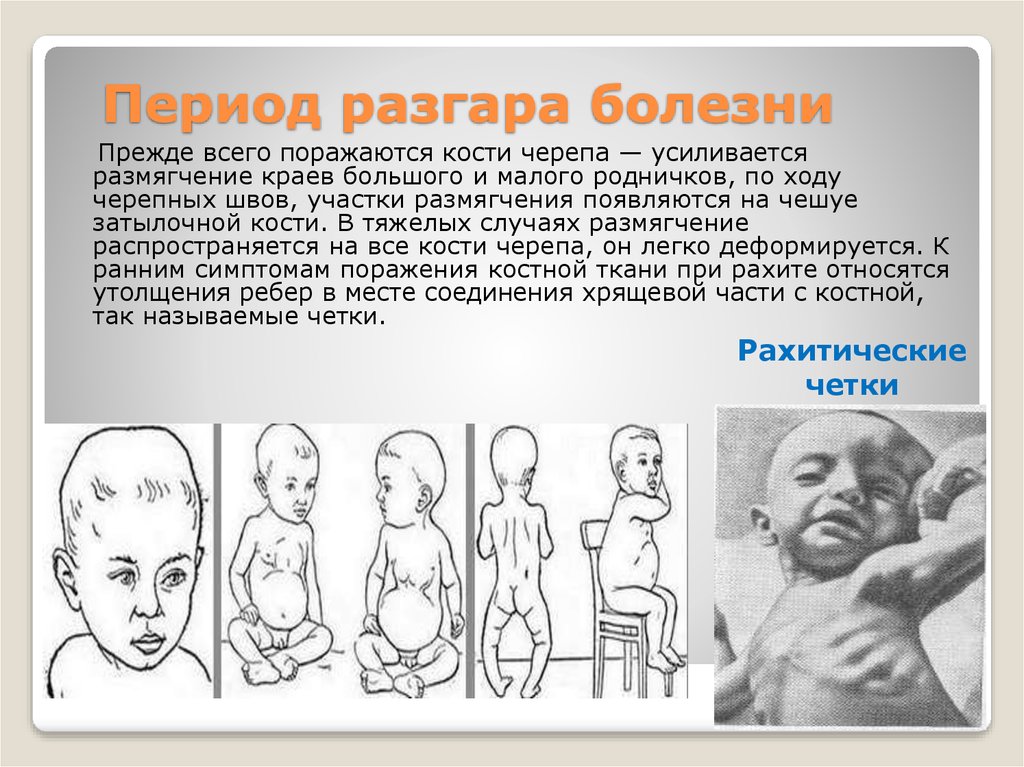
Остеомиелит – инфекционно-воспалительное гнойно-некротическое поражение костной ткани, возбудителями которого могут быть стафилококки, стрептококки, кишечная палочка и др.
Остеомиелит ребер возникает крайне редко, чаще является посттравматическим, реже – бактериальным, когда бактерии попадают в костную ткань с током крови или распространяются контактно (например, при гнойном поражении оболочки легких).
В остром периоде на первый план выступают такие симптомы, как повышение температуры тела до 39–40°C, боль, покраснение, отек в области пораженного ребра.
Среди инфекционных заболеваний особое значение имеет туберкулез. К деформациям грудной клетки может привести не только туберкулез легких (на поздних стадиях), но и туберкулез костей (грудины, ребер, позвонков). Процесс протекает по типу остеомиелита, но вызывает его специфический возбудитель — палочка Коха. При туберкулезе ребер или грудины внешне определяется припухлость и болезненность в области поражения.
Эмфизема легких – заболевание, при котором необратимо разрушаются и теряют эластичность стенки альвеол, структурных элементов легочной ткани, нарушается газообмен и возникает повышенная воздушность легких. Эмфизема может возникнуть самостоятельно или на фоне обструктивных болезней легких.
Из-за повышенной воздушности легочной ткани грудная клетка увеличивается в объеме, как бы застывая на вдохе (становится бочкообразной).
При заболеваниях легких и плевры, приводящих к формированию в них соединительной ткани и уменьшению их размеров, грудная клетка деформируется по типу паралитической — уменьшается, уплощается, на стороне поражения втягиваются межреберные промежутки.
К каким врачам обращаться при деформации грудной клетки
Первичную оценку состояния может провести терапевт, врач общей практики, педиатр. При наличии показаний пациента направляют к узким специалистам, таким как хирург, травматолог-ортопед, фтизиатр, онколог, кардиолог, психолог, генетик, эндокринолог, отоларинголог и др.
Диагностика и обследования при деформации грудной клетки
До назначения лечения врачу необходимо оценить вид и форму косметического дефекта, выяснить, когда и при каких обстоятельствах он возник.
Следует обязательно сообщить врачу о других симптомах, если таковые имеются: общей слабости и утомляемости, эпизодах повышения температуры тела, одышке, учащенном сердцебиении.
При необходимости для оценки состояния внутренних органов или уточнения показаний для хирургического лечения специалист назначит дополнительные методы обследования: рентгенографию грудной клетки в двух проекциях с расчетом индексов, общий анализ крови с лейкоцитарной формулой и СОЭ, общий анализ мочи, спирографию, электрокардиографию, эхокардиографию (ЭхоКГ) компьютерную томографию органов грудной клетки и средостения, магнитно-резонансную томографию грудной клетки.
Обзорный рентген органов грудной клетки
Рентгенологическое исследование структуры легких с целью диагностики различных патологий.
2 440 руб Записаться
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий…
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
Анализ мочи общий (Анализ мочи с микроскопией осадка)
Метод определения
Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскоп…
Аппаратная микроскоп…
До 1 рабочего дня
Доступно с выездом на дом
410 руб
В корзину
ЭКГ без расшифровки
ЭКГ представляет собой исследование, в основе которого — регистрация биопотенциалов сердца. Применяется для диагностики функциональной активности миокарда.
810 руб Записаться
КТ органов грудной клетки и средостения
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
5 140 руб Записаться
Что делать при деформации грудной клетки?
В случае возникновения видимой деформации грудной клетки и/или наличия сопутствующих симптомов необходимо обратиться к врачу с целью выявления причин, постановки диагноза, определения степени поражения внутренних органов и скорейшего начала лечения.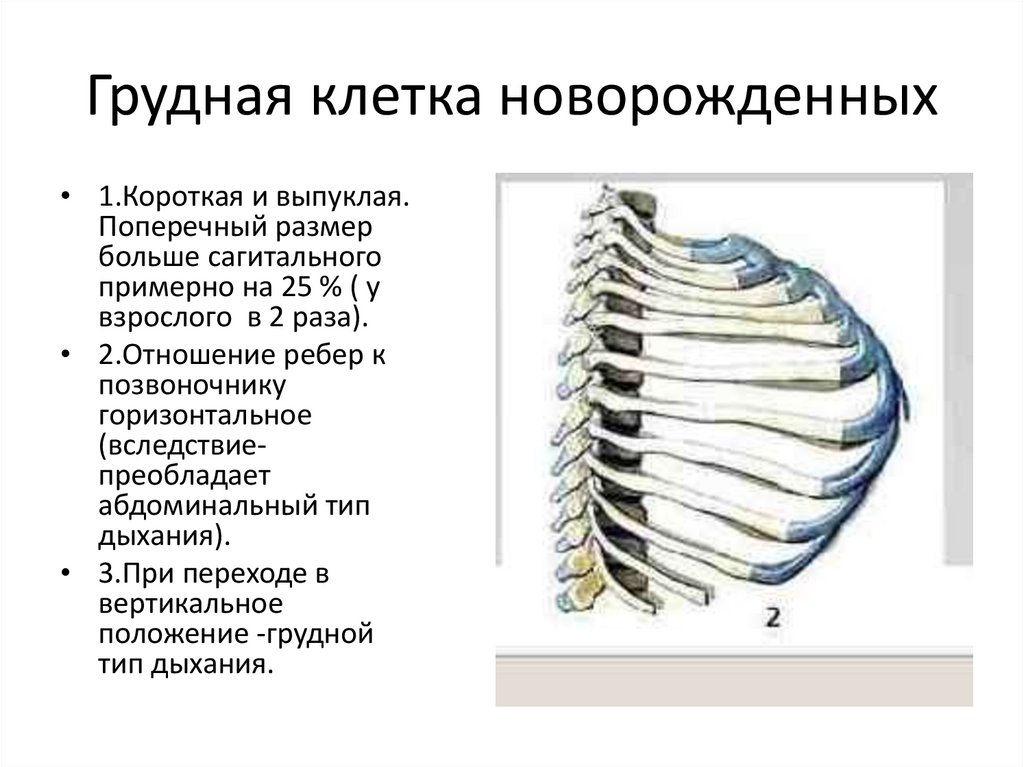
При отсутствии показаний к хирургическому лечению необходимо наблюдаться у врача и регулярно проходить медицинский осмотр, проводить курсы консервативного лечения, следить за своим состоянием, быть настороженным в отношении появления одышки, эпизодов учащенного сердцебиения и др.
Лечение деформаций грудной клетки
При вторичных деформациях грудной клетки на первый план выходит лечение основного заболевания, затем, при необходимости, выполняют коррекцию деформации.
При первичных деформациях I–II степени, если косметический дефект не доставляет пациенту значительного психологического дискомфорта, проводят консервативное лечение: массаж, физиотерапию, лечебную физкультуру.
Показаниями для хирургического лечения являются деформации III–IV степени, прогрессирование деформации, психологический дискомфорт, нарушение движения грудной клетки при вдохе, сдавление или смещение сердца по данным КТ, ЭхоКГ, сдавление легких по данным КТ, нарушения показателей легких по данным спирографии и др.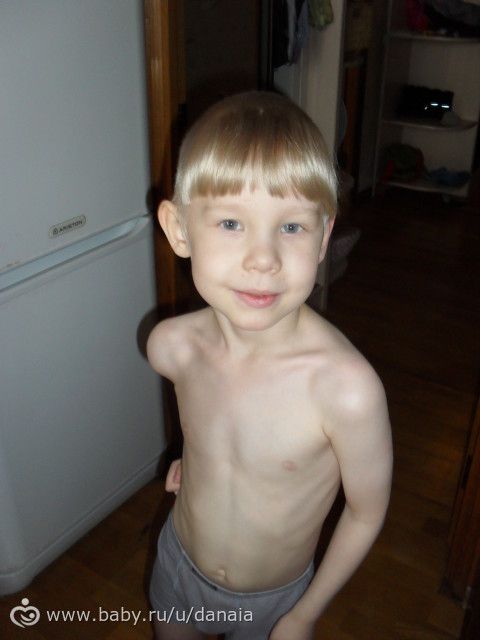
Существует несколько методов оперативного вмешательства, которые используются для коррекции деформации грудной клетки: удаление и иссечение ребер, разобщение костей, хрящей и установка металлоконструкций. В настоящее время разработаны методики малоинвазивных операций.
Источники:
- Комолкин И.А., Агранович О.Е. Клинические варианты деформаций грудной клетки (обзор литературы). Журнал клинической и экспериментальной ортопедии им. Г.А. Илизарова. Т. 23(2), 2017. С. 241-247.
- Аксельров М.А., Разин М.П., Сатывалдаев М.Н., Вольский Г.Б., Скобелев В.А., Батуров М.А. Килевидная деформация грудной клетки. Российский вестник детской хирургии, анестезиологии и реаниматологии. 8 (3), 2018. С. 45-52.
- Клинические рекомендации «Туберкулез у взрослых». Разраб.: Российское общество фтизиатров, Ассоциация фтизиатров. – 2022.
- Клинические рекомендации «Туберкулез у детей». Разраб.: Российское общество фтизиатров. – 2020.

ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
Дефицит магния
10029 04 Февраля
Спастичность мышц
9828 04 Февраля
Ураты в моче
11162 16 Января
Показать еще
Язва
Панкреатит
Пиелонефрит
Асцит
Цирроз
Туберкулез
Сердечная недостаточность
Опухоль
Рак
Жидкость в брюшной полости
Жидкость в брюшной полости: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Миозит
COVID-19
Туберкулез
Токсоплазмоз
Гипотиреоз
Гипертиреоз
Сахарный диабет
Ожирение
Системная красная волчанка
Рассеянный склероз
Миалгия
Миалгия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Ушиб
Перелом
Остеомиелит
Остеосаркома
Лейкоз
Боль в костях
Боль в костях: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Аллергия
Бронхиальная астма
Бронхит
Сердечная недостаточность
Отек легких
Пневмония
ИБС
ХОБЛ
Ожирение
Туберкулез
Плеврит
Рак легкого
Анемия
Гипертиреоз
Одышка
Одышка представляет собой приспособительную реакцию организма, сопровождаемую изменением частоты, глубины и ритма дыхания.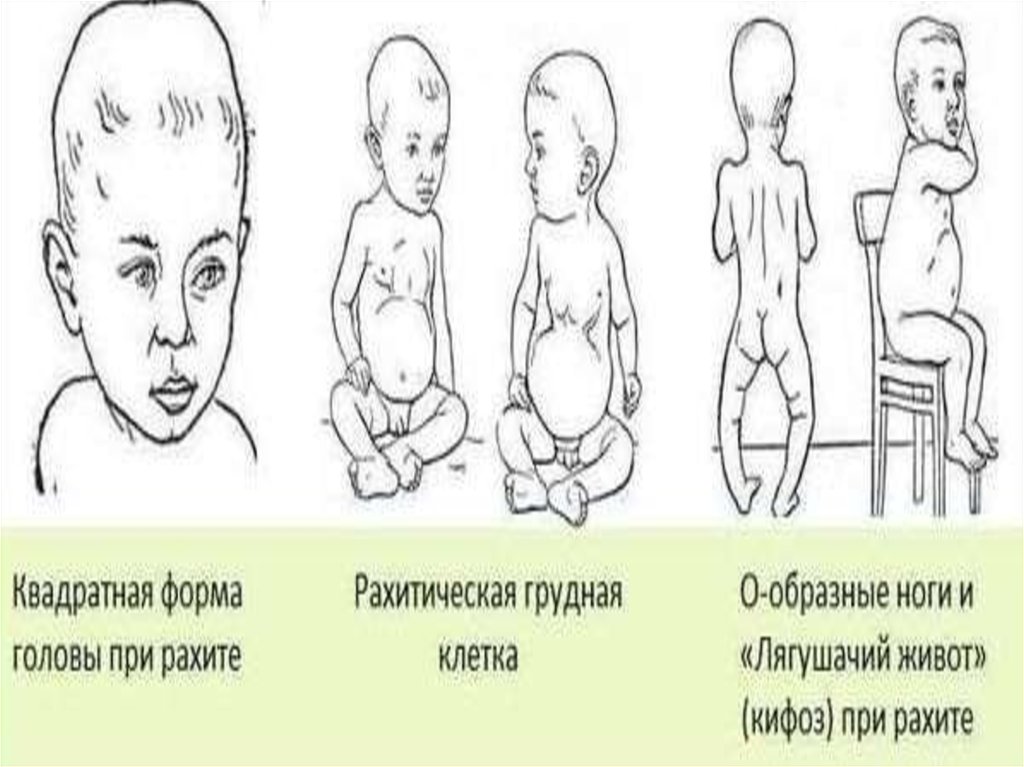
Подробнее
Туберкулез
Бронхит
Пневмония
Озноб
Одышка
Глисты
Инфаркт миокарда
Миокардит
Рак
Кашель с кровью
Кашель является одним из самых распространенных симптомов заболеваний органов дыхания. В большинстве случаев причиной кровохарканья становятся патологические изменения сосудов бронхов и легких.
В большинстве случаев причиной кровохарканья становятся патологические изменения сосудов бронхов и легких.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Подпишитесь на наши рассылки
Введите e-mail
Даю согласие на обработку персональных данных
Подписаться
Деформация грудной клетки: причины и лечение
Причины деформации грудной клетки подразделяются на две группы – врожденные и приобретенные.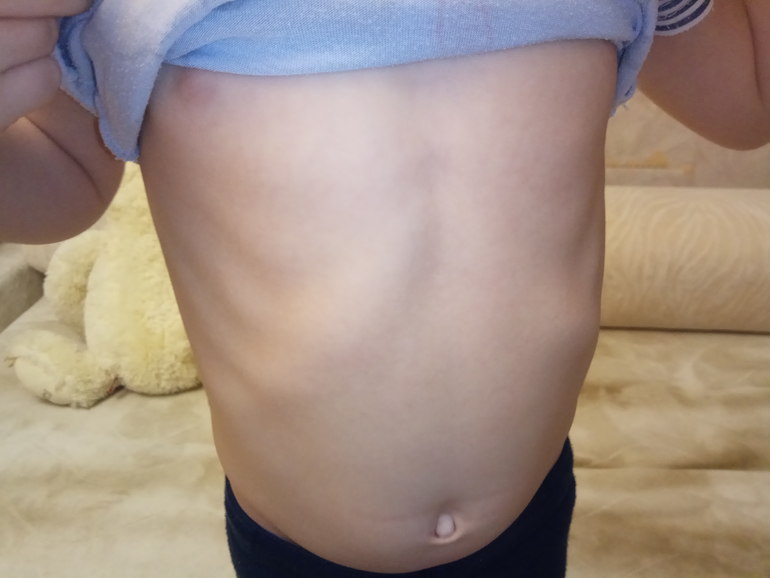 Деформация может стать следствием (осложнением) ряда заболеваний позвоночника.
Деформация может стать следствием (осложнением) ряда заболеваний позвоночника.
Среди основных причин деформации называют следующие:
- кифоз,
- сколиоз,
- хронические обструктивные заболевания легких,
- синдром марфана,
- аномалии остеогенеза,
- ахондроплазия,
- синдром Тернера,
- синдром Дауна,
- эмфизема,
- рахит,
- килевидная деформация,
- воронкообразная грудь,
- расщепление грудины,
- синдром Поланда,
- синдром Жена,
- врожденные аномалии ребра,
- астма,
- неполное сращение грудины плода,
- врожденное отсутствие грудной мышцы,
- болезнь Бехтерева,
- воспалительный артрит,
- остеомаляция
Как видим, в большинстве случаев деформация обусловлена генетическими причинами, ведущими к аномальному развитию верхнего отдела позвоночника, она развивается на фоне уже имеющихся аномалий и синдромов.
Генетические причины, в свою очередь, приводят к ассиметричному развитию костной и хрящевой тканей и вызывают развитие ассиметрии ребер и грудины, как следствие – выпуклость или вогнутость грудной клетки.
Сколиозы, туберкулезная инфекция костей, рахит, а также всевозможные травмы и повреждения, в том числе связанные и с профессиональной деятельностью человека, – относятся к причинам, которые вызывают приобретенную деформацию грудной клетки.
ВИДЫ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ
Наиболее часто встречаются два основных вида деформации грудной клетки – воронкообразная и килевидная формы.
Воронкообразная деформация грудной клетки (или «впалая грудь» или «грудь сапожника») – аномалия, при которой центральная часть грудной клетки как бы вдавлена внутрь и имеет вид углубления или воронки. Грудная клетка выглядит расширенной. О причинах возникновения аномалии нет единого мнения – некоторые специалисты считают, что этот дефект возникает во внутриутробном состоянии из-за чрезмерно быстрого роста реберного хряща, который вытесняет грудину кзади, и данная аномалия может быть вызвана чрезмерным внутриматочным давлением.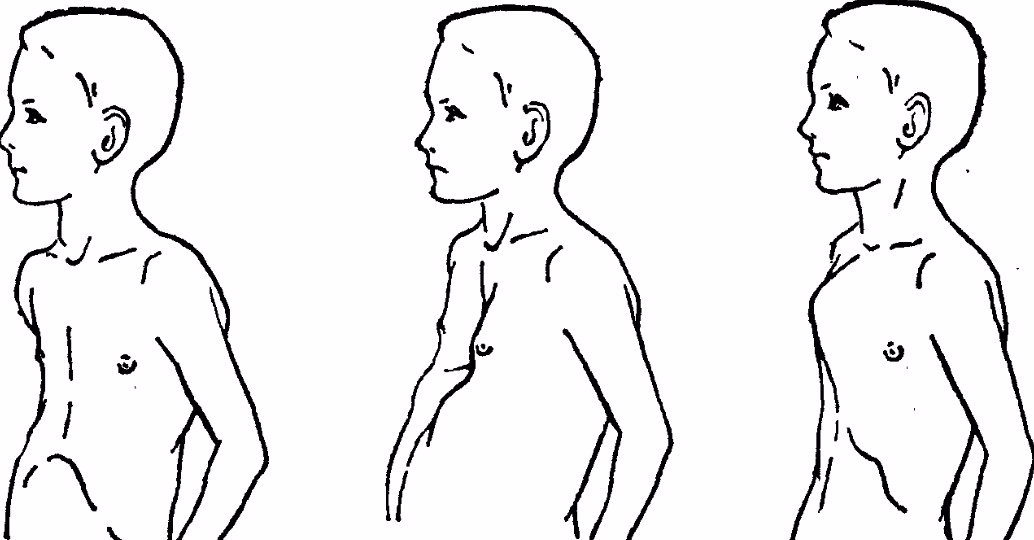 Так или иначе, дефект проявляется при рождении или вскоре после рождения. Он может сочетаться с рахитом и несколькими синдромами аномального развития позвоночника и сердечной патологией, может быть выражен незначительно или сильным образом, с дополнительной ассиметрией грудины и хрящей.
Так или иначе, дефект проявляется при рождении или вскоре после рождения. Он может сочетаться с рахитом и несколькими синдромами аномального развития позвоночника и сердечной патологией, может быть выражен незначительно или сильным образом, с дополнительной ассиметрией грудины и хрящей.
Деформация часто прогрессирует по мере роста ребенка, в начальной форме не оказывая особого физиологического воздействия на младенцев или детей. Тяжесть дефекта оценивается с помощью разработанной системы оценок (например, по методу Халлера), которая дает понять, какого метода лечения требует болезнь.
Килевидная деформация также имеется уже при рождении и имеет тенденцию к прогрессированию по мере роста ребенка. Она проявляется как выпирание, выпуклость или выпячивание грудной клетки, которое происходит из-за спектра деформаций со стороны костохондрального хряща и грудины. Дефект может быть асимметричным – ротация грудины с депрессией с одной стороны и выпиранием с другой стороны.
Килевидная деформация, по мнению ряда специалистов, является результатом избыточного разрастания ребер или остеохондральных хрящей.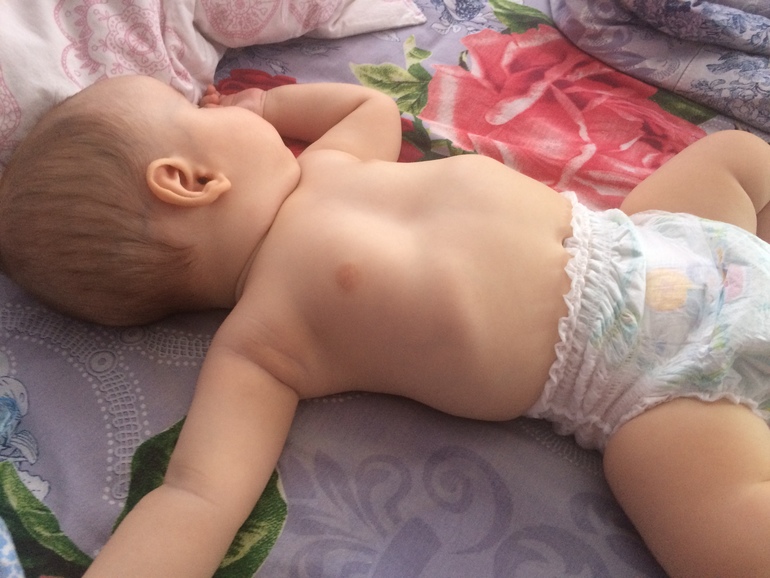 Может сочетаться с различными синдромами аномального развития позвоночника, сколиозами, пороками сердца.
Может сочетаться с различными синдромами аномального развития позвоночника, сколиозами, пороками сердца.
Синдром Поланда – это тяжелая патология развития грудной клетки. Она проявляется как её недоразвитие, как частичное или полное отсутствие грудных мышц на фоне отсутствия ребер или их неполного развития, недоразвития конечностей, сращения пальцев и других дефектов. При этом типе дефекта сердце и магистральные сосуды не защищены грудной клеткой, также может наблюдаться раздвоение или отсутствие мечевидного отростка.
ЧЕМ ОПАСНЫ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ
Помимо того, что асимметрия грудной клетки – это серьезный эстетический дефект, даже легкая его форма очень негативно сказывается на функциях внутренних органов. Даже если дефект нетяжелой формы, у новорожденных он нарушает работу внутренних органов – сердца, легких и, как следствие, приводит к отставанию в физическом развитии.
ЛЕЧЕНИЕ ДЕФОРМАЦИИ ГРУДНОЙ КЛЕТКИ
В зависимости от тяжести деформации, склонности её к прогрессированию могут быть эффективны различные формы лечения – от современных консервативных методик в сочетании с медикаментозным воздействием до операции по реконструкции грудной клетки (последнее неизбежно, если у ребенка диагностирована тяжелая деформация грудной клетки, и только радикальное операционное вмешательство поможет добиться нормальных условий для работы внутренних органов).
При незначительных проявлениях, на начальных стадиях развития деформации рекомендуются комплексы ЛФК, на которых пациент выполняет комплексы упражнений, направленных на укрепление мышечного корсета верхней части туловища. Комплекс упражнений подбирается только индивидуально.
Курсы ЛФК и массажи имеют, прежде всего огромное положительное значение в качестве профилактической меры воздействия на потенциально опасный недуг.
Большую эффективность для устранения нетяжелых форм недуга показывает занятие плаванием.
Медикаментозное лечение, как правило, направлено на устранение тех нарушений, которые образовались уже во внутренних органах вследствие патологии грудной клетки.
Если речь идёт о возможной деформации грудной клетки у плода, то в этом случае профилактика патологии может быть основана только на систематическом медицинском наблюдении беременной и контроле за развитием плода – предупредить развитие заболеваний позвоночника поможет своевременное обнаружение и лечение рахита.
В Центре восстановительной медицины в Набережных Челнах проводится диагностика и составляется план лечения пациентов с различного рода нарушениями, связанными с деформацией грудной клетки.
Цены курсового лечения и другие подробности, связанные с применением современных методик, можно узнать на сайте клиники или по телефону 8 (953) 482-66-62.
Заболевание грудной клетки: воронкообразная грудная клетка (для родителей)
Что такое воронкообразная грудная клетка?
Воронкообразная деформация – это когда ребра и грудина (грудная кость) врастают внутрь и образуют впадину на груди. Это придает груди вогнутый (впалый) вид, поэтому это состояние также называют воронкообразной грудью или впалой грудью. Иногда нижние ребра могут выпирать.
Что вызывает воронкообразную грудную клетку?
Врачи точно не знают, что вызывает воронкообразную деформацию (PEK-tus eks-kuh-VAY-tum). В некоторых случаях это передается по наследству.
У детей с этим заболеванием также могут быть другие заболевания, такие как:
- синдром Марфана
- синдром Поланда
- рахит
- сколиоз
Неясно, как эти расстройства связаны с воронкообразной деформацией.
Каковы признаки и симптомы воронкообразной деформации грудной клетки?
Легкие случаи могут быть едва заметны. Но тяжелая воронкообразная деформация может вызвать глубокую вмятину в груди, которая может оказывать давление на легкие и сердце, вызывая:
- проблемы с переносимостью физических нагрузок
- усталость
- боль в груди
- учащенное сердцебиение или учащенное сердцебиение
- кашель или хрипы
Состояние чаще, чем у мальчиков, и обычно ухудшается по мере роста детей. Когда ребенок вырос, грудная клетка не должна становиться лучше или хуже.
Как диагностируется воронкообразная грудная клетка?
Поставщики медицинских услуг диагностируют воронкообразную деформацию грудной клетки на основании физического осмотра. При необходимости они также могут заказать такие тесты, как:
- КТ и/или МРТ грудной клетки, чтобы увидеть тяжесть и степень сдавления сердца и легких
- эхокардиограмма для проверки функции сердца
- тесты функции легких для проверки объема легких
- стресс-тестирование для измерения толерантности к физической нагрузке
Как лечится воронкообразная грудная клетка?
Большинство детей с легкой формой воронкообразной деформации грудной клетки, которых не беспокоит их внешний вид и у которых нет проблем с дыханием, не нуждаются в лечении.
В некоторых случаях воронкообразную деформацию можно лечить хирургическим путем. Используются два типа операции:
- открытая (или модифицированная операция Равича) операция
- минимально инвазивная пластика (или процедура Насса)
При операции по Равичу хирург удаляет аномальные хрящи и ребра, ломает грудину и устанавливает систему поддержки в грудь, чтобы удерживать его в правильном положении. По мере заживления грудины и ребер грудная клетка и ребра остаются в плоском, более нормальном положении. Эта операция обычно используется для пациентов в возрасте от 14 до 21 года.
Процедура Насса — менее инвазивный метод. Используя небольшие разрезы, хирург вставляет изогнутый металлический стержень, чтобы вытолкнуть грудину и ребра, помогая изменить их форму. Стабилизатор добавлен, чтобы удерживать его на месте. Через 3 года форма грудной клетки окончательно изменилась, и обе перекладины были удалены хирургическим путем. Процедура Насса может использоваться у пациентов в возрасте 8 лет и старше.
Процедура Насса может использоваться у пациентов в возрасте 8 лет и старше.
Врачи также могут порекомендовать лечебную физкультуру и упражнения для укрепления грудных мышц, улучшения осанки.
Легкую воронкообразную деформацию грудной клетки у молодых пациентов часто можно лечить дома с помощью устройства вакуумного колокола. При этом нехирургическом подходе колокольчик помещается на грудь. Он подключен к насосу, который откачивает воздух из устройства, создавая вакуум, который вытягивает грудную клетку вперед. Со временем грудная стенка остается вперед сама по себе.
Что еще я должен знать?
Легкая воронкообразная деформация не требует лечения. Но когда состояние очень заметно, оно может повлиять на самооценку человека. Тяжелая воронкообразная деформация может затруднить занятие спортом или физическими упражнениями и вызвать другие проблемы со здоровьем. В этих случаях лечение может улучшить эмоциональное и физическое самочувствие ребенка.
Большинство детей и подростков, перенесших операцию, чувствуют себя очень хорошо и довольны результатами.
Отзыв: Эми В. Анзилотти, MD
Дата пересмотра: октябрь 2022 г.
Отчет о клиническом случае: витамин D-зависимый рахит: рецидив рахита легких в 21 веке
- Список журналов
- Представитель BMJ
- PMC4636699
BMJ Case Rep. 2015; 2015: bcr2015212639.
Published online 2015 Oct 20. doi: 10.1136/bcr-2015-212639
Case Report
, 1 , 2 , 3 , 3 , 4 and 1
Author информация Примечания к статье Информация об авторских правах и лицензиях Отказ от ответственности
Респираторные осложнения рахита могут быть опасными для жизни, особенно в развивающихся странах. У 7-месячного мальчика были рецидивирующие инфекции, судороги, задержка развития, свистящее дыхание и респираторный дистресс, прогрессирующий до глобальной дыхательной недостаточности. Несколько антимикробных режимов, бронхолитики и кортикостероиды привели лишь к кратковременному улучшению. Его перевели из Кабо-Верде в больницу третьего уровня в Португалии. Он был гипотоником и недоедал, с дыхательной недостаточностью и классическими скелетными признаками рахита, несмотря на прием витамина D. Гипокальциемия, нормальный уровень фосфатов и нормальный статус витамина D 25(OH)D 3 и 1.25(OH) 2 D 3 ) указывали на витамин D-зависимый рахит II типа. Лечение высокими дозами кальция и кальцитриола способствовало прогрессирующему восстановлению органов дыхания, опорно-двигательного аппарата и нервной системы. Хотя респираторные проявления рахита были описаны много лет назад, данный случай поднимает актуальные вопросы об уровне диагностической поддержки, риске осложнений и способах их оценки и мониторинга.
Несколько антимикробных режимов, бронхолитики и кортикостероиды привели лишь к кратковременному улучшению. Его перевели из Кабо-Верде в больницу третьего уровня в Португалии. Он был гипотоником и недоедал, с дыхательной недостаточностью и классическими скелетными признаками рахита, несмотря на прием витамина D. Гипокальциемия, нормальный уровень фосфатов и нормальный статус витамина D 25(OH)D 3 и 1.25(OH) 2 D 3 ) указывали на витамин D-зависимый рахит II типа. Лечение высокими дозами кальция и кальцитриола способствовало прогрессирующему восстановлению органов дыхания, опорно-двигательного аппарата и нервной системы. Хотя респираторные проявления рахита были описаны много лет назад, данный случай поднимает актуальные вопросы об уровне диагностической поддержки, риске осложнений и способах их оценки и мониторинга.
Витамин D играет важную роль во внескелетном здоровье (процессы сердечно-сосудистой регуляции, роста, клеточной дифференцировки, предотвращении онкогенеза и модуляции иммунного ответа), помимо кальциево-фосфорного гомеостаза и регуляции костного метаболизма. 1 Было показано, что физиологические концентрации активной формы, 1.25(OH) 2 D 3 (кальцитриол), индуцируют человеческий микробный пептид кателицидин, ответственный за макроаутофагию и последующее уничтожение инфекционных агентов, включая Mycobacterium tuberculosis и ВИЧ1. 2 Эта активированная форма витамина D одновременно играет роль в регуляции воспалительных реакций путем ингибирования пролиферации и активации лимфоцитов, дифференцировки и выживания дендритных клеток. 1
1 Было показано, что физиологические концентрации активной формы, 1.25(OH) 2 D 3 (кальцитриол), индуцируют человеческий микробный пептид кателицидин, ответственный за макроаутофагию и последующее уничтожение инфекционных агентов, включая Mycobacterium tuberculosis и ВИЧ1. 2 Эта активированная форма витамина D одновременно играет роль в регуляции воспалительных реакций путем ингибирования пролиферации и активации лимфоцитов, дифференцировки и выживания дендритных клеток. 1
«Рахитизированное легкое» было описано в 60-х и 70-х годах прошлого века и ассоциировалось с недостаточностью питания, особенно у недоношенных детей. 3 4 В последние годы появились отдельные сообщения о случаях хронического заболевания легких, связанного с рахитом, в основном из-за диетического дефицита витамина D, связанного с более темной пигментацией кожи, снижением воздействия солнечных лучей и исключительно грудным вскармливанием. 5 6 В развитых странах респираторные симптомы, связанные с дефицитом витамина D, описываются редко или являются следствием ятрогении или генетических дефектов.
5 6 В развитых странах респираторные симптомы, связанные с дефицитом витамина D, описываются редко или являются следствием ятрогении или генетических дефектов.
Несмотря на эти описания, случаи рахита с тяжелым поражением органов, не участвующих непосредственно в метаболических процессах, такие как хронические заболевания легких, в настоящее время редки.
Мы представляем случай поздней диагностики витамин D-резистентного рахита, который поднимает актуальные вопросы об уровне диагностической поддержки, риске осложнений, а также о том, как следует оценивать и контролировать такие случаи.
7-месячный африканский мальчик был госпитализирован в больницу Агостиньо Нето, Кабо-Верде, с лихорадкой, свистящим дыханием, одышкой и гипоксемией. Семейный анамнез ничем не примечательный, беременность протекает без осложнений. Его ежемесячно госпитализировали в возрасте 3 месяцев с бронхиолитом, гастроэнтеритом, задержкой развития, судорогами и пневмонией, связанной с кандидозом полости рта.
Возбудитель инфекций не обнаружен; тесты на Toxoplasma gondii , краснуху, цитомегаловирус, Plasmodium и ВИЧ 1 и 2 были отрицательными, как и тест Лаборатории исследований венерических заболеваний (VDRL). Несколько эмпирических режимов антимикробной терапии широкого спектра действия привели к кратковременному улучшению, ответ на бронходилататоры и кортикостероиды был незначительным, а респираторный дистресс-синдром без осложнений прогрессировал до глобальной дыхательной недостаточности, требующей длительной оксигенотерапии. Несмотря на отсутствие эпидемиологических или лабораторных признаков туберкулеза, больной был начат тройным противотуберкулезным препаратом без улучшения.
В связи с клиническими и рентгенологическими признаками рахита была начата добавка кальция и холекальциферола (1334UI 3id). Кардиологическое исследование было нормальным. Ребенок не развивался, несмотря на хорошо переносимое высококалорийное потребление 195 мл/кг/день. Он представил задержку развития; он был гипотоником, не мог сидеть и имел плохую вокализацию, но смотрел, мог визуально следить за объектами и узнавать знакомые лица; кроме того, он мог переносить предметы, демонстрировал клешневой захват и исследовал предметы устно.
В возрасте 10 месяцев его перевели в больницу Санта-Мария, Португалия. При поступлении: тахипноэ (80–90 имп/мин), гипоксемия (SpO 2 <93%, FiO 2 0,4), сильные втягивания грудной клетки, раздувание носа, экспираторный стон и настойчивый кашель, сопровождающийся десатурацией и тахикардией. . Выслушивались удлинение времени выдоха и двусторонние хрипы. Он представлен колоколообразной грудной клеткой, широким передним родничком и лобной выпуклостью.
У него были темные вьющиеся волосы без явных аномалий. Эпизодический тремор верхней правой конечности с сохранением преднамеренных движений был идентичен интерпретируемым ранее судорогам. Пальпировались мелкие шейные, подмышечные и паховые лимфаденопатии. У него был значительный компромисс роста (вес как P50 в течение 1,5 месяцев и рост как P50 в течение 4 месяцев по шкале Центра контроля и профилактики заболеваний).
Лабораторные исследования выявили железодефицитную анемию с уровнем гемоглобина 10,1 г/дл (11,1–14,1 г/дл), отсутствием воспалительного характера и нормальной функцией почек.
Базовый скрининг на первичный (субпопуляции лимфоцитов, иммуноглобулины, СН50, общий IgE) и приобретенный иммунодефицит (серологические тесты на ВИЧ1/2) дал отрицательный результат.
Несеротипированные Haemophilus influenzae и продуцирующие β-лактамазы расширенного спектра Klebsiella pneumoniae мультирезистентные (чувствительные только к карбапенемам) были выделены в исходных посевах мокроты, и мальчика лечили меропенемом, ко-тримоксазолом и азитромицином для 10 дней. Последующие посевы бронхиальных образцов, крови, мочи и желудочного аспирата были отрицательными, в том числе на кислотоустойчивые бациллы.
Тесты на кистозный фиброз были отрицательными, так же как и 24-часовой мониторинг рН на предмет гастроэзофагеального рефлюкса.
КТ грудной клетки показала грудную клетку в форме колокола, уменьшенное легочное самодовольство, выраженные хондро-реберные соединения, грубую костную трабекулу и патологические переломы ребер, затемнения по типу «матового стекла» и ателектазы легочной паренхимы, а также отсутствие бронхоэктазов и медиастинальных лимфаденопатий ().
Открыть в отдельном окне
КТ грудной клетки пациента в возрасте 11 месяцев: нарушение растяжимости грудной клетки, диффузная аномальная плотность и грубая трабекуляция кости. (1) Увеличенные реберно-хрящевые соединения («рахитические четки») и (2) Патологические переломы ребер.
Рентгенограммы костей подтвердили расширение и истирание метафизарных областей длинных костей, в основном в проксимальном отделе плечевой кости; лучевая и локтевая старые переломы и зарождающийся дорсолюмбальный сколиоз ().
Открыть в отдельном окне
Рентгенограмма грудной клетки пациента в возрасте 10 месяцев, показывающая грудную клетку в форме колокола. (1) Области консолидации и ателектазов. (2) Расширение, потеря четкости и изнашивание метафиза. (3) Увеличенные реберно-хрящевые соединения с бусинами («рахитические четки») и (4) Заживающие переломы.
Дальнейшее исследование фосфорно-кальциевого обмена выявило гипокальциемию (сывороточный кальций 7,9 мг/дл (9–11), ионизированный кальций 0,86 ммоль/л (1,13–1,32)), нормальные уровни фосфатов, паратгормон 409,6 пг/мл (14–11). 72), щелочная фосфатаза 1673 Ед/л (<462), высокий уровень фосфатов в моче (144 мг/дл) и сниженная канальцевая реабсорбция фосфатов (64,4%). Состояние витамина D, как 25(OH)D 3 , так и 1,25(OH) 2 D 3 , не выявило дефицита (при приеме 25(OH)D 3 1800 МЕ/день). При осмотре зубов аномалий не выявлено.
72), щелочная фосфатаза 1673 Ед/л (<462), высокий уровень фосфатов в моче (144 мг/дл) и сниженная канальцевая реабсорбция фосфатов (64,4%). Состояние витамина D, как 25(OH)D 3 , так и 1,25(OH) 2 D 3 , не выявило дефицита (при приеме 25(OH)D 3 1800 МЕ/день). При осмотре зубов аномалий не выявлено.
Генетическое обследование не выявило ни диморфизма, ни синдромального заболевания. Секвенирование генов CYP27B1 и рецептора витамина D (VDR) не выявило мутаций, вызывающих заболевание.
ЭЭГ в норме.
Младенцу был начат прием глюконата кальция 10% (4 мл три раза в день, приблизительно 110 мг Ca/день) и карбоната кальция 1 г/день (приблизительно 400 мг Ca/день), 25(OH)D 3 (максимум 3600 МЕ/день) и 1,25(ОН) 2 D 3 (постепенно увеличивая до 0,5 мкг/день). Лечение было скорректировано в соответствии с клинической динамикой и лабораторными результатами с отменой 25(OH)D 3 и поддержание 1. 25(OH) 2 D 3 0,25 мкг/день (6 дней/неделю). Противотуберкулезные препараты были прекращены вскоре после прибытия, а антибиотики широкого спектра действия адаптированы к антимикробным тестам из культур. Бронходилататоры и стероиды отменяли и возобновляли только при обострениях; отмечено постепенное снижение потребности в кислороде до 1 л/мин через назальную канюлю. Вальпроат натрия был остановлен.
25(OH) 2 D 3 0,25 мкг/день (6 дней/неделю). Противотуберкулезные препараты были прекращены вскоре после прибытия, а антибиотики широкого спектра действия адаптированы к антимикробным тестам из культур. Бронходилататоры и стероиды отменяли и возобновляли только при обострениях; отмечено постепенное снижение потребности в кислороде до 1 л/мин через назальную канюлю. Вальпроат натрия был остановлен.
Деформация скелета (A–D) и грудной клетки постепенно улучшилась, как и респираторный дистресс, позволивший отказаться от кислорода через 9месяцев (ребенку было 18 месяцев). Ребенок был выписан в возрасте 15 месяцев и повторно обследован амбулаторно. Наблюдался значительный прогресс в росте (в 19 месяцев его вес соответствовал Р50 в течение 14 месяцев и длина Р50 в течение 6 месяцев) и заметное восстановление тонуса с достижением важных моторных вех, таких как способность самостоятельно ходить к 18 годам. месяцы.
Открыть в отдельном окне
(A) и (C): Рентгенологические признаки рахита скелета в возрасте 11 месяцев. (1) Расширение, потеря четкости, чашеобразная форма и изнашивание метафиза. (B) и (D): Рентгенограммы скелета пациента в возрасте 15 месяцев, демонстрирующие признаки выздоровления после начатой терапии. (2) Сохранение расширения метафиза, но восстановление его определения и (3) Признаки периостальной реакции, свидетельствующие о признаках отложения новой кости.
(1) Расширение, потеря четкости, чашеобразная форма и изнашивание метафиза. (B) и (D): Рентгенограммы скелета пациента в возрасте 15 месяцев, демонстрирующие признаки выздоровления после начатой терапии. (2) Сохранение расширения метафиза, но восстановление его определения и (3) Признаки периостальной реакции, свидетельствующие о признаках отложения новой кости.
Тяжелое заболевание легких у ребенка потребовало обследования на наличие хронических заболеваний легких, включая муковисцидоз, туберкулез и иммунодефицит, или заболеваний легких, вторичных по отношению к гастроэзофагеальному рефлюксу. Все это было отброшено.
Клинические, радиологические и лабораторные данные были диагностическими для гипокальциемического рахита. Это состояние может быть вторичным по отношению к недостаточности питания и может объяснить гипокальциемические судороги, которые были у этого ребенка на первом году жизни, а также отсроченное достижение моторных вех из-за снижения мышечного тонуса и рецидивирующей инфекции. 7 8 Несмотря на наличие нескольких факторов риска алиментарного дефицита витамина D (поздний недоношенный срок, темная кожа, малое пребывание на солнце из-за многократных госпитализаций 6 ), нормальный–высокий уровень сыворотки 1,25(OH) 2 D 3 предполагает генетическую этиологию: витамин D-зависимый рахит типа I или II, оба аутосомно-рецессивные заболевания. Витамин D-зависимый рахит типа I вызывается инактивирующими мутациями в гене CYP27B1 (который кодирует фермент 1α-гидроксилазу), что приводит к недостаточной конверсии 25(OH)D 3 в активную форму 1.25(OH) 2 D 3 ; тип II вызывается мутациями в VDR, что приводит к резистентности органов-мишеней к действию витамина D.
7 8 Несмотря на наличие нескольких факторов риска алиментарного дефицита витамина D (поздний недоношенный срок, темная кожа, малое пребывание на солнце из-за многократных госпитализаций 6 ), нормальный–высокий уровень сыворотки 1,25(OH) 2 D 3 предполагает генетическую этиологию: витамин D-зависимый рахит типа I или II, оба аутосомно-рецессивные заболевания. Витамин D-зависимый рахит типа I вызывается инактивирующими мутациями в гене CYP27B1 (который кодирует фермент 1α-гидроксилазу), что приводит к недостаточной конверсии 25(OH)D 3 в активную форму 1.25(OH) 2 D 3 ; тип II вызывается мутациями в VDR, что приводит к резистентности органов-мишеней к действию витамина D.
Поскольку этому мальчику было меньше 25(OH)D 3 , нельзя было удержаться от измерения базального уровня 1,25(OH) в сыворотке 2 D 3 , интерпретация лабораторных результатов и различие между этими двумя формами Особенно сложным оказалось лечение витамин D-зависимого рахита. Кроме того, генетические тесты не выявили мутаций в генах VDR и CYP27B1, которые могли бы объяснить этот фенотип.
Кроме того, генетические тесты не выявили мутаций в генах VDR и CYP27B1, которые могли бы объяснить этот фенотип.
Отсутствие дефицита 1.25(OH) 2 D 3 при добавлении 25(OH)D 3 1800 UI/день (указывает на то, что превращение 25(OH)D 3 в активную форму 1.25(OH) 2 D 3 не был полностью скомпрометирован), а клиническая и лабораторная эволюция пациента, требующая добавления очень высоких доз кальция и кальцитриола, свидетельствовала о витамин D-зависимом рахите II типа. Однако алопеции (присутствующей примерно у двух третей пациентов с витамин D-зависимым рахитом II типа) не было. 9 Кроме того, учитывая значительное выздоровление пациента при лечении относительно небольшими дозами кальцитриола (0,5 мкг/день), в отличие от очень высоких доз (до 30–60 мкг/день), которые иногда требуются для лечения зависимых от витамина D рахит II типа, витамин D-зависимый рахит I типа нельзя было категорически исключить.
Адекватная коррекция фосфорно-кальциевого обмена привела к улучшению состояния органов дыхания, опорно-двигательного аппарата, неврологии и роста, инфекционному контролю, что указывает на рахит как источник этих мультисистемных проявлений.
Этот случай является важным напоминанием о том, что помимо скелетных проявлений с рахитом могут быть связаны анемия, гипотония, повышенный риск инфекционных заболеваний, гипокальциемические судороги и респираторный дистресс. 6 Снижение мышечного тонуса и рецидивирующие инфекции способствуют задержке достижения моторных вех. Анемия может быть результатом рецидивирующих инфекций, связанного с ними дефицита питания и миелофиброза, вызванного дефицитом витамина D. 10
Этиология респираторных заболеваний в контексте рахита классически связывается с остеодистрофией грудной клетки, компрессией паренхимы легких и гипокальциемической миопатией диафрагмы и межреберных мышц, что приводит к нарушению клиренса и респираторным инфекциям. 11 Однако недавние данные свидетельствуют о том, что иммунорегуляторные эффекты витамина D также играют важную роль. 12
11 Однако недавние данные свидетельствуют о том, что иммунорегуляторные эффекты витамина D также играют важную роль. 12
Дефицит витамина D вновь возникает в некоторых частях земного шара, в том числе в Европе и США; проблема, возможно, усугубляется тенденциями к так называемому «естественному» питанию и образу жизни. 13
Обеспечивая быстрое секвенирование больших участков пар оснований ДНК, охватывающих весь экзом или нацеленных на интересующую группу генов, технология секвенирования следующего поколения может дать ответы, которые не могут дать современные генетические тесты. Однако в настоящее время в нашей практике эта инновационная технология по-прежнему дорога и используется только в тех случаях, когда результат может принести пациенту практическую пользу.
Очки обучения
Рахит у детей из тропических стран не всегда является алиментарным, равно как и алиментарный рахит не исчез в развитых странах.

В дополнение к классическим скелетным симптомам гипокальциемический рахит может проявляться экстраскелетными симптомами, включая дыхательную недостаточность и дыхательную недостаточность, анемию, снижение мышечного тонуса, отставание в развитии моторики, рецидивирующие инфекции и гипокальциемические судороги.
Секвенирование следующего поколения является многообещающей технологией в случаях заболеваний генетической этиологии, при которых классические генетические тесты не могут идентифицировать мутации, ответственные за заболевание.
Авторы хотели бы выразить признательность доктору Джульетте Дюпон, генетику отделения педиатрии больницы Санта-Мария, за помощь.
Авторы: ASCF отвечал за получение информации, подготовку рукописи и последующую редакцию с помощью всех соавторов. С.Л. отвечал за первоначальный и текущий уход за пациентом в его родной стране. ARS и CS отвечали за нефрологическое исследование и последующее наблюдение. LL отвечал за исследования изображений, их интерпретацию и выбор. LL, ARS, CS и TB внесли клинический вклад в статью. TB отвечал за первоначальную идею, окончательное утверждение рукописи и последующее наблюдение за состоянием дыхания пациента.
LL отвечал за исследования изображений, их интерпретацию и выбор. LL, ARS, CS и TB внесли клинический вклад в статью. TB отвечал за первоначальную идею, окончательное утверждение рукописи и последующее наблюдение за состоянием дыхания пациента.
Конкурирующие интересы: Не заявлено.
Согласие пациента: Получено.
Происхождение и экспертная оценка: Не введен в эксплуатацию; рецензируется внешними экспертами.
1. Кристакос С., ДеЛука Х.Ф. Миниобзор: Витамин D: играет ли роль в экстраскелетном здоровье? Эндокринология 2011;152:2930–6. 10.1210/en.2011-0243 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2. Campbell GR, Spector SA. Витамин D подавляет инфекцию вируса иммунодефицита человека типа 1 и микобактерий туберкулеза в макрофагах посредством индукции аутофагии. PLoS Патог 2012;8:e100268910.1371/journal.ppat.1002689 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
3. [Нет авторов в списке]
Рахит, желтуха и поздняя дыхательная недостаточность у недоношенных детей. БМЖ
1977; 2: 78–9. 10.1136/bmj.2.6079.78 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
[Нет авторов в списке]
Рахит, желтуха и поздняя дыхательная недостаточность у недоношенных детей. БМЖ
1977; 2: 78–9. 10.1136/bmj.2.6079.78 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Glasgow JF, Thomas PS. Рахитическая дыхательная недостаточность у маловесных недоношенных детей. Арка Дис Чайлд 1977; 52: 268–73. 10.1136/adc.52.4.268 [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
5. Наджада А.С., Хабашнех М.С., Хадер М. Частота алиментарного рахита среди госпитализированных детей раннего возраста и его связь с респираторными заболеваниями. Джей Троп Педиатр 2004; 50: 364–8. 10.1093/tropej/50.6.364 [PubMed] [CrossRef] [Google Scholar]
6. Сиддики Т.С. Респираторный дистресс: редкое проявление рахита. J Ayub Med Coll Абботтабад 2006; 18:67–68. [PubMed] [Google Scholar]
7. Педроса С., Феррариа Н., Лимберт С. и др..
Гиповитаминоз D и тяжелая гипокальциемия: возрождение старой болезни. Представитель BMJ
2013;2013:pii:bcr2012007406
10. 1136/bcr-2012-007406 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
1136/bcr-2012-007406 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
8. Нилд Л.С., Махаджан П., Джоши А. и др.. Рахит: не болезнь прошлого. Ам Фам Врач 2006; 74: 619–26. [PubMed] [Google Scholar]
9. Маллой П.Дж., Фельдман Д. Генетические нарушения и дефекты действия витамина D. Эндокринол Метаб Клин Норт Ам 2010; 39: 333–46. 10.1016/j.ecl.2010.02.004 [бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
10. аль-Эйсса Ю.А., аль-Машхадани С.А. Миелофиброз при тяжелом комбинированном иммунодефиците, обусловленном дефицитным витамином D рахитом. Акта Гематол 1994;92:160–3. 10.1159/000204211 [PubMed] [CrossRef] [Google Scholar]
11. Тивари С., Кумар Р., Сингла С. и др.. Врожденный рахит, проявляющийся рефрактерной дыхательной недостаточностью при рождении. индийский J педиатр 2014;81:800–2. 10.1007/s12098-013-1099-3 [PubMed] [CrossRef] [Google Scholar]
12. Чесни Р.В.
Витамин D и Волшебная гора: противоинфекционная роль витамина.