Стрептодермия: лечение, симптомы, диагностика
Дерматовенеролог
Хасанова
Алина Рашидовна
Стаж 9 лет
Записаться на прием
Распространенное гнойно-воспалительное кожное заболевание инфекционного типа, возбудителем которого являются бактерии рода стрептококков, называют стрептодермией. Эта инфекция составляет до 40% дерматологических заболеваний, характеризующихся наличием поражений, связанных с образованием гнойничков. Примерно в трети случаев болезнь протекает тяжело и приводит к временной нетрудоспособности пациента.
Характер и причины поражения кожи
Заболевание поражает преимущественно гладкие участки и кожные складки, причем очаги поражения склонны к периферическому разрастанию. Что характерно, болезнь не затрагивает сальные и потовые железы, волосяные фолликулы. Локализация очагов может быть на любых участках тела – на коже конечностей, лица и волосистой части головы, туловища, паховой или ягодичной складки и т.
Инфекция поражает людей всех возрастов, причем у взрослых она встречается чаще всего среди работников строительной сферы, транспорта, металлургии и горной промышленности, для которых она часто рассматривается как профессиональное заболевание. Стрептококки в неактивном состоянии присутствуют в организмах подавляющего большинства людей, но причинами стрептодермии у взрослых наиболее часто становятся:
- сниженный иммунитет в сочетании с массивной передачей инфекции от больного человека;
- мелкие травмы кожи, способствующие нарушению ее барьерной функции;
- нарушения функции центральной нервной системы из-за стресса или переутомления, приводящие к снижению иммунитета, ухудшению трофики тканей и кровообращения;
- наличие хронического эндокринного заболевания, из-за чего повышаются риски развития гнойно-воспалительных процессов;
- прием некоторых лекарственных препаратов, снижающих резистентность организма к стрептококку;
- нарушения состава кишечной микрофлоры из-за нерационального питания, приводящие к угнетению функции иммунных клеток кишечника;
- несоблюдение правил личной гигиены, создающее благоприятные условия для размножения бактерий.

У детей стрептодермия наиболее часто развивается в дошкольном периоде и составляет до 60% гнойничковых поражений кожи. Бактерии передаются, как правило, бытовым путем, развитию инфекции способствует наличие мелких ранок, ссадин или царапин, укусы насекомых.
Проявления болезни
Стрептококки проникают в организм через незначительные повреждения кожи и слизистых оболочек и начинают активно размножаться с выделением в окружающие ткани токсинов и факторов защиты от иммунных клеток. Спустя 7-10 дней после инфицирования в организме больного формируется общая реакция на инфекцию в виде повышения температуры тела, недомогания, болей в мышцах и головных болей. Но основным симптомом стрептодермии является появление характерных высыпаний на коже, сопровождающихся зудом. Внешний вид и локализация кожных проявлений определяются текущим клиническим вариантом болезни.
- Стрептококковое импетиго – небольшие пузырьки с прозрачной жидкостью, которая затем мутнеет и трансформируется в гной.
 Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи.
Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи. - Заеда – щелевидная эрозия кожи, образующаяся в уголках рта. Она выглядит как трещина, окруженная отслаивающимися частичками кожи и желтыми корочками. Это одна из наиболее тяжело излечиваемых форм болезни, так как пораженный участок дополнительно травмируется во время еды или при разговоре.
- Панариций – подковообразное воспаление вокруг ногтевой пластины на пальце руки. Кожа приобретает розово-синюшный оттенок, отекает, по краю кутикулы отслаивается, а из-под ногтевого валика при нажатии выделяется гной.
- Опрелость – разновидность стрептодермии, признаки которой чаще всего появляются у людей с диабетом второго типа, ожирением, гиперкортицизмом либо на фоне себорейного дерматита. Заболевание локализуется преимущественно в естественных складках кожи – между ягодиц, в паховой зоне, в подмышечных впадинах, за ушами, под молочными железами и т.

- Острая диффузная стрептодермия локализуется преимущественно на коже ног, вокруг инфицированных ран, ожогов или свищей. Пораженные участки с мокнущей поверхностью и желтыми корочками окаймляют травмированную зону. Инфекция сопровождается отеком конечностей и гиперемией, часто развиваются осложнения в виде воспалений лимфоузлов.
- Простой лишай появляется преимущественно на коже лица в виде ярко-розовой сыпи с четко очерченными границами.
- Эктима – тяжелая форма заболевания с проникновением гнойного процесса глубоко в ткани. На месте поражения кожи образуется язвенно-некротическое образование, а после заживления остается рубец.
При отсутствии лечения инфекционный воспалительный процесс распространяется на другие участки тела.
Диагностические методы
Для диагностики стрептодермии врач не ограничивается осмотром и сбором анамнеза, так как внешние признаки заболевания легко спутать с другими кожными инфекциями. Чтобы получить точные данные, пациенту назначают:
- микроскопическое исследование;
- бакпосев – наиболее информативный метод исследования, который позволяет не только обнаружить возбудителя инфекции, но и установить его патогенность, а также проверить, насколько он чувствителен к антибиотикам.
Оба анализа назначают только при условии, что пациент не пользовался антибиотиками либо другими лекарственными средствами. Пациенту может понадобиться консультация эндокринолога в случае, если у него присутствует диабет или есть подозрение на наличие этого заболевания.
Ликвидация поражения кожных покровов
В случае, если заболевание не приобрело тяжелый характер, лечение стрептодермиии проводят амбулаторно. При наличии тяжелых симптомов – глубокой эрозии и некротизации тканей, воспаления лимфоузлов и др. – пациента помещают в дерматологический стационар. Терапия заключается в:
При наличии тяжелых симптомов – глубокой эрозии и некротизации тканей, воспаления лимфоузлов и др. – пациента помещают в дерматологический стационар. Терапия заключается в:
- правильном уходе за кожей, исключающем мытье водой с мылом, чтобы избежать распространения болезни на другие области;
- наружной обработке пораженных участков анилиновыми красителями, наложении мазей с антибиотиками и кератолитических составов;
- приеме антибиотиков в случае развития лимфангита и выраженной интоксикации;
- специфической иммунотерапии, направленной на борьбу со стафилококковой инфекцией.
Кроме того, дополнительно могут быть назначены витамины в комплексе, а по окончании курса антибиотиков – пробиотические препараты для восстановления кишечной микрофлоры.
Профилактика стрептодермии заключается в частом мытье кожи водой с мылом. Исследования показывают, что мыльный раствор уничтожает до 95% стрептококков на поверхности кожи.
Часто задаваемые вопросы
Как передается стрептодермия?
Стрептококк является бактерией с высокой вирулентностью и передается при прямом контакте с человеком, болеющим стрептодермией, или через вещи, которыми он пользовался. Наиболее часто заражение происходит через пользование общей посудой, полотенцем, игрушками, другими бытовыми предметами.
Сколько длится?
Инкубационный период болезни составляет от недели до 10 дней. Само заболевание в легкой форме продолжается около недели. В хронической форме для него характерны периодические рецидивы.
Чем лечить в домашних условиях?
Если нет возможности обратиться к врачу, использовать народные средства. В первую очередь, речь идет об отварах трав с выраженными антисептическими и противовоспалительными свойствами – коры дуба и ромашки. Отваром смачивают стерильный тампон и прикладывают к пораженному участку. Здоровую кожу протирают салфеткой, смоченной в отваре ромашки, вместо мытья под душем или в ванне.
Отваром смачивают стерильный тампон и прикладывают к пораженному участку. Здоровую кожу протирают салфеткой, смоченной в отваре ромашки, вместо мытья под душем или в ванне.
К какому врачу нужно обратиться?
По поводу лечения следует обратиться к дерматологу.
мази и препараты для лечения, симптомы
Холодное время – это период для развития огромного количества заболеваний. Кожа тоже не остается в стороне. Она первая сообщает нам о проблемах со здоровьем. Но что делать, если проблемы именно с ней? Как определить болезнь и бороться с ней? У этих вопросов только один ответ – нужно незамедлительно обратиться к специалисту, который проведет необходимые исследования и назначит верное лечение. В этой статье мы вам расскажем о бактериальных заболеваниях кожи (стрептодермии), откуда они берутся, кто ими руководит и что будет, если вовремя не обратиться к врачу и оставить всё на целебные травы и самолечение.
Алексей Одинец
кандидат медицинских наук, врач Краевого кожно-венерологического диспансера
Стрептококки
Как начинается стрептодермия?
Симптомы стрептодермии: как распознать болезнь?
Формы стрептодермии у взрослых
Диагностика стрептодермий
Лечение стрептодермии
Какие осложнения могут возникнуть?
Схожие заболевания: с чем можно перепутать стрептодермию?
Профилактика
Заключение
СтрептококкиДля начала давайте разберемся в этиологии болезни. Итак, стрептодермия относится к группе бактериальных инфекций кожи – пиодермии. Её возбудители – это стрептококки.
Итак, стрептодермия относится к группе бактериальных инфекций кожи – пиодермии. Её возбудители – это стрептококки.
Стрептококки – это шаровидные грамположительные анаэробные бактерии, расположенные цепочкой, не образующие споры. Проще говоря, это те самые бактерии, которые вызывают у нас стрептодермии. Они опасны тем, что приводят к гнойничковым заболеваниям, которые в свою очередь приводят к общей интоксикации организма, поражению лимфатических сосудов или узлов, усилению распространения различных инфекций в коже.
Обитают стрептококки во внешней среде, они есть везде. Однако для возникновения инфекционного процесса нужно совпадение ряда факторов:
- непосредственно сами возбудители;
- макроорганизм – ребенок или взрослый человек, у которого протекают экзогенные (наружные – микротравматизация: порезы, уколы, ожоги и т.д.) или эндогенные (внутренние) патологические процессы;
- внешняя среда (нарушенный температурный и санитарно-гигиенический режим – загрязнение).

Из сопутствующих заболеваний – это чаще всего эндокринопатия, сахарный диабет. У детей – это очаги хронических инфекций: кариозные зубы, тонзиллит, гайморит.
Стрептококк очень живучая бактерия и избавиться от него очень сложно.
Помимо стрептодермии он является возбудителем многих других заболеваний: начиная с простых опрелостей, заканчивая рожистым заболеванием и импетиго.
Стрептодермия развивается на гладкой коже вокруг естественных отверстий – полости рта, носа. Чаще всего она начинается с фликтены – это поверхностно расположенный пузырек с дряблой покрышкой и серозно-гнойным содержимым; гиперемированной (отечной красной) кожи. Фликтена быстро вскрывается, ее содержимое ссыхается с образованием медово-желтых слоистых корочек.
Заболевание передается контактным путем, через предметы обихода. Оно очень заразно. Часто встречается в детских коллективах: детских садах, начальных классах. Инкубационный период – от нескольких дней до нескольких недель.
Оно очень заразно. Часто встречается в детских коллективах: детских садах, начальных классах. Инкубационный период – от нескольких дней до нескольких недель.
Однако заразиться можно, только если совпадут все три фактора: микроорганизм (стрептококк), макроорганизм (человек), внешняя среда. Также, легко заразиться, если ваша иммунная система ослаблена – не может справиться с инфекцией. Поэтому при первых же симптомах следует обратиться к квалифицированному специалисту, чтобы получить своевременное лечение.
Правильно определить диагноз и назначить правильное лечение может только врач! Пройти онлайн-консультацию квалифицированного специалиста и записаться на приём в своем городе можно по ссылке:
| ПОЛУЧИТЬ ОНЛАЙН-КОНСУЛЬТАЦИЮ И ЗАПИСАТЬСЯ НА ПРИЁМ |
Для стрептодермии характерны следующие симптомы:
отечная красная кожа
фликтена с серозно-гнойным содержимым
стрептококковая заеда – если локализация в угле рта
поверхностный панариций – если вокруг ногтевой пластинки
возможно увеличение лимфатических узлов и незначительное повышение температуры
Формы стрептодермии у взрослыхСтрептодермия бывает чаще всего у детей, у взрослых очень редко.
Самая частая форма стрептодермии. Симптомы: появляется фликтена, ее окружает гиперемия (венчик), имеет наклонность к периферическому росту. Содержимое фликтены быстро ссыхается в корочку соломенно-желтого цвета, при снятии которой образуется влажная эрозивная поверхность. Вокруг первичной фликтены появляются новые мелкие, сгрупированные фликтены. Процесс заканчивается через 1-2 дня.
Наиболее часта локализация: щеки, нижняя челюсть, вокруг рта, реже на коже туловища.
Характеризуется пустулами-пузырями, располагающимися на участках кожи с выраженным роговым слоем или в более глубоких слоях эпидермиса. Покрышка пузыря чаще напряженная, содержимое серозно-гнойное, иногда с кровяным содержимым.
Распространяется на нижние конечности, сопровождается нарушением общего состояния, подъемом температуры тела, возможны септические осложнения.
Лечение составляет антибиотикотерапия. Наружно используют 1% спиртовые растворы анилиновых красителей (бриллиантовый зеленый, жидкость Кастеллани, метиленовый синий) 2-3 раза в день.
Стрептококковая заеда или щелевидное импетиго
Стрептодермия углов рта. Часто развивается при наличии привычки облизывать губы (сухие губы при атопическом дерматите, актиническом хеилите, хронической экземе), а также у пациентов с затрудненным носовым дыханием (хронический тонзиллит) – во время сна с открытым ртом происходит чрезмерное увлажнение углов рта, что способствует развитию воспаления. Фликтена локализуется в углах рта, быстро вскрывается и представляет собой эрозию, окруженную венчиком отслоившегося эпидермиса. В центре эрозии в углу рта располагается радиальная трещина, частично покрытая медово-желтыми корками.
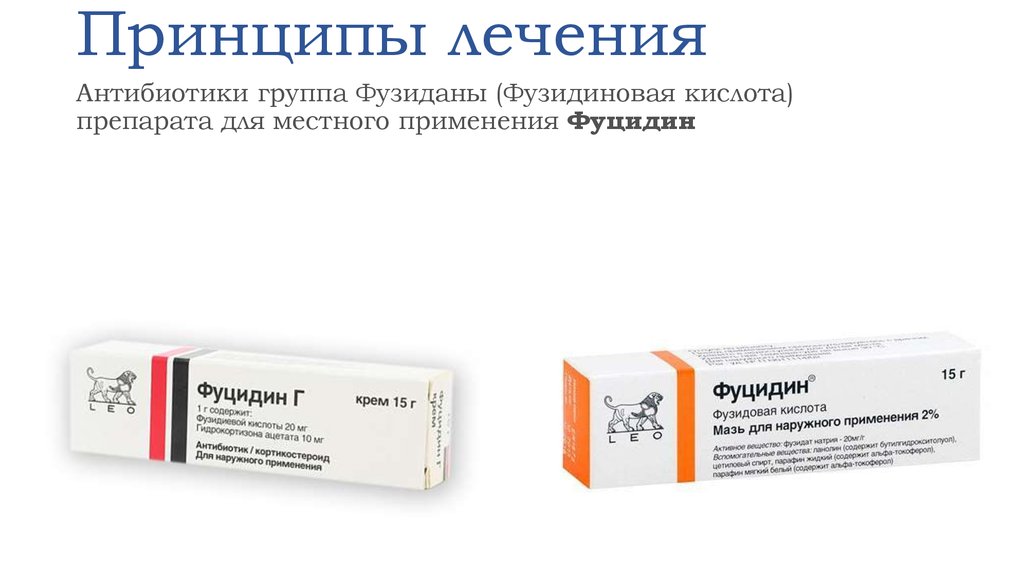
Лечат стретококковую заеду наружными средствами – антибактериальными мазями (левомеколь, фузиловая кислота, эритромициновая мазь, мупироцин), а также с помощью водных растворов анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий и т. д.).
д.).
По-другому называется интертригинозная стрептодермия. Возникает на соприкасающихся поверхностях кожных складок: пахово-бедренных и межъягодичной, за ушными раковинами, в подмышечных впадинах и др. Заболевание возникает преимущественно у людей, страдающих ожирением, гипергидрозом, атопическим дерматитом, сахарным диабетом.
Появляясь в большом количестве, фликтены сливаются, быстро вскрываются, образуя сплошные эрозированные мокнущие поверхности ярко-розового цвета, с фестончатыми границами и бордюром отслаивающегося эпидермиса от периферии.
Рядом с основными очагами поражения видны отсевы в виде отдельно расположенных пустулезных элементов, находящихся на различных стадиях развития. В глубине складок нередко имеются болезненные трещины. Течение длительное и сопровождается выраженными субъективными нарушениями.
Течение длительное и сопровождается выраженными субъективными нарушениями.
Лечение заключается в обработке пустулезных элементов растворами анилиновых красителей (1% бриллиантовый зеленый, 1% метиленовый синий), раствором мирамистина, антибактериальными мазями (бацитрацин + неомицин, мупироцин, 2% линкомициновая и т.д.). Для профилактики 3-4 раза в день складки обрабатывают присыпками (с клотримазолом).
Это воспаление околоногтевых пластинок. Часто развивается при наличии заусенцев, синхофегии. Воспаление подковообразно окружает ногтевую пластинку, сопровождается выраженной болезненностью. При хроническом течении кожа валика ногтя синюшно-красного цвета, инфильтрована, по периферии расположена бахрома отслаивающегося эпидермиса, из-под валика ногтя периодически выделяется капля гноя. Ногтевая пластинка становится деформированной, тусклой, может возникнуть онихолизис.
Ногтевая пластинка становится деформированной, тусклой, может возникнуть онихолизис.
Лечение назначается наружное – обработка пустул анилиновыми красителями, 5% раствором перманганата калия. Накладываются салфетки с линиментом Вишневского, 10-12% ихтамомоловой мазью, применяют антибактериальные мази.
При распространении воспаления могут развиваться глубокие формы панариция: назначают антибиотикотерапию, рекомендуется консультация у хирурга.
Глубокая дермальная пустула, возникающая чаще в области голеней, обычно у лиц со сниженной сопротивляемостью организма (истощение, хронические соматические заболевания, авитаминоз, алкоголизм), иммунодефицитом, при несоблюдении санитарно-гигиенических норм, на фоне хронических зудящих дерматозов.
Различают пустулезную и язвенную стадии. Процесс начинается с появления островоспалительного болезненного узелка в толще кожи, на поверхности которого возникает пустула с мутноватым серозно-гнойным, а затем гнойным содержимым. Пустула распространяется вглубь и по периферии вследствие расплавления инфильтрата, который ссыхается в серовато-бурую корку. При тяжелом течении процесса зона воспаления вокруг корки расширяется и формируется слоистая корка – рупия. При отторжении корки обнажается глубокая язва, дно которой покрыто гнойным налетом. Края язвы мягкие, воспаленные, возвышаются окружающей кожей.
При благоприятном течении под коркой появляются грануляции и наступает рубцевание. Длительность течения – около одного месяца. На месте высыпаний остается втянутый рубец.
Лечение. Назначаются антибиотики широкого спектра действия: бензилпенициллин, доксициклин, линкомицин, амоксциллин + клавулановая кислота, цефалозин, цефруксоксим и т. д. Лекарства принимаются в течение 7-10 дней. Способы применения и дозировка назначаются исключительно специалистом. Наружное лечение заключается в накладывании салфеток с протеолитическими ферментами на дно язвы. Края эктимы обрабатывают водными растворами анилиновых красителей, 5% раствором перманганата калия.
д. Лекарства принимаются в течение 7-10 дней. Способы применения и дозировка назначаются исключительно специалистом. Наружное лечение заключается в накладывании салфеток с протеолитическими ферментами на дно язвы. Края эктимы обрабатывают водными растворами анилиновых красителей, 5% раствором перманганата калия.
Важно помнить, что только врач может поставить вам верный диагноз, и только он может назначить правильное лечение.
Для начала вам нужно обратиться к дерматовенерологу, который проведет детальную диагностику.
Врач проводит очный осмотр, делает предварительное заключение
Назначается бактериологическое исследование. Выполняют бакпосев (бактериологический посев)
Параллельно делается исследование на чувствительность к антибактериальным препаратам
По полученным результатам анализов врач ставит диагноз и назначает лечение
Лечение стрептодермииВо время болезни нужно строго придерживаться правил гигиены, особенно в первые дни. Категорически запрещено мочить места поражения, нельзя их расчесывать. Следует отделить бытовые предметы общего пользования с зараженным человеком.
Категорически запрещено мочить места поражения, нельзя их расчесывать. Следует отделить бытовые предметы общего пользования с зараженным человеком.
Для того, что вовремя устранить заболевание, необходимо своевременно обратиться к врачу. Только квалифицированный специалист может назначить верное лечение. Обычно врачи назначают лечение следующими препаратами и методами:
Это препараты наружного действия: «Фукарцин», «Хлоргексидин», «Мирамистин», «Риванол», «Резорцин» или уже известные нам зеленка, салициловый, левомицетиновый спирты, метиленовая болтушка. Они назначаются для того, что оказать препятствие разрушительному действию гнилостных бактерий.
Применяют пасты на цинковой основе, комбинированные средства (Гиоксизон). При сильном зуде при стрептодермии назначаются мази: тетрациклиновая, эритромициновая, линкомициновая – мази с антибактериальным действием.
При сильном зуде при стрептодермии назначаются мази: тетрациклиновая, эритромициновая, линкомициновая – мази с антибактериальным действием.
Также, для облегчения зуда применяют антигистаминные средства. Среди них – «Супрастин», «Эриус», «Зиртек», «Кларитин», «Тавегил».
Так как стрептодермия прогрессирует при пониженном иммунитете, то назначаются лекарства, поддерживающие иммунную систему, повышающие устойчивость организма к инфекциям –«Ликопид», «Амиксин» и их аналоги. Сюда же входят различные витаминные добавки и комплексы, которые при лечении назначает врач.
Сюда же входят различные витаминные добавки и комплексы, которые при лечении назначает врач.
Не все медикаменты можно купить в одном месте. Найти необходимые лекарства в одной аптеке и по выгодной цене можно по ссылке:
| ЗАКАЗАТЬ И БЫСТРО ПОЛУЧИТЬ ЛЕКАРСТВА |
Все мы знаем, что антибиотики одни из самых сильнодействующих лекарств, именно поэтому они назначаются только врачом и только в крайнем случае. При стрептодермии антибактериальные средства назначаются при буллезной стрептодермии, её тяжелой форме. Обычно это прероральный прием (прием внутрь). Сюда входят препараты антибактериального действия группы цефалоспоринов, макролидов и пенициллинов.
Обращаем ваше внимание на то, что антибиотики нужно принимать с большой осторожностью и только под наблюдением и контролем врача.
Также, возможно применение настоек «Элеутерококк», «Эхинацея», «Левзея». Для восстановления микрофлоры врачом назначаются пробиотики и пребиотики.
Правильно определить диагноз и назначить правильное лечение может только врач! Пройти онлайн-консультацию квалифицированного специалиста и записаться на приём в своем городе можно по ссылке:
| ПОЛУЧИТЬ ОНЛАЙН-КОНСУЛЬТАЦИЮ И ЗАПИСАТЬСЯ НА ПРИЁМ |
Если не лечить стрептодермию должным образом под наблюдением врача, то могут возникнуть осложнения.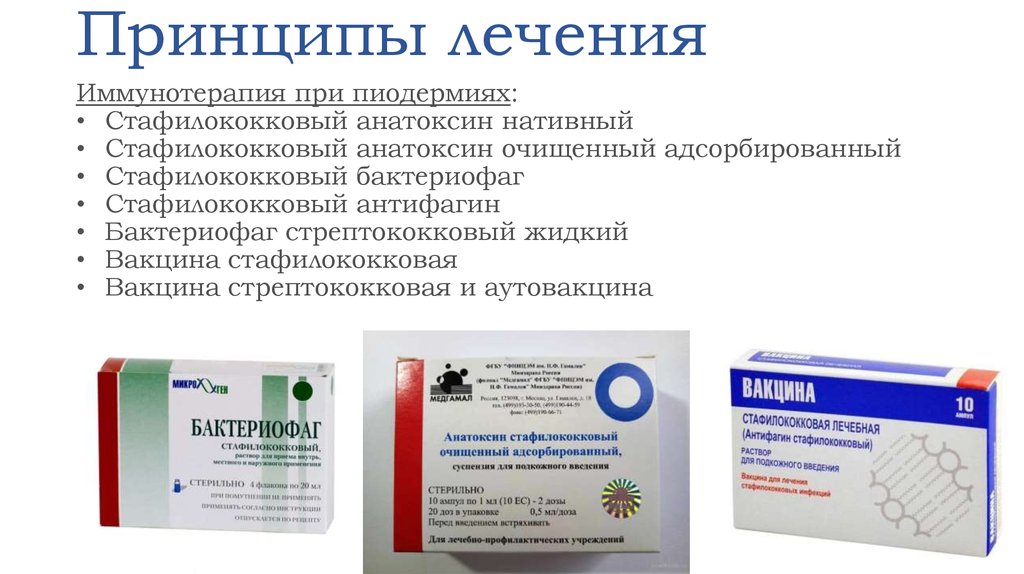 Болезнь будет все больше распространяться, некоторые острые формы болезни могут привести к госпитализации, когда может помочь только стационарное лечение.
Болезнь будет все больше распространяться, некоторые острые формы болезни могут привести к госпитализации, когда может помочь только стационарное лечение.
При своевременном лечении симптомы стрептодермии проходят через семь дней. Если вы делаете все правильно, то такие осложнения как псориаз, скарлатина, гломерулонефрит, микробная экзема и заражение крови вам и вашему ребенку не грозят.
Рецидивы могут возникнуть при неправильном лечении, когда вы, например, при появлении признаков улучшения, решили не продолжать лечение. Главное помнить, что нужно делать все по рекомендациям врача и доводить лечение до конца. Но даже при соблюдении этих мер болезнь может повториться, если у вас или вашего ребенка ослаблен иммунитет. Здесь уже нужен комплексный осмотр и лечение.
Но даже при соблюдении этих мер болезнь может повториться, если у вас или вашего ребенка ослаблен иммунитет. Здесь уже нужен комплексный осмотр и лечение.
Нередко стрептодермию можно спутать с другими заболеваниями из-за схожих симптомов. Именно поэтому нужно сразу обращаться к врачу, ведь только квалифицированный специалист с помощью исследований (бакпосева и очного осмотра) может точно поставить диагноз и назначить лечение.
С чем можно перепутать стрептодермию?
При пиодермии поражаются сальные и потовые железы, может развиться фурункулез. Для высыпаний характерна локализация – места с выраженным волосяным покровом (конечности, волосистая часть головы).
Для высыпаний характерна локализация – места с выраженным волосяным покровом (конечности, волосистая часть головы).
Для герпеса характерны сгруппированные волдыри на воспаленной основе. Они разрываются, вызывая эрозию, покрытую коркой.
В отличие от стрептодермии, для кандидоза характерны эритематозные папулы или красные влажные бляшки. При данном заболевании поражения обычно ограничиваются слизистыми оболочками или складочными областями.
При данном заболевании поражения обычно ограничиваются слизистыми оболочками или складочными областями.
Аллергические высыпания продолжают появляться пока воздействует аллерген. Если при жесткой диете и отсутствии раздражающих факторов болезнь продолжает развиваться – можно исключить аллергию из возможных диагнозов.
При ветрянке сыпь уменьшается с каждым днем. По всему телу распространяются волдыри. Может быть поражена слизистая ротовой полости.
По всему телу распространяются волдыри. Может быть поражена слизистая ротовой полости.
Самое главное правило – соблюдение правил личной гигиены, особенно в холодные периоды, когда вероятность заражения большая. Стрептодермия обладает высокой заразностью, поэтому больных нужно изолировать от коллектива минимум на десять дней. Во время лечения нужно тщательно соблюдать правила гигиены. Чтобы инфекция не распространялась, нужно тщательно обработать и дезинфицировать личные вещи пациентов, игрушки у детей, посуду.
Для повышения защитных функций организма следует принять меры по укреплению иммунитета и закаливанию организма. Для уменьшения риска нужно лечить хронические заболевания, вызывающие стрептодермию (сахарный диабет, эндокринопатия, кариозные зубы, тонзиллит, гайморит). Также нельзя мочить места поражения.
Также нельзя мочить места поражения.
Заключение
Самое главное правило – соблюдение правил личной гигиены, особенно в холодные периоды, когда вероятность заражения большая. Стрептодермия обладает высокой заразностью, поэтому больных нужно изолировать от коллектива минимум на десять дней. Во время лечения нужно тщательно соблюдать правила гигиены. Чтобы инфекция не распространялась, нужно тщательно обработать и дезинфицировать личные вещи пациентов, игрушки у детей, посуду.
К сожалению, не всегда медицинские советы из Интернета согласованы со специалистом. Поэтому консультации врача никто не отменял. Почему не всегда стоит доверять медицинским форумам и как получать информацию о здоровье у специалиста без очередей в поликлиниках онлайн, читайте в нашем материале.
Автор: Карина Агаджанян
Причины и патогенез стрептодермии
Стрептодермия – заболевание, с которым сталкивался почти каждый из нас, хотя и не все подозревали об этом. Причины и патогенез стрептодермии во многом сходны с этиологией и механизмом развития других инфекционных заболеваний, но все же имеют свои особенности. Высокая распространенность инфекции не может не настораживать. [1], [2] Относясь к разряду кожных заболеваний, эта патология имеет большое разнообразие своих проявлений и далеко не безобидна, чаще всего поражая детей и людей со слабым иммунитетом.
Это инфекция?
Многие ли из нас, обнаружив ранку в носу или раздражение в уголках губ, называемое в народе «задёй», заподозрили инфекционное заболевание? Собственно, это могут быть проявления стрептодермии – заболевания, вызываемого кокковой микрофлорой, к которой относятся стрептококки, пневмококковые стафилококки и некоторые другие представители бактериальной микрофлоры, обитающей рядом с нами. При этом контакт с бактериями может быть настолько тесным и продолжительным, что диву даешься, как этот человек так долго остается здоровым.,
При этом контакт с бактериями может быть настолько тесным и продолжительным, что диву даешься, как этот человек так долго остается здоровым.,
Рассматривая причины и патогенез стрептодермии, мы сталкиваемся с тем, что хотя кокковая микрофлора имеет достаточно большое разнообразие, эта патология, как и любое другое инфекционное заболевание, имеет своих характерных возбудителей. Считается, что симптомы стрептодермии возникают под влиянием стрептококков, поражающих преимущественно кожу, с чем и связано название болезни.
Стрептококки представляют собой шаровидные бактерии с более чем тысячелетней историей. Как и другие микроскопические организмы, они существовали еще до появления растений, животных и человека. Неудивительно, что за долгое время своего развития бактерии научились хорошо приспосабливаться к различным условиям внешней среды и сохранять свой внешний вид даже в условиях активной борьбы с ними людей.
Стрептококки считаются «коренными» обитателями нашей кожи и слизистых оболочек, то есть сосуществуют с нами до поры до времени, не напоминая о себе. По этой причине их относят к условно-патогенной микрофлоре, представители которой провоцируют заболевания только при определенных условиях, а именно при ослаблении защитных сил организма, что позволяет микробам активно развиваться и проникать в более глубокие слои кожи и слизистых оболочек.
По этой причине их относят к условно-патогенной микрофлоре, представители которой провоцируют заболевания только при определенных условиях, а именно при ослаблении защитных сил организма, что позволяет микробам активно развиваться и проникать в более глубокие слои кожи и слизистых оболочек.
Следует понимать, что стрептококки – это общее название различных видов и штаммов бактерий, сходных по строению. Однако их действие может существенно различаться. Некоторые виды стрептококков не несут опасности, мирно сосуществуя с человеком на протяжении всей его жизни. Другие могут даже помочь в поддержании нормальной микрофлоры организма. Но есть такие, с которыми связано большинство инфекционных заболеваний (и не только кожных).
К таким скрытым паразитам относится бета-гемолитический стрептококк группы А (Streptococcus pyogenes), который способен разрушать эритроциты (эритроциты) и относится к гноеродным бактериям, наряду с золотистым стафилококком. Именно гноеродный стрептококк считается основным возбудителем стрептодермии и других инфекционных патологий, характеризующихся достаточно тяжелым течением (тонзиллит, скарлатина, эндокардит, гломерулонефрит и др. ).
).
Но в чем особенность этого паразита, и как он влияет на ткани организма, вызывая их разрушение? Изучая патогенез стрептодермии и других заболеваний, виновником которых становится Streptococcus pyogenes, ученые установили, что бета-гемолитический стрептококк представляет собой бактерию, которая за время своего существования выделяет ряд ядов и токсинов, опасных для организма человека. К ним относятся специфический яд стрептолизин, способный разрушать эритроциты, а также особый фермент лейкоцидин, разрушающий клетки иммунной системы.[3]
Кроме того, Streptococcus pyogenes синтезирует ферменты стрептокиназу, гиалуронидазу, амилазу, протеиназу, которые способствуют поддержанию активности микроорганизма и способствуют разрушению здоровых тканей на пути инфицирования. [4]
Борьба с таким нарушителем здоровья ведется только с помощью противомикробных препаратов (антисептики и антибиотики). Но стойкий к радиоактивному излучению стрептококк группы А также постепенно учится сопротивляться противомикробным препаратам. Польза штаммов пиогенного стрептококка с антибиотикорезистентностью значительно меньше, чем среди стафилококков и пневмококков.
Польза штаммов пиогенного стрептококка с антибиотикорезистентностью значительно меньше, чем среди стафилококков и пневмококков.
Факторы риска стрептодермии
Кожные инфекции — одна из самых многочисленных групп кожных патологий. Это связано с большим количеством их возбудителей (бактерий, вирусов, грибов, простейших), которые проникают в верхние слои кожи извне или обитают на поверхности кожи, приобретая патогенный эффект только при активном размножении, что характерно кокковой микрофлоры.
Обычно иммунитет человека подавляет активное размножение кокков, и некоторые малоактивные особи не представляют особой опасности. Но есть определенная часть микроорганизмов, способных ослабить защитные силы организма. Это характерно и для гемолитического стрептококка, который считается виновником стрептодермии и других инфекционных патологий. Оказывается, даже хороший иммунитет не всегда помогает избежать развития заболевания, хотя и значительно снижает его вероятность.
Рассмотрение причин и патогенеза стрептодермии позволяет определить факторы риска, которые делают одних людей более восприимчивыми к воздействию инфекции, а другие не испытывают проблем от соседства с микробами:
- Один из основных и Наиболее частыми причинами стрептодермии является наличие на поверхности кожи мелких или крупных очагов, нарушающих естественный защитный барьер и позволяющих микробам проникать в организм.

- Вторая причина – недостаточная гигиена кожи и слизистых оболочек, ведь нарушение целостности кожи еще не является гарантом раневой инфекции. Но с другой стороны, чрезмерная гигиеничность может сыграть злую шутку, нарушив рН кожи и тем самым снизив ее защиту от микроорганизмов.
- Хотя стрептококки научились несколько снижать местный иммунитет, у них все же меньше шансов на беспрепятственное размножение при согласованной работе иммунной системы, а слабый общий иммунитет вряд ли сдержит этот процесс.
- Неадекватная работа иммунной системы вызывает у человека развитие аллергии. Если последний имеет вид (сыпь и зуд на коже), есть риск расцарапывания тканей с нарушением целостности кожных покровов. Но микроскопические организмы способны проникать даже в самые маленькие ранки, невидимые невооруженным глазом.[5]
Но остановимся на иммунной системе, так как она является главным защитником от всевозможных инфекций, и рассмотрим, какие факторы могут сделать ее работу недостаточной для выполнения основной функции:
- Как известно, самый большой удар по иммунная система обусловлена хроническими заболеваниями, регулярно ослабляющими наш организм.
 Именно поэтому люди с длительно текущими заболеваниями имеют более высокий риск развития инфекционных заболеваний, в том числе стрептодермии. Наиболее уязвимы к инфекции те, у кого есть кожные заболевания, протекающие в хронической форме, или внутренние патологии, при которых на коже образуются раны (например, сахарный диабет). При этом стрептодермия, возникающая на фоне подобных заболеваний, также будет носить хронический характер.
Именно поэтому люди с длительно текущими заболеваниями имеют более высокий риск развития инфекционных заболеваний, в том числе стрептодермии. Наиболее уязвимы к инфекции те, у кого есть кожные заболевания, протекающие в хронической форме, или внутренние патологии, при которых на коже образуются раны (например, сахарный диабет). При этом стрептодермия, возникающая на фоне подобных заболеваний, также будет носить хронический характер. - Полноценное сбалансированное питание, оптимально распределенное по времени, чтобы организм регулярно получал необходимые ему питательные вещества для поддержки работы всех систем, в том числе иммунной, снижает риск инфекционных заболеваний. Если питание нерегулярное, обедненное витаминами и микроэлементами, рассчитывать на крепкий иммунитет не приходится, а значит, возрастает риск инфекций.
- Различные виды интоксикации ослабляют не только нервную систему, но и другие системы организма, которыми она управляет. Неудивительно, что после отравления иммунитет заметно ослабевает и человек может легко подхватить инфекцию.

- Особое внимание следует уделить своему психическому здоровью. То, что стрессовые факторы негативно влияют на работу иммунной системы, известно многим. Но не все знают, что частое нервное перенапряжение может вызывать и внешние реакции, так называемые аутоиммунные заболевания кожи (например, псориаз или экзему), при которых нарушается барьерная функция кожи, что дает инфекции широкий простор для развития.
- Иммунитет может быть снижен в период респираторных инфекционных заболеваний. Особо опасными в этом отношении считаются вирусные инфекции, сильно ослабляющие иммунитет. Если во время и после болезни не принять мер по ее восстановлению после контакта с больным стрептодермией, кожные проявления болезни можно увидеть уже через несколько дней.
Более того, стрептодермию можно спокойно заработать во время болезни. Например, обычным явлением считается стрептодермия после ветряной оспы — острое вирусное заболевание с множественными высыпаниями по всему телу, которым большинство людей болеет в раннем детстве.
Язвочки и ранки, образующиеся на месте папул и везикул, являются легким путем проникновения инфекции, а поскольку они появляются в большом количестве, коренным жителям кожи и слизистых оболочек не стоит проникать ими вглубь организма в нескольких местах, что свидетельствует о развитии тяжелой формы заболевания. При этом ветряная оспа уже может пойти на убыль (высыпания появляются через 2-9дней), при этом неожиданно появляются первые симптомы стрептодермии.
Дефицит витаминов (авитаминоз), заражение гельминтами, воздействие негативных факторов внешней среды (радиация, химические и термические повреждения, подсушивающее действие на кожу ветра) наряду с вышеперечисленными факторами влияют на защитные свойства нашего организма и могут рассматриваться как Факторы риска стрептодермии. Таким образом, избавить себя от болезни можно только при одновременном выполнении обоих основных условий:
- профилактика острых и хронических заболеваний,
- укрепление иммунитета, чему способствует правильное питание и активный образ жизни без вредных привычек,
- гигиена кожи.

Правда, такие меры профилактики более актуальны для взрослых и подростков, чем для малышей, иммунная система которых еще находится в стадии формирования, поэтому самостоятельно справиться с инфекцией она не может.
Кто чаще всего болеет?
Причины и патогенез стрептодермии помогают понять, кто из людей находится в группе риска. Несмотря на то, что статистика утверждает наличие стрептококков на коже и слизистых практически у 100% населения нашей планеты, болезнь не развивается вовсе.
Чаще всего стрептодермию диагностируют у детей дошкольного возраста в связи с недостаточностью иммунитета и особенностями кожи ребенка. Детская кожа нежная и тонкая, поэтому на ней очень легко образуются всевозможные микроповреждения. А если учесть, что барьерная функция кожи у ребенка еще слаба, то риск стрептодермии, как одной из инфекций, будет особенно высок.
Кроме того, маленькие дети не всегда тщательно соблюдают гигиену рук и лица, не говоря уже о других участках кожи. Те, кто еще не в состоянии позаботиться о себе, зависят от родителей, а мамы и папы часто стремятся навредить своим детям, у которых нарушен рН кожи и не сформирована крепкая иммунная система, в погоне за излишней чистоплотностью и бесплодие.
Те, кто еще не в состоянии позаботиться о себе, зависят от родителей, а мамы и папы часто стремятся навредить своим детям, у которых нарушен рН кожи и не сформирована крепкая иммунная система, в погоне за излишней чистоплотностью и бесплодие.
Женщины также подвержены риску, поскольку их кожа также более нежная, чем у мужчин. Это вызывает частое поражение кожи, и стрептококку ничего не стоит проникнуть в организм через раны. Риск заражения взрослых женщин и девушек возрастает во время беременности, когда в организме будущей мамы происходят гормональные изменения, а защитные силы организма ослабевают.
Не расслабляются и мужчины, чья профессиональная деятельность или хобби связаны с большим риском травмирования кожи, особенно рук, где всегда достаточно бактерий.
Укусы животных и насекомых, расчесы, потница и опрелости, раны, царапины и ожоги, трещины, образующиеся на чрезмерно сухой коже, способствуют проникновению инфекции в организм и повышают риск развития стрептодермии независимо от пола и возраста.
Понятно, что высок риск заражения у лиц с иммунодефицитом, хроническим авитаминозом, хроническими заболеваниями, кожными заболеваниями любой природы, особенно в период обострения и появления внешних симптомов.
Стрептодермия заразна или нет?
Инфекционных заболеваний сегодня существует великое множество, и большинство из них считаются опасными для окружающих. Неудивительно, услышав о такой инфекции, как стрептодермия, у нас возникнет закономерный вопрос о том, передается ли заболевание от человека к человеку и каковы пути заражения?
Говоря о патогенезе и причинах стрептодермии, мы упомянули, что стрептококк – это бактерия, обитающая на поверхности кожи и слизистых оболочек человека, а значит, ей не стоит менять хозяина, переселяясь в организм другого человека. У больного бактерии на коже уже не находятся в единичном количестве, поэтому при контакте с другим человеком или предметом они могут оставаться на коже и поверхностях большими группами, готовые к действию в соответствующих условиях.
Учитывая микроскопические размеры паразитов, мы не можем этого увидеть, а стоит только дотронуться до этого скопления поврежденной кожи, как бактерии ухватятся за возможность паразитировать в условиях человеческого организма, подходящих для их жизни и размножения.
Говоря о путях заражения Streptococcus pyogenes, следует отметить, что в большинстве случаев речь идет о контактном пути передачи, а это означает, что не только кожа больного, но и постельное белье, игрушки, одежда, т.е. любые предметы обихода, с которыми контактировал больной. Этим объясняется высокая распространенность инфекции в детских коллективах (детских садах, яслях).
Воздушно-капельный путь, при котором инфекция может осесть на слизистых оболочках носа и рта (особенно в уголках губ), также не исключен, но такие случаи встречаются реже.
Кто представляет опасность для окружающих? Во-первых, больные непосредственно стрептодермией, поскольку их кожа является рассадником инфекции, особенно в области локальных поражений. Во-вторых, в качестве источника стрептококковой инфекции можно рассматривать больных респираторными инфекциями, например ангиной, часто вызванной Streptococcus pyogenes. Идентичная ситуация наблюдается со скарлатиной, которая также является тяжелым заразным заболеванием.[6]
Во-вторых, в качестве источника стрептококковой инфекции можно рассматривать больных респираторными инфекциями, например ангиной, часто вызванной Streptococcus pyogenes. Идентичная ситуация наблюдается со скарлатиной, которая также является тяжелым заразным заболеванием.[6]
Источником инфекции можно считать не только тех людей, у которых есть кожные проявления стрептодермии, а также тех, кто заразился, но еще не знает о своем заболевании. Человека можно считать заразным с момента заражения, а первые симптомы могут проявиться только через 7-10 дней. В то же время у людей, однажды перенесших стрептококковую инфекцию, может выработаться иммунитет к ней, и если они заразятся повторно, то будут бессимптомными носителями инфекции.[7], [8]
То же самое касается людей с крепким иммунитетом и отсутствием повреждений кожи. При контакте с больным человеком они могут стать переносчиками инфекции и представлять опасность для окружающих, чей иммунитет не так силен, например, для людей из группы риска.
Любой дерматолог скажет, что стрептодермия, хотя и вызывается условно-патогенной микрофлорой, является высококонтагиозным заболеванием. А учитывая, что крепкий иммунитет для многих является скорее мечтой, чем реальностью, остается большой риск заражения, если больного не изолировать. И тут начинаются проблемы, ведь от начала заражения до появления первых признаков заболевания обычно проходит около недели, значит, в этот период носитель мог заразить других людей, у которых также не будет симптомов в течение 7-9 лет.дней.
По этой причине в больших детских коллективах при выявлении случая стрептодермии назначается карантин, который длится около 10 дней. В этот период у всех зараженных уже есть симптомы заболевания, а дети не посещают образовательные учреждения и бассейн до полного излечения. Желательно ограничить пребывание больного, а также лиц, ухаживающих за ним, в любых общественных местах, чтобы не способствовать распространению инфекции.
Сколько стрептодермий заразны? Исходя из того, что инфекция имеет внешние проявления, имея возможность передачи контактно-бытовым путем, врачи считают, что человек остается заразным с момента заражения до исчезновения характерных признаков болезни (во время лечения симптомы исчезают через 3-14 дней). Исчезновение внешних симптомов говорит о прекращении инфекции, т.е. резком снижении ее активности и гибели большинства микробных частиц. Малоподвижные выжившие особи остаются относительно безопасными обитателями кожи и слизистых оболочек и не несут опасности для окружающих.
Исчезновение внешних симптомов говорит о прекращении инфекции, т.е. резком снижении ее активности и гибели большинства микробных частиц. Малоподвижные выжившие особи остаются относительно безопасными обитателями кожи и слизистых оболочек и не несут опасности для окружающих.
Но мы уже отмечали, что у людей со слабым иммунитетом и хроническими заболеваниями стрептодермия может протекать длительно с периодами ремиссии и обострения болезни. При латентном течении такие больные считаются незаразными, но при появлении острых симптомов вновь становятся опасными для окружающих. Такой человек становится постоянным источником заражения для близких.
Изучив патогенез и причины возникновения стрептодермии, можно сделать вывод, что даже привычные нам обычные условно-патогенные микроорганизмы, наши близкие и вроде бы вполне безопасные «соседи» при определенных условиях могут быть злейшими врагами, способными вызывать более или менее серьезные нарушения здоровья человека. Человечество пока не знает способов мирного сосуществования с бактериями, кроме поддержания сильного иммунитета, не дающего микробам размножаться на поверхности и внутри организма. Так что еще не время расслабляться и переставать следить за своим здоровьем.
Так что еще не время расслабляться и переставать следить за своим здоровьем.
Стрептодермия у детей, взрослых — лечение, симптомы, фото
Стрептодермия кожи, являясь инфекционным заболеванием, вызывается стрептококковой микрофлорой. Вся жизнедеятельность микроорганизмов протекает с образованием на кожных покровах шелушащихся, гнойных элементов округлой формы. Размеры очагов стрептодермии могут варьировать в диаметре от одного миллиметра до десяти и более сантиметров.
Стрептодермия кожи может развиться после внедрения патогенных возбудителей. В данном случае речь идет о бета-гемолитическом стрептококке группы А. Установлено, что этот микроорганизм действует патогенно для сердца и почек, в связи с чем развиваются аутоиммунные заболевания, а также аллергические дерматиты.
Причины стрептодермии
Причинами, влияющими на заболевание стрептодермией, являются хронические заболевания, снижение иммунитета, интоксикации, стрессы, гиповитаминозы, переутомление, голодание.
Стрептодермия от чего появляется?
Кожные покровы здорового человека выполняют барьерную функцию, защищая от проникновения в организм различных патогенных микробов. После воздействия на организм человека различных факторов внутренней и внешней среды защитные функции снижаются. К ним относятся загрязнения кожи, нарушения кровообращения (варикозное расширение вен), последствия высоких и низких температурных перепадов.
Следующей причиной стрептодермии являются микротравмы кожи, которые также влияют на проникновение патогенных микроорганизмов в кожу. К ним относятся укусы, ссадины, царапины, а также потертости.
Стрептодермия заразна или нет? Да потому, что заражение происходит контактно-бытовым путем, либо непосредственно при контакте с больным, а также при пользовании предметами общего пользования.
Признаки стрептодермии
Субъективные ощущения при течении заболевания всегда отсутствуют. В некоторых случаях больные жалуются на зуд, а также на сухость кожи.
Как выглядит стрептодермия?
По окончании инкубационного периода (7-10 дней) на коже появляются розовые округлые пятна с неровными контурами. Через несколько дней пятна превращаются в гнойно-везикулярные элементы.
Различают две формы стрептодермии. Дифференцируют их в зависимости от степени поражения кожи.
Если стрептодермия развивается на фоне стрептококкового импетиго, то появляются гнойные пузырьки, которые можно быстро вскрыть. Заживление не оставляет после себя косметических дефектов, а также рубцов. При этой форме чаще поражается легкая и тонкая кожа лица (нос, рот), а также других открытых участков тела (стопы, кисти, голени). Заболевание характеризуется острым началом. Вначале на фоне покрасневшей кожи появляется волдырь, не больше горошины с желтоватым содержимым. Пузырь способен быстро расти, достигая 1-2 см. Затем его вскрывают, при этом обнажая эрозивную поверхность. Далее он моментально подсыхает, образуя медово-желтые корочки. Форменные элементы сопровождаются невыносимым зудом, что приводит к расчесыванию и дальнейшему заражению здоровой кожи. Так расширяются очаги поражения.
Форменные элементы сопровождаются невыносимым зудом, что приводит к расчесыванию и дальнейшему заражению здоровой кожи. Так расширяются очаги поражения.
При развитии стрептодермии на фоне обыкновенной эктимы, которая считается глубокой формой, поражается первый слой эпидермального слоя кожи, что впоследствии приводит к появлению рубцов. При этом стрептококк поражает глубокие слои кожи, очень быстро увеличиваясь и распространяясь по коже. Часто эктима располагается на нижних конечностях.
В первую очередь стрептодермия носит локальный характер, затем несоблюдение правил гигиены, а также отсутствие адекватного лечения приводит к распространению инфекции. Контакт пораженных участков с водой также способствует распространению болезни. Особенно это заметно у больных стрептодермией детей после умывания, когда через некоторое время пораженная кожа увеличивается в размерах и на лице появляется отек. Любые изменения местного кровообращения, а также нарушение кожного метаболизма могут повышать восприимчивость кожи к патогенным агентам, а также провоцировать стрептодермию. Осложнения стрептодермии могут привести к новому заболеванию — микробной экземе. Острая поверхностная стрептодермия оставляет после себя временную гипопигментацию кожи.
Осложнения стрептодермии могут привести к новому заболеванию — микробной экземе. Острая поверхностная стрептодермия оставляет после себя временную гипопигментацию кожи.
Стрептодермия на шее фото
Стрептодермия симптомы
Начало заболевания начинается с образования покрасневших, мелких пузырьков — пустул, которые заполнены мутной жидкостью.
Симптомы стрептодермии наблюдают на открытых участках кожи (область носа, подбородок, углы рта, кисти, голени, стопы). Наполненные жидкостью везикулы, увеличиваясь до одного сантиметра, лопаются, образуя желтовато-бурую корку. Затем, после высыхания, красные пятна со временем исчезают. Основной симптом стрептодермии – непреодолимый зуд.
Другие симптомы стрептодермии встречаются редко: лихорадка и воспаление лимфатических узлов.
Глубокая форма стрептодермии характеризуется язвенной сыпью с плотной коркой. Заживление оставило после себя заметные шрамы. Чаще поражаются нижние конечности и постепенно процесс способен распространиться на все кожные покровы.
При диффузном характере инфекционного процесса очаги стрептодермии быстро распространяются по организму, сливаясь друг с другом. Интертригинозная форма стрептодермии характеризуется поражением складок кожи, при этом процесс не выходит за пределы складок. Хронические формы стрептодермии часто возникают на фоне таких заболеваний, как сахарный диабет, почечная недостаточность и другие хронические патологии. Клинически хроническая стрептодермия имеет проявления крупных очагов в диаметре до 10 см, края фестончатые, неровные, с ороговевшим, отслаивающимся слоем эпидермиса по периферии. Вскрывшиеся гнойные пузыри превращаются в гнойно-серозные корочки с оттенком желтизны.
При удалении корочек открывается розовая эрозивная поверхность. Длительное, а также затяжное течение стрептодермии приводит к перерождению в новое заболевание микробной экземы.
Стрептодермия у взрослых
Заболевание у взрослых протекает чаще, как вторичная инфекция на фоне развившегося заболевания. Например, на фоне обычной экземы. Редко заболевание может быть спровоцировано повреждениями кожи: порезами, укусами насекомых.
Например, на фоне обычной экземы. Редко заболевание может быть спровоцировано повреждениями кожи: порезами, укусами насекомых.
Стрептодермия у взрослых возникает контактным путем от больных детей, взрослых или через субъектов (общий).
стрептодермия на фото взрослых
Стрептодермия у взрослых обычно имеет более легкое течение, чем у детей. На то, чтобы справиться с болезнью без лекарств, может уйти до трех недель. Однако запускать заболевание нельзя, так как болезнь быстро распространяется по всем кожным покровам.
Стрептодермия у взрослых часто проходит без болезненных ощущений и в острой стадии подозревается легкий зуд, а также легкое жжение. В редких случаях при воздействии на открытую язву инфекции возникает воспалительная реакция, сопровождающаяся повышением температуры, а также увеличением регионарных лимфатических узлов. Если стрептодермия сформировалась на фоне сахарного диабета, с поражением конечностей, заживление длится месяцами.
Самолечение – главная ошибка взрослых. Применение антибактериальных препаратов может изменить клиническую картину, что значительно усложняет диагностику. Врач после визуального осмотра может ошибиться, поэтому диагноз подтвердят только лабораторные исследования.
Применение антибактериальных препаратов может изменить клиническую картину, что значительно усложняет диагностику. Врач после визуального осмотра может ошибиться, поэтому диагноз подтвердят только лабораторные исследования.
Лечение стрептодермии у взрослых только комплексное. В период лечения важно четко выполнять все указания лечащего врача, избегать контакта с водой, с химическими веществами. По показаниям и состоянию больного назначают физиотерапевтические процедуры.
Сухая стрептодермия
Это инфекционное заболевание имеет такую разновидность, как сухая стрептодермия. Являясь инфекционным заболеванием кожи, он легко распространяется среди людей.
Сухую стрептодермию в простонародье называли лишаем. Своевременное выявление сухой стрептодермии – это возможность не запускать болезнь. В лечении эффективны как медикаментозные препараты, так и народные средства. Вылеченная сухая стрептодермия после себя не оставляет следов.
Причины заболевания — контакты с заболевшими, истончение эпидермиса, укусы насекомых, загрязненная вода бассейна. Источником заражения являются: нижнее белье, руки, одежда, предметы быта, игрушки.
Источником заражения являются: нижнее белье, руки, одежда, предметы быта, игрушки.
Сухая стрептодермия – это прежде всего слабый иммунитет, а также дефицит витаминов. Вспышка инфекции происходит весной, при снижении иммунитета.
Течение сухой стрептодермии чаще острое. Очаги воспаления представляют собой пятна овальной формы, достигающие в диаметре пяти сантиметров. Они имеют цвет от белого до розового, сверху покрыты струпьями. Излюбленное место локализации – лицо, нос, рот, уши, нижняя челюсть, щеки. Иногда пятна распространяются на ягодицы, спину, нижние, а также верхние конечности. Редко сопровождается осложнениями в виде судорог, ангулярного стоматита, заушной стрептодермии. Зуд умеренный, температура нормальная.
Диагностировать заболевание посевом биологического материала. Это выгодно отличает заболевание от других грибковых поражений. В лечении применяют: мази с антибиотиками, дезинфицирующие средства, витаминно-минеральные комплексы, антигистаминные препараты.
Вначале очаги обрабатывают йодом, зеленкой, фукорцином. Затем в лечении используют мази с антибиотиками, препараты, содержащие витамины А и Е. Для исключения аллергических реакций рекомендуются антигистаминные препараты.
Народная медицина в лечении использует спиртовые настойки (из лещины, листьев грецкого ореха, коры бузины). Иногда после лечения остаются пигментные пятна, которые исчезают самостоятельно.
Стрептодермия у детей
Кожные заболевания доставляют много хлопот детям и родителям. И стрептодермия у детей входит в это число достаточно распространенных заболеваний. С этой проблемой приходится сталкиваться многим мамам. Стрептодермию у детей вызывают стрептококковые бактерии. Группа стрептодермий включает импетиго, вульгарную эктиму, простую странгуляцию лица, стрептококковую галопирующую, лицевую, хроническую диффузную стрептодермию. Вспышки стрептодермии наблюдаются с некоторой периодичностью в закрытых дошкольных группах, а также детских садах. Причиной заражения являются инфицированные дети, а также общие игрушки. Нарушение санитарно-гигиенических норм может спровоцировать заражение всех детей.
Причиной заражения являются инфицированные дети, а также общие игрушки. Нарушение санитарно-гигиенических норм может спровоцировать заражение всех детей.
Стрептодермия у ребенка фото
Стрептодермия у детей симптомы
Обширные поражения у детей отмечаются повышением температуры до субфебрильной, а также увеличением лимфатических узлов. Для подтверждения диагноза проводят микроскопическое исследование, а также бактериологический посев соскоба. При исследовании материала, взятого при соскобе, обнаруживают стрептококки. Важное значение имеет микроскопическое исследование перед началом терапии.
Если ребенок самостоятельно лечился антибактериальными мазями, то велика вероятность, что диагноз не подтвердится при микроскопии. Тогда стрептодермию диагностируют по клиническим проявлениям.
Стрептодермия у детей
При условии, что очаги стрептодермии носят единичный характер и общее состояние детей не ухудшается, при лечении достаточно местной терапии. Все остальные случаи, кроме местных препаратов, включают витаминотерапию, гемотерапию, общеукрепляющие препараты, ультрафиолетовое облучение крови, а также лечебное УФ-облучение участков кожи.
Все остальные случаи, кроме местных препаратов, включают витаминотерапию, гемотерапию, общеукрепляющие препараты, ультрафиолетовое облучение крови, а также лечебное УФ-облучение участков кожи.
Чем лечить стрептодермию у детей?
Стрептодермия на лице у ребенка в виде заедов лечится 1-2% раствором азотнокислого серебра. Затяжные вялотекущие проявления стрептодермии требуют лечения антибактериальными препаратами до 6 дней. Детям лечат ногти спиртовым раствором йода. Для лучшего терапевтического эффекта назначают норсульфазол, а также сульфаниламидные препараты. Меры предосторожности не будут лишними: ежедневно проводить влажную уборку, дезинфекцию помещений, проветривать и кварцевать помещение, выделить ребенку индивидуальную посуду, расческу, белье. После использования все предметы тщательно продезинфицировать (кипятить, обрабатывать антисептическими растворами: перекисью водорода, спиртом).
При обнаружении микротравм кожи, в том числе порезов, ссадин, укусов, необходима антисептическая обработка. Во время лечения стрептодермии ограничить контакт с водой, использовать только настойку ромашки.
Во время лечения стрептодермии ограничить контакт с водой, использовать только настойку ромашки.
Синтетические изделия, теплая одежда вызывают ускоренное потоотделение. По этой причине мы одеваем детей по температурному режиму, а в помещении носим только натуральные вещи.
Больные дети должны быть изолированы от здоровых детей. Лечить гипоаллергенной диетой. Систематически обрабатывают кожу в очагах поражения. Пузырьки и пустулы осторожно вскрывают стерильными иглами, затем два раза в день ранки обрабатывают анилиновыми красителями (метиленовым синим, бриллиантовой зеленью). Затем накладывается асептическая сухая повязка с дезинфицирующими мазями.
Если при стрептодермии часто образуются корочки, очаги смазывают салициловым вазелином, а затем через 20 часов безболезненно удаляют.
Приучать ребенка с детства правильно, а также полноценно питаться, гулять, заниматься с ним активными видами спорта.
Диагностика стрептодермии у детей
Заболевание кожи, являясь острым поражением, склонно к быстрому распространению и появлению таких симптомов, как волдыри и зуд. Поэтому важно немедленно обратиться к врачу. Специалист назначит микологическое и микроскопическое исследование кожных чешуек. Самолечение в этой ситуации может привести к обострению болезни.
Поэтому важно немедленно обратиться к врачу. Специалист назначит микологическое и микроскопическое исследование кожных чешуек. Самолечение в этой ситуации может привести к обострению болезни.
Стрептодермию необходимо дифференцировать с такими заболеваниями, как крапивница, пиодермия, отрубевидный лишай, атопический дерматит, экзема.
Лечение стрептодермии
При единичных очагах стрептодермии, при сохранении общего состояния и нормальном иммунном статусе у детей рекомендуется местная терапия. Все остальные случаи дополнительно включают также витаминотерапию, гемотерапию, общеукрепляющие препараты, ультрафиолетовое облучение крови.
При лечении стрептодермии следует избегать контакта с водой, а также протирания здоровой кожи тампонами, смоченными в настое ромашки. В носке отдавать предпочтение только натуральным тканям, а синтетические изделия убрать из гардероба, так как они провоцируют потоотделение. Больных детей изолируют, а для остальных устанавливается карантин сроком на десять дней.
Эффективность в лечении показала гипоаллергенная диета, исключающая из пищи острое, жирное, сладкое. Диета №9, стол №9 снижает аллергическое состояние, а кожа, пораженная стрептодермией, подсушивает.
Стрептодермия на начальной стадии развития нуждается в проведении наружных процедур. Для исключения периферического распространения кожу вокруг очага два раза в день протирают дезинфицирующими растворами, используя борный или салициловый спирт.
Как лечить дальше? Если пузырьки и эрозии уже есть, то необходимо проводить наружные процедуры, которые заключаются в влажных подсыхающих повязках (нитрат серебра, резорцин). Лечебный эффект напрямую связан с правильностью техники выполнения. Марлю, стерильную салфетку, сложенную в 8 слоев, отжимают в растворе и накладывают на поврежденную поверхность кожи. Через 15 минут процедуру повторяют. В течение одного часа тридцати минут проходят манипуляции, затем перерыв на три часа и повторные процедуры.
Трещины — заеды, образовавшиеся в углах, следует смазывать азотнокислым серебром три раза в день.
Мазь от стрептодермии
Пузыри следует вскрывать, соблюдая правила асептики. В дальнейшем обработанные волдыри подлежат перевязкам антибактериальными мазями (тетрациклиновая мазь, стрептоцидовая мазь) до 12 часов дважды в сутки.
Корочки необходимо обрабатывать мазями с дезинфицирующими средствами (Этакридин-бор-нафталановая, Риваноловая, Эритромициновая мазь).
Выраженное воспаление снимается гормональными наружными средствами (Лоринден А, С, Тридерм). Важно помнить, что длительное применение средств приводит к необратимым изменениям кожи в виде ее истончения. Поэтому все препараты используются строго по назначению.
Сильный и нестерпимый зуд снимается антигистаминными препаратами (Кларитин, Телфаст). Распространенный характер, лихорадку, а также увеличение регионарных лимфатических узлов лечат антибиотиками (цефалоспорины или полусинтетические пенициллины).
Затяжное и вялотекущее течение лечат витаминотерапией (С, А, В6, В1, В6, Р), а также иммуностимулирующей терапией, в том числе аутогемотерапией, и назначением курсов Пирогенала.

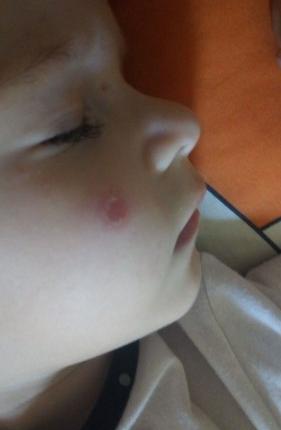
 Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи.
Спустя несколько дней на их месте появляются желтовато-рыжие корочки с рыхлой структурой. Количество пузырьков растет, пятна пораженной кожи увеличиваются в размерах, в центре каждого пятна располагаются корочки, а по краю – свежие пузырьки на фоне отечной кожи.


 Именно поэтому люди с длительно текущими заболеваниями имеют более высокий риск развития инфекционных заболеваний, в том числе стрептодермии. Наиболее уязвимы к инфекции те, у кого есть кожные заболевания, протекающие в хронической форме, или внутренние патологии, при которых на коже образуются раны (например, сахарный диабет). При этом стрептодермия, возникающая на фоне подобных заболеваний, также будет носить хронический характер.
Именно поэтому люди с длительно текущими заболеваниями имеют более высокий риск развития инфекционных заболеваний, в том числе стрептодермии. Наиболее уязвимы к инфекции те, у кого есть кожные заболевания, протекающие в хронической форме, или внутренние патологии, при которых на коже образуются раны (например, сахарный диабет). При этом стрептодермия, возникающая на фоне подобных заболеваний, также будет носить хронический характер.