10 ПРИЧИН ДЛЯ БЕСПОКОЙСТВА, О КОТОРЫХ НЕ СТОИТ БЕСПОКОИТЬСЯ
УХОД ЗА НОВОРОЖДЕННЫМ: 10 ПРИЧИН ДЛЯ БЕСПОКОЙСТВА, О КОТОРЫХ НЕ СТОИТ БЕСПОКОИТЬСЯ
Каждую минуту новорожденный малыш не только доставляет вас огромную радость, но и дает множество поводов для беспокойства. Мы решили провести небольшое исследование, чтобы понять, из-за чего новоявленным родителям следует беспокоиться, а что можно оставить без внимания.
- Прикосновение к родничку — широкому мягкому участку на голове младенца. Не беда, если вы прикасались к родничку, это никак не повредит ребенку. Не думайте, что прикасаясь к родничку, вы прикасаетесь непосредственно к мозгу малыша. Так к чему же все-таки вы прикасаетесь? К плотной защитной оболочке. Благодаря родничкам головка младенца, проходящего по родовым путям, сжимается, не повреждая мозга. Приблизительно к году роднички зарастают.
- Различимый пульс в области родничка .

- Кровь на подгузнике новорожденной девочки . В период беременности всплеск выработки гормона эстрогена у матери может стимулировать матку плода женского пола. В течение первых недель жизни девочек у них нередко происходят т.н. «мини-менструации», когда появляются кровянистые выделения из матки.

- Мягкие водянистые испражнения после каждого кормления . При грудном вскармливании новорожденные часто какают после каждого кормления. В этом нет никакой патологии, просто грудное молоко очень быстро усваивается (при искусственном вскармливании малыши какают реже). А водянистая консистенция их испражнений объясняется жидким питанием новорожденных.
- Постоянная икота . Эксперты с полной уверенностью не могут сказать, почему младенцы так часто икают. Некоторые считают, что это вызвано пока плохо установившейся связью между мозгом и диафрагмой — мышечной перегородкой, отделяющей грудную полость от брюшной и регулирующей дыхание. Какой бы ни была причина, икота — совершенно безвредный и неотъемлемый атрибут младенчества.
- Слезы и крик. Нервная система новорожденных чрезвычайно склонна к раздражению. Новорожденных легко напугать. Двух этих причин вполне достаточно, чтобы объяснить, почему младенцы приливают так много слез.

- Мелкие прыщики на лице . Из-за материнских гормонов, которые все еще находятся в организме младенца, у него часто появляется угревая сыпь в период между 2 неделей — 2 месяцем жизни. Это сыпь совершенно безвредна и требует лишь самого незначительного очищения. Не нужно протирать ее Clearasil.
- Припухшие груди у девочек… и мальчиков ! Гормоны, стимулирующие мини-менструацию у новорожденных девочек, также вызывают небольшое увеличение груди у младенцев обоих полов. Необычно? Да. Временно? Именно так. Стоит ли беспокоиться? Ни в коем случае.
- Постоянное чихание . У младенцев такие крошечные носики! Даже самая маленькая капля слизи вызывает позыв к чиханию. А поскольку ваш малыш только недавно покинул свое уютное водянистое жилище в вашей утробе, ему не избежать хотя бы незначительных неудобств, что может вызвать несколько чихов.

Обсуждение кожных проблем с дерматовенерологом ЕвроМед клиники
Летом, в жару нередко появляются или обостряются различные дерматологические заболевания. Кто из нас не сталкивался летом с раздражением, покраснением кожи, непонятными высыпаниями или аллергической реакцией на растения или укусы насекомых? Вместе с дерматовенерологом клиники «Евромед» Еленой Анатольевной ФЕОКТИСТОВОЙ мы рассказываем о самых распространенных «летних» неприятностях с кожей.
В теплые месяцы в нашей жизни появляются новые провоцирующие заболевания факторы: это жара и как следствие — повышенная потливость, активное солнечное облучение, резкие перепады температур от жары к прохладе, большое количество растений и насекомых, с которыми мы ежедневно контактируем.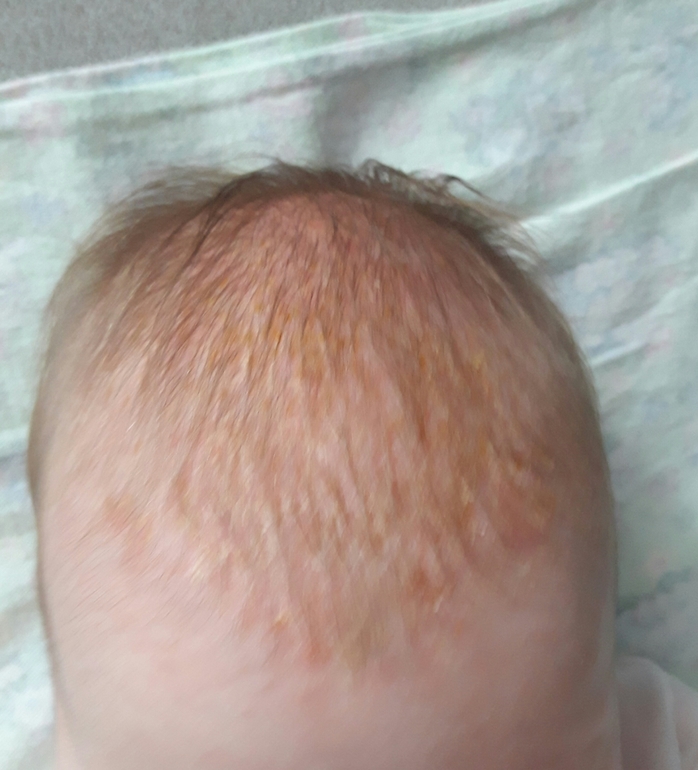
Акне Майорки
Акне Майорки еще иногда называют «летнее акне». Жаркие дни провоцируют повышенное потоотделение, солнце подсушивает кожу, и как следствие – сальные железы закупориваются, приводя к появлению угрей. Провоцирующим фактором для появления таких высыпаний могут быть и косметические средства, которые закупоривают кожу.
Чаще всего высыпания локализуются на груди и между лопатками – в этих местах много сальных желез, и здесь концентрируется пот.
Симптомы
Угревая сыпь, появляющаяся летом и самостоятельно исчезающая в зимнее время.
Бактериальные инфекции
На фоне повышенной потливости могут проявиться стрептококковая и стафилококковая инфекции.
Стрептококки и стафилококки — это бактерии, являющиеся причиной развития множества заболеваний, и не только дерматологических.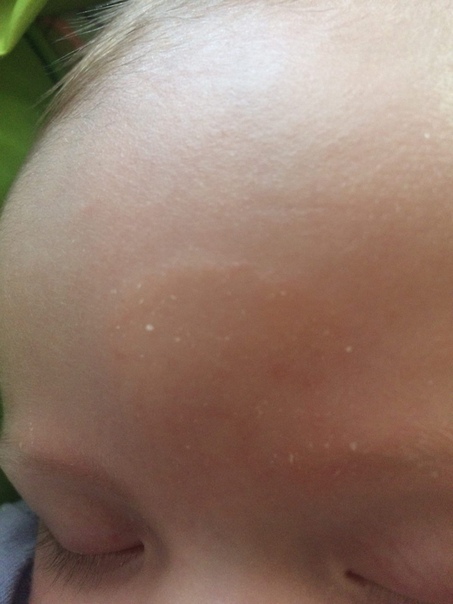
Стафилококковая инфекция передается различными путями: пищевым, контактным, аэрозольным, воздушно-пылевым. Для профилактики распространения бактерий, важно соблюдать личную гигиену, тщательно мыть руки, продукты, посуду, детские игрушки, регулярно делать влажную уборку в помещении.
Стафилококки могут длительное время сохраняться в пищевой среде, опасностью заражения обладают продукты животного происхождения (животные тоже болеют стафилококковой инфекцией): в не кипяченом молоке, не прожаренном мясе, яйцах всмятку, в кисломолочной продукции, в мороженом, в кондитерских изделиях.
Симптомы наличия бактериальной инфекции
Нередко о наличии стафилококковой или стрептококковой инфекции можно судить по поражениям кожи. Бактериальная инфекция может вызывать появления фурункулов, флегмон, абсцессов, сикоза (воспаление волосяных фолликулов) пиодермию (гнойное поражение кожи), ожогоподобный кожный синдром и др. Стрептококковая инфекция может вызывать рожистое воспаление, которое характеризуется появлением сильного зуда, жжения, покраснения кожи.
Бактериальная инфекция может вызывать появления фурункулов, флегмон, абсцессов, сикоза (воспаление волосяных фолликулов) пиодермию (гнойное поражение кожи), ожогоподобный кожный синдром и др. Стрептококковая инфекция может вызывать рожистое воспаление, которое характеризуется появлением сильного зуда, жжения, покраснения кожи.
Важно понимать, что эти инфекции поражают не только кожу, и могут проявляться и другими разнообразными симптомами.
Герпес
Перепады температуры, когда мы с жары заходим в кондиционированное помещение или садимся в прохладный автомобиль или автобус, могут привести к обострению герпеса, как простого, так и опоясывающего.
Герпес – это вирусное, высокозаразное заболевание, проявляющееся появлением мелких болезненных пузырьков на коже. Вирус герпеса может жить в организме человека годами, и проявиться при снижении иммунитета, переохлаждении, стрессах. Существует простой и опоясывающий герпес.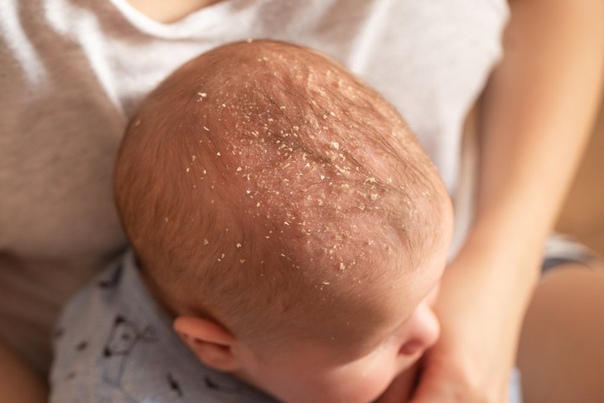
Простой локализуется на губах, на половых органах. Может пойти дальше и вызвать воспаление слизистой оболочки рта – стоматит, который в свою очередь может перейти в герпетическую ангину.
Опоясывающий герпес – «родственник» ветряной оспы. Это заболевание вызывается тем же вирусом. То есть после того, как человек переболел ветрянкой, в его организме мог затаиться вирус, причем в таком «спящем» режиме вирус может просуществовать в организме десятилетиями! И проявиться в момент ослабления иммунитета, стресса, переутомления и т.п. А опоясывающий герпес может привести к развитию опоясывающего лишая – крайне неприятного и болезненного заболевания и герпетической невралгии – весьма болезненного состояния.
Симптомы герпеса
-
Мелкие пузырьковые, наполненные мутной жидкостью, болезненные высыпания на губах, во рту, на половых органах.
-
Боль, зуд в местах высыпаний.

-
Болезненные высыпания на груди, с одной стороны, по ходу ребра; иногда – на шее.
-
Сильная межреберная боль (при опоясывающем герпесе).
Посттравматическая микробная экзема
Это заболевание может развиться на фоне укусов насекомых, комаров, мошек, порезов, ссадин, натертых ног, солнечных ожогов и других повреждений кожи, которые так часты летом. Индивидуальная реакция кожи на повреждение, особенно, на фоне сниженного иммунитета или наследственной предрасположенности, или сбоя в обмене веществ и т.п. могут привести к микробной экземе.
Симптомы посттравматической микробной экземы
-
зуд;
-
отечность и покраснение кожных покровов;
-
сыпь в виде пузырьков, иногда наполненных гноем;
-
формирование корочек в местах вскрытия пузырьков.

При отсутствии лечения посттравматическая микробная экзема переходит в хроническую форму.
Контактные дерматиты
Контактный дерматит – это общее название для дерматологических заболеваний, возникающих в результате непосредственного воздействия на кожу раздражающих химических веществ. Существуют три типа этого заболевания:
Простой контактный дерматит, который развивается вследствие воздействия на кожу химических раздражителей (кислот, щелочей).
Аллергический контактный дерматит может быть вызван контактом с металлами, латексом, красителями, растениями, косметическими средствами, лекарственными мазями, солнцезащитными кремами.
Фототоксический контактный дерматит – индивидуальная реакция на ультрафиолет, так называемая аллергия на солнце.
Симптомы
-
контактный дерматит развивается исключительно на участке кожи, который контактировал с аллергеном.
 Симптомы могут появиться не сразу, а через несколько дней после контакта.
Симптомы могут появиться не сразу, а через несколько дней после контакта.
-
зуд
-
локальное покраснение, отек
-
высыпания в виде пузырьков, наполненных жидкостью
-
эрозии
Эритематозная опрелость
Это поверхностное воспалительное поражение кожи, развивается обычно в местах кожных складок, соприкасающихся поверхностей. Чаще всего это заболевание встречается у детей. Основные причины развития заболевания – повышенная потливость, грибковые и стрептококковые инфекции, нарушение обмена веществ.
Симптомы
-
покраснение кожи (без резких границ со здоровой областью)
-
пузырьковая сыпь
-
ссадины с нечеткими очертаниями, трещины
-
отеки
-
боль, жжение в местах повреждения кожи
-
неприятный запах
Если вы заметили у себя любой из вышеперечисленных симптомов, не тяните – обращайтесь к дерматологу! Большинство заболеваний, при кажущейся их безобидности, сами не проходят, и могут либо перетечь в хроническую форму, либо спровоцировать развитие более тяжелых состояний. Современная медицина позволяет быстро диагностировать заболевание, и в сжатые сроки помочь вам избавиться от него.
Современная медицина позволяет быстро диагностировать заболевание, и в сжатые сроки помочь вам избавиться от него.
Знаете ли вы?
Неровный загар может говорить о наличии у вас грибковой инфекции – отрубевидного (разноцветного) лишая!
Это хроническая грибковая инфекция, поражающая поверхностные слои кожи. Грибок может активизироваться на фоне повышенной потливости. Грибок приводит к появлению на коже невоспалительных пятен, не особо заметных на загорелой коже. Но эти пятна не загорают, и не поглощают ультрафиолет. В итоге при потемнении всей кожи, места, пораженные грибком, остаются белыми. Со временем эти пятна всё увеличиваются. Локализуются они, чаще всего, на спине и груди, реже – на плечах и животе, волосистой части головы.
Водянистые прыщики у ребенка
У здорового малыша кожа всегда чистая и здоровая, без высыпаний. Если же она покрывается прыщиками, то это уже признак неблагополучия. А что означают такие высыпания с водянистым содержимым? Какова их природа? Чем лечить такие неприятности?
Маленькие и большие водянистые прыщи у детей на коже: что это?
У детей кожа очень чувствительная. Поэтому любые внешние раздражения либо внутренние проблемы на ней отображаются быстро. Причин появления сыпи водянистого характера может быть немало. Вот типичные заболевания, которые протекают с образованием водянистых прыщей:
Поэтому любые внешние раздражения либо внутренние проблемы на ней отображаются быстро. Причин появления сыпи водянистого характера может быть немало. Вот типичные заболевания, которые протекают с образованием водянистых прыщей:
- Аллергия. Раздражителем может послужить одежда, пища, лекарство. Аллергические прыщики у ребенка бывают разными, в том числе и водянистыми, сливающимися в целые пятна. Диатез и нейродермит тоже имеют аллергическую природу и наследственные причины.
- Экзема. При ее развитии появляются мелкие красные водянистые прыщики у ребенка. Они вскоре краснеют, приводят к общему утолщению кожи. Высыпания доставляют огромный дискомфорт детям, потому что сильно зудят.
- Опрелости. Они чаще возникают у детей до года. Это реакция их кожи на недостаточную циркуляцию воздуха, перегревание. Чаще всего при опрелостях сыпь локализируется в складочках кожи, на шее. Ее еще называют пеленочным дерматитом, потому что одной из причин его появлении могут быть подгузники, которые не дают кожному покрову малыша дышать.

- Стрептодермия. Это заболевание передается бытовым путем, пылью, насекомыми. Начало характеризуется появлением розоватого пятна. Вскоре оно преобразуется в прыщ с водянистым содержимым крупного размера. При стрептодермии водянистые прыщики у ребенка появляются сначала на руках и на лице.
- Контагиозный моллюск. Дерматологическое заболевание вирусной природы. На коже у детей появляются высыпания, внутри которых находится черная точка. Этот недуг требует скорейшего лечения, потому что распространяется быстрыми темпами.
- Ветрянка. Количество мелких прыщиков с водянистым содержимым быстро увеличивается. Помимо сыпи, у малыша повышается температура тела, появляется слабость. Наполненные жидкостью высыпания лопаются, образуется корочка. Ребенок мучится из-за сильного зуда. При легком протекании ветрянки температуры может и не быть, а высыпания появляются только единичные — это свидетельство сильного иммунитета юного пациента.

- Дисгидроз. Пузырьки локализируются на ладонях и тыльной поверхности рук, на ступнях. Подсыхать они начинают дней через десять. Чаще всего дисгидроз развивается летом и весной.
- Везикулопустулез. Так называется инфекционное заболевание потовых желез у грудных детей, которые находятся на искусственном вскармливании. Возбудитель недуга — стафилококк. В начале болезни мелкие водянистые прыщики у ребенка появляются на волосистой части головы, на руках, затем на животе, на бедрах, на ягодицах. Вскоре их содержимое становится гнойным и вскрывается.
Водянистые прыщики у ребенка на теле очень чешутся
Вариантов может быть несколько. Чешутся высыпания у детей при ветрянке. Они очень быстро распространяются по всему телу. Их необходимо смазывать зеленкой.
Герпес тоже сопровождается водянистой сыпью, но он сосредоточен, в основном, на губах и в уголках рта. Зуд проявляется на начальном этапе заболевания.
Крапивница — еще один недуг не только инфекционной, но и аллергической природы, который приводит к образованию таких прыщей. Они воспаляются, вскоре превращаются в волдыри с кровянистой коркой. Локализируются высыпания на коленях, предплечьях, сосках.
Что делать, если появились водянистые прыщи у ребенка: лечение
Вряд ли мама самостоятельно сможет определить причину дерматологической проблемы, диагностировать ее. Поэтому необходимо вызвать на дом врача. Вести малыша в детскую консультацию нельзя: он может быть заразен. Не предпринимайте до приезда доктора никаких самостоятельных лечебных мероприятий. Используя медикаменты, вы можете усложнить диагностику недуга, стереть его признаки.
Если прыщики вызваны вирусной инфекцией, то врач назначит противовирусные препараты. Это Виролекс, Ацикловир, Пенцикловир в таблетках.
Ребенку рекомендуется обильное питье — оно помогает выводить из организма токсины. Для уменьшения зуда педиатр назначает антигистаминные препараты: Зиртек, Тавегил, Кларитин, Супрастин. Если присоединяется вторичная инфекция, то применяются противогрибковые или антибактериальные лекарства.
Если присоединяется вторичная инфекция, то применяются противогрибковые или антибактериальные лекарства.
При ветрянке прыщики нужно смазывать зеленкой, жидкостью Кастеллани, фукорцином. Эти препараты снижают риск бактериального заражения и уменьшают зуд.
Специально для nashidetki.net- Диана Руденко
Проблемы со скальпом | Детская больница CS Mott
Обзор темы
Многие люди имеют проблемы с волосами или кожей головы. Волосы могут истончаться или выпадать, ломаться или медленно расти. Перхоть, зуд или шелушение кожи головы могут вызывать смущение и дискомфорт. Проблемы с волосами и кожей головы могут вызывать беспокойство, но обычно они не вызваны серьезными проблемами со здоровьем.
Выпадение волос
Выпадение волос, включая истончение и ломкость, является наиболее распространенной проблемой кожи головы. Большинство людей теряют от 50 до 100 волос в день.
С возрастом волосы постепенно истончаются, хотя не все люди страдают в одинаковой степени. Наследственное истончение или облысение является наиболее распространенной причиной истончения волос. Вы можете унаследовать это либо со стороны вашей матери, либо со стороны отца в семье. У женщин с этой чертой волосы редеют, а мужчины могут полностью облысеть. Состояние может начаться в подростковом возрасте, в 20 или 30 лет.
Наследственное истончение или облысение является наиболее распространенной причиной истончения волос. Вы можете унаследовать это либо со стороны вашей матери, либо со стороны отца в семье. У женщин с этой чертой волосы редеют, а мужчины могут полностью облысеть. Состояние может начаться в подростковом возрасте, в 20 или 30 лет.
Младенцы часто теряют свои тонкие детские волосы, которые затем заменяются зрелыми волосами. Из-за гормональных изменений женщины часто теряют волосы в течение 1–6 месяцев после родов или после завершения грудного вскармливания.
Другие возможные причины чрезмерного выпадения, истончения или ломкости волос включают:
- Повреждение волос средствами по уходу за волосами, такими как красители и перманенты, а также горячими бигуди, щипцы для завивки или фены.
- Привычка выдергивать или выкручивать волосы. Трихотилломания — это проблема психического здоровья, при которой человек вырывает себе волосы, обычно с головы, ресниц и бровей.

- Побочные эффекты лекарств или медицинских процедур, таких как химиотерапия или лучевая терапия.
- Недавняя операция, высокая температура или эмоциональный стресс. У вас может быть сильное выпадение волос от 4 недель до 3 месяцев после сильного физического или эмоционального стресса. Этот тип выпадения волос обычно прекращается в течение нескольких месяцев.
- Болезни, такие как волчанка и гипертиреоз.
- Отравление тяжелыми металлами, например отравление таллием или мышьяком.
- Плохое питание, особенно недостаток белка или железа в рационе.
- Повреждение волосяных стержней в результате ожогов или других травм.
Зуд, шелушение или образование корки на коже головы
Зуд, шелушение или образование корки на коже головы могут быть вызваны:
- колыбельным дерматитом, маслянистой желтой коркой на коже головы ребенка.Это часто встречается у детей и не вызвано болезнью. Это не означает, что о ребенке не заботятся должным образом.
 См. изображение люльки.
См. изображение люльки. - Перхоть, шелушение кожи головы, оставляющее белые чешуйки на голове, шее и плечах. Это может быть форма состояния кожи, называемая экземой, которая вызывает повышенное отторжение нормальных клеток кожи головы. Перхоть также может быть вызвана грибковой инфекцией. Гормональные или сезонные изменения могут усилить перхоть.
- Головные вши, крошечные бескрылые насекомые, вызывающие зуд и шелушение кожи головы.Головные вши чаще всего встречаются у детей школьного возраста.
- Стригущий лишай, грибковая инфекция наружного слоя кожи головы и волос. Обычно это вызывает сыпь, состоящую из круглых пятен с приподнятыми красными краями, которые напоминают червей. Сыпь распространяется от этих краев, часто оставляя центр четким, придавая ему кольцевидную форму.
- Текущие (хронические) кожные заболевания, такие как псориаз и себорея.
- Необычное рецидивирующее кожное заболевание, называемое красным плоским лишаем. Это состояние чаще появляется во время стресса, усталости или воздействия лекарств или химических веществ.

Язвы, волдыри или шишки на коже головы
Болезненные язвы, волдыри или шишки, которые развиваются на коже головы, могут быть вызваны:
Рак кожи может возникать на коже головы, особенно в областях, плохо покрытых волосами . Он может разрушать клетки и ткани кожи, а в некоторых случаях распространяться (метастазировать) в другие части тела. Рак кожи может проявляться в виде нароста или родинки, изменения нароста или родинки, язвы, которая не заживает, или раздражения кожи. Три наиболее распространенных типа рака кожи — это базально-клеточный рак кожи, плоскоклеточный рак кожи и меланома.
Лечение
Лечение проблем с кожей головы зависит от причины проблемы.
Проверьте свои симптомы
У вас проблемы с кожей головы?
Сюда также относится выпадение волос.
Сколько тебе лет?
Менее 12 лет
Менее 12 лет
12 лет и старше
12 лет и старше
Вы мужчина или женщина?
Почему мы задаем этот вопрос?
- Если вы трансгендер или небинарный человек, выберите пол, который соответствует частям тела (таким как яичники, яички, простата, грудь, пенис или влагалище), которые вы теперь имеете в той области, где у вас проявляются симптомы.

- Если ваши симптомы не связаны с этими органами, вы можете выбрать свой пол.
- Если у вас есть некоторые органы обоих полов, вам может потребоваться пройти этот инструмент сортировки дважды (один раз как «мужской» и один раз как «женский»). Это позволит убедиться, что инструмент задает правильные вопросы для вас.
Как вы думаете, у вас может быть лихорадка?
Есть ли красные полосы, отходящие от этой области, или гной, отделяющийся от нее?
У вас проблемы со здоровьем или вы принимаете лекарства, которые ослабляют вашу иммунную систему?
То, что ослабляет иммунную систему у взрослого или ребенка старшего возраста, может быть иным, чем у маленького ребенка или младенца.Да
Болезнь или лекарство, вызывающее проблемы с иммунной системой
Нет
Болезнь или лекарство, вызывающие проблемы с иммунной системой
У вас болезненная сыпь или болезненные волдыри на коже головы?
Да
Болезненная сыпь или волдыри на коже головы
Нет
Болезненная сыпь или волдыри на коже головы
Зуд кожи головы; имеют красные, шелушащиеся участки; или есть твердые, сочащиеся язвы?
Да
Кожа головы зудит или шелушится или имеет корки
Нет
Кожа головы зудит или шелушится или имеет корки
Зуд и шелушение сильно, умеренно или слабо?
Тяжелая означает, что заболевание достаточно серьезное, чтобы мешать сну и нормальной деятельности.
Сильный
Сильный зуд или шелушение
Умеренный
Умеренный зуд или шелушение
Слабый
Слабый зуд или шелушение
Вы пробовали домашнее лечение более 2 дней?
Да
Домашнее лечение более 2 дней
Нет
Домашнее лечение более 2 дней
Помогает ли?
Да
Домашнее лечение помогает
Нет
Домашнее лечение помогает
Изменилась ли родинка или другое пятно на коже?Да
Изменения родинки или пятна на коже
Нет
Изменения родинки или пятна на коже
Считаете ли вы, что лекарство может вызывать выпадение волос или проблемы с кожей головы?Подумайте, возникла ли проблема после того, как вы начали использовать новое лекарство или более высокую дозу лекарства.
Да
Лекарство может вызывать проблемы с кожей головы или выпадение волос
Нет
Лекарства могут вызывать проблемы с кожей головы или выпадение волос
Вас беспокоит выпадение волос или их истончение или ломкость?
Да
Беспокойство по поводу выпадения, истончения или ломкости волос
Нет
Беспокойство по поводу выпадения, истончения или ломкости волос
Многие факторы могут повлиять на то, как ваше тело реагирует на симптомы и на то, какой уход вам может понадобиться. К ним относятся:
К ним относятся:
- Ваш возраст . Младенцы и пожилые люди, как правило, заболевают быстрее.
- Ваше общее состояние здоровья . Если у вас есть такие заболевания, как диабет, ВИЧ, рак или сердечно-сосудистые заболевания, возможно, вам придется уделять больше внимания определенным симптомам и как можно скорее обратиться за медицинской помощью.
- Лекарства, которые вы принимаете . Некоторые лекарства, такие как разжижители крови (антикоагулянты), лекарства, подавляющие иммунную систему, такие как стероиды или химиотерапия, растительные лекарственные средства или добавки, могут вызывать симптомы или усугублять их.
- Недавние события со здоровьем , такие как операция или травма. Подобные события могут вызвать симптомы впоследствии или сделать их более серьезными.
- Ваши привычки в отношении здоровья и образ жизни , такие как привычки в еде и физических упражнениях, курение, употребление алкоголя или наркотиков, сексуальный анамнез и путешествия.

Попробуйте домашнее лечение
Вы ответили на все вопросы. Судя по вашим ответам, вы сможете решить эту проблему в домашних условиях.
- Попробуйте домашнее лечение, чтобы облегчить симптомы.
- Позвоните своему врачу, если симптомы ухудшаются или у вас есть какие-либо опасения (например, если симптомы не улучшаются, как вы ожидаете). Возможно, вам понадобится уход раньше.
Симптомы инфекции могут включать:
- Усиление боли, отек, повышение температуры или покраснение в области или вокруг нее.
- Красные полосы, ведущие из области.
- Выделение гноя из пораженной области.
- Лихорадка.
Многие рецептурные и безрецептурные лекарства могут вызывать выпадение или истончение волос или другие проблемы с кожей головы.Вот несколько примеров:
- Лекарства, используемые для лечения рака (химиотерапия).
- Противозачаточные таблетки.
- Противосудорожные препараты.

- Амфетамины, такие как декстроамфетамин (например, декседрин) или метамфетамин.
- Витамин А в больших дозах.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Некоторые примеры для взрослых:
- Такие заболевания, как диабет, рак, болезни сердца и ВИЧ/СПИД.
- Длительные проблемы с алкоголем и наркотиками.
- Стероидные препараты, которые можно использовать для лечения различных состояний.
- Химиотерапия и лучевая терапия рака.
- Другие лекарственные средства, применяемые для лечения аутоиммунных заболеваний.
- Лекарства, принимаемые после трансплантации органов.
- Отсутствие селезенки.
Определенные состояния здоровья и лекарства ослабляют способность иммунной системы бороться с инфекциями и болезнями. Некоторые примеры для детей:
- Такие заболевания, как диабет, кистозный фиброз, серповидно-клеточная анемия и врожденный порок сердца.

- Стероидные препараты, используемые для лечения различных состояний.
- Лекарства, принимаемые после трансплантации органов.
- Химиотерапия и лучевая терапия рака.
- Отсутствие селезенки.
Изменение на родинку или другое пятно на коже может означать, что пятно:
- стало больше.
- Разработаны неровные границы.
- Утолщены, приподняты или изношены.
- Измененный цвет.
- Начал легко кровоточить.
Записаться на прием
Судя по вашим ответам, проблема может не решиться без медицинской помощи.
- Запишитесь на прием к врачу в ближайшие 1–2 недели.
- При необходимости попробуйте домашнее лечение, пока вы ждете приема.
- Если симптомы ухудшаются или у вас есть какие-либо опасения, позвоните своему врачу. Возможно, вам понадобится уход раньше.
Обратитесь за медицинской помощью сейчас
На основании ваших ответов вам может понадобиться медицинская помощь немедленно . Проблема может усугубиться без медицинской помощи.
Проблема может усугубиться без медицинской помощи.
- Позвоните своему врачу сейчас, чтобы обсудить симптомы и договориться о лечении.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за помощью в течение следующего часа.
- Вам не нужно вызывать скорую помощь, за исключением случаев, когда:
- Вы не можете безопасно путешествовать, управляя автомобилем самостоятельно или поручив кому-то другому.
- Вы находитесь в районе, где интенсивное движение или другие проблемы могут замедлить ваше движение.
Обратитесь за медицинской помощью сегодня
Судя по вашим ответам, вам может понадобиться медицинская помощь в ближайшее время .Проблема, вероятно, не улучшится без медицинской помощи.
- Позвоните своему врачу сегодня, чтобы обсудить симптомы и договориться о лечении.
- Если вы не можете связаться со своим врачом или у вас его нет, обратитесь за медицинской помощью сегодня.

- Если сейчас вечер, наблюдайте за симптомами и обращайтесь за помощью утром.
- Если симптомы ухудшаются, скорее обратитесь за медицинской помощью.
Сыпь у детей 12 лет и старше
Сыпь у детей 11 лет и младше
Домашнее лечение
Попробуйте один из следующих способов домашнего лечения, чтобы решить проблему с кожей головы.
- Попробуйте домашнее лечение перхоти, например, используйте шампунь против перхоти, который вызывает белые хлопья на голове.
- Выполните самостоятельный осмотр кожи, чтобы выявить подозрительные новообразования на коже головы. Разделите волосы, чтобы посмотреть на кожу головы. Если вам трудно увидеть кожу головы, попросите друга или члена семьи проверить это место.
- Если у вашего ребенка желтые корки на коже головы, попробуйте домашнее лечение колыбельного дерматита.
- За час до мытья шампунем натрите кожу головы ребенка детским маслом, минеральным маслом или вазелином, чтобы поднять корочки и ослабить чешуйки.

- Когда вы будете готовы к мытью шампунем, сначала намочите кожу головы, а затем осторожно потрите кожу головы щеткой с мягкой щетиной (хорошо подойдет мягкая зубная щетка) в течение нескольких минут, чтобы удалить чешуйки. Вы также можете попробовать аккуратно удалить чешуйки с помощью расчески с частыми зубьями.
- Затем вымойте кожу головы детским шампунем, хорошо сполосните и аккуратно вытрите полотенцем.
- За час до мытья шампунем натрите кожу головы ребенка детским маслом, минеральным маслом или вазелином, чтобы поднять корочки и ослабить чешуйки.
- Если у вашего ребенка есть лысина сзади или сбоку на голове, часто меняйте положение ребенка. Лежание в одном положении может быть причиной лысины.
Существуют и другие меры, которые вы можете предпринять дома при других видах проблем с кожей головы.
Симптомы, на которые следует обратить внимание при домашнем лечении
Позвоните своему врачу, если во время домашнего лечения возникнет любой из следующих симптомов:
Профилактика
Для поддержания нормального роста волос принимайте от 2 до 3 порций белка в день. Белок содержится в мясе, курице, рыбе, яйцах, некоторых сырах, сушеных бобах, тофу, злаках и орехах. Для получения дополнительной информации см. тему Здоровое питание.
Белок содержится в мясе, курице, рыбе, яйцах, некоторых сырах, сушеных бобах, тофу, злаках и орехах. Для получения дополнительной информации см. тему Здоровое питание.
Бережно относитесь к своим волосам. Если ваши волосы легко ломаются:
- Мойте волосы шампунем, расчесывайте и чистите реже.
- После мытья волос шампунем используйте крем-ополаскиватель или кондиционер. Это облегчит расчесывание волос и сделает их более послушными.
- Используйте расчески с широкими зубьями и щетки с гладкими кончиками.
- Избегайте грубого расчесывания, расчесывания или растирания полотенцем, когда ваши волосы мокрые. Влажные волосы более хрупкие и, следовательно, с большей вероятностью сломаются.
- Избегайте причесок, которые тянут ваши волосы, таких как хвостики, косички и косички.Постоянное выдергивание вызывает некоторую потерю волос, особенно по бокам головы. Если вы используете эти прически, избегайте тугих хвостиков и косичек. Чередуйте с более свободными прическами.

- Ограничьте использование плойки, утюжка или выпрямителя, термобигуди и фена. Если вы используете эти продукты, используйте режим низкой температуры.
- Избегайте химической обработки до тех пор, пока волосы, ранее обработанные химическими веществами, не отрастут.
Во избежание педикулеза не делитесь головными уборами, расческами и другими предметами.Для получения дополнительной информации см. тему Головные вши.
Чтобы предотвратить рак кожи, защищайте кожу головы (и остальную часть кожи) от солнца.
- Ограничьте пребывание на солнце, особенно с 10:00 до 16:00.
- Носите широкополую шляпу.
- Не используйте солярии или лампы для загара.
Подготовка к приему
Чтобы подготовиться к приему, см. тему Максимально эффективное использование вашего приема.
Вы можете помочь своему врачу диагностировать и лечить ваше заболевание, подготовившись ответить на следующие вопросы:
- Каковы ваши основные симптомы?
- Как давно у вас появились симптомы?
- Была ли у вас эта проблема в прошлом? Если да, то как лечили? Лечение помогло?
- Если вы обеспокоены выпадением или истончением волос, когда у вас в последний раз было то, что вы считаете нормальной шевелюрой?
- Были ли случаи выпадения волос в вашей семье?
- Каковы ваши привычки ухода за волосами, например, использование красок для волос?
- Вопрос для женщин: Используете ли вы гормональный метод контрацепции?
- Какие безрецептурные и рецептурные лекарства, включая витамины, вы принимали за последние 6 месяцев?
- Были ли у вас недавно какие-либо заболевания или операции?
- Есть ли у вас кожные заболевания или хронические заболевания?
- Считаете ли вы, что могли заразиться головными вшами или стригущим лишаем?
- У кого-нибудь в вашей семье есть подобные симптомы?
- Есть ли у вас какие-либо риски для здоровья?
Кредиты
Актуально на: 26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор: William H.Блад-младший, доктор медицинских наук, FACEP – неотложная медицинская помощь
Адам Хасни, доктор медицины – семейная медицина
Э. Грегори Томпсон, доктор медицины – внутренние болезни
Кэтлин Ромито, доктор медицины – семейная медицина
Актуально на: 26 февраля 2020 г.
Автор: Здоровый персонал
Medical Review: William H. Blahd Jr. MD, FACEP — Emergency Medicine & Adam Husney MD — Family Medicine & E.Грегори Томпсон, доктор медицины, внутренняя медицина и Кэтлин Ромито, доктор медицины, семейная медицина
Импетиго у младенца или ребенка: состояние, лечение и фотографии для родителей — обзор
53818 32 Информация для МладенецВзрослыйРебенок подпись идет сюда…Изображения импетиго
Обзор
Импетиго, распространенная кожная инфекция у младенцев и детей, вызывается бактериями ( Staphylococcus или Streptococcus ), попадающими в порезы или разрывы кожи. Хотя импетиго обычно представляет собой незначительную инфекцию, которую легко вылечить, оно может прогрессировать до более серьезных симптомов, включая глубокие кожные инфекции (целлюлит), воспаление почек или менингит. Импетиго можно разделить на 2 типа: буллезный и небуллезный.
Хотя импетиго обычно представляет собой незначительную инфекцию, которую легко вылечить, оно может прогрессировать до более серьезных симптомов, включая глубокие кожные инфекции (целлюлит), воспаление почек или менингит. Импетиго можно разделить на 2 типа: буллезный и небуллезный.
- Небуллезное импетиго составляет 70% всех случаев и проявляется в виде крошечных пузырьков, наполненных жидкостью, которые превращаются в корочки медового цвета. Как правило, они не вызывают боли или покраснения на окружающей коже.
- Буллезное импетиго чаще встречается у младенцев и проявляется в виде более крупных прозрачных пузырей, наполненных жидкостью. Когда эти волдыри лопаются, они могут оставить после себя чешуйки.
Кто в опасности?
Импетиго может возникать во всех возрастных группах, но чаще встречается у детей школьного возраста и младенцев. Ищите язву, которая превращается в корку медового цвета. Буллезное импетиго чаще наблюдается у младенцев и обычно развивается на лице, ягодицах и в области подгузников. Младенцы подвергаются большему риску этих инфекций, потому что их иммунная система не полностью развита. Другие факторы риска могут включать укусы насекомых (которые могут быть поцарапаны) или плохое очищение кожи. Импетиго также может передаваться при прикосновении к зараженному предмету (фомиту). Он быстро распространяется через детские сады и детские сады.
Младенцы подвергаются большему риску этих инфекций, потому что их иммунная система не полностью развита. Другие факторы риска могут включать укусы насекомых (которые могут быть поцарапаны) или плохое очищение кожи. Импетиго также может передаваться при прикосновении к зараженному предмету (фомиту). Он быстро распространяется через детские сады и детские сады.
Признаки и симптомы
Существуют 2 распространенные формы импетиго: импетиго с волдырями и импетиго без пузырей (на поверхности кожи пузырьки, заполненные жидкостью).
Импетиго без волдырей:
- Крошечные прыщики или красные участки быстро превращаются в сочащиеся, покрытые коркой пятна медового цвета (обычно менее дюйма), которые распространяются.
- Поражаются лицо или поврежденные (травмированные) участки кожи.
- Может ощущаться зуд или увеличение лимфатических узлов, но в целом ребенок чувствует себя хорошо.
- Иногда появляются более глубокие, наполненные гноем язвы и струпья, оставляющие шрамы.

- Возникают безболезненные волдыри (около дюйма или меньше), которые легко лопаются.
- Они часто распространяются на лицо, туловище, руки или ноги.
- Самочувствие человека в целом хорошее.
- Легкая – всего несколько поражений любого типа на небольшом участке кожи, в остальном ребенок чувствует себя хорошо.
- Умеренная — поражено более 10 поражений и несколько небольших участков кожи.
- Тяжелая – много поражений; поражаются большие участки кожи; и/или ребенок чувствует себя плохо, с лихорадкой, диареей или слабостью.
Руководство по уходу за собой
Профилактика импетиго:
- Очищайте кожу водой с мылом.
- Порезы, царапины и укусы насекомых обрабатывайте водой с мылом и, если возможно, накрывая пораженный участок.
- Осторожно мойте пораженный участок водой с мягким мылом два или чаще раза в день и по возможности накрывайте марлей или антипригарной повязкой.

- Наносите безрецептурную мазь с антибиотиком после мытья кожи 3–4 раза в день.Вымойте руки после нанесения или наденьте перчатки для нанесения.
- Чтобы удалить корки, замочите их в растворе уксуса (1 столовая ложка белого уксуса на пинту воды) на 15–20 минут.
- Ежедневно стирайте одежду, полотенца и постельное белье и не делитесь этими личными вещами с другими.
- Часто мойте руки, старайтесь не прикасаться к пораженным участкам и подстригайте ногти.
- Держите ребенка дома, пока не заживут струпья или открытые участки.
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка при любой инфекции, которая не проходит.Немедленно обратитесь к врачу при умеренной или тяжелой инфекции или если у вашего ребенка жар или сильная боль.
Если ваш ребенок в настоящее время лечится от кожной инфекции, состояние которой не улучшилось после 2–3 дней приема антибиотиков, обратитесь к детскому врачу.
Внебольничный метициллин-резистентный золотистый стафилококк (CA-MRSA) представляет собой штамм «стафилококковых» бактерий, устойчивых к антибиотикам семейства пенициллинов, которые на протяжении десятилетий являются краеугольным камнем антибактериальной терапии стафилококков и кожных инфекций. CA-MRSA ранее заражал только небольшие слои населения, такие как медицинские работники и лица, употребляющие инъекционные наркотики. Однако в настоящее время CA-MRSA является частой причиной кожных инфекций среди населения в целом. В то время как бактерии CA-MRSA устойчивы к пенициллину и родственным пенициллинам антибиотикам, большинство стафилококковых инфекций, вызванных CA-MRSA, могут быть легко вылечены практикующими врачами с использованием местного ухода за кожей и общедоступных антибиотиков, не относящихся к пенициллиновому семейству. В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие).Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже вашего ребенка, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к детскому врачу.
CA-MRSA ранее заражал только небольшие слои населения, такие как медицинские работники и лица, употребляющие инъекционные наркотики. Однако в настоящее время CA-MRSA является частой причиной кожных инфекций среди населения в целом. В то время как бактерии CA-MRSA устойчивы к пенициллину и родственным пенициллинам антибиотикам, большинство стафилококковых инфекций, вызванных CA-MRSA, могут быть легко вылечены практикующими врачами с использованием местного ухода за кожей и общедоступных антибиотиков, не относящихся к пенициллиновому семейству. В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие).Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже вашего ребенка, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к детскому врачу. Многие люди ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят к врачу. Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками.Если у вашего ребенка проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
Многие люди ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят к врачу. Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками.Если у вашего ребенка проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
Лечение, которое может назначить ваш врач
В дополнение к уже упомянутым мерам при легком импетиго врач может назначить:
- Местные антибиотики (обычно мупироцин)
- Пероральные антибиотики (цефалоспорины, амоксициллин, клоксациллин, диклоксациллин, эритромицин или клиндамицин) назначает антибиотики, убедитесь, что ребенок прошел полный курс.
- Небуллезное импетиго составляет 70% всех случаев и проявляется в виде крошечных пузырьков, наполненных жидкостью, которые превращаются в корочки медового цвета. Как правило, они не вызывают боли или покраснения на окружающей коже.
- Буллезное импетиго чаще встречается у младенцев и проявляется в виде более крупных прозрачных пузырей, наполненных жидкостью. Когда эти волдыри лопаются, они могут оставить после себя чешуйки.
- Крошечные прыщики или красные участки быстро превращаются в сочащиеся, покрытые коркой пятна медового цвета (обычно менее дюйма), которые распространяются.
- Поражаются лицо или поврежденные (травмированные) участки кожи.
- Может ощущаться зуд или увеличение лимфатических узлов, но в целом ребенок чувствует себя хорошо.
- Иногда появляются более глубокие, наполненные гноем язвы и струпья, оставляющие шрамы.
- Возникают безболезненные волдыри (около дюйма или меньше), которые легко лопаются.
- Они часто распространяются на лицо, туловище, руки или ноги.

- Самочувствие человека в целом хорошее.
- Легкая – всего несколько поражений любого типа на небольшом участке кожи, в остальном ребенок чувствует себя хорошо.
- Умеренная — поражено более 10 поражений и несколько небольших участков кожи.
- Тяжелая – много поражений; поражаются большие участки кожи; и/или ребенок чувствует себя плохо, с лихорадкой, диареей или слабостью.
- Очищайте кожу водой с мылом.
- Порезы, царапины и укусы насекомых обрабатывайте водой с мылом и, если возможно, накрывая пораженный участок.
- Осторожно мойте пораженный участок водой с мягким мылом два или чаще раза в день и по возможности накрывайте марлей или антипригарной повязкой.
- Наносите безрецептурную мазь с антибиотиком после мытья кожи 3–4 раза в день.Вымойте руки после нанесения или наденьте перчатки для нанесения.

- Чтобы удалить корки, замочите их в растворе уксуса (1 столовая ложка белого уксуса на пинту воды) на 15–20 минут.
- Ежедневно стирайте одежду, полотенца и постельное белье и не делитесь этими личными вещами с другими.
- Часто мойте руки, старайтесь не прикасаться к пораженным участкам и подстригайте ногти.
- Держите ребенка дома, пока не заживут струпья или открытые участки.
- Местные антибиотики (обычно мупироцин)
- Пероральные антибиотики (цефалоспорины, амоксициллин, клоксациллин, диклоксациллин, эритромицин или клиндамицин) назначает антибиотики, убедитесь, что ребенок прошел полный курс.
- шишки или волдыри
- следы норы
- утолщенная, шелушащаяся, расцарапанная и покрытая струпьями кожа
- у детей раннего возраста, раздражительность и плохой аппетит
- кисти и стопы (особенно перепонки кожи между пальцами рук и ног)
- внутренняя часть запястий и складки под мышками
- линия талии и область паха
- голова и скальп младенцев (редко у детей старшего возраста и взрослых)
- Розовые прыщи («неонатальные прыщи») иногда считаются вызванными воздействием материнских гормонов в утробе матери.Никакого лечения не требуется, только время. Они могут держаться в течение нескольких недель или даже месяцев на коже ребенка.

- Токсическая эритема — еще одна распространенная сыпь у новорожденных. Он выглядит как красные пятна с нечеткими границами, которые слегка приподняты и могут иметь небольшую белую или желтую точку в центре. Его причина неизвестна, и он проходит без лечения через несколько дней или недель.
- Сухая, шелушащаяся кожа наблюдается почти у всех нормальных детей, но особенно это заметно у детей, рожденных с небольшим опозданием.Кожа под ним совершенно нормальная, мягкая и влажная.
- Маленькие белые бугорки на носу и лице (милиумы) вызваны закупоркой сальных желез. Когда сальные железы ребенка увеличиваются и открываются через несколько дней или недель, белые прыщики исчезают.
- Пятна лосося (называемые «укусом аиста» на затылке или «поцелуем ангела» между глазами) представляют собой простые гнезда кровеносных сосудов (вероятно, вызванные материнскими гормонами), которые исчезают на коже. через несколько недель или месяцев.
 Иногда укусы аистов никогда не исчезают.
Иногда укусы аистов никогда не исчезают. - Желтуха — желтое окрашивание кожи и глаз ребенка. Это вызвано избытком билирубина (продукт распада эритроцитов). Если уровень билирубина становится достаточно высоким, синий или белый свет может быть сфокусирован на коже ребенка, чтобы снизить уровень, поскольку избыток билирубина иногда может представлять опасность для здоровья.
- Врожденный меланоцитоз, ранее называвшийся монгольскими пятнами, очень часто встречается на любой части тела темнокожих детей.Они плоские, серо-голубого цвета (почти похожи на синяк), могут быть маленькими или большими. Они вызваны некоторым пигментом, который не попал в верхний слой, когда формировалась кожа ребенка. Они безвредны и обычно исчезают к школьному возрасту.
- Моллюск (себорея) часто проявляется в возрасте 1-2 месяцев.
 На коже головы появляются жирные желтоватые корочки, которые могут включать красную раздражающую сыпь на лице, за ушами, на шее и даже в подмышечных впадинах. Ваш врач расскажет вам, как лучше всего лечить это распространенное заболевание, в зависимости от симптомов вашего ребенка.
На коже головы появляются жирные желтоватые корочки, которые могут включать красную раздражающую сыпь на лице, за ушами, на шее и даже в подмышечных впадинах. Ваш врач расскажет вам, как лучше всего лечить это распространенное заболевание, в зависимости от симптомов вашего ребенка. - Экзема — это красные зудящие пятна на коже, которые часто можно увидеть на груди, руках, ногах, лице, локтях и под коленями ребенка. Это вызвано сухой, чувствительной кожей, а иногда и аллергией (хотя в этом возрасте может быть трудно понять, что может быть спусковым крючком).Ваш врач может определить, похожа ли сыпь на экзему, и назначить соответствующее лечение. В целом лечение состоит из:
- Использование очень мягкого мыла
- Использование мягкого моющего средства и без смягчителя ткани при стирке детского белья
- Использование увлажняющих средств для кожи
- Применение стероидного крема (например, гидрокортизона или даже более сильного), если экзема не проходит
- Потница выглядит как маленькие красные прыщики, в основном на участках тела вашего ребенка, которые склонны к перегреванию и потоотделению, например, на шее, в области подгузника и под мышками.
 Лечение заключается в том, чтобы попытаться сохранить область сухой и избежать перегрева, одевая их в свободную одежду.
Лечение заключается в том, чтобы попытаться сохранить область сухой и избежать перегрева, одевая их в свободную одежду. - Грибковая инфекция (кандидоз) может проявляться у вашего ребенка по-разному. На языке она называется молочницей и выглядит как засохшее молоко, которое, в отличие от молока, невозможно соскоблить. В области подгузника кандидоз выглядит как интенсивная красная сыпь, часто с более мелкими бугорками по краям. Грибковая инфекция любит влажные, темные участки, поэтому вы обнаружите покраснение из-за нее в складках бедер.Кандидоз лечится противогрибковым гелем для перорального применения или жидким лекарством (при молочнице полости рта), противогрибковым кремом (для области под подгузником) или и тем, и другим.
- Заполненные жидкостью волдыри (особенно с непрозрачной желтоватой жидкостью) могут указывать на серьезную инфекцию, например бактериальную инфекцию или герпес.
- Маленькие красные или пурпурные точки на теле («петехии») могут быть вызваны вирусной инфекцией или потенциально очень серьезной бактериальной инфекцией. Они не будут светиться от давления. Любой младенец с возможными петехиями должен быть немедленно осмотрен врачом.
- Кожа головы
- Веки
- Лицо, область вокруг носа, подбородок и рот
- Лоб, задняя часть ушей или задняя часть шеи
- В других кожных складках, например в подмышечных впадинах, на внутренней стороне локтей и на тыльной стороне колен
- Ягодицы, ягодичная щель (бороздка между ягодицами), верхняя часть бедер и нижняя часть живота (область подгузника)
- Легкие пятнистые чешуйки
- Обширные толстые чешуйчатые пятна
- Толстые, маслянистые желтые чешуйки
- Коричневые корочки
- Красная кожа в окружении розовых пятен; это чаще встречается в области кожных складок
- Опухшие участки кожи, чаще в складках кожи
- Топические стероиды, такие как гидрокортизон
- Противогрибковые препараты, такие как кетоконазол или имидазол
- Убедитесь, что все следы шампуня, мыла или моющих средств смываются с тела во время купания, чтобы уменьшить вероятность раздражения кожи
- Одевание ребенка в хорошо сидящую одежду, обеспечивающую циркуляцию воздуха, уменьшающую вероятность раздражения кожи
- Выбирайте одежду из натуральных волокон , а не из искусственных, , так как они улучшают циркуляцию воздуха и регулирование влажности
- https://medlineplus.gov/ency/article/001367.htm
- http://raisingchildren.net.au/articles/milia.html
- http://www.babycentre.co.uk/a72/spotty-skin
- http://www.mayoclinic.org/diseases-conditions/milia/basics/definition/con-20033921
- http://www.dermnetnz.org/topics/milium-milia/

Доверенные ссылки
Клиническая информация и дифференциальная диагностика импетигоСсылки
Болонья, Жан Л., изд. Дерматология , стр.1117-1118. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд, стр.1394, 1845, 1848, 1857-1869. Нью-Йорк: Макгроу-Хилл, 2003.
.Импетиго у младенца или ребенка: состояние, лечение и фотографии для родителей — обзор
53818 32 Информация для МладенецВзрослыйРебенок подпись идет сюда…Изображения импетиго
Обзор
Импетиго, распространенная кожная инфекция у младенцев и детей, вызывается бактериями ( Staphylococcus или Streptococcus ), попадающими в порезы или разрывы кожи. Хотя импетиго обычно представляет собой незначительную инфекцию, которую легко вылечить, оно может прогрессировать до более серьезных симптомов, включая глубокие кожные инфекции (целлюлит), воспаление почек или менингит. Импетиго можно разделить на 2 типа: буллезный и небуллезный.
Импетиго можно разделить на 2 типа: буллезный и небуллезный.
Кто в опасности?
Импетиго может возникать во всех возрастных группах, но чаще встречается у детей школьного возраста и младенцев.Ищите язву, которая превращается в корку медового цвета. Буллезное импетиго чаще наблюдается у младенцев и обычно развивается на лице, ягодицах и в области подгузников. Младенцы подвергаются большему риску этих инфекций, потому что их иммунная система не полностью развита. Другие факторы риска могут включать укусы насекомых (которые могут быть поцарапаны) или плохое очищение кожи. Импетиго также может передаваться при прикосновении к зараженному предмету (фомиту). Он быстро распространяется через детские сады и детские сады.
Импетиго также может передаваться при прикосновении к зараженному предмету (фомиту). Он быстро распространяется через детские сады и детские сады.
Признаки и симптомы
Существуют 2 распространенные формы импетиго: импетиго с волдырями и импетиго без пузырей (на поверхности кожи пузырьки, заполненные жидкостью).
Импетиго без волдырей:
Руководство по уходу за собой
Профилактика импетиго:
Когда обращаться за медицинской помощью
Обратитесь к врачу вашего ребенка при любой инфекции, которая не проходит.Немедленно обратитесь к врачу при умеренной или тяжелой инфекции или если у вашего ребенка жар или сильная боль.
Если ваш ребенок в настоящее время лечится от кожной инфекции, состояние которой не улучшилось после 2–3 дней приема антибиотиков, обратитесь к детскому врачу.
Внебольничный метициллин-резистентный золотистый стафилококк (CA-MRSA) представляет собой штамм «стафилококковых» бактерий, устойчивых к антибиотикам семейства пенициллинов, которые на протяжении десятилетий являются краеугольным камнем антибактериальной терапии стафилококков и кожных инфекций. CA-MRSA ранее заражал только небольшие слои населения, такие как медицинские работники и лица, употребляющие инъекционные наркотики. Однако в настоящее время CA-MRSA является частой причиной кожных инфекций среди населения в целом. В то время как бактерии CA-MRSA устойчивы к пенициллину и родственным пенициллинам антибиотикам, большинство стафилококковых инфекций, вызванных CA-MRSA, могут быть легко вылечены практикующими врачами с использованием местного ухода за кожей и общедоступных антибиотиков, не относящихся к пенициллиновому семейству. В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие).Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже вашего ребенка, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к детскому врачу.
CA-MRSA ранее заражал только небольшие слои населения, такие как медицинские работники и лица, употребляющие инъекционные наркотики. Однако в настоящее время CA-MRSA является частой причиной кожных инфекций среди населения в целом. В то время как бактерии CA-MRSA устойчивы к пенициллину и родственным пенициллинам антибиотикам, большинство стафилококковых инфекций, вызванных CA-MRSA, могут быть легко вылечены практикующими врачами с использованием местного ухода за кожей и общедоступных антибиотиков, не относящихся к пенициллиновому семейству. В редких случаях CA-MRSA может вызывать серьезные инфекции кожи и мягких тканей (более глубокие).Стафилококковые инфекции обычно начинаются с небольших красных шишек или заполненных гноем шишек, которые могут быстро превратиться в глубокие болезненные язвы. Если вы видите красную шишку или заполненную гноем шишку на коже вашего ребенка, которая ухудшается или проявляет какие-либо признаки инфекции (т. е. область становится все более болезненной, красной или опухшей), немедленно обратитесь к детскому врачу.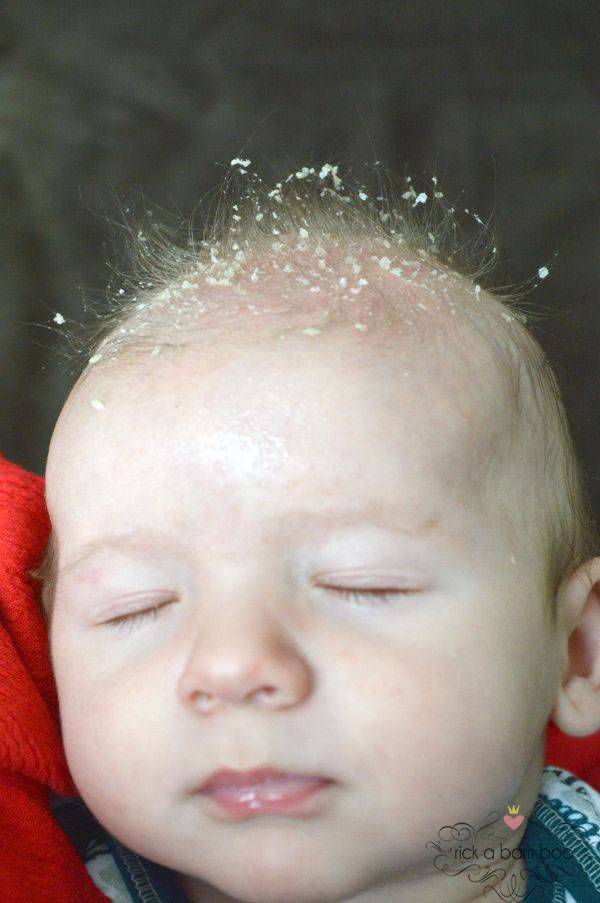 Многие люди ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят к врачу. Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками.Если у вашего ребенка проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
Многие люди ошибочно полагают, что эти шишки являются результатом укуса паука, когда приходят к врачу. Вашему врачу может потребоваться проверить (посев) инфицированной кожи на наличие MRSA, прежде чем начинать лечение антибиотиками.Если у вашего ребенка проблемы с кожей, напоминающие инфекцию CA-MRSA, или положительный результат посева на MRSA, врачу может потребоваться обеспечить местный уход за кожей и назначить пероральные антибиотики. Чтобы предотвратить распространение инфекции на других, инфицированные раны, руки и другие открытые участки тела следует содержать в чистоте, а раны следует прикрывать во время терапии.
Лечение, которое может назначить ваш врач
В дополнение к уже упомянутым мерам при легком импетиго врач может назначить:

Доверенные ссылки
Клиническая информация и дифференциальная диагностика импетигоСсылки
Болонья, Жан Л., изд. Дерматология , стр.1117-1118. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -е изд, стр.1394, 1845, 1848, 1857-1869. Нью-Йорк: Макгроу-Хилл, 2003.
.Чесотка (для родителей) — Nemours KidsHealth
Что такое чесотка?
Чесотка — это распространенное кожное заболевание, вызываемое крошечными клещами, называемыми Sarcoptes scabiei .Клещи зарываются в кожу, оставляют свои испражнения (фекалии). Самки клещей откладывают яйца в крошечные туннели, которые они создают. Это вызывает небольшие зудящие шишки и волдыри. Зуд и сыпь при чесотке обусловлены гиперчувствительной реакцией на клеща, его фекалии и яйца.
Каковы признаки и симптомы чесотки?
Наиболее распространенным симптомом чесотки является зуд, который обычно начинается раньше других признаков. Другие симптомы чесотки включают:
Другие симптомы чесотки включают:
Чесотка может появиться на любой части тела, но чаще всего на:
Обычно симптомы проявляются примерно через 3 недели после заражения у тех, кто никогда не болел чесоткой.Люди, у которых ранее была чесотка, могут заметить симптомы через несколько дней.
Заразна ли чесотка?
Чесотка заразна. Он распространяется через тесный контакт с инфицированным человеком. Прямой физический контакт — например, держание за руки — самый распространенный способ заражения чесоткой.
Клещи могут жить около 2–3 дней в одежде, постельном белье или пыли. Таким образом, люди могут заразиться чесоткой, если будут пользоваться общей одеждой, полотенцами или постельными принадлежностями больного чесоткой.
Чесотка легче всего распространяется в людных местах с большим количеством тесных контактов, таких как детские сады, общежития колледжей и дома престарелых.
Как диагностируется чесотка?
Врачи обычно диагностируют чесотку на основании симптомов и внешнего вида сыпи. Врач может соскоблить кожу, чтобы найти клещей или яйца под микроскопом.
Как лечится чесотка?
Врачи лечат чесотку, прописывая лечебный крем или лосьон для уничтожения клещей. Нанесите крем на кожу всего тела (от шеи вниз), а не только на область с сыпью.Младенцам и детям младшего возраста также наносите крем на лицо (избегая попадания в рот и глаза), кожу головы и уши. Подстригите ребенку ногти, а также нанесите лекарство на кончики пальцев.
Большинство процедур должны оставаться на коже в течение 8–12 часов, прежде чем их смоют. Вы можете нанести лекарство перед сном, а утром смыть его.
Вы можете нанести лекарство перед сном, а утром смыть его.
Если лечение эффективно, через 24–48 часов не должно быть новых высыпаний или бородавок. Лечение может потребоваться повторить через 1-2 недели.Может пройти 2–6 недель после успешного лечения, прежде чем исчезнут зуд и сыпь.
Иногда для лечения чесотки у детей старшего возраста врачи используют лекарство для перорального применения вместо лосьона для кожи.
Врач может порекомендовать антигистаминный или стероидный крем, такой как гидрокортизон, для облегчения зуда.
Можно ли предотвратить чесотку?
Члены семьи и близкие контакты человека, проходящего лечение от чесотки, должны лечиться одновременно, даже если у них нет симптомов.Это поможет предотвратить распространение чесотки.
Одежду, простыни и полотенца стирайте в горячей воде и сушите при высокой температуре. Поместите мягкие игрушки и другие предметы, которые нельзя стирать, в герметичный полиэтиленовый пакет как минимум на 3 дня. Пропылесосьте каждую комнату в доме, затем выбросьте мешок пылесоса.
Пропылесосьте каждую комнату в доме, затем выбросьте мешок пылесоса.
Что еще я должен знать?
Большинство детей могут вернуться в школу на следующий день после завершения лечения.
Расчесывание зудящих участков кожи может привести к проникновению бактерий в кожу.Врач назначит антибиотики, если у вашего ребенка возникнет кожная инфекция. Поговорите со своим врачом, если вы заметили какие-либо признаки кожной инфекции, такие как покраснение, отек или гной.
Сыпь и кожные заболевания новорожденных
Кожа новорожденного подвержена всевозможным высыпаниям. К счастью, большинство из этих высыпаний безвредны и проходят сами по себе.
Обычная сыпь у новорожденных
Новые высыпания могут появиться у младенцев через несколько дней, недель или даже месяцев.
Распространенные высыпания в первые месяцы жизни ребенка
Советы обеспокоенным родителям
В первые несколько месяцев жизни ребенка любая сыпь, связанная с другими симптомами (такими как лихорадка, плохой аппетит, вялость или кашель), должна быть осмотрена врачом как можно скорее.
Когда следует беспокоиться о детской сыпи
Хотя большинство высыпаний не являются серьезными, некоторые из них требуют особого внимания:
Cradle cap (Детский себорейный дерматит) «Состояния» Ада
Что такое Cradle cap?
Кожный дерматит — это распространенное кожное заболевание , поражающее новорожденных, как правило, в возрасте до трех месяцев.Медицинское название этого состояния — младенческий себорейный дерматит . . Как правило, не причиняет дискомфорта младенцу, за исключением тяжелых случаев, когда может быть зуд. Сыпь у детей, подростков и взрослых обычно известна как себорейный дерматит или себорея. Себорейный дерматит может поражать любую часть тела, тогда как колыбельный дерматит обычно ограничивается кожей головы и лицом
Сыпь у детей, подростков и взрослых обычно известна как себорейный дерматит или себорея. Себорейный дерматит может поражать любую часть тела, тогда как колыбельный дерматит обычно ограничивается кожей головы и лицом
В чем разница между колыбелью, экземой и псориазом?
Cradle cap — это форма себорейного дерматита, который представляет собой форму дерматита или воспаления кожи.Это связано с экземой или атопическим дерматитом, другой формой дерматита. Однако себорейный дерматит не вызывает такого зуда или воспаления, как атопический дерматит. Для получения дополнительной информации см. этот ресурс об атопическом дерматите.
Псориаз не является формой дерматита, но часто трудно отличить псориаз от дерматита. Псориаз, как и себорейный или атопический дерматит, может поражать кожу головы или область складок кожи. Это воспалительное заболевание кожи, часто проявляющееся в виде красной кожи, покрытой белыми шелушащимися участками, из-за чего некоторые люди путают его с себорейным дерматитом. Однако псориаз вызывается сверхактивной иммунной системой, вызывающей воспаление, которое приводит к образованию новых клеток кожи и их слишком быстрому выталкиванию на поверхность. Поскольку организм не может избавиться от этих клеток достаточно быстро, они накапливаются на поверхности кожи и образуют красные, чешуйчатые, зудящие бляшки.
Однако псориаз вызывается сверхактивной иммунной системой, вызывающей воспаление, которое приводит к образованию новых клеток кожи и их слишком быстрому выталкиванию на поверхность. Поскольку организм не может избавиться от этих клеток достаточно быстро, они накапливаются на поверхности кожи и образуют красные, чешуйчатые, зудящие бляшки.
Могут ли дети старшего возраста, подростки и взрослые заболеть колыбелью?
Да, хотя у детей старшего возраста, подростков и взрослых он обычно не известен как колыбельный дерматит, а вместо этого называется себорейным дерматитом или себореей. Перхоть кожи головы — это легкая форма себорейного дерматита, обычно встречающаяся у подростков и взрослых.
Признаки и симптомы колыбели
Колпачок колыбели обычно возникает на участках тела с наибольшей плотностью сальных (кожных) желез, вырабатывающих маслянистое воскообразное вещество. Части тела, поражаемые колыбельным дерматитом у младенцев, включают:
Полезно знать: Еще одна сыпь, которая обычно поражает область подгузников у младенцев и детей ясельного возраста, — это опрелости, также известные как опрелости. Если у ребенка раздраженная и зудящая кожа на других частях тела, у него может быть детская экзема, форма атопического дерматита.
Если у ребенка раздраженная и зудящая кожа на других частях тела, у него может быть детская экзема, форма атопического дерматита.
Если у вашего ребенка чешется кожа или вы обеспокоены тем, что у него может быть кожное заболевание, почему бы не провести бесплатную оценку симптомов с помощью приложения Ada?
В случаях себорейного дерматита у малышей, детей старшего возраста, подростков и взрослых могут поражаться другие части тела. Общий вид колыбели/себорейного дерматита одинаков у младенцев, детей ясельного возраста, детей, подростков и взрослых.
Как выглядит и ощущается люлька?
Колпачок колыбели обычно проявляется в виде желтого или коричневого чешуйчатого слоя на коже головы ребенка, который может выглядеть маслянистым или восковым. Кожа под чешуей обычно выглядит нормальной. Однако внешний вид колыбели может варьироваться. Он также может быть представлен как:
Молочница не является результатом бактерий, аллергии или инфекции, и не должна быть горячей на ощупь, зудеть, иметь запах или выделять жидкости . Если сыпь ощущается теплой, имеет неприятный запах или выделяется жидкость, возможно, произошла инфекция , и следует обратиться за медицинской помощью.
Если сыпь ощущается теплой, имеет неприятный запах или выделяется жидкость, возможно, произошла инфекция , и следует обратиться за медицинской помощью.
Полезно знать: Зуд колыбели зависит от того, кто поражен, какая часть тела поражена и насколько серьезна проблема. Хотя младенцев это часто не беспокоит, пораженные взрослые могут испытывать сильный зуд или даже жжение, особенно когда сыпь поражает ухо. Однако, хотя колыбельный дерматит не всегда вызывает зуд, другие кожные заболевания, поражающие детей , вызывают зуд.К ним относятся опрелости и атопический дерматит, а также стригущий лишай. Если вы обеспокоены тем, что у вашего ребенка может быть кожное заболевание, вы можете в любое время провести бесплатную оценку симптомов с помощью приложения Ada.
Молочница у малышей, детей старшего возраста, подростков и взрослых
Молочница чаще всего встречается у детей в возрасте до шести месяцев и часто появляется в течение первых нескольких недель жизни. Обычно это проходит, когда ребенку исполняется девять месяцев. У детей старшего возраста состояния, вызывающие симптомы, напоминающие колыбельную, включают:
Обычно это проходит, когда ребенку исполняется девять месяцев. У детей старшего возраста состояния, вызывающие симптомы, напоминающие колыбельную, включают:
Полезно знать : Атопический и контактный дерматит, импетиго, псориаз и стригущий лишай, которые также являются распространенными кожными заболеваниями у младенцев и детей младшего возраста, можно легко отличить от колыбели, поскольку все они зудят. Моллюск колыбели обычно не вызывает зуда у младенцев, если он не очень сильный.
Пеленочный дерматит может распространиться на область подгузника, но пеленочный дерматит — это отдельное состояние, которое проявляется раздражением, нежностью и покраснением кожи. Это вызвано тем, что кожа младенца соприкасается с подгузником, испачканным мочой или фекалиями. Младенцы с опрелостями, как правило, раздражительны из-за дискомфорта. Для получения дополнительной информации о пеленочном дерматите см. этот ресурс.
этот ресурс.
Что вызывает колыбель у младенцев и взрослых?
Причина возникновения колыбельного дерматита не совсем ясна, но у младенцев он может быть результатом гиперактивности сальных желез , вырабатывающих масло, которые стимулируются материнскими гормонами.Эти железы производят кожное сало, маслянистое или воскообразное вещество, которое смазывает и делает кожу водонепроницаемой.
Другим фактором, способствующим возникновению колыбели или себореи у взрослых, может быть колонизация сальных желез природными дрожжами, конкретно определенными подвидами рода Malassezia. Возможно, что эти дрожжи не вызывают колыбели, а скорее используют перепроизводство кожного сала, которое уже происходит.
Также вероятно, что стресс, химические раздражители и сухая холодная погода могут играть роль в возникновении колыбели. Cradle cap не вызван бактериями, аллергией, несоблюдением гигиены или отсутствием ухода. Не заразен.
Не заразен.
Колпачок колыбели довольно легко лечится и обычно проходит в течение нескольких недель или месяцев.
У пожилых людей колыбельный дерматит или себорейный дерматит могут быть вызваны теми же факторами, что и у младенцев.
Диагностика колыбели и себорейного дерматита
Для диагностики колыбели или себорейного дерматита врач проводит визуальный осмотр пораженной кожи.Кровь и другие лабораторные анализы обычно не требуются.
Однако, , если состояние не улучшается при лечении, возможно, это не колыбель или себорея, , а что-то похожее, например, псориаз или аллергическая реакция. В таких случаях может потребоваться вернуться к врачу и, возможно, пройти обследование, чтобы определить причину проблемы. Если вы обеспокоены тем, что у вас или вашего ребенка может быть это заболевание, вы можете провести бесплатную оценку симптомов с помощью приложения Ada.
Как лечится колыбель?
Легкую форму колыбели можно лечить в домашних условиях с помощью легкодоступных средств, таких как детский шампунь, детское масло, миндальное или оливковое масло. Фармацевт может порекомендовать попробовать шампунь с вазелином или каменноугольной смолой. В большинстве случаев эти средства мониторинга и домашние средства работают. Однако, если сыпь кровоточит, выделяется жидкость, горячая на ощупь или сильно распространяется, очень важно обратиться к врачу. В более тяжелых случаях врач может назначить:
Фармацевт может порекомендовать попробовать шампунь с вазелином или каменноугольной смолой. В большинстве случаев эти средства мониторинга и домашние средства работают. Однако, если сыпь кровоточит, выделяется жидкость, горячая на ощупь или сильно распространяется, очень важно обратиться к врачу. В более тяжелых случаях врач может назначить:
Средства для лечения колыбели
Домашние средства могут быть эффективными в снижении дискомфорта и облегчении симптомов легкой или умеренной колыбели. В более тяжелых или стойких случаях может потребоваться специализированное лечение, назначенное врачом. Как долго необходимо лечение, зависит от используемого метода и тяжести состояния.
Домашние средства от колыбели
Молочница у младенцев лечится в домашних условиях. Одним из способов лечения колыбели является нагревание небольшого количества чистого натурального масла, такого как жожоба, миндальное, кокосовое или оливковое масло, и втирание его в пораженный участок. Через 15 минут хлопья можно аккуратно стряхнуть.Затем эту область следует тщательно вымыть шампунем, уделив особое внимание тому, чтобы на коже не осталось масла. Чешуйки можно удалить с кожи, мягко протирая мягкой щеткой или махровым полотенцем. Не царапайте кожу головы ногтями или другими предметами, так как это может повредить кожу.
Одним из способов лечения колыбели является нагревание небольшого количества чистого натурального масла, такого как жожоба, миндальное, кокосовое или оливковое масло, и втирание его в пораженный участок. Через 15 минут хлопья можно аккуратно стряхнуть.Затем эту область следует тщательно вымыть шампунем, уделив особое внимание тому, чтобы на коже не осталось масла. Чешуйки можно удалить с кожи, мягко протирая мягкой щеткой или махровым полотенцем. Не царапайте кожу головы ногтями или другими предметами, так как это может повредить кожу.
Белый вазелин можно ежедневно наносить на кожу головы ребенка. Известно, что он размягчает чешуйки, которые затем можно смахнуть щеткой. Также полезно регулярное мытье детским шампунем.В некоторых случаях можно использовать шампунь с каменноугольной смолой, но иногда это может вызвать раздражение кожи. То же самое относится и к шампуням, разработанным для борьбы с перхотью на взрослой коже головы; поскольку они могут жалить, они не очень подходят для младенцев.
Полезно знать : Существуют некоторые разногласия по поводу эффективности оливкового масла при лечении колыбели. Некоторые исследования показали, что оливковое масло нарушает естественный кожный барьер, но другие ставят это под сомнение. Увлажняющие лосьоны общего назначения также, как правило, не используются для лечения или облегчения колыбели, , поскольку они содержат жирные кислоты, которые могут ухудшить состояние.Доступны увлажняющие средства, разработанные специально для кожи, пораженной себорейным дерматитом, и врач или дерматолог могут посоветовать, что использовать.
Другие варианты лечения
Тяжелый, стойкий или рецидивирующий детский себорейный дерматит можно лечить с помощью шампуней, кремов и гелей . Гидрокортизон, имидазол или кетоконазол доступны в виде кремов или гелей, отпускаемых по рецепту, для лечения тяжелых случаев колыбели. Кремы с имидазолом или кетоконазолом наносят несколько раз в неделю, а крем с гидрокортизоном наносят ежедневно.
Полезно знать: Стероидные кремы могут помочь уменьшить воспаление и зуд на короткое время, но, поскольку они могут привести к рецидиву симптомов и другим побочным эффектам, их не следует использовать в течение длительного времени.
Профилактика колыбели и себорейного дерматита
Крышка люльки не может быть предотвращена. Тем не менее, это легко лечится и не влияет на качество жизни ребенка. Не все младенцы подвержены колыбельному дерматиту.Некоторые способы снижения вероятности раздражения кожи включают:
Часто задаваемые вопросы
В: Колпачок чешется?
A: Молочница у младенцев может, но не всегда, чесаться. Взрослые с себорейным дерматитом кожи головы, ушей и/или тела кажутся более зудящими, чем дети с колыбельным дерматитом кожи головы. Тяжелые случаи колыбели вызывают зуд.
Взрослые с себорейным дерматитом кожи головы, ушей и/или тела кажутся более зудящими, чем дети с колыбельным дерматитом кожи головы. Тяжелые случаи колыбели вызывают зуд.
В: Может ли люлька вызвать выпадение волос?
A: В случаях выраженного колыбельного дерматита или себорейного дерматита иногда процесс чистки или расчесывания кожи головы с целью ослабления и удаления чешуек может привести к тому, что часть волос выпадет вместе с чешуйками. Хотя это может беспокоить взрослых, волосы снова отрастут, и поэтому выпадение волос носит временный характер.
В: Есть ли у крышки люльки запах?
A: В некоторых случаях крышка люльки может иметь легкий маслянистый запах. Это происходит из-за накопления масла/кожного сала из сальных желез, что вызывает колыбели. Однако люлька не должна иметь неприятного запаха. При обнаружении неприятного запаха возможно инфицирование сыпи бактериями, и пострадавший должен быть осмотрен врачом или медсестрой.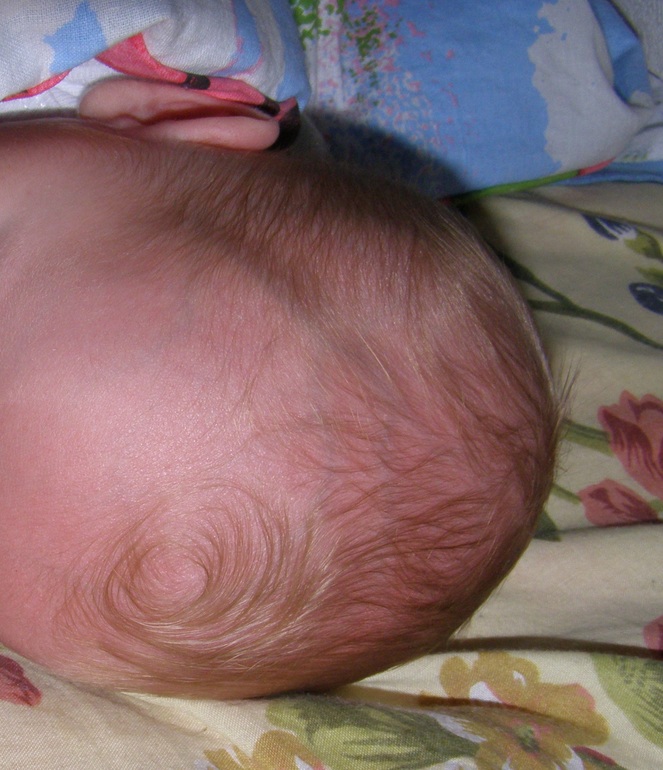
В: Может ли колпачок вызывать язвы?
A: Обычно колыбель проявляется только в виде маслянистых чешуек.Иногда кожа под чешуйками краснеет и отекает. Однако, если кожа начинает мокнуть, ощущается жар и появляются язвы, возможно, что кожа инфицирована или может заразиться бактериями, и пострадавший должен быть осмотрен врачом или медсестрой.
В: Может ли крышка люльки быть черного цвета?
A: Нет. Если на коже головы появляются черные пятна, это не просто колыбельный дерматит – возможно, на кожу головы поразила грибковая инфекция. Пострадавший должен быть осмотрен врачом, чтобы точно определить, что может быть причиной пятен.Противогрибковый крем может быть назначен, если причиной является грибковая инфекция.
В: Можно ли вернуть колпачок после очистки?
A: У младенцев колыбельный дерматит обычно проходит сам по себе к шести месяцам. Это может повториться после лечения, возможно, несколько раз, пока сальные железы не успокоятся.
В: Может ли колыбель вернуться в более позднем возрасте?
A: Имеются некоторые свидетельства того, что люди, у которых в младенчестве была колыбельная, могут иметь рецидив проблемы в период полового созревания.При поражении пожилых людей колыбельный дерматит известен как себорейный дерматит или себорея. Подростки и взрослые, страдающие себорейным дерматитом, могут иметь повторяющиеся вспышки на протяжении всей жизни. Часто эти вспышки вызваны холодом, сухостью или стрессом.
В: Есть ли связь между колыбелью/себорейным дерматитом и молочницей?
A: Молочница вызывается дрожжевым грибком Candida, который часто поражает область гениталий, но может также колонизировать другие части тела.У некоторых людей, особенно у людей с себорейным дерматитом, связанным с ВИЧ, есть некоторые доказательства того, что наличие кандиды в кишечнике может увеличить риск развития себорейного дерматита.
В: Может ли колпачок повлиять на волосы на лице, такие как брови, борода и усы?
Ответ: Да. У взрослых себорейный дерматит может поражать кожу лица под волосами на лице. У младенцев может поражаться кожа под волосами над бровями.
У взрослых себорейный дерматит может поражать кожу лица под волосами на лице. У младенцев может поражаться кожа под волосами над бровями.
Милия у младенцев
Милия — это кожное заболевание, при котором у новорожденного можно увидеть множественные крошечные белые бугорки (кисты).Это чрезвычайно распространено, и у большинства детей развиваются эти содержащие кератин кисты.
Милиа наблюдается почти у половины новорожденных при рождении. Его поражения можно увидеть на лице, скальпе и верхней части туловища, но в них нет ничего ненормального. На самом деле, они обычно разрешаются и исчезают спонтанно.
Кисты аналогичного характера, обнаруживаемые во рту новорожденного, называются жемчужинами Эпштейна. Если они образуются на небе, их называют узелками Бона.Эти два состояния также не требуют лечения, так как кисты через некоторое время исчезнут.
Причины милиумов
Милия возникает, когда омертвевшие клетки эпидермиса не отпадают, а попадают в небольшие карманы на поверхности кожи. Это вызывает крошечные, белые, похожие на жемчуг бугорки на коже ребенка.
Это вызывает крошечные, белые, похожие на жемчуг бугорки на коже ребенка.
Бугорки часто путают с детскими прыщами, но это не одно и то же состояние. Опытный педиатр сможет провести различие, просто осмотрев кожу.Никаких диагностических тестов для подтверждения наличия милии не требуется. В некоторых редких случаях милии могут поражать кожу ребенка в течение нескольких лет.
Симптомы милиумов
Милия №в первую очередь характеризуется белыми бугорками жемчужной формы, которые можно увидеть на коже новорожденного. Они наиболее распространены на носу, щеках и подбородке на лице. Бугорки также можно увидеть на коже головы ребенка, особенно когда волосы редкие. В некоторых случаях шишки могут распространяться на верхнюю часть туловища и конечностей или даже присутствовать во рту и на небе.
Милия пройдёт сама в течение трёх месяцев после рождения ребёнка. Если за это время это не пройдет, ребенка следует отвести к врачу для консультации и рекомендации какой-либо мази или крема.
Лечение милиумов у младенцев
Не существует установленного лечения, рекомендованного для лечения милиумов, хотя необходимо соблюдать ежедневный уход за кожей. Большинство бугорков на коже ребенка заживают спонтанно, хотя для полного исчезновения требуется пара недель после рождения.
Базовый уход за кожей включает мытье кожи ребенка мягким моющим средством и теплой водой. Кожу не следует сильно тереть во время высыхания, вместо этого ее следует промокнуть полотенцем. Не следует пытаться соскоблить шишки или пощипать их, так как это повышает риск заражения. Кожу ребенка следует увлажнить непарфюмированным, не содержащим масла увлажняющим кремом, чтобы она не пересыхала.
Милия не навредит ребенку. Он не вызывает зуда, но если ребенок чешет бугорки, вокруг них может появиться покраснение или припухлость.Это признак вторичной инфекции, которую необходимо показать врачу.
Типы милиумов у детей старшего возраста
Милиа новорожденных
Это форма милиумов, встречающаяся у младенцев.
Первичное милиум
Милии могут страдать дети старшего возраста и даже взрослые. Первичные милиумы у детей старшего возраста видны на веках, щеках и лбу. У некоторых детей может развиться линия милиумов по бокам носа. Милии также можно увидеть вокруг гениталий.
Ювенальная милиа
Заболевание кожи может присутствовать при рождении или появиться через несколько лет у детей старшего возраста. Ювенильная милиа может быть связана с наследственными заболеваниями, такими как синдром Ромбо, синдром Гарднера, синдром базально-клеточного невуса, врожденная пахионхия, синдром Базекса-Дюпре-Кристола.
Милия на пластине
Милиа бляшка представляет собой набор множественных поражений, которые распространяются на кожу на многие сантиметры в диаметре. Они могут быть вызваны кожными заболеваниями, такими как эластическая псевдоксантома, дискоидная красная волчанка и красный плоский лишай.
Множественные эруптивные милии
Рецидивирующие милиумы, поражающие лицо, руки и туловище, называются множественными эруптивными милиумами.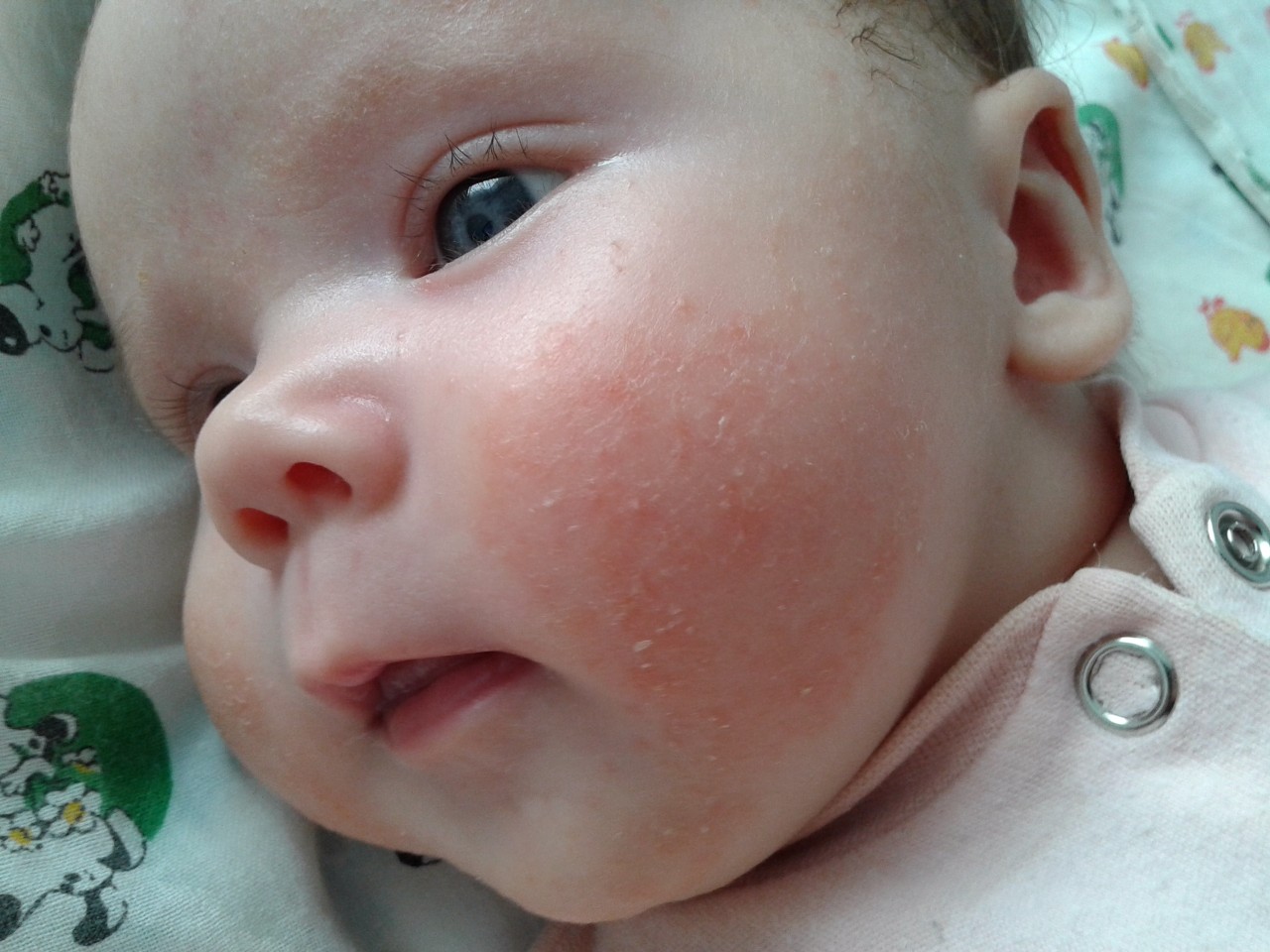 Милиумы могут протекать бессимптомно, как и неонатальные милиумы, но в некоторых случаях они могут сопровождаться зудом. Милия может быть вызвана реакцией на определенные местные лекарства, такие как фенолы, кремы с кортикостероидами, кремы с 5-фторурацилом и гидрохинон.
Милиумы могут протекать бессимптомно, как и неонатальные милиумы, но в некоторых случаях они могут сопровождаться зудом. Милия может быть вызвана реакцией на определенные местные лекарства, такие как фенолы, кремы с кортикостероидами, кремы с 5-фторурацилом и гидрохинон.
Травматические милии
Травматические милии относятся к состоянию кожи, возникающему в месте повреждения кожи.Милиа происходит из эккринных потовых протоков и напоминает кальцифицированный узелок. Общие повреждения кожи, которые могут привести к милии, включают термические ожоги, волдыри и дермабразию.
Ссылки
Дополнительная литература
.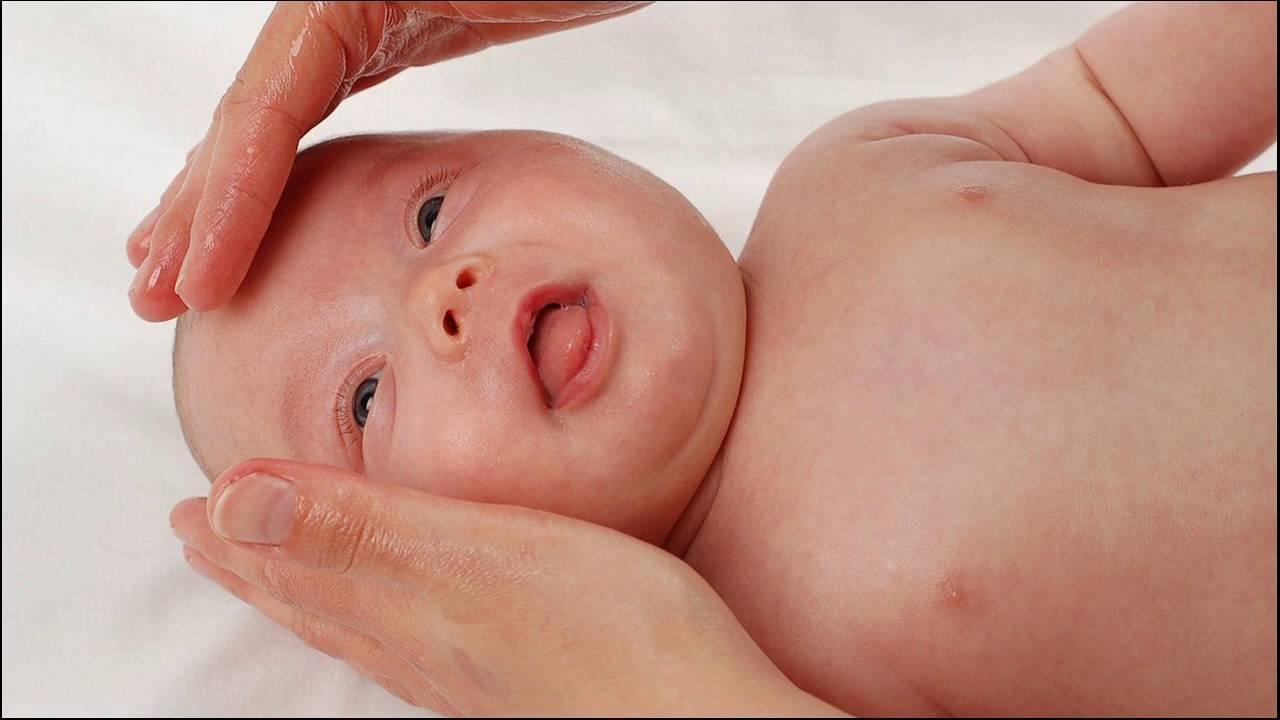



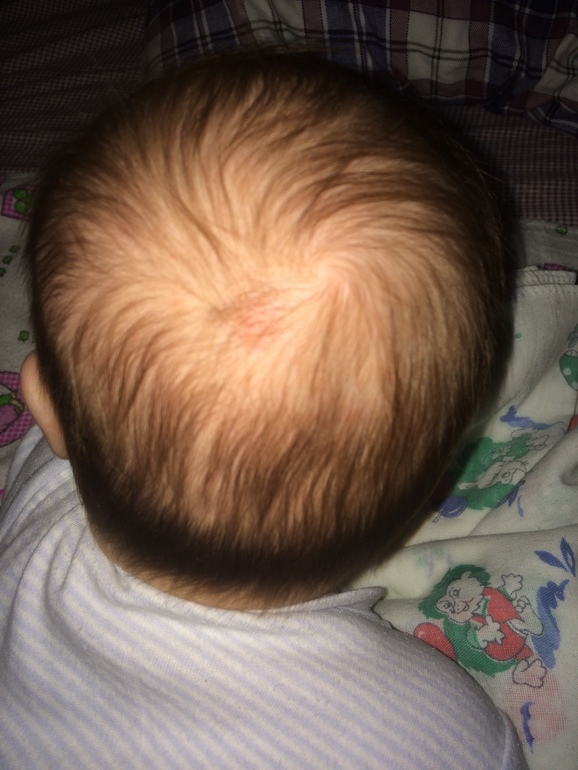

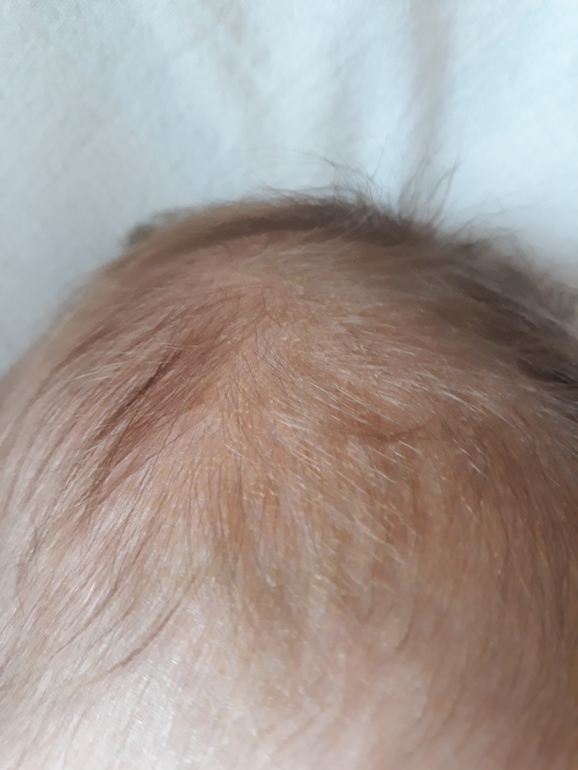

 Симптомы могут появиться не сразу, а через несколько дней после контакта.
Симптомы могут появиться не сразу, а через несколько дней после контакта.



 См. изображение люльки.
См. изображение люльки.
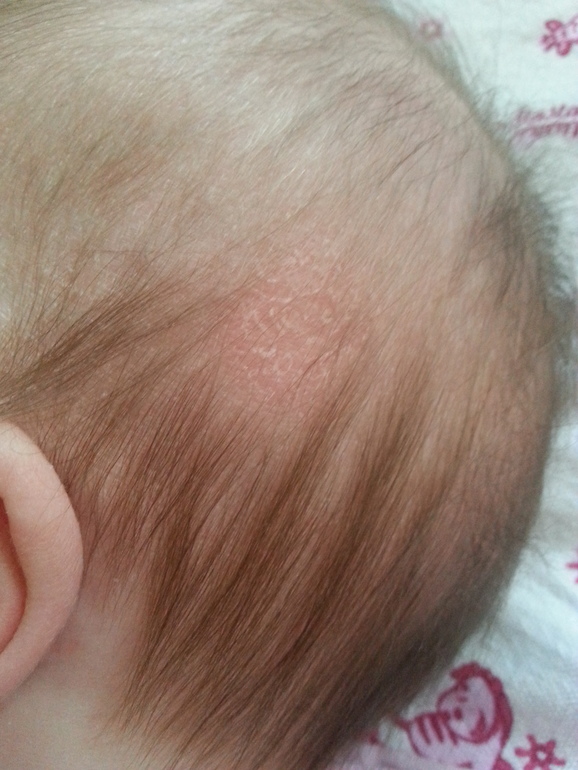
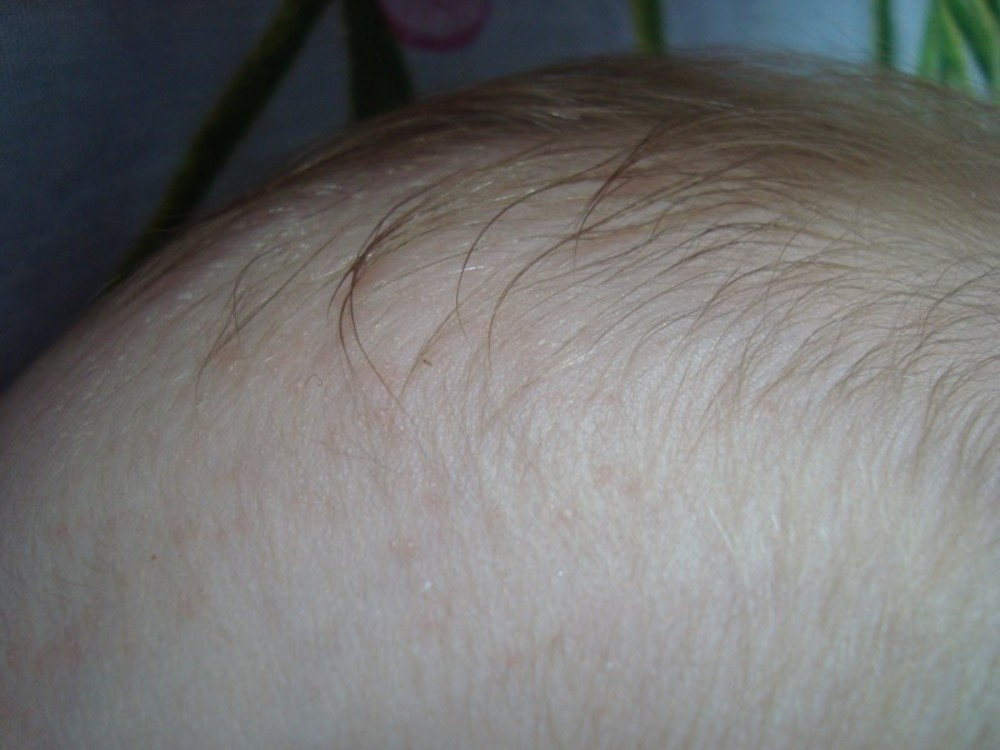
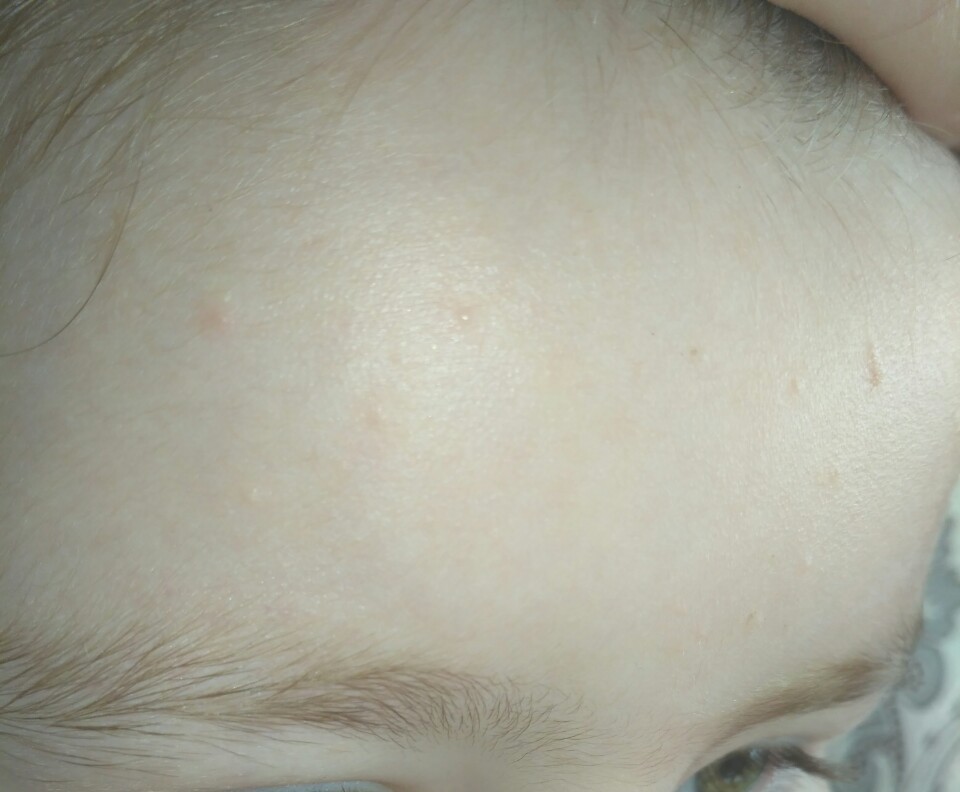
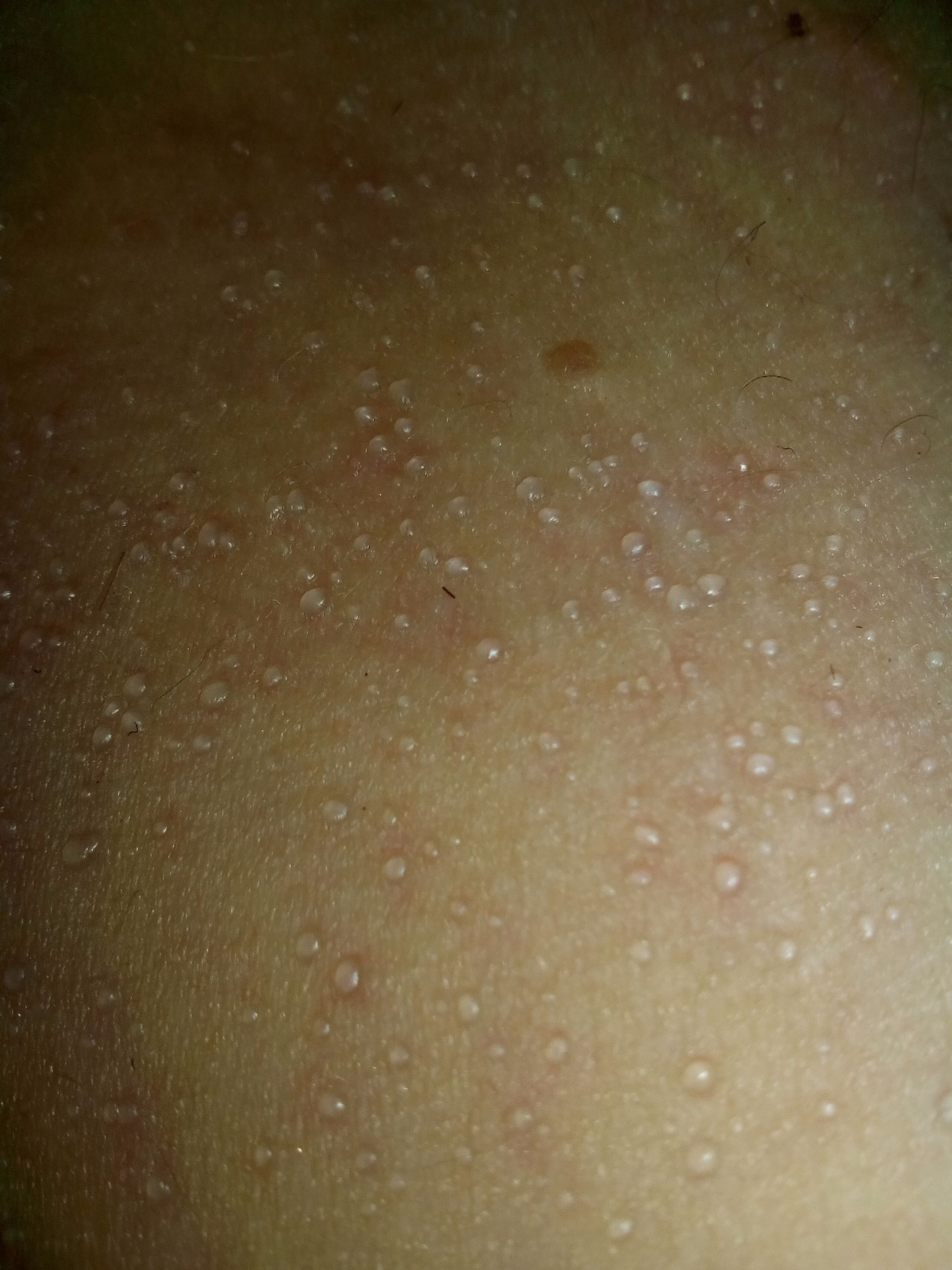


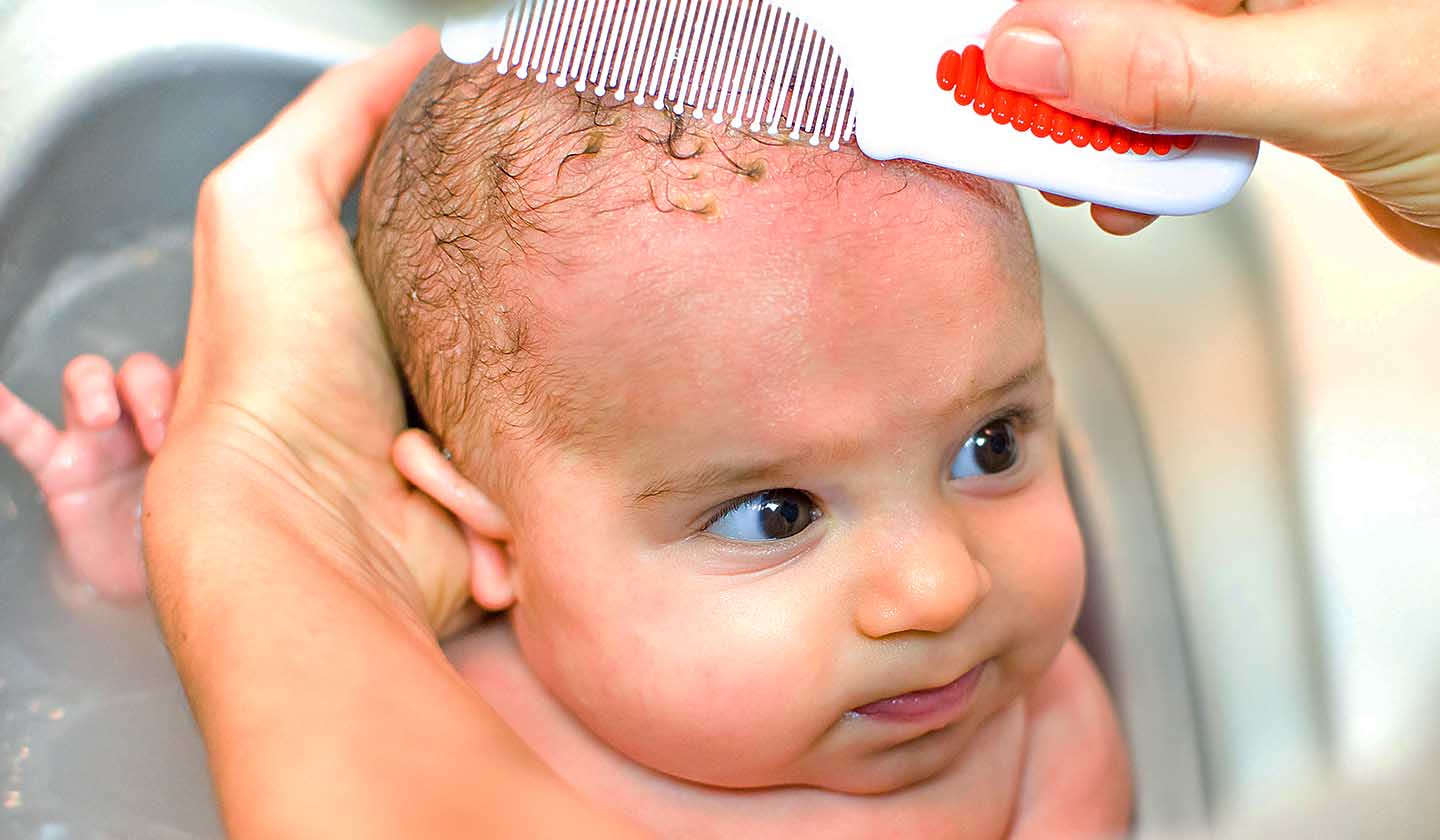
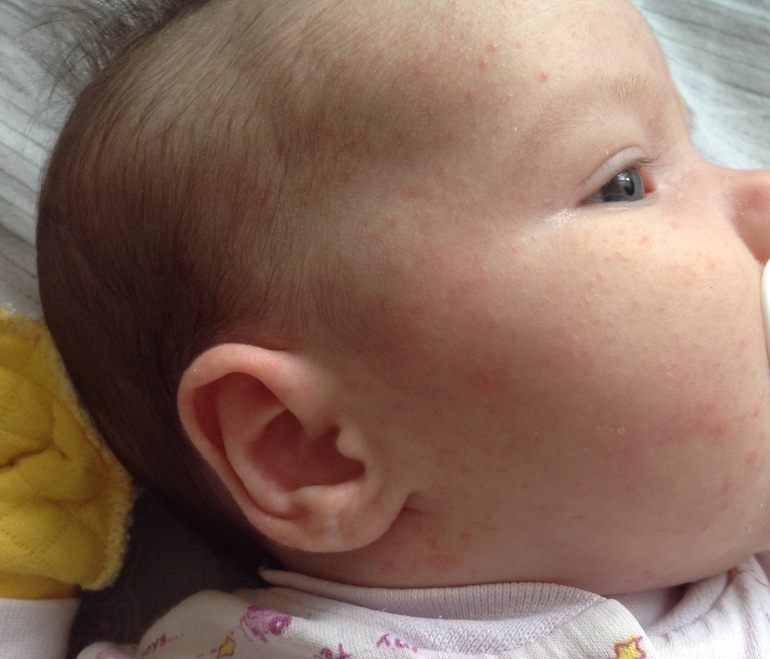
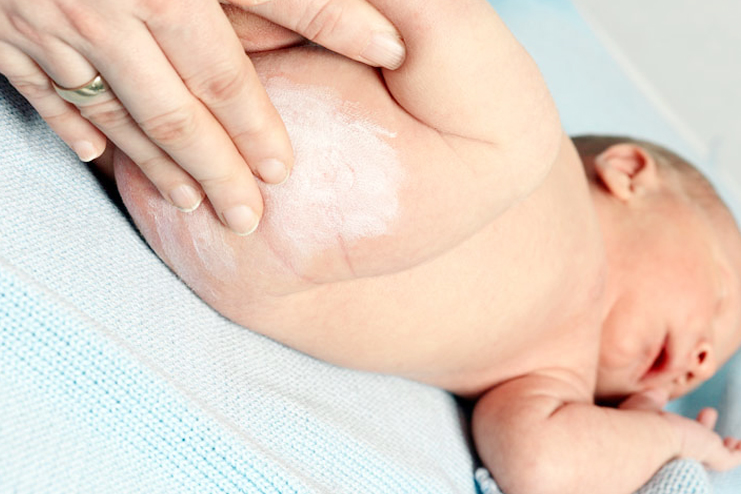


 Иногда укусы аистов никогда не исчезают.
Иногда укусы аистов никогда не исчезают. На коже головы появляются жирные желтоватые корочки, которые могут включать красную раздражающую сыпь на лице, за ушами, на шее и даже в подмышечных впадинах. Ваш врач расскажет вам, как лучше всего лечить это распространенное заболевание, в зависимости от симптомов вашего ребенка.
На коже головы появляются жирные желтоватые корочки, которые могут включать красную раздражающую сыпь на лице, за ушами, на шее и даже в подмышечных впадинах. Ваш врач расскажет вам, как лучше всего лечить это распространенное заболевание, в зависимости от симптомов вашего ребенка.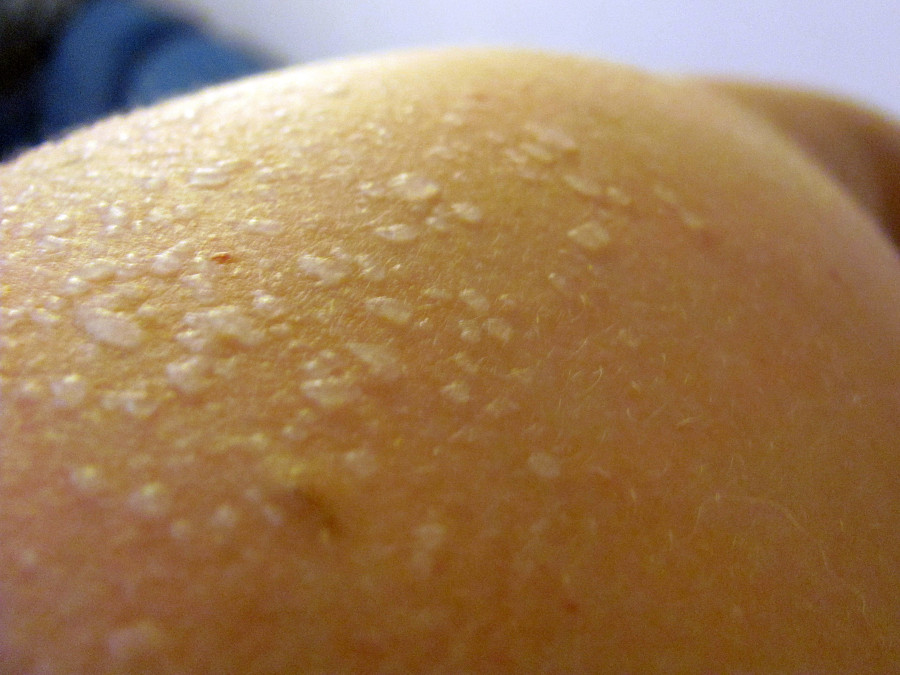 Лечение заключается в том, чтобы попытаться сохранить область сухой и избежать перегрева, одевая их в свободную одежду.
Лечение заключается в том, чтобы попытаться сохранить область сухой и избежать перегрева, одевая их в свободную одежду.