цены, запись онлайн, адреса, отзывы на Meds.ru
Сеть клиник Медлайн-СервисМногопрофильная клиника «Медлайн-Сервис» у метро Сходненская оказывает всестороннюю медицинскую помощь пациентам с различными патологиями. Клиника применяет современную диагностику для постановки точного диагноза. Пациентам предлагаются УЗИ, клинические исследования, ЭКГ, ЭхоКГ, суточный мониторинг. Опытные и квалифицированные врачи медучреждения назначают лечение, занимаются предупреждением развития заболеваний.
- 2100 УЗИ лонного сочленения
- 1800 Цервикометрия
- 3000 УЗИ плода II триместр
- 2500 УЗИ — определение сердцебиения плода
- 2300 УЗИ плода I триместр (определение наличия беременности)
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13Медицинская клиника Левобережная специализируется на оказании услуг в области гинекологии, косметологии, проводится широкий спектр лабораторных исследований.
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13 Сеть клиник Клиника Семейная Лечение проводится как амбулаторно, так и стационарно (дневном или круглосуточном). Главное преимущество клиники «Семейная» на Сходненской — комплексный подход к лечению патологий, большой выбор терапевтических и диагностических мер.
Лечение проводится как амбулаторно, так и стационарно (дневном или круглосуточном). Главное преимущество клиники «Семейная» на Сходненской — комплексный подход к лечению патологий, большой выбор терапевтических и диагностических мер.- 3000 УЗИ гинекология-ранние сроки беременности
- 5000 УЗИ большие сроки при многоплодной беременности (II, III триместр)
- 5000 УЗИ плода в 1 триместре беременности ( 1 пренатальный скрининг по программе ASTRAIA), врач эксперт с сертификатом FMF
- 7000 УЗИ большие сроки (II-III триместр) при многоплодной беременности (доктор медицинских наук, профессор, врач-эксперт)
- 3500 УЗИ большие сроки беременности (II, III триместр)
- Смотреть прайс-лист клиники →
Медицинский педиатрический центр «Доктор рядом» в Северном Тушино занимается диагностикой и лечением заболеваний у детей и взрослых.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13 Сеть клиник ООО Медок Медок Химки Медок Химки Химки, пр-т Мельникова, д. 3
Химки, пр-т Мельникова, д. 3Пн-Пт 07:00-21:00
Cб 08:00-20:00
Специализированная клиника «Медок» в Химках занимается диагностикой и лечением в области гинекологии и акушерства, осуществляет сопровождение беременности на всех этапах.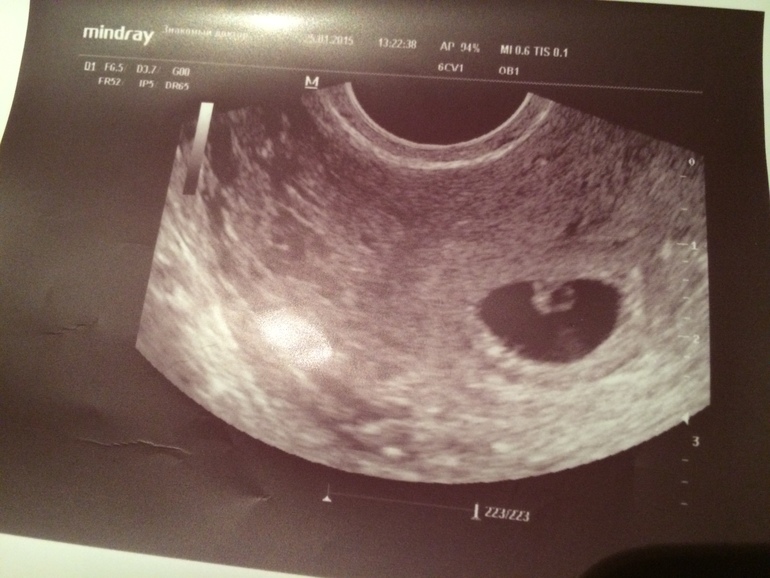 Это филиал крупнейшей сети профильных одноименных клиник. Прием пациентов и обследование осуществляются опытными специалистами — акушерами-гинекологами, врачами-диагностами, терапевтом-кардиологом.
Это филиал крупнейшей сети профильных одноименных клиник. Прием пациентов и обследование осуществляются опытными специалистами — акушерами-гинекологами, врачами-диагностами, терапевтом-кардиологом.
- 1890 УЗИ-диагностика беременности (до 5-6 недель)
- 2750 УЗИ в 1 триместре беременности (до 14 недель)
- 1590 УЗИ определение сердцебиения плода
- 1590 УЗИ определение пола
- 3950 УЗИ во 2 триместре беременности (14-28 недель) при двоплодной беременности
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13Многопрофильный лечебно-диагностический центр «Мекамед» выполняет полный спектр медицинских услуг по наиболее востребованным направлениям. Среди них терапия, стоматология, гинекология, андрология, урология, хирургия, ультразвуковая диагностика, физиотерапия.
Среди них терапия, стоматология, гинекология, андрология, урология, хирургия, ультразвуковая диагностика, физиотерапия.
- 1000 Запись изображения при УЗИ беременности
- 1550 УЗИ беременности до 11 недель
- 1800 УЗИ беременности от 11 до 15 недель
- 2100 УЗИ беременности от 15 до 24 недель
- 2700 УЗИ беременности свыше 24 недель
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13 Сеть клиник Медицинский центр МедквадратМногопрофильный детский медцентр «Медквадрат» в Куркино оказывает полный перечень лечебно-диагностических и амбулаторно-поликлинических услуг для детей от рождения до 18 лет. В клинике ведут прием опытные врачи высшей квалификационной категории, имеющие научные степени.
В клинике ведут прием опытные врачи высшей квалификационной категории, имеющие научные степени.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13 Сеть клиник Медицинский центр МедквадратСемейный медицинский центр «Медкварат» в Куркино — это медучреждение, предлагающее широкий перечень услуг по диагностике, профилактике и лечению заболеваний различного профиля у всей семьи. Главное направление работы больницы — комплексная диагностика и терапия.
Главное направление работы больницы — комплексная диагностика и терапия.
Записаться на прием
Для записи в любой филиал клиники звоните по телефону: +7 (499) 685-18-13 Клиника №1 в Химках Клиника №1 в Химкахг. Химки, ул. Московская, д. 14
Химки, ул. Московская, д. 14
Пн-Пт 08:00-21:00
Cб 08:00-20:00
Вс 09:00-20:00
Многопрофильный медицинский комплекс «Клиника №1» в Химках специализируется на широком спектре услуг и комплексном лечении с применением малоинвазивных, хирургических и медикаментозных методов.
- 2450 УЗИ плода
- 3750 УЗИ по многоплодной беременности II триместр (14-28)
- 3200 УЗИ плода (13-40 недель), двухмерное
- 2450 УЗИ по беременности II триместр
- 1815 УЗИ определение пола плода
- Смотреть прайс-лист клиники →
Записаться на прием
Для записи в клинику звоните по телефону: +7 (499) 685-18-13УЗИ при беременности — последние отзывы
Во время беременности перенесла инфекционную болезнь.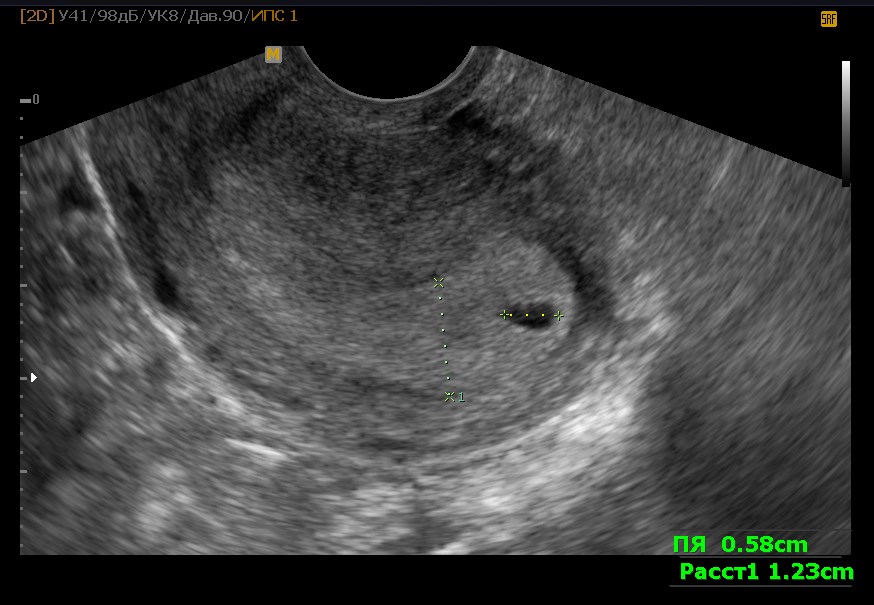 Хорошо, что есть такие обследования, как УЗИ. С его помощью удалось проследить за состоянием малыша. Я очень переживла, что будут какие-то осложнения, но все обошлось, малыш здоров. Благодарность врачам не имеет границ за эффективное, безопасное для ребенка лечение!!
Хорошо, что есть такие обследования, как УЗИ. С его помощью удалось проследить за состоянием малыша. Я очень переживла, что будут какие-то осложнения, но все обошлось, малыш здоров. Благодарность врачам не имеет границ за эффективное, безопасное для ребенка лечение!!
Евгения
,У меня подрастают двойняшки. Очень часто приглашаю на дом педиатра Муравьева Александра Викторовича. Пока я молодая и неопытная мама и у меня возникает много страхов и вопросов относительно здоровья малышей. Услугами врача довольна. Он хороший профессионал. Не грузит лишней информацией, дает только основную информацию по уходу.
Арина
,Все УЗИ своей беременности делаю только у Костышинной. Мне стоило один раз пройти у Екатерины Любомировны диагностику, как я поняла, что этот специалист работу свою знает и делает ее отлично. Не боюсь, что если возникнет патология у малыша или какие-то проблемы по беременности она обязательно это отметит в своем заключении, причем сделает это очень профессионально.
–Рита Антонова
,УЗИ на ранних сроках в СПб в Клинике «Нарвская»
Преимущества УЗИ на ранних сроках
- Высокая информативность – можно распознать точное расположение ребенка в утробе матери, наличие многоплодной беременности, нарушения в развитии основных органов и систем.

- Отсутствие необходимости в специальной подготовке – не нужно придерживаться диеты и ограничений.
- Высокая скорость исследования – беременной женщине потребуется провести в медицинском кабинете не более получаса.
Виды УЗИ при беременности
Сегодня в акушерстве используется два вида ультразвукового исследования:
- Через брюшную стенку – классический вид исследования, сегодня активно используется 3-Д и 4-Д УЗИ, на которых детально можно рассмотреть все черты будущего малыша. Но, как правило, проводятся такие исследования на более поздних сроках, когда плод уже полностью сформирован.
- Трансвагинальный – через влагалище вводится специальный датчик, результаты, как и при обычном УЗИ, выводятся на монитор. В целях гигиены на датчик надевается презерватив. Трансвагинальный метод УЗИ считается более информативным и позволяет выявить серьезные патологии на самых ранних стадиях.
При выборе УЗИ на ранних сроках ищите ответы не на форумах, а у своего лечащего врача.
Внеплановое УЗИ при беременности на ранних сроках
На сроке до 12 недель беременной женщине назначают одно плановое УЗИ. Повторное исследование проводится при подозрении на следующие патологические состояния:
- Повышенный тонус матки с кровянистыми выделениями, что грозит выкидышем.
- Замершая беременность – с помощью УЗИ можно определить двигательную активность и сердцебиение, свидетельствующие о продолжении нормальной жизнедеятельности.
- Опухоли матки, яичников или придатков.
Дополнительные обследования врач может назначать также женщинам с патологиями сердечно-сосудистой и нервной системы, при наличии у будущей мамы большого количества выкидышей и осложненных предыдущих беременностей.
Как проводится УЗИ на ранних сроках?
УЗИ на ранних сроках проводится по тому же сценарию, что и в другие периоды беременности. В назначенное время пациентка приезжает в клинику, заходит в кабинет, принимает позицию лежа на кушетке. Врач наносит на живот женщины специальный гель, обеспечивающий более быстрое скольжение датчика по поверхности, включает аппарат. Во время движения датчика по животу на экране появляется черно-белое изображение, на котором отчетливо виден плод. При желании родители могут наблюдать за всем происходящим на экране и даже получить снимок или фото на память. Предварительная подготовка для ультразвукового исследования при беременности не проводится. Во время трансвагинального УЗИ гель не используется, принцип прохождения процедуры аналогичный.
Врач наносит на живот женщины специальный гель, обеспечивающий более быстрое скольжение датчика по поверхности, включает аппарат. Во время движения датчика по животу на экране появляется черно-белое изображение, на котором отчетливо виден плод. При желании родители могут наблюдать за всем происходящим на экране и даже получить снимок или фото на память. Предварительная подготовка для ультразвукового исследования при беременности не проводится. Во время трансвагинального УЗИ гель не используется, принцип прохождения процедуры аналогичный.
Что показывает УЗИ на разных сроках первого триместра?
С помощью УЗИ уже на 4-5 день задержки менструации можно определить наличие беременности. В 3 недели беременности уже четко прослушивается сердцебиение плода. Размер эмбриона в этот период составляет всего 4-5 недель. На сроке 5-6 недель диагност точно определит, будет у вас один малыш или двойня/тройня. В 7-8 недель на УЗИ уже можно четко увидеть конечности и головку. С 11недель можно увидеть количество пальцев на конечностях, просмотреть состояние желудка и мочевого пузыря.
Опасно ли УЗИ на ранних сроках беременности?
Будущие мамы, гуляя по родительским форумам, часто сталкиваются с ложной информацией, что ультразвук может навредить плоду и вызвать аномалии в развитии. Но это никем не подтвержденный миф. За время использования ультразвуковых исследований, а это около 40 лет, в медицинской практике не было выявлено никаких побочных действий на организм. Во время УЗИ используется ультразвук в диапазоне частот от 2 до 10 мГц, который является абсолютно безвредным как для организма матери, так и будущего ребенка.
УЗИ – это добровольное мероприятие, и никто не может заставить его проходить, если женщина категорически против. Но рекомендуем вам не отказываться от этого информативного обследования, которое в случае серьезных проблем помогает нейтрализовать их на ранней стадии и избежать осложнений.
Где сделать информативное УЗИ?
Если вы хотите быстро сделать УЗИ на качественном современном оборудовании, предлагаем посетить клинику «Нарвскую».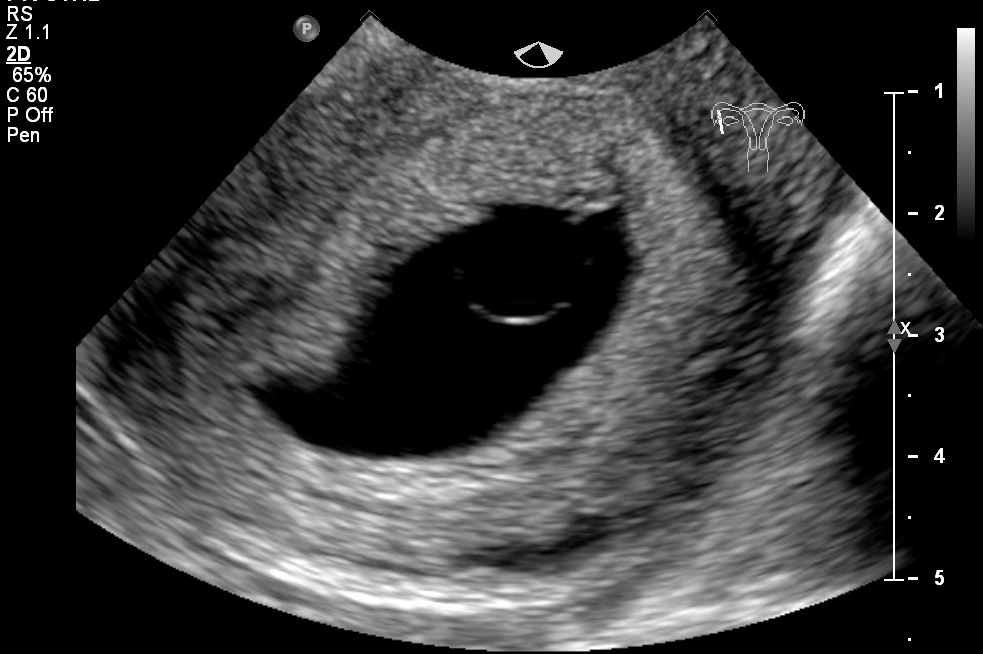 У нас работают опытные врачи, которые внимательно относятся к каждому пациенту. Недопустимо халатное отношение к работе. На УЗИ тщательно проверяется состояние плода, в соответствии со всеми нормами и правилами. Обследование проводится в спокойной стерильной обстановке. Стоимость услуги доступная. При желании вы можете получить фото ребенка в утробе матери. Для записи на первое УЗИ при беременности, звоните по контактному номеру телефона.
У нас работают опытные врачи, которые внимательно относятся к каждому пациенту. Недопустимо халатное отношение к работе. На УЗИ тщательно проверяется состояние плода, в соответствии со всеми нормами и правилами. Обследование проводится в спокойной стерильной обстановке. Стоимость услуги доступная. При желании вы можете получить фото ребенка в утробе матери. Для записи на первое УЗИ при беременности, звоните по контактному номеру телефона.
Ультразвуковое исследование при беременности | Иммунно Реабилитационный центр
Ультразвуковое исследование при беременности
Согласно Приказу Минздрава России от 12 ноября 2012г. № 572н
для обеспечения своевременной дородовой диагностики врожденных и наследственных заболеваний во время беременности необходимо проходить скрининговое ультразвуковое исследование проводится трехкратно: при сроках беременности 11-14 недель, 18-21 недель и 30-34 недели.
При сроке беременности 11-14 недель беременная женщина направляется в медицинскую организацию, осуществляющую экспертный уровень пренатальной диагностики, для проведения комплексной пренатальной (дородовой) диагностики нарушений развития ребенка, включающей УЗИ врачами-специалистами, прошедшими специальную подготовку и имеющими допуск на проведение ультразвукового скринингового обследования в I триместре, и определение материнских сывороточных маркеров (связанного с беременностью плазменного протеина А (РАРР-А) и свободной бета-субъединицы хорионического гонадотропина) с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией.
При сроке беременности 18-21 неделя беременная женщина направляется в медицинскую организацию, осуществляющую пренатальную диагностику, в целях проведения УЗИ для исключения поздно манифестирующих врожденных аномалий развития плода.
При сроке беременности 30-34 недели УЗИ проводится по месту наблюдения беременной женщины.
Комплексный подход к оценке наиболее значимых эхографических маркеров позволяет наиболее точно (свыше 90%) выделить группу высокого риска по рождению детей с хромосомными аномалиями, в первую очередь, с синдромом Дауна.
При отсутствии маркеров хромосомных аномалий, ультразвуковое исследование в 11–14 недель беременности позволяет свести к минимуму риск рождения ребенка с хромосомной патологией и объективно исключить необходимость проведения инвазивной диагностики.
Sonoguide // Ранняя беременность
Matt Rutz, MD, Creagh Boulger, MD, FACEP
I. Введение и показания
Жалобы, связанные с беременностью, являются 4-м ведущим диагнозом при выписке у женщин детородного возраста. 1 Многие из этих женщин обращаются с болью и кровотечением. Часто наличие беременности и ее местонахождение еще не подтверждены при первоначальном осмотре. Дифференциал для этих пациентов широк и включает, но не ограничивается жизнеспособной беременностью, выкидышем, молярной беременностью, гибелью плода и внематочной беременностью.Физикальное обследование и анамнез часто не помогают в постановке диагноза. В результате этой диагностической дилеммы прикроватное УЗИ стало полезным диагностическим инструментом на ранних сроках беременности. Ультразвуковое исследование у постели больного следует использовать в сочетании с количественным анализом сыворотки крови на уровень B-ХГЧ, а также сбором анамнеза и физикальным исследованием для исключения внутриматочной беременности.
1 Многие из этих женщин обращаются с болью и кровотечением. Часто наличие беременности и ее местонахождение еще не подтверждены при первоначальном осмотре. Дифференциал для этих пациентов широк и включает, но не ограничивается жизнеспособной беременностью, выкидышем, молярной беременностью, гибелью плода и внематочной беременностью.Физикальное обследование и анамнез часто не помогают в постановке диагноза. В результате этой диагностической дилеммы прикроватное УЗИ стало полезным диагностическим инструментом на ранних сроках беременности. Ультразвуковое исследование у постели больного следует использовать в сочетании с количественным анализом сыворотки крови на уровень B-ХГЧ, а также сбором анамнеза и физикальным исследованием для исключения внутриматочной беременности.
- Роль этого исследования заключается в определении внутриматочной беременности
- Специфичность 92-100% для подтверждения внутриматочной беременности (ВМП) при обнаружении плодного яйца и желточного мешка или полюса плода.
 2
2 - Ультразвуковое исследование на ранних сроках беременности следует проводить, когда у пациентки есть тест на беременность для подтверждения места беременности.
- Ультразвуковое исследование на ранних сроках беременности следует проводить, когда пациентка с известной беременностью испытывает усиление болей и/или кровотечение для оценки жизнеспособности.
II. Анатомия
Матка
- Грушевидный толстостенный мышечный орган, расположенный позади мочевого пузыря и впереди сигмовидной кишки.
- Позиции включают:
- Антеверсия – наиболее распространенное положение. Дно матки обращено к передней брюшной стенке.
- Ретроверсия – дно матки направлено к позвоночнику. Может усложнить трансабдоминальную визуализацию.
Фаллопиевы трубы и яичники
- Фаллопиевы трубы отходят латерально от тела матки по направлению к широкой связке.
 3
3 - Яичники прикрепляются к матке связками яичника и к боковой стенке поддерживающими связками яичника.
III. Техника сканирования, нормальные результаты и распространенные варианты
Сонографическая техника – трансабдоминальная
Сонографический метод – трансвагинальный
- Пациент должен лежать на спине в литотомическом положении.
- Используйте внутриполостной или трансвагинальный датчик 5–9 МГц со смазкой на водной основе/нераздражающей смазкой и крышкой датчика.
- Введите или попросите пациента ввести датчик во влагалище индикатором датчика к потолку.Это сагиттальная/продольная плоскость. (Иллюстрации 7 и 8)
- Веер справа налево для просмотра всей матки.
- Иллюстрация 7. Изображение сагиттального или продольного трансвагинального доступа с соответствующей анатомией. Направьте индикатор к потолку.
 Источник: WikiCommons (https://commons.wikimedia.org/wiki/File:Vaginal_Ultrasound.png)
Источник: WikiCommons (https://commons.wikimedia.org/wiki/File:Vaginal_Ultrasound.png) - Иллюстрация 8. Изображение трансвагинальной сагиттальной/продольной проекции. Обратите внимание на гиперэхогенную (яркую) полосу эндометрия.
- Затем поверните датчик на 90 градусов индикатором преобразователя вправо от пациента, чтобы просмотреть поперечную/коронарную плоскость.
- Расправьте зонд спереди и сзади, чтобы осмотреть всю матку (Видео 5).
- Видео 5. Поперечный/коронарный осмотр матки при трансвагинальном УЗИ. Очень гиперэхогенный (светлый) эндометрий в центре
- Угловой зонд в двустороннем придатке и веером.
- Фаллопиевы трубы можно проследить до яичников, которые будут выглядеть как маленькие кисты в гипоэхогенной основе от фолликулов.

- Оценка яичников на патологию и васкуляризацию выходит за рамки УЗИ в стационаре
- Фаллопиевы трубы можно проследить до яичников, которые будут выглядеть как маленькие кисты в гипоэхогенной основе от фолликулов.
Нормальные результаты – внутриматочная беременность (ВМС)
- Окончательным доказательством ВГБ является наличие гестационного мешка, содержащего желточный мешок (ЖМ) в двух плоскостях внутри эндометрия, что обычно происходит примерно на 5-6 неделе гестационного возраста. 3,6 (Видео 6 и 7)
- Это определение вызывает разногласия; тем не менее, любое более раннее определение (например, двойной децидуальный признак, пустое плодное яйцо) недостаточно точно, чтобы гарантировать IUP. 7
- Видео 6. Сагиттальный разрез, показывающий желточный мешок внутри плодного яйца, а также внутриматочную беременность
vimeo.com/video/447141745?portrait=0″ frameborder=»0″ allowfullscreen=»allowfullscreen»/>
- Видео 7. Поперечная/коронарная трансвагинальная проекция желточного мешка в матке
- До развития МС плодное яйцо (ГС) становится видимым на 4-5 неделе.
- Будьте осторожны, не полагайтесь на GS как на IUP, 10-20% внематочных беременностей имеют псевдогестационное мешочек. 8 (Видео 8)
- Видео 8. Сагиттальный трансвагинальный вид плодного яйца внутри матки. Это не считается IUP, так как это может быть псевдо-гестационный мешок.
- Полюс плода развивается на 6-7 неделе, и в этот же период времени можно увидеть частоту сердечных сокращений (Иллюстрация 9, Видео 9)
- ЧСС плода можно лучше всего определить, поместив импульс в М-режиме на мерцающее сердце плода и измерив повторяющийся паттерн.
 (Иллюстрация 9)
(Иллюстрация 9)- Не используйте допплер пульсовой волны, так как он фокусирует слишком много энергии (тепла) на плоде и противоречит принципу ALARA (настолько низко, насколько это разумно достижимо).
- Видео 9. Трансабдоминальный плод с частотой сердечных сокращений плода
- Иллюстрация 9. М-режим, отслеживание тонов сердца плода
- Беременность двойней становится все более и более распространенной при лечении бесплодия.
- Монохориальная беременность – Одиночный хорионический мешок (Видео 10)
- Дихориальная беременность — Два хорионических мешка, разделенных толстой стенкой (Видео 11)
- Датировка может быть проведена путем определения длины темени-крестца, когда становится виден полюс плода, а затем бипариетального диаметра, когда череп плода становится очевидным в конце первого триместра.
 1 (рис. 10, 11)
1 (рис. 10, 11) - Видео 10. Трансабдоминальный поперечный вид монохориальной тройни
- Видео 11. Трансабдоминальная поперечная проекция дихориальных близнецов. Обратите внимание на большую перегородку между двумя хорионическими мешками.
- Иллюстрация 10. Трансабдоминальный поперечный вид 10-недельного плода с измерением длины темени и крестца.
- Иллюстрация 11. Трансабдоминальный поперечный вид 15-недельного плода с измерением бипариетального диаметра от переднего наружного черепа (наиболее ближнее поле) до внутреннего черепа (дальнее поле) на уровне желудочков.

- Эктопический
- Имплантаты для беременных вне эндометрия. 9
- 95 % происходит в фаллопиевых трубах (Видео 12)
- Видео 12. Живая внематочная беременность придатков матки
- Шейка матки (рис. 12)
- Иллюстрация 12. Трансвагинальное УЗИ, показывающее перитрофобластический кровоток на цветной допплерографии, предполагающий имплантацию плодного яйца в шейку матки.
- Брюшина
- Интерстициальная часть фаллопиевой трубы – предполагается наличие плодного яйца с <5 мм окружающего миометрия (Иллюстрация 13)
- Иллюстрация 13. Трансвагинальное УЗИ в поперечной плоскости, показывающее интерстициальную беременность.
- яичников
- Часто несвоевременная диагностика 10,11
- УЗИ у постели больного может сократить время постановки диагноза 2,12
- Может развиваться тон желточного мешка, эмбриона, сердца плода
- Псевдогестационный мешок — пустой мешок в матке, часто каплевидной формы.
 Результат реакции эндометрия на секретируемые гормоны, но там не развивается желточный мешок или плодный полюс. 13-15
Результат реакции эндометрия на секретируемые гормоны, но там не развивается желточный мешок или плодный полюс. 13-15
- Имплантаты для беременных вне эндометрия. 9
- Выкидыш/самопроизвольный аборт
- Неудачная беременность до 20 недель
- 10 % всех выявленных беременностей 16,17
- Рекомендации для несостоявшейся беременности 18
- Гестационный мешок и желточный мешок x 11 дней без FHR
- Гестационный мешок > 25 мм без плодного полюса (рис. 14)
- Фетальный полюс > 7 мм без сердцебиения (Видео 13)
- Иллюстрация 14 .Большой пустой плодный мешок
- Видео 13. Внутриутробная гибель плода на 9 неделе
- Выводы, указывающие на замершую беременность
- Аномалия плодного яйца (Иллюстрация 15, Видео 14)
- Иллюстрация 15 .
 Инволюция плодного яйца
Инволюция плодного яйца - Видео 14. Неправильная форма плодного яйца
- Несогласованные измерения гестационного возраста
- Возможные диагнозы
- Угрожающий выкидыш – пациентка с болью и/или кровотечением, у которой закрытый зев и ВГД на УЗИ
- Неизбежный/неполный выкидыш – открытый зев с нежизнеспособным плодом или продуктами зачатия в матке (Рисунок 16)
- Иллюстрация 16 .Неизбежный самопроизвольный аборт
- Замерший/полный выкидыш, как правило, открытый, без продуктов зачатия в матке (рис. 17)
- Иллюстрация 17 . Завершенный самопроизвольный аборт
- Если не диагностировать и продукты зачатия остаются нежизнеспособными, может прогрессировать до септического аборта, что бывает редко.

- Субхорионическое кровоизлияние
- Частая причина кровотечения в первом и втором триместре беременности 19
- Анэхогенный/гипоэхогенный серп вокруг плодного яйца (рис. 18)
- Иллюстрация 18 .Субхориальное кровоизлияние
Повышенный риск невынашивания беременности 20,21
- Гетеротопическая беременность
- Внутриматочная и внематочная беременность, существующие одновременно (Видео 15)
- Видео 15. Гетеротопическая беременность
- Редко — 1/30 000 спонтанных беременностей, но гораздо более высокий риск в 1/100 беременностей с вспомогательной репродукцией 22,23
- Повышенный риск при запоздалой диагностике эктопии и, следовательно, повышенный риск осложнений
- Молярная беременность (также известная как гестационная трофобластическая болезнь)
- 1/1000-2000 беременностей 24
- Преувеличенные симптомы беременности (сильная рвота, усиление болей в молочных железах, повышенная утомляемость)
- Чрезмерный уровень B-hCG в сыворотке
- Частичная моль — довольно нормальный внешний вид IUP изначально и сложный для диагностики
- Complete Mole – вид «виноградной грозди» (Иллюстрация 19)
- Иллюстрация 19.
 Молярная беременность
Молярная беременность - Высокая частота рецидивов при последующей беременности 25
- Повышенный риск хориокарциномы
- Для трансабдоминального сканирования с полным мочевым пузырем
- При трансвагинальной беременности при пустом мочевом пузыре
- Обеспечить 5 мм миометрия вокруг плодного яйца, чтобы не пропустить интерстициальную эктопию
- Центральные плодные яйца каплевидной формы относятся к псевдогестационным мешкам
- Должен быть желточный мешок или плодный полюс для подтверждения IUP
- У пациенток с вспомогательной репродукцией следует учитывать гетеротопическую беременность
- Сыворотка B-hCG ненадежна.Эктопии могут существовать на всех уровнях, а при многоплодной беременности B-ХГЧ может быть необычно высоким или низким для гестационного возраста.
- Тоны сердца плода следует получать только в М-режиме, если нет серьезной угрозы гибели плода.
 Избегайте цветового и пульсового допплеровского картирования у жизнеспособного плода, особенно в первом триместре.
Избегайте цветового и пульсового допплеровского картирования у жизнеспособного плода, особенно в первом триместре. - Визуализация на память и УЗИ по немедицинским причинам не рекомендуются, поскольку существует теоретический риск для плода, который может увеличиться в результате повышенного воздействия.
- Ниска Р., Бхуйя Ф., Сюй Дж. Обследование амбулаторного медицинского обслуживания в национальной больнице: сводка отделения неотложной помощи за 2007 г. Отчет о состоянии здоровья Natl. 2010:1-31. https://www.cdc.gov/nchs/data/nhsr/nhsr026.pdf
- McRae A, Edmonds M, Murray H. Диагностическая точность и клиническая польза прицельной ультрасонографии отделения неотложной помощи при оценке тазовой боли и кровотечения в первом триместре: систематический обзор. ЦЖЭМ . 2009;11(4):355-64.
- Ма Дж., Матеер Дж., Блайвас М.Экстренное УЗИ 2-е издание. Макгроу Хилл; 2008.
- Таббут М.
 , Харпер Д., Грамер Д. и др. Высокочастотный линейный преобразователь улучшает обнаружение внутриматочной беременности при УЗИ в первом триместре. Am J Emerg Med . 2016;34(2):288-91.
, Харпер Д., Грамер Д. и др. Высокочастотный линейный преобразователь улучшает обнаружение внутриматочной беременности при УЗИ в первом триместре. Am J Emerg Med . 2016;34(2):288-91. - Мур С., Тодд В.М., О’Брайен Э. и др. Свободная жидкость в мешке Морисона на прикроватном УЗИ предсказывает необходимость оперативного вмешательства при подозрении на внематочную беременность. Академия скорой медицинской помощи . 2007;14(8):755-8.
- Ноубл В.Е., Нельсон Б., Сутингко А.Н.Руководство по экстренной и интенсивной терапии УЗИ. 2007.
- Ричардсон А., Галлос И., Добсон С. и др. Точность ультразвукового исследования в первом триместре в диагностике трубной внематочной беременности при отсутствии явного внематочного эмбриона: систематический обзор и метаанализ. Ультразвуковой акушер Gynecol . 2016;47(1):28-37.
- Yeh HC, Goodman JD, Carr L, et al. Интрадецидуальный признак: УЗ-критерий ранней маточной беременности. Радиология .
 1986; 161:463-7.
1986; 161:463-7. - Кирк Э.УЗИ в диагностике внематочной беременности. Клин Акушерство Гинекол . 2012;55(2):395-401.
- Грасия CR, Барнхарт КТ. Диагностика внематочной беременности: анализ решений, сравнивающий шесть стратегий. Акушерство Гинекол . 2001;97(3):464-70.
- Mateer JR, Valley VT, Aiman EJ, et al. Анализ результатов протокола, включающего прикроватную эндовагинальную сонографию у пациенток с риском внематочной беременности. Энн Эмерг Мед . 1996;27(3):283-9.
- Адхикари С., Блаивас М., Лион М.Диагностика и ведение внематочной беременности с помощью прикроватного трансвагинального УЗИ в отделении неотложной помощи: 2-летний опыт. Am J Emerg Med. 2007;25(6):591-6.
- Бхатт С., Газале Х., Догра В.С. Сонографическая оценка внематочной беременности. Радиол Клин Норт Ам . 2007;45(3):549-60.
- Лин Э.П., Бхатт С., Догра В.С. Диагностические признаки внематочной беременности.
 Радиографика . 2008;28(6):1661-71.
Радиографика . 2008;28(6):1661-71. - Гурель С., Сарыкая Б., Гурель К. и др. Роль УЗИ в диагностике внематочной беременности. J Clin УЗИ . 2007;35(9):509-17.
- Wilcox AJ, Weinberg CR, O’Connor JF, et al. Частота ранней потери беременности. N Engl J Med. 1988;319(4):189-94.
- Ван X, Чен С, Ван Л и др. Зачатие, потеря беременности на ранних сроках и время до наступления клинической беременности: проспективное популяционное исследование. Fertil Steril . 2003;79(3):577-84.
- Doubilet PM, Benson CB, Bourne T, et al. Диагностические критерии нежизнеспособной беременности в начале I триместра. N Английский J Med . 2013;369(15):1443-51.
- Pearlstone M, Baxi L. Субхориальная гематома: обзор. Акушерство Gynecol Surv . 1993;48(2):65-8.
- Туули М., Норман С., Одибо А. и др. Субхориальная гематома (СХГ) и неблагоприятные перинатальные исходы: систематический обзор и метаанализ.
 Am J Obstet Gynecol . 2011;204(1 ДОПОЛН.):S149.
Am J Obstet Gynecol . 2011;204(1 ДОПОЛН.):S149. - Abu-Yousef MM, Bleicher JJ, Williamson RA, et al. Субхориальное кровоизлияние: сонографическая диагностика и клиническое значение. AJR Am J Рентгенол . 1987;149(4):737-40.
- Левин Д. Внематочная беременность. Радиология . 2007;245(2):385-97.
- Репродукция человека. Репродукция шума . 2008; 23(9):1963.
- Savage PM, Sita-Lumsden A, Dickson S, et al. Отношение материнского возраста к частоте молярной беременности, рискам химиотерапии и последующему исходу беременности. J Obstet Gynaecol (Лахор). 2013;33(4):406-11.
- Берковиц Р.С., Гольдштейн Д.П.Клиническая практика: Молярная беременность. N Английский J Med . 2009;360(16):1639-45.
УЗИ в первом триместре, оценка, протоколы и интерпретация — StatPearls
Непрерывное обучение
УЗИ в первом триместре — это обычное обследование, проводимое акушером или медицинским работником в течение первых 14 недель после зачатия. Его можно использовать как часть стандартного обследования во время беременности или для выяснения других значимых признаков и симптомов (например,г., вагинальное кровотечение, подозрение на пассаж тканей плода и др.). В этом упражнении описываются протоколы оценки и интерпретация результатов УЗИ, а также подчеркивается роль акушерства и гинекологии в оценке и лечении беременных в 1-м триместре беременности.
Его можно использовать как часть стандартного обследования во время беременности или для выяснения других значимых признаков и симптомов (например,г., вагинальное кровотечение, подозрение на пассаж тканей плода и др.). В этом упражнении описываются протоколы оценки и интерпретация результатов УЗИ, а также подчеркивается роль акушерства и гинекологии в оценке и лечении беременных в 1-м триместре беременности.
Цели:
Рассмотрите сонографические признаки беременности.
Опишите основные методы сонографического датирования во время беременности.
Определите критерии, используемые для определения жизнеспособной и нежизнеспособной беременности в первом триместре.
Обобщите часто встречающиеся аномалии, выявленные при УЗИ в 1-м триместре.
Введение
УЗИ является широко используемым инструментом для оценки состояния беременности. Осложнения, возникающие во время беременности, являются частыми жалобами в отделениях неотложной помощи (ОП) и женских консультациях. Хотя домашние тесты на беременность становятся все более популярными, некоторые женщины могут обнаружить, что они впервые беременны в амбулаторных условиях.В Соединенных Штатах примерно одна треть беременных пациенток использует ЭД хотя бы один раз во время беременности.[1][2]
Осложнения, возникающие во время беременности, являются частыми жалобами в отделениях неотложной помощи (ОП) и женских консультациях. Хотя домашние тесты на беременность становятся все более популярными, некоторые женщины могут обнаружить, что они впервые беременны в амбулаторных условиях.В Соединенных Штатах примерно одна треть беременных пациенток использует ЭД хотя бы один раз во время беременности.[1][2]
Беременные женщины обычно проходят как минимум одно УЗИ во время беременности. Если во время беременности можно выполнить только одно УЗИ, его следует провести в середине второго триместра (от 18 до 22 недель) для выявления аномалий плода и аномалий роста.[3][4] Ультразвуковое исследование в первом триместре не обязательно для всех беременностей для подтверждения жизнеспособности.[5] Однако, если какие-либо признаки высокого риска (преклонный возраст матери, беременность двойней и т. д.) или присутствуют клинические проблемы (нерегулярные менструации, вагинальное кровотечение и т. д.), по усмотрению врача может быть выполнено более одного УЗИ, причем первое в идеале должно быть в конце первого триместра между 10+0 и 13+6 неделями [5]. ] Тем не менее, ультразвуковые исследования до десяти недель являются обычным явлением и все еще могут использоваться в качестве точной оценки для большинства необходимых клинических определений.
д.), по усмотрению врача может быть выполнено более одного УЗИ, причем первое в идеале должно быть в конце первого триместра между 10+0 и 13+6 неделями [5]. ] Тем не менее, ультразвуковые исследования до десяти недель являются обычным явлением и все еще могут использоваться в качестве точной оценки для большинства необходимых клинических определений.
Анатомия и физиология
Матка граничит спереди с мочевым пузырем, сзади с прямой кишкой.У большинства женщин матка вывернута кпереди, что указывает на то, что матка расположена выше/кзади мочевого пузыря и кпереди от прямой кишки, при этом дно матки больше ориентировано кпереди. У женщин также может быть антефлексированная, ретровертированная, ретрофлексированная ориентация матки.[7]
Матка имеет гиперэхогенную полосу в центре дна и сообщается с шейкой матки. Дистальнее шейки матки находится вагинальный канал, который выглядит как гиперэхогенная линия при осмотре трансабдоминальным датчиком.
В придатках по обеим сторонам матки правый и левый яичники классически располагаются между латеральной стенкой матки и внутренними подвздошными сосудами, соотношение чаще изменяется у повторнородящих женщин. Придатки также включают фаллопиевы трубы, соединяющие матку и яичники, оба из которых должны быть тщательно оценены, поскольку они являются наиболее вероятными местами внематочной беременности. Яичники классически имеют слегка гипоэхогенную эхотекстуру по сравнению с окружающей тканью и характеристику «шоколадного печенья» из-за периферических анэхогенных фолликулов.Большие кисты желтого тела обычно обнаруживаются на ранних сроках беременности, как правило, в виде одной большой простой кистозной структуры в ткани яичника. Кисты желтого тела инволютируют по мере развития плаценты, поддерживающей растущий плод.
Придатки также включают фаллопиевы трубы, соединяющие матку и яичники, оба из которых должны быть тщательно оценены, поскольку они являются наиболее вероятными местами внематочной беременности. Яичники классически имеют слегка гипоэхогенную эхотекстуру по сравнению с окружающей тканью и характеристику «шоколадного печенья» из-за периферических анэхогенных фолликулов.Большие кисты желтого тела обычно обнаруживаются на ранних сроках беременности, как правило, в виде одной большой простой кистозной структуры в ткани яичника. Кисты желтого тела инволютируют по мере развития плаценты, поддерживающей растущий плод.
Первым признаком внутриматочной беременности является гестационный мешок, анэхогенная структура, которая появляется между четвертой и пятой неделями беременности, но имеет небольшие размеры 2 или 3 мм в наибольшем измерении.[8] Двойной децидуальный признак, хотя и не всегда заметен, является первым общепризнанным признаком внутриматочной беременности.[8][9] Он состоит из двух эхогенных колец, капсульной децидуальной оболочки (внутреннее кольцо) и децидуальной оболочки (внешнее кольцо), которые окружают развивающийся гестационный мешок.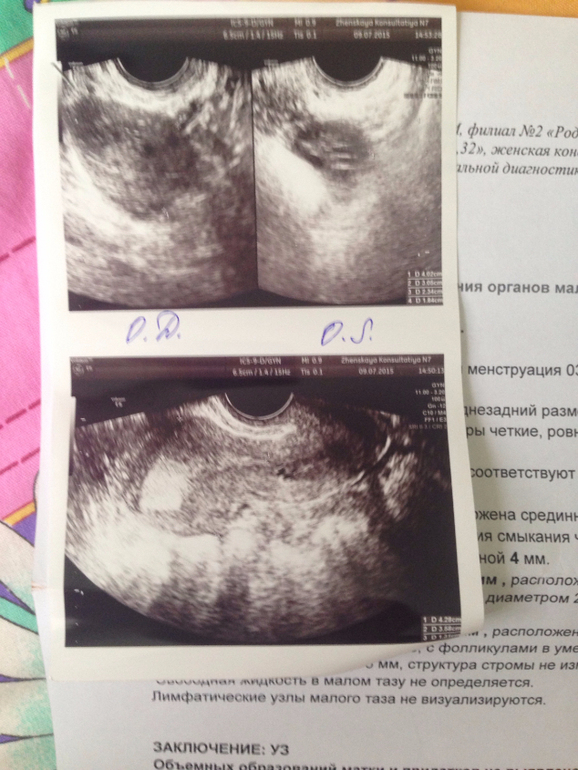 [10][8] Поскольку признак двойного децидуального мешка можно спутать с псевдогестационным мешком (нежизнеспособным), многие клиницисты предпочитают визуализировать желточный мешок перед подтверждением внутриматочной беременности. Желточный мешок обычно визуализируется при УЗИ на пятой неделе и выглядит как гиперэхогенное кольцо с анэхогенным центром, расположенным внутри плодного яйца.[8][11]
[10][8] Поскольку признак двойного децидуального мешка можно спутать с псевдогестационным мешком (нежизнеспособным), многие клиницисты предпочитают визуализировать желточный мешок перед подтверждением внутриматочной беременности. Желточный мешок обычно визуализируется при УЗИ на пятой неделе и выглядит как гиперэхогенное кольцо с анэхогенным центром, расположенным внутри плодного яйца.[8][11]
Полюс плода можно визуализировать на шестой неделе беременности и он выглядит как гипоэхогенная структура, непосредственно примыкающая к желточному мешку.[8][11] К шестой или седьмой неделе беременности обычно становится очевидной сердечная деятельность плода.[8] На седьмой неделе амнион становится сонографически видимым и выглядит как большее эхогенное кольцо внутри плодного яйца полюса плода.[11] Амнион расширяется после начала выработки мочи плода на 10-й неделе и сливается с хорионом к 14–16 неделям.[11]
Показания
УЗИ в первом триместре может быть выполнено по разным причинам. Типичные показания включают тазовую боль, подозрение на внематочную беременность, подозрение на многоплодную беременность, вагинальное кровотечение, подозрение на трофобластическую болезнь, оценку аномалий роста плода, измерение прозрачности воротникового пространства, оценку тазовых образований или аномалий матки, а также в качестве дополнения к биопсии ворсин хориона. 6][12] Бессимптомным пациенткам в первом триместре также может быть назначено рутинное УЗИ, когда имеются ресурсы для установления точного гестационного возраста.[4]
Типичные показания включают тазовую боль, подозрение на внематочную беременность, подозрение на многоплодную беременность, вагинальное кровотечение, подозрение на трофобластическую болезнь, оценку аномалий роста плода, измерение прозрачности воротникового пространства, оценку тазовых образований или аномалий матки, а также в качестве дополнения к биопсии ворсин хориона. 6][12] Бессимптомным пациенткам в первом триместре также может быть назначено рутинное УЗИ, когда имеются ресурсы для установления точного гестационного возраста.[4]
Влагалищные кровотечения являются распространенной жалобой на ранних сроках беременности, от них страдают примерно 25% пациенток, и они могут иметь травматическую или нетравматическую этиологию.[13] Целенаправленную оценку с помощью ультразвукового исследования при травме (FAST) следует проводить, когда травматические повреждения перенесены на ранних сроках беременности, или если у пациенток наблюдается гипотония, тахикардия или клинические признаки внутрибрюшного кровотечения, FAST-обследование следует проводить до акушерского УЗИ. 8] Если во время исследования FAST у пациента с травмой обнаруживается свободная жидкость, необходимо немедленное хирургическое вмешательство.[8] Аналогичным образом, если свободная жидкость видна во время исследования FAST у беременной пациентки без травм, следует серьезно задуматься о внематочной беременности.[8]
8] Если во время исследования FAST у пациента с травмой обнаруживается свободная жидкость, необходимо немедленное хирургическое вмешательство.[8] Аналогичным образом, если свободная жидкость видна во время исследования FAST у беременной пациентки без травм, следует серьезно задуматься о внематочной беременности.[8]
Ультрасонография в первом триместре также может использоваться для наблюдения за развивающимся плодом. В некоторых системах здравоохранения скрининг на анеуплоидию проводится с использованием оценки прозрачности воротникового пространства между 11+0 и 13+6 неделями беременности.[14][15] Ультрасонография также может использоваться для диагностики многоплодной беременности, исключения аномалий развития плода и мониторинга сердечной деятельности.[5]
Противопоказания
Абсолютных противопоказаний как к трансабдоминальному, так и к трансвагинальному УЗИ в 1 триместре нет, за исключением отказа пациентки. Тем не менее, медицинские работники должны проконсультировать пациенток об ограничениях УЗИ в первом триместре перед его проведением.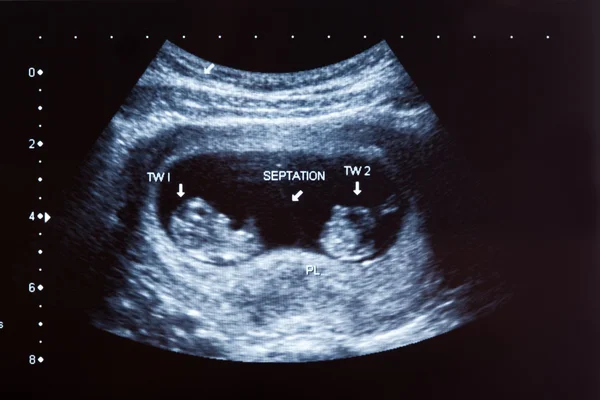 [5]
[5]
Оборудование
При проведении УЗИ в первом триместре врачам требуется как минимум двумерное УЗИ с возможностью регулировки выходной мощности, стоп-кадра, масштабирования, электронными штангенциркулями и возможностью сохранять или распечатывать изображения для сохранен.[5][12] Матка и органы малого таза требуют разрешения на глубине и требуют более низкой полосы частот, для чего хорошо подходит криволинейный датчик. Полный мочевой пузырь идеален для проведения трансабдоминального исследования. Растянутый мочевой пузырь смещает дно матки кзади, создавая акустическое окно, усиливая разрешение структур, расположенных глубоко в мочевом пузыре. Иногда у худощавых пациенток с заворотом матки кпереди можно провести успешную трансабдоминальную оценку ранней беременности с помощью высокочастотного линейного датчика, но при этом требуется, чтобы целевая глубина не превышала 6 см.
Если трансабдоминальное УЗИ неэффективно или необходимо дальнейшее уточнение структур, трансвагинальное УЗИ с использованием внутриполостного датчика следует проводить при декомпрессии мочевого пузыря.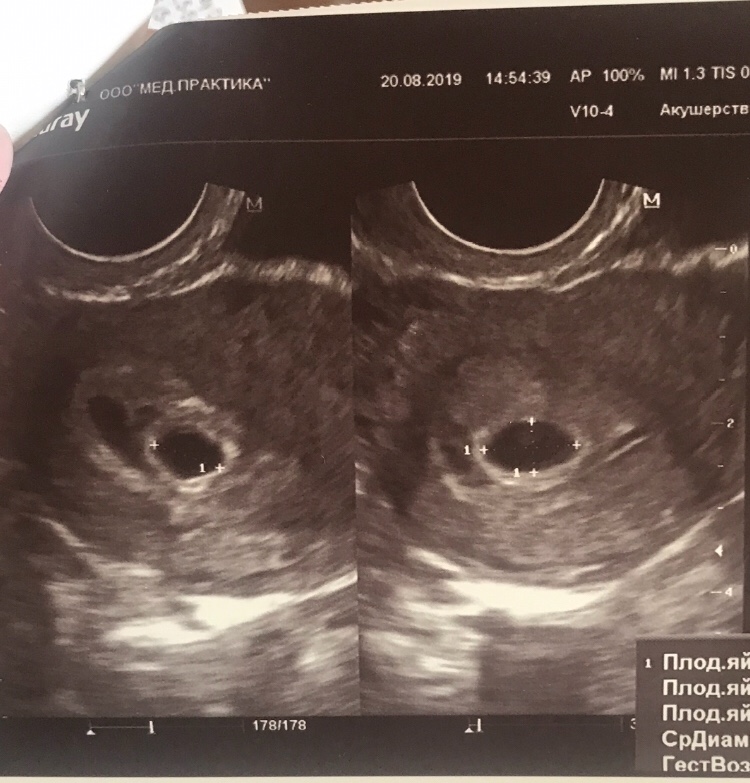 Внутриполостные датчики должны быть покрыты чистым чехлом; Ультразвуковой гель внутри либо предварительно загружен, либо загружен вручную, а смазочное желе используется снаружи. Не наносите ультразвуковой гель на внешнюю поверхность крышки датчика, так как он раздражает слизистые оболочки. После внутриполостного исследования используемый датчик должен пройти дезинфекцию высокого уровня в соответствии с местными стандартами инфекционного контроля и дезинфекции высокого уровня.Чистящих салфеток недостаточно для адекватной дезинфекции.
Внутриполостные датчики должны быть покрыты чистым чехлом; Ультразвуковой гель внутри либо предварительно загружен, либо загружен вручную, а смазочное желе используется снаружи. Не наносите ультразвуковой гель на внешнюю поверхность крышки датчика, так как он раздражает слизистые оболочки. После внутриполостного исследования используемый датчик должен пройти дезинфекцию высокого уровня в соответствии с местными стандартами инфекционного контроля и дезинфекции высокого уровня.Чистящих салфеток недостаточно для адекватной дезинфекции.
Персонал
Это обследование могут проводить врачи, практикующие медсестры, фельдшеры, специалисты УЗИ и другие медицинские работники, прошедшие диагностическое акушерское ультразвуковое исследование.
Подготовка
Для трансабдоминального ультразвукового исследования уложите пациента в удобное положение, на спину, с обнажением нижней части живота. У пациентки должен быть полный мочевой пузырь для трансабдоминального исследования, чтобы максимизировать видимость матки и структур, расположенных глубоко в мочевом пузыре.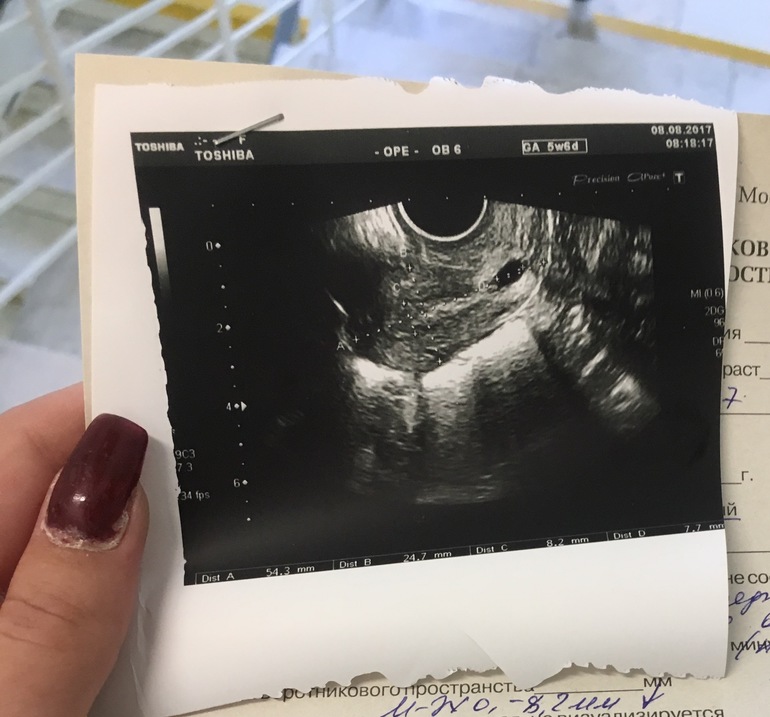 Заправьте полотенце за пояс и нанесите подогретый ультразвуковой гель, если он есть, ниже пупка и выше лобковой кости.
Заправьте полотенце за пояс и нанесите подогретый ультразвуковой гель, если он есть, ниже пупка и выше лобковой кости.
При проведении трансвагинального УЗИ попросите пациентку опорожнить мочевой пузырь перед началом исследования. Пустой мочевой пузырь позволяет эндополостному зонду располагаться как можно ближе к исследуемым структурам таза, что улучшает разрешение и упрощает оценку. Использование кровати со стременами идеально подходит для размещения пациента в дорсальном положении для литотомии, что облегчает перемещение датчика.Однако приподнятия таза с помощью полотенец или подкладного судна может быть достаточно для осмотра и комфорта пациента. Эндовагинальные исследования требуют использования чехлов внутриполостных датчиков, либо предварительно заполненных гелем, либо загруженных гелем вручную. Снаружи крышки преобразователя следует использовать водорастворимую смазку. Поскольку это инвазивное обследование, сопровождающий должен присутствовать на протяжении всего осмотра.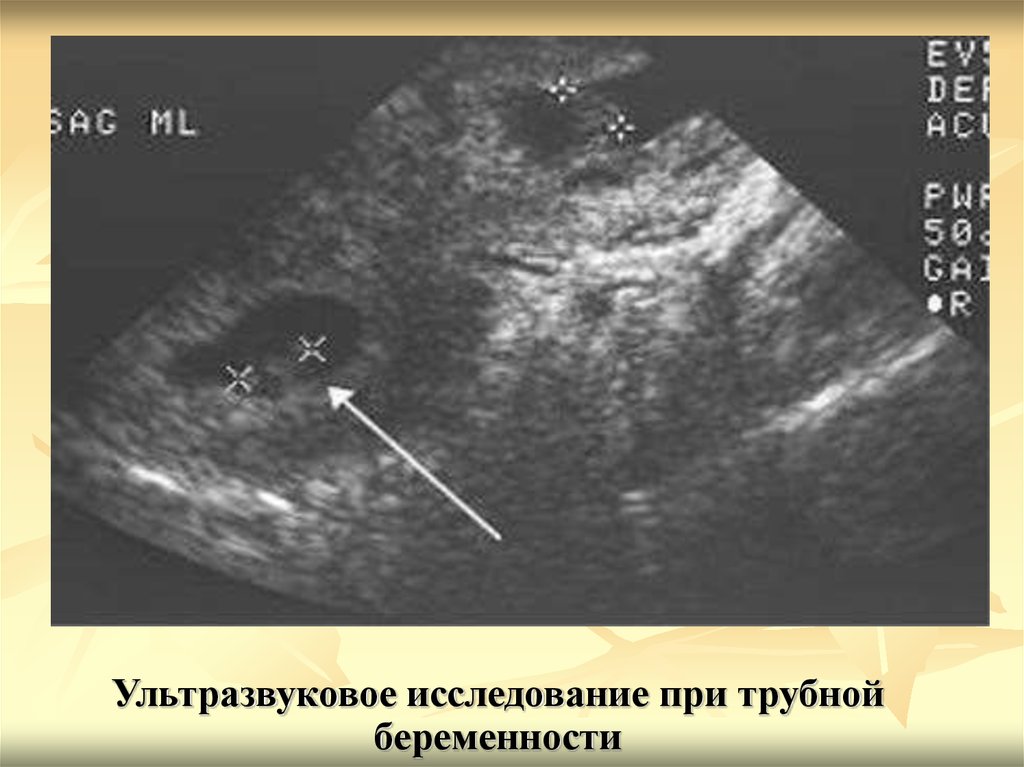 [16]
[16]
Техника
Для проведения трансабдоминального УЗИ используйте криволинейный датчик и выберите настройку «акушерство».Настройка акушерства загрузит все необходимые пакеты расчетов и маркировки, необходимые для выполнения полной оценки. Когда индикатор ориентирован на голову пациента (среднесагиттальная ориентация), датчик находится выше лобкового симфиза. Мочевой пузырь обычно легко визуализируется при растяжении, наполненный анэхогенной жидкостью треугольной формы. Между мочевым пузырем и прямой кишкой лежит матка с гиперэхогенной полосой эндометрия. Определите дно матки и проследите гиперэхогенную полосу эндометрия каудально до шейки матки.Затем определите гиперэхогенную вагинальную полосу каудальнее шейки матки. Обратите внимание на то, открыт или закрыт зев шейки матки и не застряли ли какие-либо продукты зачатия/ткани в цервикальном канале. Полностью проведите датчиком через матку в сагиттальной плоскости, двигаясь слева направо или наоборот. Обратите внимание на границы матки.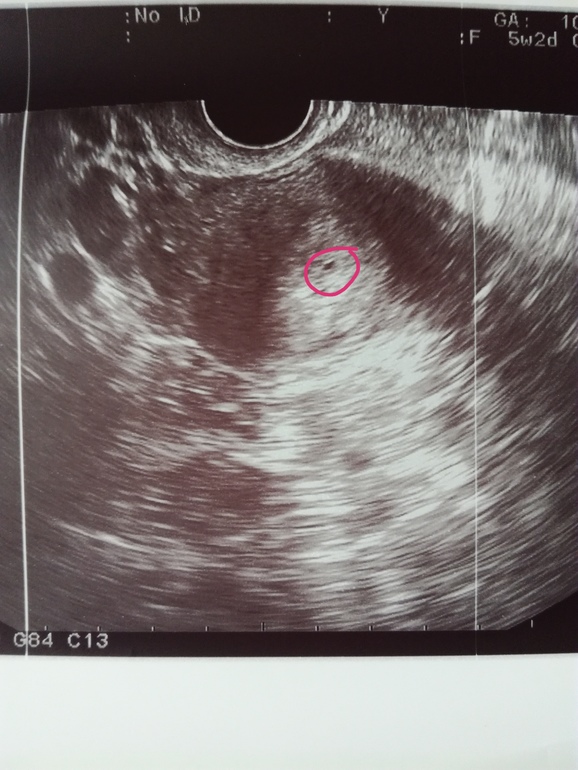
Поверните датчик в поперечной плоскости, чтобы оценить структуры таза по короткой оси. С маркером зонда на правом слайде пациентки пролистайте зонд вверх и вниз, следуя по дну матки к вагинальной полоске за мочевым пузырем, который теперь имеет квадратную форму.При поперечной ориентации легче всего выявить яичники из-за легкости нахождения внутренних подвздошных сосудов. Яичники часто располагаются между внутренними подвздошными сосудами и боковой стенкой матки и могут быть обнаружены путем веера или скольжения влево и вправо от матки. Яичники представляют собой гипоэхогенные овоидные структуры, обычно наблюдаемые с периферическим гипоэхогенным фолликулом.
Иногда для оценки состояния плода на ранних сроках беременности может использоваться высокочастотный линейный датчик, поскольку иногда для точной оценки необходимо повышенное разрешение.Максимальная глубина линейного датчика составляет приблизительно 6 см, поэтому пациенты должны иметь телосложение, способствующее использованию этого датчика, чтобы быть эффективным.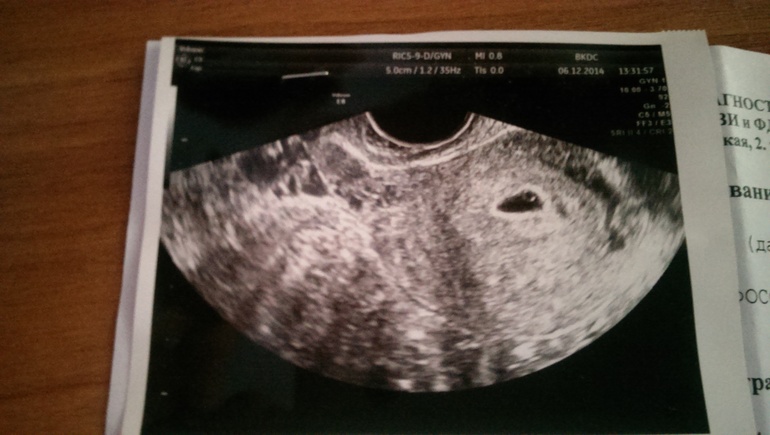 Эндовагинальное УЗИ следует проводить, если плодное яйцо не может быть адекватно визуализировано при трансабдоминальном исследовании.
Эндовагинальное УЗИ следует проводить, если плодное яйцо не может быть адекватно визуализировано при трансабдоминальном исследовании.
В отличие от трансабдоминального УЗИ, трансвагинальное УЗИ следует проводить при пустом мочевом пузыре. Для завершения трансвагинального УЗИ используйте внутриполостной датчик с выбранной настройкой «акушерство».Накройте датчик чистым чехлом для зонда, убедившись, что оболочка заполнена ультразвуковым гелем перед применением. Используйте смазывающее желе только на внешней стороне оболочки датчика, так как ультразвуковой гель раздражает слизистые оболочки. Направив маркер-индикатор к потолку, введите зонд во влагалищный канал до тех пор, пока в поле зрения не появится декомпрессированный мочевой пузырь. Если внутриполостной зонд ввести немного дальше, мочевой пузырь исчезнет, а матка появится. Как и при трансабдоминальной оценке, проведите веером всю матку в сагиттальной плоскости.Убедитесь, что тупик визуализируется. Поверните датчик на 90 градусов к коронарной плоскости, чтобы индикатор был направлен вправо от пациента.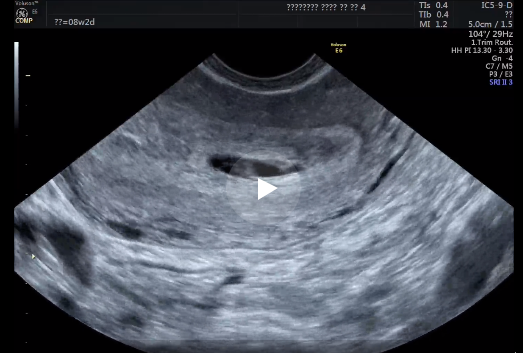 Веер датчика полностью через матку в коронарной плоскости. Оцените прямокишечно-маточный мешок, а также оба придатка. Яичники лучше визуализируются при эндовагинальном исследовании, обычно они располагаются между латеральной стенкой матки и внутренними подвздошными сосудами. Легкое сдавливание любого из придатков часто помогает отличить ткань яичника от окружающих структур.
Веер датчика полностью через матку в коронарной плоскости. Оцените прямокишечно-маточный мешок, а также оба придатка. Яичники лучше визуализируются при эндовагинальном исследовании, обычно они располагаются между латеральной стенкой матки и внутренними подвздошными сосудами. Легкое сдавливание любого из придатков часто помогает отличить ткань яичника от окружающих структур.
Если и когда визуализируется плодное яйцо с эмбрионом или плодом или без них, сонографист должен подтвердить, что оно находится внутри самой матки, поскольку некоторые внематочные беременности могут располагаться рядом с маткой.[12] Как обсуждалось выше, визуализация двойного децидуального знака — один из способов подтвердить это.
Средний диаметр плодного яйца (MSD) — это самый ранний метод, используемый для оценки ранней беременности, который требует использования суммы длины плодного яйца (GS) + ширины GS + глубины GS, деленной на 3.Первые два измерения выполняются либо по длинной, либо по короткой оси, а затем третье измерение по альтернативной оси. При измерении любой кистозной структуры, например плодного яйца, убедитесь, что измерения охватывают все три измерения: краниально-каудальное, передне-заднее и правое-левое. Распространенной ошибкой является двукратное измерение передне-заднего расстояния (трансабдоминальное) или кранио-каудального расстояния (трансвагинальное). Специалист по УЗИ может избежать этой ошибки, используя стратегию «знака плюс и минус» при измерении плодного яйца в двух плоскостях; используйте «знак плюс» для измерения в первой плоскости и «знак минус» только во второй.
При измерении любой кистозной структуры, например плодного яйца, убедитесь, что измерения охватывают все три измерения: краниально-каудальное, передне-заднее и правое-левое. Распространенной ошибкой является двукратное измерение передне-заднего расстояния (трансабдоминальное) или кранио-каудального расстояния (трансвагинальное). Специалист по УЗИ может избежать этой ошибки, используя стратегию «знака плюс и минус» при измерении плодного яйца в двух плоскостях; используйте «знак плюс» для измерения в первой плоскости и «знак минус» только во второй.
Если виден полюс плода (эмбрион менее десяти недель) или плод (более десяти недель), дополнительные оценки гестационного возраста получают либо по длине темени-крестца, либо по бипариетальному диаметру. В первом триместре длина темени-крестца является наиболее точным показателем для определения гестационного возраста.[4][12] Врач-сонограф должен оптимизировать изображение для этого измерения, используя соответствующую глубину и масштабирование, максимально увеличивая длину полюса плода на экране. После оптимизации по самой длинной оси заморозьте изображение и измерьте длину от темени до крестца с помощью электронных штангенциркулей, убедившись, что желточный мешок исключен из измерения.[5] Для наиболее точной датировки следует провести несколько измерений и усреднить их. [4] Изображение должно быть оптимизировано для увеличения симметричной короткой оси головы плода.[5] Для точной оценки необходимо иметь в виду третий желудочек, сосудистое сплетение и межполушарную щель.[5] Измерение проводится по самому широкому диаметру от внутренней стенки до наружной стенки черепа.[5]
После оптимизации по самой длинной оси заморозьте изображение и измерьте длину от темени до крестца с помощью электронных штангенциркулей, убедившись, что желточный мешок исключен из измерения.[5] Для наиболее точной датировки следует провести несколько измерений и усреднить их. [4] Изображение должно быть оптимизировано для увеличения симметричной короткой оси головы плода.[5] Для точной оценки необходимо иметь в виду третий желудочек, сосудистое сплетение и межполушарную щель.[5] Измерение проводится по самому широкому диаметру от внутренней стенки до наружной стенки черепа.[5]
Используйте двумерный видеоклип или M-режим для документирования частоты сердечных сокращений плода.[12] Оптимизируйте изображение для М-режима, увеличив изображение, чтобы максимизировать сердцебиение плода на экране. Поместите линию M-режима через бьющееся сердце и измерьте либо пик к пику, либо впадину к впадине. Некоторые тренажеры настроены на измерение частоты сердечных сокращений за один удар за ударом или среднее значение двух или трех ударов. Учитывая, что ультразвуковая допплерография со стробированием связана с более высокой выходной энергией и потенциальными неблагоприятными биоэффектами, ее не следует использовать во время оценки в первом триместре.[5][6][12] В-режим и М-режим имеют низкую выходную мощность с наименьшим риском неблагоприятных биоэффектов и, таким образом, являются единственными режимами, рекомендованными для использования в первом триместре.[5][6]
Учитывая, что ультразвуковая допплерография со стробированием связана с более высокой выходной энергией и потенциальными неблагоприятными биоэффектами, ее не следует использовать во время оценки в первом триместре.[5][6][12] В-режим и М-режим имеют низкую выходную мощность с наименьшим риском неблагоприятных биоэффектов и, таким образом, являются единственными режимами, рекомендованными для использования в первом триместре.[5][6]
Осложнения
Дискомфорт, тазовая боль, вагинальное кровотечение и инфекция являются возможными осложнениями, связанными с ультразвуковым исследованием в первом триместре.
Клиническое значение
Наиболее распространенными причинами проведения УЗИ в первом триместре беременности являются определение места беременности, жизнеспособности и точного гестационного возраста.Внутриматочное плодное яйцо свидетельствует о внутриматочной беременности. Тем не менее, наличие только жидкости в матке может ввести в заблуждение, если другие структуры, такие как желточный мешок или плодный полюс, не видны. [5][12] Если нет окончательной оценки, наиболее подходящим действием является последующее ультразвуковое исследование через 7–10 дней с серийным измерением хорионического гонадотропина человека в сыворотке или без него.[12]
[5][12] Если нет окончательной оценки, наиболее подходящим действием является последующее ультразвуковое исследование через 7–10 дней с серийным измерением хорионического гонадотропина человека в сыворотке или без него.[12]
Внематочная беременность является причиной 6% материнской смертности и должна быть исключена из-за кровотечения на ранних сроках беременности, боли или признаков нетравматического шока.[13]
Применительно к УЗИ беременных жизнеспособность относится к активному эмбриону/плоду с сердцебиением на момент оценки.[5] Пустой плодный мешок со средним диаметром более 25 мм является диагностическим признаком нежизнеспособной беременности.[11] Сердечная деятельность часто наблюдается, когда размер эмбриона составляет 2 мм или более, и указывает на жизнеспособность. И наоборот, неудачная беременность может быть диагностирована, когда размер полюса плода составляет семь или более сантиметров без явного сердцебиения.[11] Наконец, невынашивание беременности можно определить, когда два УЗИ проводятся через фиксированные промежутки времени, обычно от 7 до 10 дней, без признаков эмбриона.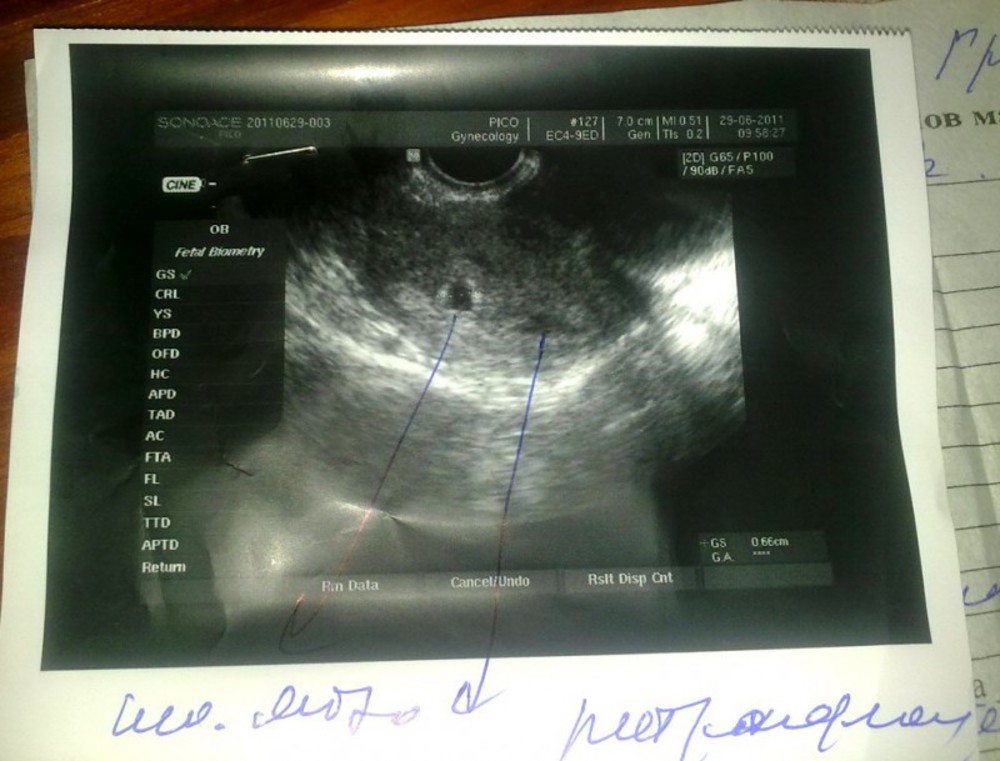 [13][11]
[13][11]
Невынашивание беременности предполагается, когда диаметр желточного мешка превышает 7 мм, когда амнион виден рядом с желточным мешком без эмбриона и когда гестационный мешок непропорционально мал по сравнению с эмбрионом (разница <5 мм).[ 11] Признаки субхориального кровоизлияния, проявляющиеся в виде анэхогенного скопления жидкости внутри стенки матки, но за пределами плодного яйца, связаны с более высокими показателями невынашивания беременности.[13]
Точный срок беременности определяется с помощью УЗИ на ранних сроках беременности, что может снизить частоту переношенной беременности и индукции [4]. Длина от темени до крестца является лучшим измерением и имеет наименьшую изменчивость между операторами.
Прозрачность воротникового пространства оценивается как дополнительный инструмент, помогающий в раннем обнаружении анеуплоидии плода и других аномалий плода.[17][6]
Трофобластическая болезнь, также известная как пузырный занос, является редкой, но значимой находкой, характеризующейся внутриматочной эхогенной массой с многочисленными внутренними кистами. [11] При обнаружении или подозрении на эти состояния необходима немедленная консультация гинеколога.
[11] При обнаружении или подозрении на эти состояния необходима немедленная консультация гинеколога.
Улучшение результатов работы медицинских бригад
Специалисты УЗИ, медсестры, практикующие медсестры, фельдшеры и врачи должны координировать уход за беременными пациентками. Понимание угрожающих жизни причин материнской смертности в первом триместре крайне важно для всех клиницистов, поскольку это обеспечивает наилучший возможный исход для беременных женщин. С появлением домашних тестов на беременность беременные женщины часто узнают о своем статусе беременности, прежде чем обращаться за медицинской помощью по поводу жалоб, связанных с беременностью.К сожалению, положительный тест на беременность может быть связан с нежизнеспособной беременностью, а также с опасным для жизни состоянием.
Беременная женщина, поступившая в отделение неотложной помощи в связи с обмороком, болью в животе/тазе или любым другим симптомом, сначала будет осмотрена сортировочной медсестрой и у нее будут взяты анализы жизненно важных органов. Если отмечена гипотензия, эта информация, в дополнение к положительному результату беременности, будет передана поставщику на месте, который может состоять из практикующей медсестры, фельдшера или врача неотложной помощи.В настоящее время жизненно важно, чтобы врач признал, что это может быть опасной для жизни причиной. УЗИ в месте оказания медицинской помощи может быть выполнено у постели больного, потенциально включая исследование FAST, трансабдоминальное УЗИ и даже трансвагинальное УЗИ. Если обнаружены данные, касающиеся внематочной беременности, следует немедленно проконсультироваться с акушером для рассмотрения вопроса о скорейшем хирургическом вмешательстве.[18] [Уровень 5]
Если отмечена гипотензия, эта информация, в дополнение к положительному результату беременности, будет передана поставщику на месте, который может состоять из практикующей медсестры, фельдшера или врача неотложной помощи.В настоящее время жизненно важно, чтобы врач признал, что это может быть опасной для жизни причиной. УЗИ в месте оказания медицинской помощи может быть выполнено у постели больного, потенциально включая исследование FAST, трансабдоминальное УЗИ и даже трансвагинальное УЗИ. Если обнаружены данные, касающиеся внематочной беременности, следует немедленно проконсультироваться с акушером для рассмотрения вопроса о скорейшем хирургическом вмешательстве.[18] [Уровень 5]
Рисунок
Моляр матки США Беременность «Метель». Предоставлено Scott Dulebohn, MD
Рисунок
Эндовагинальное УЗИ матки в коронарной плоскости с большим пустым плодным пузырем.Предоставлено доктором Майклом Ламбертом
Рисунок
Поперечный/коронарный вид матки. Предоставлено доктором медицины Давудом Тафти.
Предоставлено доктором медицины Давудом Тафти.
Рисунок
Трансвагинальный продольный срез матки. Предоставлено Dr.Dawood Tafti, MD
Рисунок
Однократное сонографическое исследование матки показывает ее заворот назад. Предоставлено доктором медицины Давудом Тафти.
Ссылки
- 1.
- Малик С., Котари С., Маккаллум С., Липман М., Тарин С., Родс К.В.Использование отделения неотложной помощи в перинатальном периоде: возможность раннего вмешательства. Энн Эмерг Мед. 2017 декабрь; 70 (6): 835-839. [PubMed: 28811121]
- 2.
- Килфойл К.А., Врис Р., Рейкер К.А., Маттесон К.А. Использование отделений неотложной и неотложной помощи во время беременности: обсервационное исследование. Am J Obstet Gynecol. 2017 Февраль;216(2):181.e1-181.e7. [PMC бесплатная статья: PMC52] [PubMed: 27773714]
- 3.
- Salomon LJ, Alfirevic Z, Berghella V, Bilardo C, Hernandez-Andrade E, Johnsen SL, Kalache K, Leung KY, Malinger G, Munoz H, Префумо Ф.
 , Той А., Ли В., Комитет по клиническим стандартам ISUOG. Практические рекомендации по выполнению рутинного УЗИ плода в середине триместра. УЗИ Акушерство Гинекол. 2011 Январь; 37(1):116-26. [PubMed: 20842655]
, Той А., Ли В., Комитет по клиническим стандартам ISUOG. Практические рекомендации по выполнению рутинного УЗИ плода в середине триместра. УЗИ Акушерство Гинекол. 2011 Январь; 37(1):116-26. [PubMed: 20842655] - 4.
- Батт К., Лим К., КОМИТЕТ ПО ДИАГНОСТИЧЕСКОЙ ИЗОБРАЖЕНИИ. Определение срока беременности по УЗИ. J Obstet Gynaecol Can. 2014 фев; 36 (2): 171-181. [PubMed: 24518917]
- 5.
- Salomon LJ, Alfirevic Z, Bilardo CM, Chalouhi GE, Ghi T, Kagan KO, Lau TK, Papageorghiou AT, Raine-Fenning NJ, Stirnemann J, Suresh S, Tabor A, Timor -Трич И.Е., Той А., Йео Г.Практические рекомендации ISUOG: проведение УЗИ плода в первом триместре. УЗИ Акушерство Гинекол. 2013 Январь; 41(1):102-13. [PubMed: 23280739]
- 6.
- Мэй ДЖИ, Афшар Ю, Платт Л.Д. УЗИ первого триместра. Obstet Gynecol Clin North Am. 2019 декабрь; 46 (4): 829-852. [PubMed: 31677757]
- 7.
- Фидан У., Кескин У., Улубай М., Озтюрк М., Бодур С. Значение положения шейки матки при оценке анатомии матки.
 Клин Анат. 2017 Апрель; 30 (3): 404-408. [PubMed: 28192868]
Клин Анат. 2017 Апрель; 30 (3): 404-408. [PubMed: 28192868] - 8.
- Scibetta EW, Han CS. УЗИ на ранних сроках беременности: жизнеспособность, неизвестные локализации и внематочная беременность. Obstet Gynecol Clin North Am. 2019 декабрь; 46 (4): 783-795. [PubMed: 31677754]
- 9.
- Ричардсон А., Хопкиссон Дж., Кэмпбелл Б., Рейн-Феннинг Н. Использование признака двойного децидуального мешка для подтверждения местоположения внутриматочной беременности до ультразвуковой визуализации содержимого эмбриона. УЗИ Акушерство Гинекол. 2017 май; 49(5):643-648. [PubMed: 27194568]
- 10.
- Yeh HC.Использование знака двойного децидуального мешка и интрадецидуального знака. J УЗИ Мед. 2011 Январь; 30 (1): 119-20; ответ автора 120. [PubMed: 21193714]
- 11.
- Муруган В.А., Мерфи Б.О., Дюпюи С., Гольдштейн А., Ким Ю.Х. Роль УЗИ в оценке беременности в первом триместре в неотложных условиях. Ультразвуковая эхография. 2020 апр;39(2):178-189.
 [Бесплатная статья PMC: PMC7065984] [PubMed: 32036643]
[Бесплатная статья PMC: PMC7065984] [PubMed: 32036643] - 12.
- AIUM-ACR-ACOG-SMFM-SRU Практический параметр для выполнения стандартных диагностических акушерских ультразвуковых исследований.J УЗИ Мед. 2018 ноябрь;37(11):E13-E24. [PubMed: 30308091]
- 13.
- Хендрикс Э., Макнотон Х., Маккензи М.С. Кровотечение в первом триместре: оценка и лечение. Ам семейный врач. 2019 01 февраля; 99 (3): 166-174. [PubMed: 30702252]
- 14.
- Rink BD, Norton ME. Скрининг анеуплоидии плода. Семин Перинатол. 2016 февраль;40(1):35-43. [PubMed: 26725144]
- 15.
- Хиршберг А., Дугофф Л. Ультразвук в первом триместре и скрининг анеуплоидии при многоплодной беременности.Клин Обстет Гинекол. 2015 сен; 58 (3): 559-73. [PubMed: 26133496]
- 16.
- Ji C, Jiang X, Yin L, Deng X, Yang Z, Pan Q, Zhang J, Liang Q. Ультразвуковое исследование маркеров профиля лица плода в первом триместре. BMC Беременность Роды. 2021 24 апреля; 21 (1): 324.
 [Бесплатная статья PMC: PMC8070329] [PubMed: 33894762]
[Бесплатная статья PMC: PMC8070329] [PubMed: 33894762] - 17.
- Шакур С., Дилип Д., Тирмизи С., Рашид С., Амин Ю., Муним С. Повышенная прозрачность воротникового пространства и неблагоприятные исходы беременности. J Matern Fetal Neonatal Med.2017 июль;30(14):1760-1763. [PubMed: 27595799]
- 18.
- McRae A, Murray H, Edmonds M. Диагностическая точность и клиническая польза прицельной ультрасонографии отделения неотложной помощи в оценке тазовой боли и кровотечения в первом триместре: систематический обзор. CJEM. 2009 г., июль; 11 (4): 355–64. [PubMed: 19594975]
Первый взгляд: УЗИ безопасно и необходимо?
Получить необходимую помощь легко.
Обратитесь к ближайшему поставщику услуг Premier Physician Network.
Один из самых захватывающих моментов во время беременности — это когда вы можете наблюдать за своим развивающимся младенцем на ультразвуковом мониторе. Это первый раз, когда вы действительно «видите» своего ребенка — форму головы, рук и ног, может быть, даже мельком виднеется фамильный нос.
Это первый раз, когда вы действительно «видите» своего ребенка — форму головы, рук и ног, может быть, даже мельком виднеется фамильный нос.
УЗИ — распространенная и в целом безопасная процедура.Он использует высокочастотные звуковые волны, которые проходят через ваше тело и тело ребенка для создания изображения. Он преобразует их в визуальное изображение на мониторе, что позволяет вам и вашему врачу «видеть» ребенка внутри матки.
Большинство беременных женщин проходят хотя бы одно УЗИ, обычно где-то между 16 и 20 неделями беременности.
Так как title=УЗИ плода;healthinfo=УЗИ плода впервые получившая широкое распространение в США в 1970-х годах, технология усовершенствовалась до такой степени, что детализация стала превосходной.Но всегда ли это необходимо? И это безопасно?
Даже при беременности с низким риском УЗИ полезно для наблюдения за здоровьем и ростом плода и является наиболее точным доступным методом для подтверждения срока родов. Если есть какие-либо опасения, что ваш ребенок может подвергаться риску, УЗИ может помочь предоставить информацию, необходимую вашему врачу, чтобы предоставить вам наилучший дородовой уход.
Если есть какие-либо опасения, что ваш ребенок может подвергаться риску, УЗИ может помочь предоставить информацию, необходимую вашему врачу, чтобы предоставить вам наилучший дородовой уход.
Чарльз Хагеман, доктор медицинских наук, акушер-гинеколог в медицинском центре Atrium и отделении акушерства и гинекологии Hilltop, подчеркивает преимущества и безопасность УЗИ плода.
Нажмите кнопку воспроизведения, чтобы посмотреть видео или прочитать расшифровку видео.
УЗИ или сонограммы существуют уже 40-50 лет. Это отличный тест. До рутинного использования УЗИ во время беременности до 50 процентов близнецов оставались недиагностированными до тех пор, пока у женщины не начались роды. Это довольно волнующий и пугающий момент, когда акушер говорит: «О, я хочу тебе еще кое-что сказать. . . . Вы уже придумали второе имя? Я не могу представить практику акушерства без УЗИ.Это замечательный тест. Нет никакого риска для матери или ребенка, и они дают нам целый мир информации.
. . Вы уже придумали второе имя? Я не могу представить практику акушерства без УЗИ.Это замечательный тест. Нет никакого риска для матери или ребенка, и они дают нам целый мир информации.
Большинство беременных женщин проходят как минимум одно УЗИ, обычно где-то между 16 и 20 неделями беременности. УЗИ может быть сделано в разное время по разным причинам.
В первом триместре
- Для установления срока
- Для определения количества плодов и идентификации плацентарных структур
- Для диагностики внематочной беременности или выкидыша
- Для исследования матки и других органов малого таза
- В некоторых случаях для выявления аномалий развития плода
Середина триместра (иногда называемая 18–20-недельным сканированием)
- Для подтверждения даты родов (хотя дата родов, установленная в первом триместре, редко меняется)
- Для определения количества плодов и исследования плацентарных структур
- Для помощи в пренатальных тестах, таких как амниоцентез
- Для изучения анатомии плода на наличие аномалий
- Для проверки количества амниотической жидкости
- Для изучения картины кровотока
- Для наблюдения за поведением и активностью плода
- Для исследования плаценты
- Для измерения длины шейки матки
- Для мониторинга роста плода
Третий триместр
- Для мониторинга роста плода
- Для проверки количества амниотической жидкости
- В рамках биофизического профиля (обычно в сочетании с мониторингом частоты сердечных сокращений плода)
- Для определения положения плода
- Для оценки плаценты
Как проводится ультразвуковое сканирование?
Как правило, УЗИ при беременности проводят двумя способами.
УЗИ брюшной полости
При УЗИ брюшной полости на брюшную полость наносится гель. Техник или врач проводит ручным ультразвуковым датчиком по гелю, чтобы создать изображение. При УЗИ брюшной полости вас могут попросить выпить жидкости, чтобы у вас был полный мочевой пузырь. Это может вызвать временный дискомфорт, но дает «ориентир» для определения местоположения матки. Это также помогает сделать изображение более четким.
Трансвагинальное УЗИ
При трансвагинальном УЗИ небольшой датчик (покрытый презервативом или другим стерильным латексным щитком) вводится во влагалище и упирается в заднюю стенку влагалища для создания изображения.Нужен пустой мочевой пузырь.
Трансвагинальное УЗИ дает более четкое изображение и часто используется на ранних сроках беременности. Вы должны испытывать небольшой дискомфорт от этой процедуры. Обычно на выполнение уходит не более получаса.
Какие типы УЗИ доступны?
2D , или 2D: наиболее распространенный метод ультразвуковой визуализации — двухмерный, или 2D. Это дает плоское изображение одного аспекта изображения.
Это дает плоское изображение одного аспекта изображения.
3D: если требуется дополнительная информация, можно провести трехмерное ультразвуковое исследование.Эта техника требует специальной машины и специальной подготовки. Но 3D-изображение позволяет вашему врачу видеть ширину, высоту и глубину изображения, что может быть полезно при постановке диагноза.
4D: Новейшая технология — 4D-ультразвук, которая позволяет врачу видеть движения будущего ребенка в режиме реального времени. Благодаря 4D-изображению трехмерное изображение постоянно обновляется, обеспечивая просмотр «живого действия». Эти изображения часто имеют золотой цвет, который помогает показать тени и блики.
Каковы риски и преимущества?
Ультразвуковое исследование плода не имеет известных рисков, кроме легкого дискомфорта из-за давления датчика на брюшную полость или влагалище.Никакое излучение не используется.
Трансвагинальное ультразвуковое исследование требует покрытия ультразвукового датчика пластиковой или латексной оболочкой, что может вызвать реакцию у женщин с аллергией на латекс.
А как насчет УЗИ «на память»?
Ультразвуковое исследование плода иногда предлагается в немедицинских учреждениях, чтобы предоставить родителям изображения или видео на память. УЗИ считается безопасным только тогда, когда его проводит обученный персонал; неподготовленный персонал может дать родителям ложные заверения в благополучии их ребенка, или может быть пропущена аномалия.«Мы рекомендуем, чтобы вам делал УЗИ обученный медицинский персонал, который может правильно интерпретировать результаты», — советует доктор Хагеман.
Получить необходимую помощь легко.
Обратитесь к ближайшему поставщику услуг Premier Physician Network.
Источник: Чарльз Хагеман, доктор медицины, Hilltop Obstetrics & Гинекология; Управление по контролю за продуктами и лекарствами; Национальные институты здравоохранения
УЗИ первого триместра | Руководство Новой Зеландии по акушерскому ультразвуковому исследованию
Плановое ультразвуковое исследование не должно предлагаться или запрашиваться просто для подтверждения продолжающейся ранней беременности при отсутствии каких-либо клинических проблем, симптомов или конкретных показаний.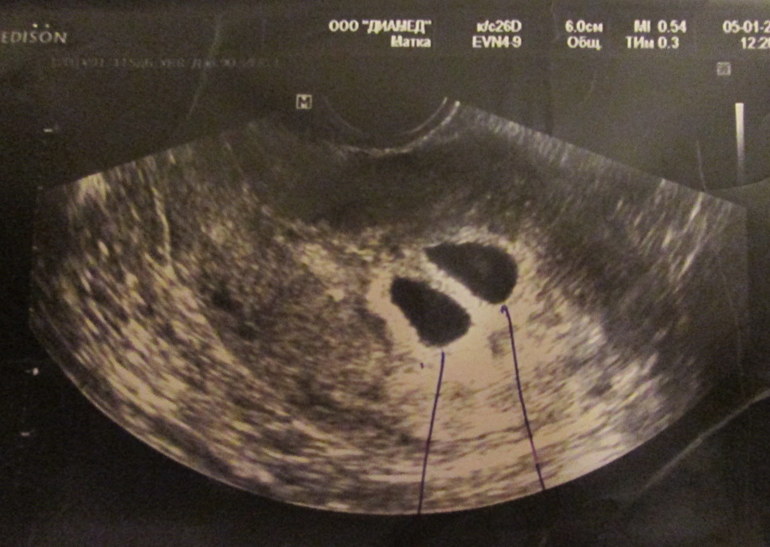
Первое УЗИ во время беременности в идеале должно быть предложено, когда предполагается, что гестационный возраст составляет от 12 до 13+6 недель беременности, для оптимальной оценки анатомии плода и воротникового пространства (NT). Целью сканирования является подтверждение жизнеспособности, точное определение гестационного возраста, определение количества жизнеспособных плодов, оценка общей анатомии плода и, при необходимости, оценка NT в рамках оценки риска анеуплоидии.
Показания для сканирования на ранних сроках беременности (менее 12 недель)
Показания включают:
- кровотечение или боль на ранних сроках беременности или беспокойство по поводу невынашивания беременности (раздел 88 кодирует TA и EP) [1]
- рассмотрение прерывания беременности (раздел 88 кода CT)
- неизвестные даты* (раздел 88, код BA)
- гиперемезис беременных
- травма
- беременность с внутриматочной контрацепцией (ВМС) in situ
- предшествовавшая внематочная беременность (раздел 88 кода EP)
- сложных медицинских состояний, при которых может быть показана смена лекарств, таких как варфарин.

* Обратите внимание: перед 12-недельным сканированием обычно не требуется подтверждение даты с помощью УЗИ.
Требуемые клинические данные
- Последняя менструация (LMP)
- Женские симптомы
- Бета-хорионический гонадотропин человека (βhCG) при наличии
- Предыдущая релевантная история
- Соответствующий раздел 88, код
- Предшествующее кесарево сечение.
Ультразвуковое исследование на ранних сроках беременности
- Датировку в первом триместре следует определять по длине темени-крестца (CRL), а не по среднему диаметру плодного яйца, поскольку последний менее точен.
- Предполагаемая дата родов (EDD) и срок беременности (GA) по известным датам экстракорпорального оплодотворения (ЭКО) не должны изменяться.
- Для большинства сканирований на ранних сроках беременности до 7 недель требуется трансабдоминальная (ТА) и трансвагинальная (ТВ) визуализация.
 Одной ТА визуализации
Одной ТА визуализации - может быть достаточно, если достигнута превосходная визуализация живого внутриутробного эмбриона и женщина бессимптомна.
- ТВ-визуализация всегда должна предлагаться, когда показания включают аномальные симптомы, такие как кровотечение или боль.
Сканирование на ранних сроках беременности должно включать как минимум следующее.
- Определение локализации плодного яйца
- Визуализация соотношения плодного пузыря и рубца после предыдущего кесарева сечения (см. Приложение 2: Низкий плодный пузырь в первом триместре с предшествующим кесаревым сечением)
- Визуализация желточного мешка
- Визуализация эмбриона (плодный полюс)
- CRL
- Визуализация сердечной деятельности эмбриона – по возможности задокументируйте видеоклипом; иначе аннотировать сердечную деятельность, присутствующую или отсутствующую на соответствующем изображении
- Документирование дат по CRL (см. ниже)
- Оценка области (областей) кровоизлияния
- Оценка хориальности и амниогенности при многоплодной беременности (PDF, 318 КБ) (см.
 NZMFMN 2015f)
NZMFMN 2015f) - Оценка миометрия, придатков и степени свободной жидкости в малом тазу.
См. также следующие разделы:
- Нормальная ранняя внутриматочная беременность
- Ранняя потеря беременности
- Внематочная беременность и беременность неизвестной локализации.
Руководство по отчетности и рекомендации по направлениям
Минимальные требования к отчетности
Техника сканирования (ТА/ТВ). Задокументируйте, отказалась ли женщина от телесканирования.
Документ о результатах УЗИ на ранних сроках беременности (см. выше):
- расположение мешка (см. Приложение 3: Расположение внематочной беременности)
- CRL (дата беременности при наличии эмбриона)
- средний диаметр мешка (MSD), если эмбрион не идентифицирован
- сердечная деятельность
- EDD по CRL, если присутствует эмбрион
- опухоли матки и придатков (такие как миомы, кисты яичников, дермоиды и другие новообразования
- свободная жидкость
- значительное кровотечение (о небольших бессимптомных кровотечениях сообщать не нужно).

Руководство по оценке гестационного возраста с помощью УЗИ
Следующие рекомендации адаптированы из Стандарта практики ультразвукового исследования первого триместра ASUM 2017 года.
CRL обеспечивает наиболее точную оценку гестационного возраста в первом триместре.
До того, как эмбрион станет видимым, MSD может подтвердить гестационный возраст с помощью LMP, но его не следует использовать для определения EDD.
После того, как будет виден живой эмбрион, следует использовать CRL для расчета срока родов.СКО не следует включать в этот расчет.
Через 11 недель можно использовать многопараметрическую оценку, при этом бипариетальный диаметр (БПД) является наиболее часто используемым вторым измерением.
Точность датировки:
- ± 4 дня по CRL в ≤10 недель
- ± 7 дней по биометрии с 10-й по 20-ю неделю
- ± 14 дней от 20 до 30 недель
- ± 21 день от 30 недель.
EDD по датам вспомогательной репродукции (например, ЭКО) корректировать не следует.
При наличии близнецов при оценке EDD используется CRL для более крупного близнеца.
Для получения дополнительной информации см. Руководство по проведению УЗИ G02 в первом триместре беременности (PDF, 233 КБ) (ASUM, 2017 г.).
Примеры формы отчетности см. в разделе Форма отчетности за первый триместр.
Отчеты об оповещениях
- Прервавшаяся внематочная беременность
- Эктопия без признаков разрыва
- Потеря беременности на ранних сроках
- Подозрение на молярную беременность
- Имплантация мешка на шрам от кесарева сечения, см. Приложение 2 (указывает на риск нарушения спектра приращения плаценты и требует направления к специалисту).
УЗИ на 7-й неделе — сканирование беременности
Врачи обычно рекомендуют УЗИ на 7-й неделе. Huggies рассказывает, чего ожидать и какие вопросы вы можете задать здесь.
Примерно на седьмой неделе беременности женщины довольно часто проходят первое УЗИ. Это может быть по многим причинам, но наиболее распространенной является подтверждение беременности и проверка того, что эмбрион жизнеспособен и «все в порядке».
Это может быть по многим причинам, но наиболее распространенной является подтверждение беременности и проверка того, что эмбрион жизнеспособен и «все в порядке».
Другие причины для проведения УЗИ в 7 недель:
- Подтверждение наличия одного или нескольких эмбрионов и плодного яйца.
- Оцените срок беременности. Это также может быть известно как «сканирование знакомств».
Если у матери была кровопотеря, УЗИ может определить причину и источник кровотечения во время беременности.
- Подтвердить наличие сердцебиения.
- Проверьте размер эмбриона и убедитесь, что размер ребенка соответствует гестационному возрасту.
- Для общего осмотра матки, фаллопиевых труб и яичников.
- Чтобы убедиться, что эмбрион имплантирован в матку и не происходит внематочной беременности.
- Когда мать не уверена в дате своего последнего нормального менструального цикла (LNMP) и для оценки роста эмбриона в связи с ее менструальным анамнезом.

Когда необходимо сканирование знакомств?
Это сканирование или УЗИ, которое определяет предполагаемую дату родов (EDC) на основе развития эмбриона.
Сканирование на свидания обычно проводится для женщин, которые:
Не уверены в дате последней нормальной менструации.
- Для женщин с нерегулярным менструальным циклом или менструальным циклом.
- Для женщин, недавно перенесших выкидыш и вскоре снова забеременевших.
- Для женщин, которые недавно прекратили использование противозачаточных средств, таких как оральные контрацептивы или альтернативные формы гормональной контрацепции.
- Для женщин, кормящих грудью, у которых, возможно, не возобновились менструации, но они снова забеременели.
- В любой другой ситуации или по любой другой причине, по которой подтверждение гестационного возраста эмбриона считается важным.
Насколько большим будет мой ребенок на 7-недельном УЗИ?
Эмбрион измеряют от макушки головы, «макушки» до низа или «хвостика».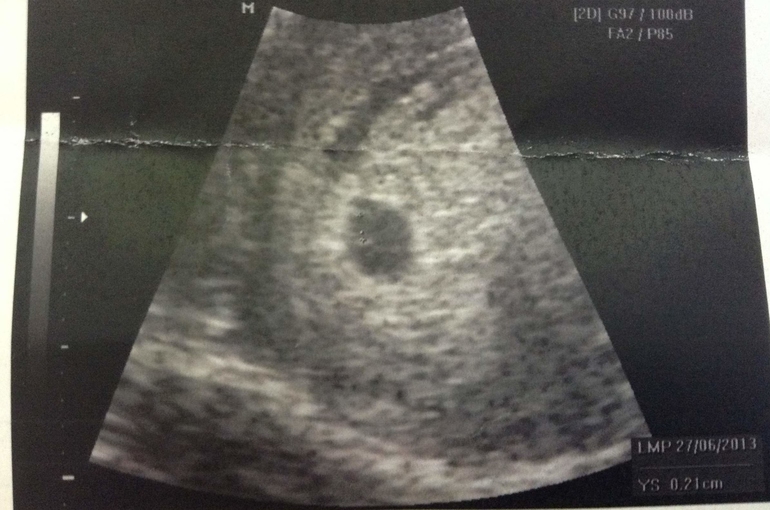 Это связано с тем, что это самая длинная часть тела эмбриона и обеспечивает идеальную исходную линию измерения роста и развития. Конечности и желточный мешок, хотя и важны, не являются основным средством измерения роста.
Это связано с тем, что это самая длинная часть тела эмбриона и обеспечивает идеальную исходную линию измерения роста и развития. Конечности и желточный мешок, хотя и важны, не являются основным средством измерения роста.
Средняя длина эмбриона в возрасте 7 недель составляет от 5 до 12 мм. Средний вес менее 1 грамма. Очевидно, что каждая беременность уникальна, и индивидуальные факторы влияют на размер эмбриона на этой ранней стадии, и эмбрион показывает развитие неделя за неделей.
Длина макушки/крестца и гестационный возраст тщательно сравниваются друг с другом примерно до конца первого триместра.
Когда мне следует пройти первое сканирование?
Идеальное время для УЗИ для оценки гестационного возраста в первом триместре — между 7 и 10 неделями беременности.Это период, который дает наиболее точную оценку. Как правило, ультразвуковое исследование, которое проводится в первом триместре, позволяет точно определить срок беременности в течение 3-5 дней. Это связано с тем, что хотя каждый маленький эмбрион уникален, все же существуют определяющие характеристики развития, которые применимы ко всем эмбрионам на определенных стадиях раннего гестационного развития.
Это связано с тем, что хотя каждый маленький эмбрион уникален, все же существуют определяющие характеристики развития, которые применимы ко всем эмбрионам на определенных стадиях раннего гестационного развития.
По мере того, как эмбрион превращается в плод, на его рост влияют индивидуальная генетика и факторы роста.Вот почему сканирование на ранних сроках беременности, а не на более поздних стадиях беременности, считается более точным при оценке ожидаемой даты родов. По мере взросления размер ребенка меньше коррелирует с его возрастом, чем в первые недели.
Как будет проходить 7-недельное УЗИ?
Есть два способа сделать УЗИ через семь недель. Один через живот – трансабдоминально, другой – через влагалище – трансвагинально. Некоторые специалисты по УЗИ считают, что на седьмой неделе беременности трансвагинальное УЗИ обеспечивает наилучшую и наиболее точную визуализацию.Это связано с тем, что преобразователю не нужно посылать звуковые волны через несколько слоев мышц и тканей, чтобы «улавливать» возвращающиеся изображения.
При проведении трансвагинального УЗИ на седьмой неделе беременности датчик помещают во влагалище матери, и звуковые волны передаются через шейку матки прямо в матку. При этой форме сканирования матери не обязательно иметь полный мочевой пузырь. Однако при трансабдоминальном УЗИ необходим полный мочевой пузырь, чтобы «поднять» матку вверх и из таза, чтобы эмбрион можно было увидеть более четко.Позже, по мере развития беременности, полный мочевой пузырь не нужен, так как увеличивающаяся матка больше не находится в тазовом крае.
Но я ничего не вижу!
На очень ранних сроках беременности эмбрион и плодный мешок могут быть слишком малы, чтобы вообще можно было что-то разглядеть. Но с каждым днем зародыш становится больше и продвигается в своем развитии. Продолжительность всего в неделю может иметь существенное значение с точки зрения того, что можно и что нельзя увидеть.
У меня мальчик или девочка?
На седьмой неделе беременности еще рано говорить о том, какого пола (пола) будет ребенок. Также невозможно провести тщательный скрининг плода, потому что он еще слишком недоношен с точки зрения эмбрионального развития. Однако общие «массовые» структуры, такие как голова и тело, обычно можно увидеть у эмбриона в возрасте семи недель.
Также невозможно провести тщательный скрининг плода, потому что он еще слишком недоношен с точки зрения эмбрионального развития. Однако общие «массовые» структуры, такие как голова и тело, обычно можно увидеть у эмбриона в возрасте семи недель.
В некоторых отношениях семинедельное УЗИ может быть достаточно точным, поскольку эмбрион развивается очень быстро. Они также не так мобильны и активны, как будут при будущем развитии. Таким образом, получить точные измерения и четко визуализировать их на экране немного проще, чем когда они способны делать сальто и много передвигаться.
Могу ли я увидеть сердцебиение моего ребенка на УЗИ в семь недель?
Да, вы должны быть в состоянии. Это также более вероятно, если вы проходите трансвагинальное УЗИ. Среднее число ударов в минуту (BPM) составляет от 90 до 110 BPM между 6–7 неделями беременности. Но к тому времени, когда ребенок полностью разовьется, этот показатель увеличивается примерно до 150–160 ударов в минуту.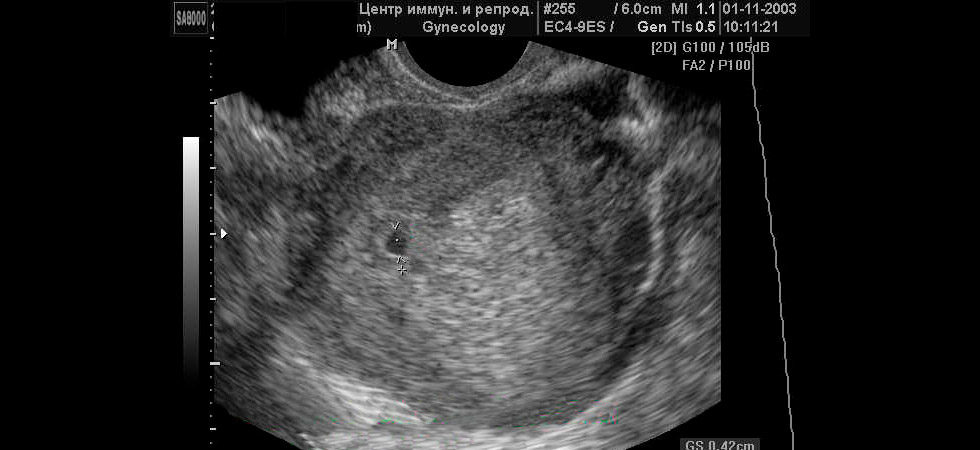 Одна из причин этого заключается в том, что сердцу необходимо работать усерднее и эффективнее, чтобы перекачивать насыщенную кислородом кровь по гораздо большему телу и мозгу.
Одна из причин этого заключается в том, что сердцу необходимо работать усерднее и эффективнее, чтобы перекачивать насыщенную кислородом кровь по гораздо большему телу и мозгу.
Будет ли ясно мое семинедельное УЗИ?
Качество оборудования и навыки УЗИ очень важны при проведении любого УЗИ беременности. Как и у любого другого специалиста в области здравоохранения, индивидуальные навыки, опыт и подготовка имеют большое значение для результатов их оценки.
Когда вас впервые направят на семинедельное УЗИ, первое из многих видов УЗИ, спросите своего врача общей практики или поставщика медицинских услуг, который имеет наилучшую репутацию благодаря качественным результатам сканирования.Вы также можете спросить своих друзей, у которых был положительный опыт, и узнать, кого бы они порекомендовали из личного опыта.
Когда УЗИ проводится между 12-й и 22-й неделями беременности, считается, что неделя беременности находится в пределах 10 дней с точностью.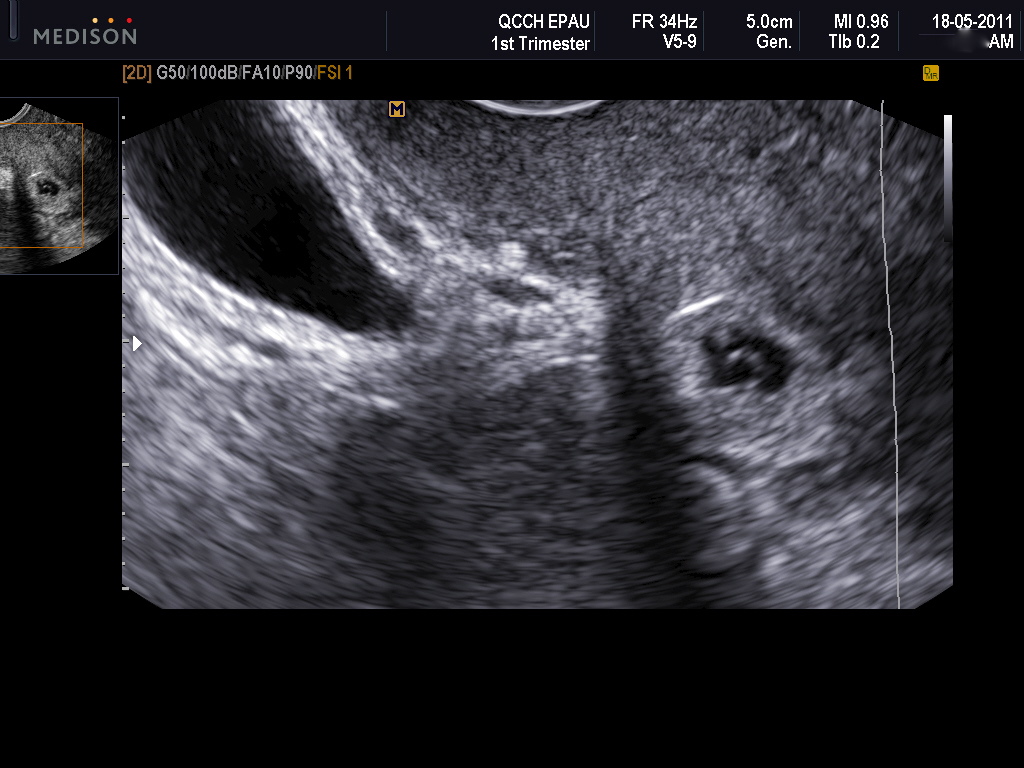 Эти десять дней «окна» дней по обе стороны от предполагаемой даты родов — EDC — считаются стандартной практикой.
Эти десять дней «окна» дней по обе стороны от предполагаемой даты родов — EDC — считаются стандартной практикой.
Почему мое сканирование не может быть точным на 100%?
Есть много причин, почему нет.Даже при наличии лучших технологий и самых опытных сонографов УЗИ не дает абсолютного подтверждения даты, пола, размера или статуса будущего ребенка. Это относится к любому сроку беременности, на котором проводится УЗИ.
Потому что:
- Плод может быть вытянут, свернут, лежать на боку или в положении, в котором специалисту по УЗИ трудно полностью оценить его размеры.
- Каждый плод индивидуален и подвержен влиянию своих генетических характеристик.
- Общее акушерское здоровье матери и здоровье плаценты играют важную роль в размере плода.
Есть еще вопросы о беременности? Присоединяйтесь к группе поддержки (если вы еще этого не сделали!). Материнство представляет собой совершенно новый этап в вашей жизни, и сообщество новых матерей, которые могут путешествовать с вами, будет вам полезно! Советы для беременных, советы для родителей, бесплатные образцы подгузников и эксклюзивные предложения на подгузники, размещенные на платформе Huggies Club , помогут вам лучше подготовиться к появлению вашего новорожденного ребенка.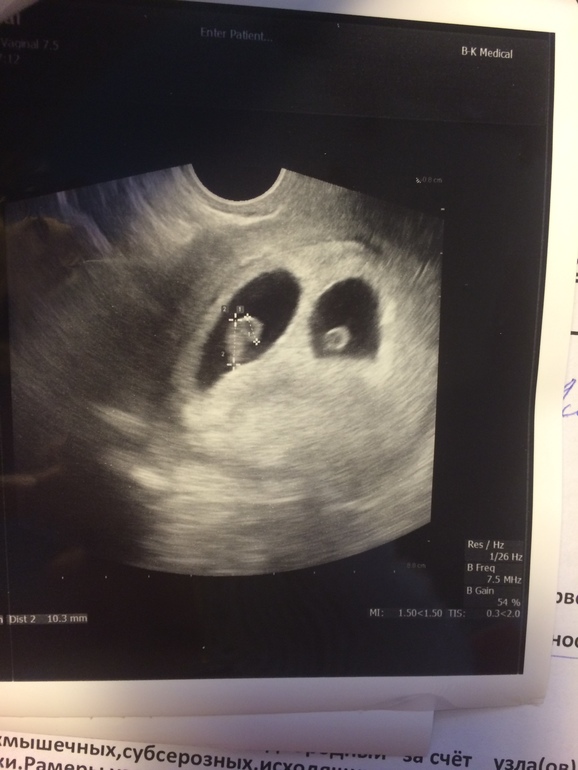
Информация, опубликованная здесь, предназначена исключительно для информационных и образовательных целей и не может быть истолкована как медицинский совет. Если вы беспокоитесь о своем здоровье или благополучии вашего ребенка, немедленно обратитесь за медицинской помощью. Вы никогда не должны откладывать обращение за медицинской помощью, пренебрегать медицинской консультацией или прекращать лечение из-за информации на этом веб-сайте. Kimberly-Clark и/или ее дочерние компании не несут ответственности за интерпретацию и/или использование информации, содержащейся в этой статье.Кроме того, несмотря на то, что были предприняты должные усилия и предостережения для обеспечения того, чтобы содержание здесь не содержало ошибок или упущений, Kimberly-Clark и/или его дочерние компании не делают никаких заявлений, обещаний или гарантий относительно точности, полноты или адекватности информации здесь, и насколько это разрешено законом, Kimberly-Clark и/или ее дочерние компании не несут никакой ответственности за претензии, ошибки или упущения.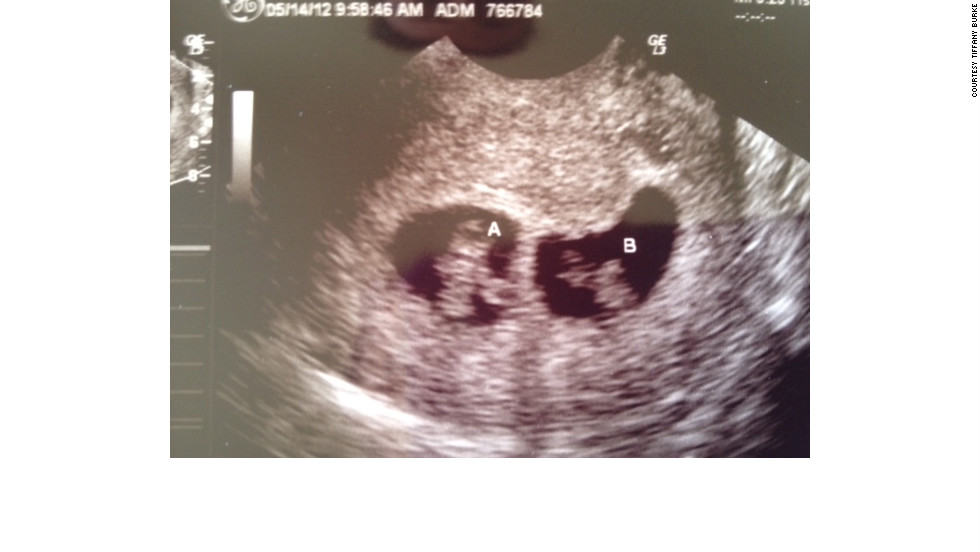
Трансвагинальное УЗИ (ТВС) на ранних сроках беременности
Для кого листовка? Какова его цель?
Поскольку у вас возникли некоторые проблемы на ранних сроках беременности, вам было рекомендовано пройти ультразвуковое сканирование.Лучшим методом сканирования на этой ранней стадии является трансвагинальное ультразвуковое исследование. В этой брошюре объясняется, что это означает, а также риски и преимущества процедуры.
Что такое трансвагинальное УЗИ?
Это внутреннее сканирование, менее неудобное, чем тест мазка; обычно сканирование хорошо переносится. На выполнение уходит около 10 минут.
Перед сканированием
Перед сканированием необходимо опорожнить мочевой пузырь. Врач УЗИ задаст вам несколько вопросов, а затем попросит снять одежду ниже талии за занавеской, и вам будет предоставлена скромная простыня, чтобы прикрыться.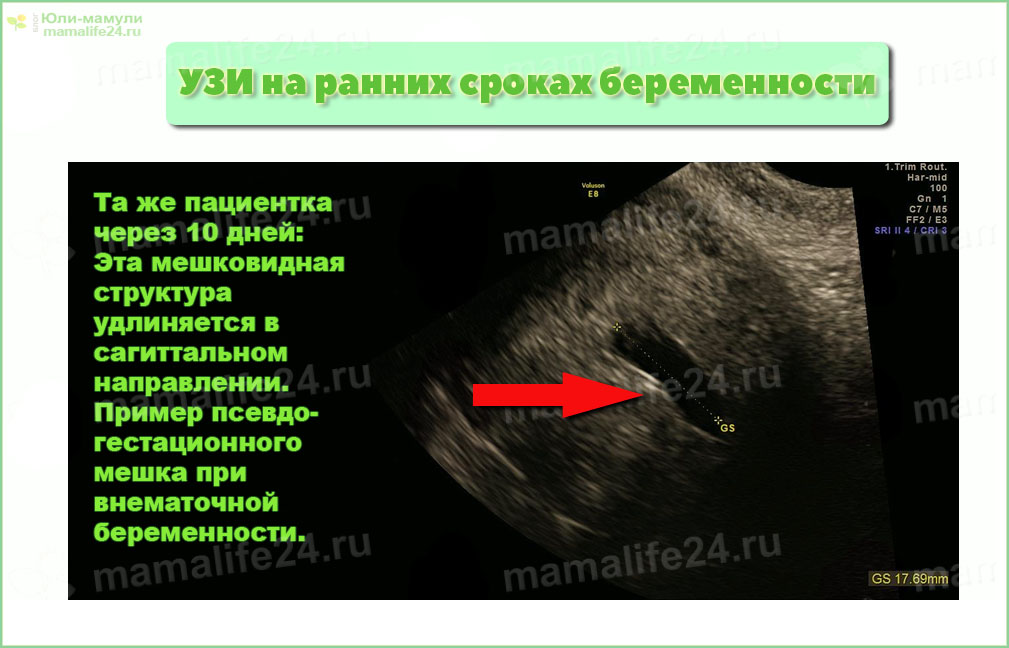
В Доверительном фонде обязательно присутствие официальной сопровождающей для всех интимных осмотров. Если вам нужна дополнительная информация по этому вопросу, обратитесь к сотруднику.
Сонографист может быть мужчиной, либо из медицинского персонала, либо с врачом УЗИ. Если вас это беспокоит, пожалуйста, как можно скорее поговорите с одним из медперсонала.
Во время сканирования
Когда вы устроитесь на кушетке, специалист по УЗИ осторожно введет кончик зонда с закругленными краями во влагалище.Этот зонд очищается после каждого пациента и покрывается новым чехлом для зонда, который не содержит латекса.
Изображение ваших органов малого таза видно на мониторе, и результаты будут обсуждаться с вами и документироваться в отчете. Вагинальное кровотечение не влияет на сканирование.
Стажеры
Это учебная больница, и отделение занимается обучением врачей УЗИ трансвагинальному сканированию. Если вы не хотите, чтобы стажер находился в комнате во время сканирования, сообщите нам об этом.
Если вы не хотите, чтобы стажер находился в комнате во время сканирования, сообщите нам об этом.
Беременность в первом триместре – обзор
Внешний вид и клиническое значение сердечной деятельности
Одной из наиболее распространенных клинических проблем в акушерстве и гинекологии является демонстрация жизнеспособности. На ранних сроках беременности это может быть необходимо для исключения внематочной беременности, гибели эмбриона в случае вагинального кровотечения или болей в животе или для уточнения неопределенных сроков. Сердечная деятельность начинается на 21–22 день эмбрионального или концептуального возраста или примерно через 36 дней после ПМ. 6 В это время сердечная трубка складывается сама на себя и после соответствующего слияния становится активной. Эмбриональный полюс теперь составляет примерно от 1 до 3 мм.
Трансабдоминальная эхография позволяет обнаружить сердечную деятельность на 41-43 день беременности. 24 Высокочастотные трансвагинальные датчики позволяют выявить эмбриональную сердечную деятельность через 3–4 дня после ее начала. 25, 26 С помощью трансвагинального датчика с частотой 5 МГц было обнаружено сердцебиение на 46-й день беременности или позже, при уровне β-ХГЧ 47 171 мМЕ/мл или выше при среднем диаметре хорионической полости 18.3 мм и более. 27 Частота сердечных сокращений быстро увеличивается примерно со 100 ударов в минуту на 5-й постменструальной неделе до 170 ударов в минуту на 9-й постменструальной неделе, а затем стабилизируется на уровне примерно 160 ударов в минуту 27–32 (см. рис. 11-3C).
25, 26 С помощью трансвагинального датчика с частотой 5 МГц было обнаружено сердцебиение на 46-й день беременности или позже, при уровне β-ХГЧ 47 171 мМЕ/мл или выше при среднем диаметре хорионической полости 18.3 мм и более. 27 Частота сердечных сокращений быстро увеличивается примерно со 100 ударов в минуту на 5-й постменструальной неделе до 170 ударов в минуту на 9-й постменструальной неделе, а затем стабилизируется на уровне примерно 160 ударов в минуту 27–32 (см. рис. 11-3C).
Клинически значимые вопросы заключаются, во-первых, в том, существует ли какой-либо размер эмбриона, при котором, если не наблюдается сердечной деятельности, можно без всяких сомнений диагностировать невынашивание беременности на ранних сроках, и, во-вторых, каковы клинические последствия очень медленного сердцебиения эмбриона .
Ответ на первый вопрос можно найти в статьях Levi et al., 21, 33 Brown and Associates, 34 Howe et al.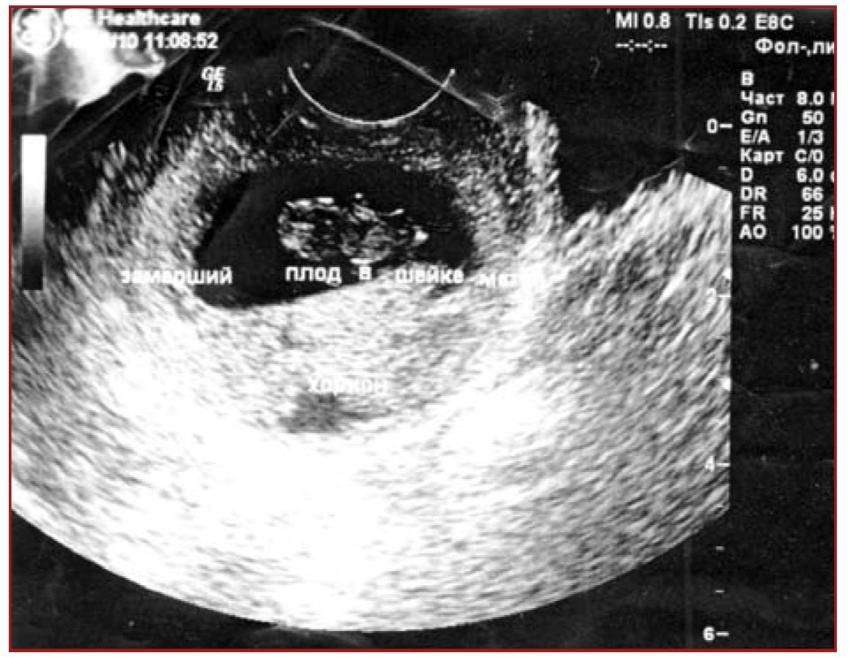 , 35 и Goldstein. 36 Все согласны с тем, что отсутствие сердечной деятельности при трансвагинальной эхографии в режиме реального времени у эмбрионов размером более 4 мм всегда связано с гибелью эмбриона. Большинство авторов предлагают повторное сканирование пациентов с отсутствием эмбриональной сердечной деятельности, когда размеры эмбриона не превышают 3-4 мм.Учитывая, что скорость роста эмбриона составляет 1 мм/день, 37 , легко спрогнозировать ожидаемый размер по прошествии определенного количества дней и запланировать повторное сканирование на то время, когда определенно должна наблюдаться сердечная деятельность.
, 35 и Goldstein. 36 Все согласны с тем, что отсутствие сердечной деятельности при трансвагинальной эхографии в режиме реального времени у эмбрионов размером более 4 мм всегда связано с гибелью эмбриона. Большинство авторов предлагают повторное сканирование пациентов с отсутствием эмбриональной сердечной деятельности, когда размеры эмбриона не превышают 3-4 мм.Учитывая, что скорость роста эмбриона составляет 1 мм/день, 37 , легко спрогнозировать ожидаемый размер по прошествии определенного количества дней и запланировать повторное сканирование на то время, когда определенно должна наблюдаться сердечная деятельность.
В отношении прогностического значения очень медленного сердцебиения эмбриона имеется несколько отчетов. Частота от 80 до 85 ударов в минуту или менее в течение длительного периода времени считается зловещей. 37–43 Также доступны долгосрочные наблюдения беременностей, осложненных замедлением частоты сердечных сокращений эмбриона в начале первого триместра.

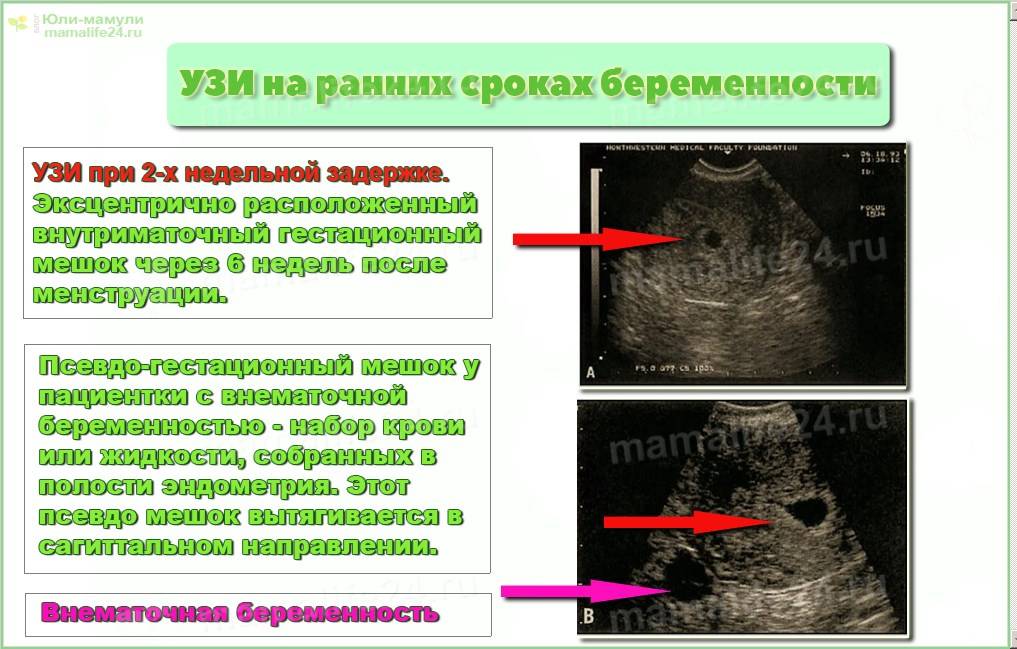
 3
3  Источник: WikiCommons (https://commons.wikimedia.org/wiki/File:Vaginal_Ultrasound.png)
Источник: WikiCommons (https://commons.wikimedia.org/wiki/File:Vaginal_Ultrasound.png)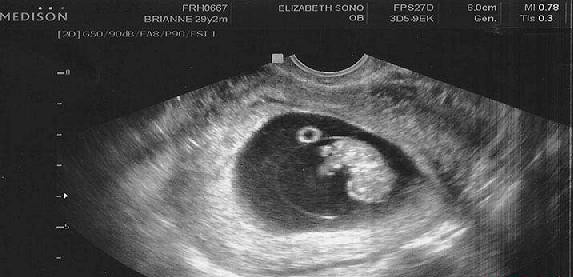
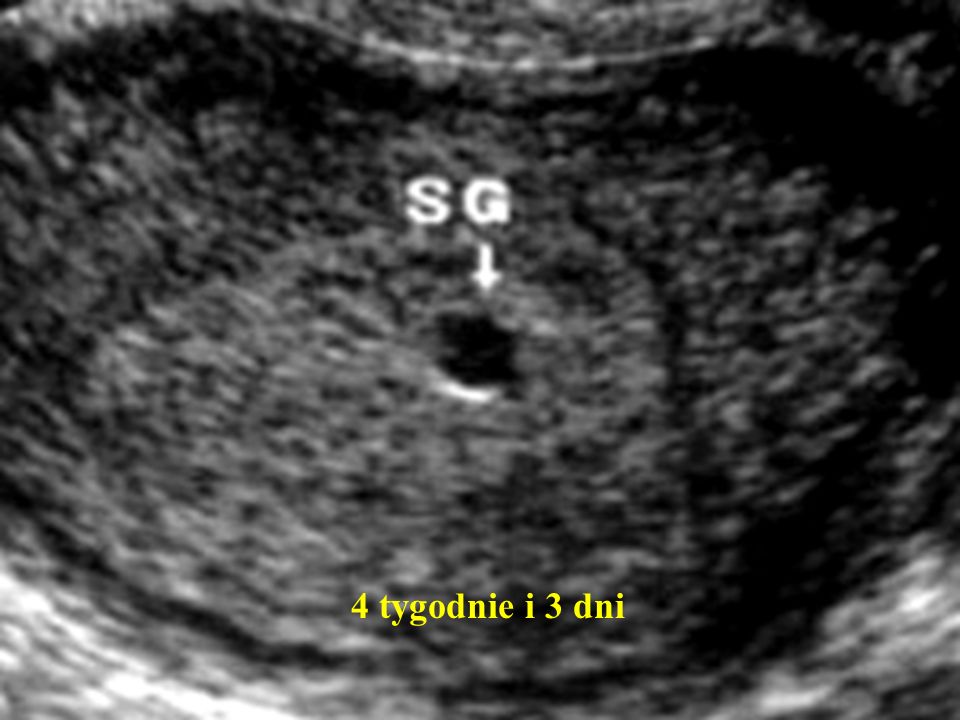 (Иллюстрация 9)
(Иллюстрация 9) 1 (рис. 10, 11)
1 (рис. 10, 11)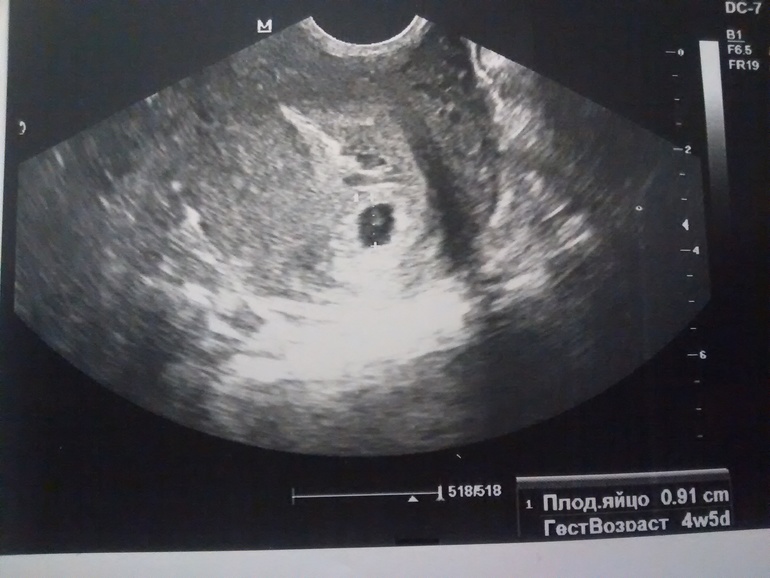
 Результат реакции эндометрия на секретируемые гормоны, но там не развивается желточный мешок или плодный полюс. 13-15
Результат реакции эндометрия на секретируемые гормоны, но там не развивается желточный мешок или плодный полюс. 13-15 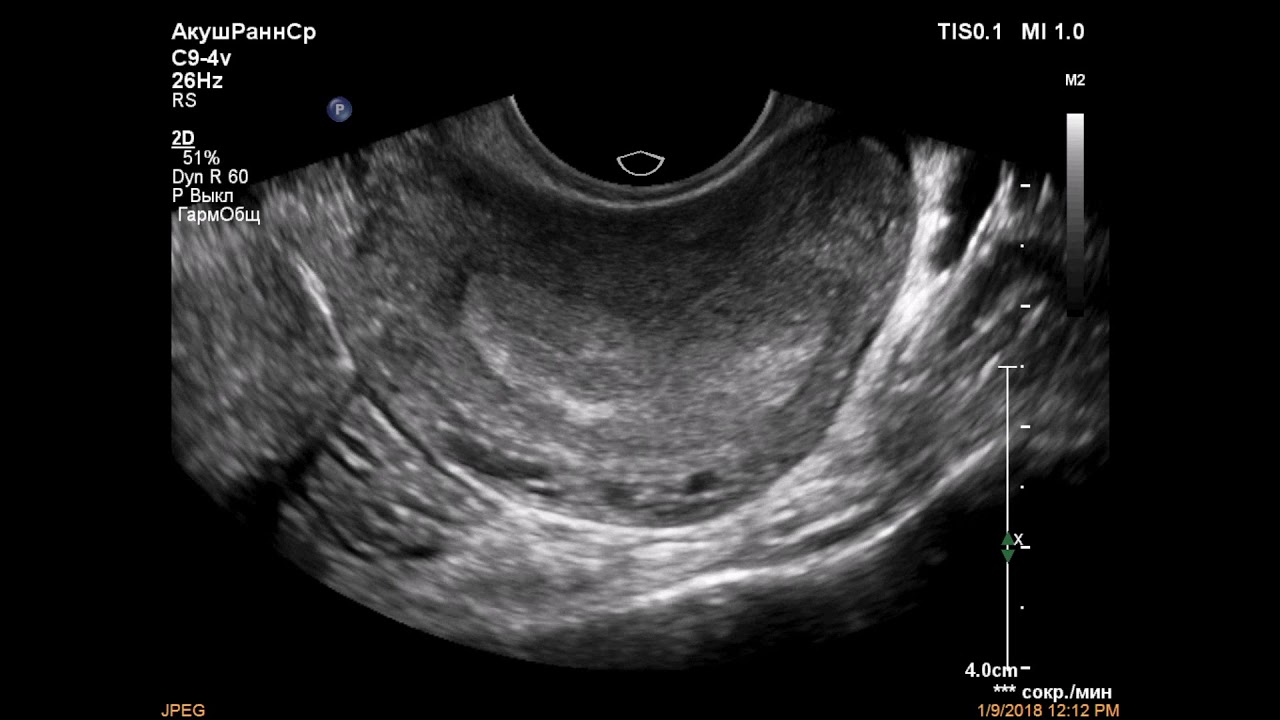 Инволюция плодного яйца
Инволюция плодного яйца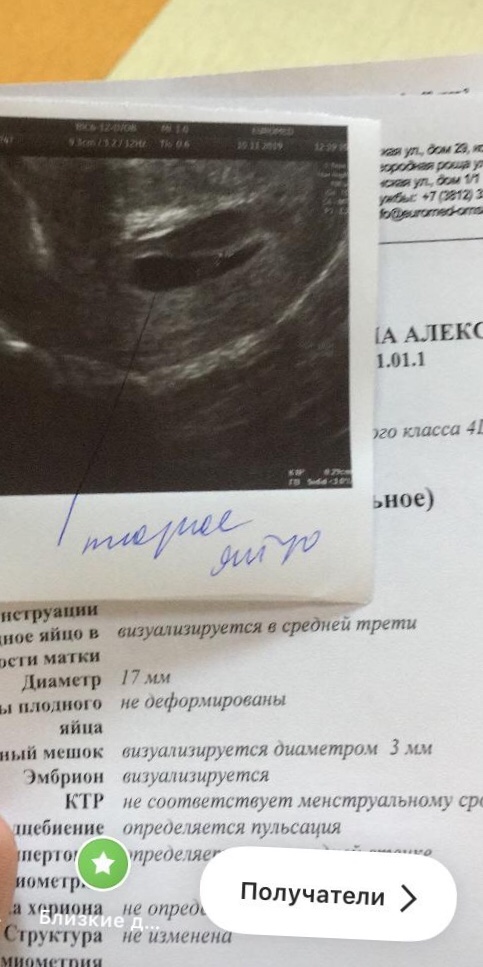
 Молярная беременность
Молярная беременность Избегайте цветового и пульсового допплеровского картирования у жизнеспособного плода, особенно в первом триместре.
Избегайте цветового и пульсового допплеровского картирования у жизнеспособного плода, особенно в первом триместре. , Харпер Д., Грамер Д. и др. Высокочастотный линейный преобразователь улучшает обнаружение внутриматочной беременности при УЗИ в первом триместре. Am J Emerg Med . 2016;34(2):288-91.
, Харпер Д., Грамер Д. и др. Высокочастотный линейный преобразователь улучшает обнаружение внутриматочной беременности при УЗИ в первом триместре. Am J Emerg Med . 2016;34(2):288-91. Радиографика . 2008;28(6):1661-71.
Радиографика . 2008;28(6):1661-71. Am J Obstet Gynecol . 2011;204(1 ДОПОЛН.):S149.
Am J Obstet Gynecol . 2011;204(1 ДОПОЛН.):S149. , Той А., Ли В., Комитет по клиническим стандартам ISUOG. Практические рекомендации по выполнению рутинного УЗИ плода в середине триместра. УЗИ Акушерство Гинекол. 2011 Январь; 37(1):116-26. [PubMed: 20842655]
, Той А., Ли В., Комитет по клиническим стандартам ISUOG. Практические рекомендации по выполнению рутинного УЗИ плода в середине триместра. УЗИ Акушерство Гинекол. 2011 Январь; 37(1):116-26. [PubMed: 20842655] Клин Анат. 2017 Апрель; 30 (3): 404-408. [PubMed: 28192868]
Клин Анат. 2017 Апрель; 30 (3): 404-408. [PubMed: 28192868] [Бесплатная статья PMC: PMC7065984] [PubMed: 32036643]
[Бесплатная статья PMC: PMC7065984] [PubMed: 32036643]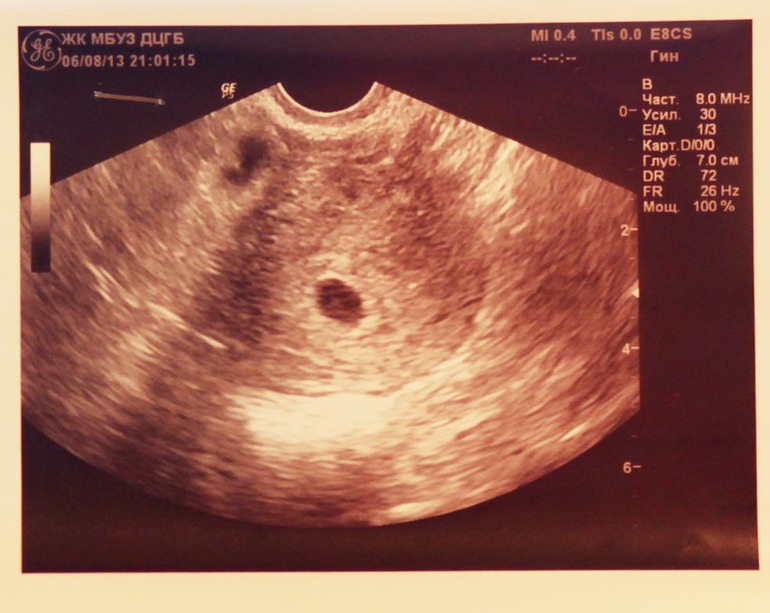 [Бесплатная статья PMC: PMC8070329] [PubMed: 33894762]
[Бесплатная статья PMC: PMC8070329] [PubMed: 33894762]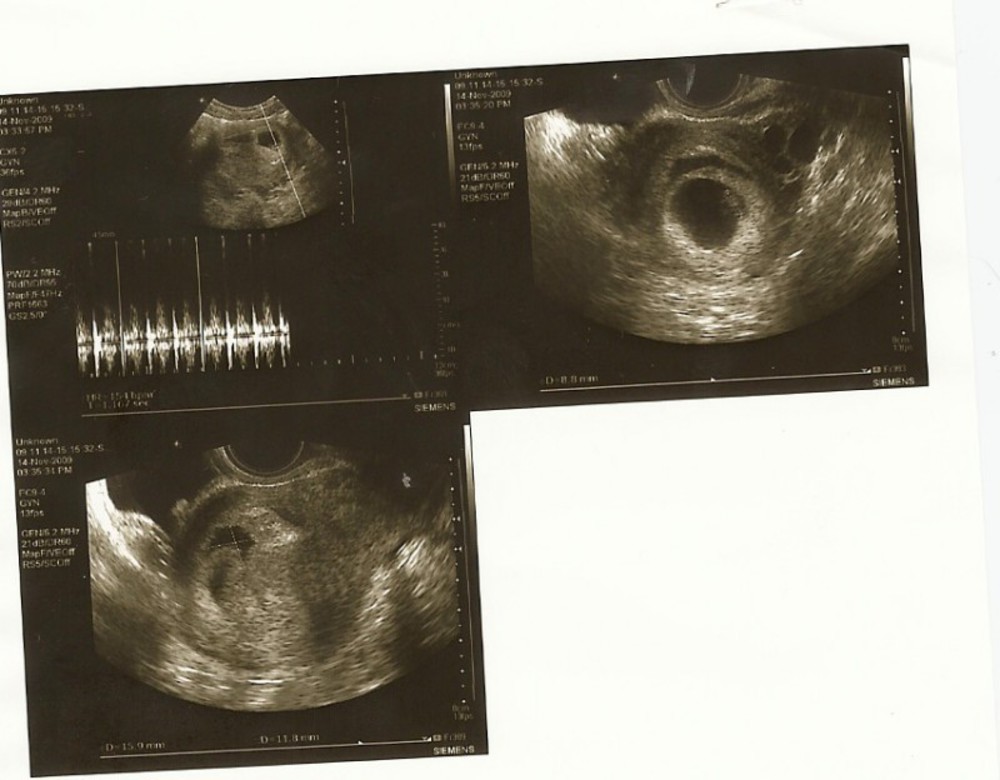
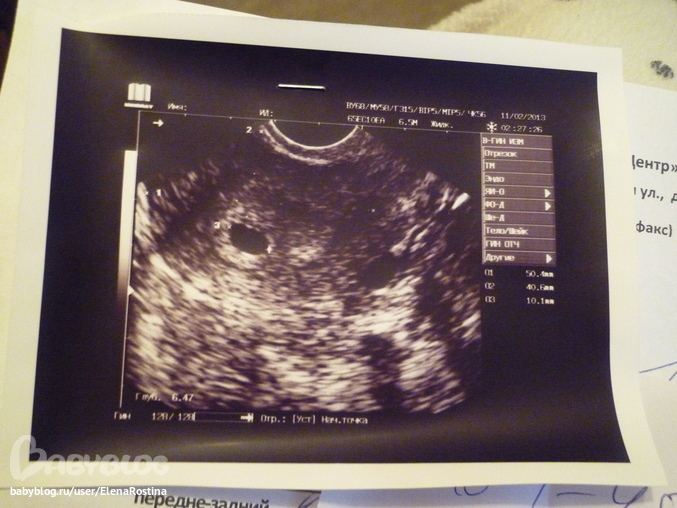
 NZMFMN 2015f)
NZMFMN 2015f)