lisa’s-story
lisa’s-story- Вопросы здравоохранения »
- A
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ы
- Ь
- Э
- Ю
- Я
- Популярные темы
- Загрязнение воздуха
- Коронавирусная болезнь (COVID-19)
- Гепатит
- Данные и статистика »
- Информационный бюллетень
- Факты наглядно
- Публикации
- Найти страну »
- А
- Б
- В
- Г
- Д
- Е
- Ё
- Ж
- З
- И
- Й
- К
- Л
- М
- Н
- О
- П
- Р
- С
- Т
- У
- Ф
- Х
- Ц
- Ч
- Ш
- Щ
- Ъ
- Ь
- Э
- Ю
- Я
- ВОЗ в странах »
- Репортажи
- Регионы »
- Африка
- Америка
- Юго-Восточная Азия
- Европа
- Восточное Средиземноморье
- Западная часть Тихого океана
- Центр СМИ
- Пресс-релизы
- Заявления
- Сообщения для медиа
- Комментарии
- Репортажи
- Онлайновые вопросы и ответы
- События
- Фоторепортажи
- Вопросы и ответы
- Последние сведения
- Чрезвычайные ситуации »
- Новости »
- Новости о вспышках болезней
- Данные ВОЗ »
- Приборные панели »
- Приборная панель мониторинга COVID-19
- Основные моменты »
- Информация о ВОЗ »
- Генеральный директор
- Информация о ВОЗ
- Деятельность ВОЗ
- Где работает ВОЗ
- Руководящие органы »
- Всемирная ассамблея здравоохранения
- Исполнительный комитет
- Главная страница/
- Центр СМИ/
- В центре внимания/
- Почему нам так важно говорить о потере ребенка/
- lisa’s-story
История Лизы
Лиза, 40 лет, менеджер по маркетингу, Великобритания
«У меня было четыре выкидыша. Каждый раз, когда это случается, часть тебя умирает. Тяжелее всего было в первый раз. Это была моя самая первая беременность. Мы так радовались, что у нас скоро появится малыш. Но когда на 12-й неделе мы пришли в нашу местную больницу на юго-востоке Англии на плановое ультразвуковое обследование, мне сказали, что у меня диагностирована неразвивающаяся, или замершая, беременность, что означало, что мой ребенок давно умер, хотя я не чувствовала никаких признаков. Еще мне сказали, что несмотря на очевидную гибель плода, правила больницы требовали подождать еще неделю, а затем вновь прийти на подтверждающее обследование. Я была совершенно раздавлена. Кроме того, я не могла поверить, что они собираются просто отправить меня домой с мертвым малышом у меня в животе, даже не сказав, что мне делать.
Каждый раз, когда это случается, часть тебя умирает. Тяжелее всего было в первый раз. Это была моя самая первая беременность. Мы так радовались, что у нас скоро появится малыш. Но когда на 12-й неделе мы пришли в нашу местную больницу на юго-востоке Англии на плановое ультразвуковое обследование, мне сказали, что у меня диагностирована неразвивающаяся, или замершая, беременность, что означало, что мой ребенок давно умер, хотя я не чувствовала никаких признаков. Еще мне сказали, что несмотря на очевидную гибель плода, правила больницы требовали подождать еще неделю, а затем вновь прийти на подтверждающее обследование. Я была совершенно раздавлена. Кроме того, я не могла поверить, что они собираются просто отправить меня домой с мертвым малышом у меня в животе, даже не сказав, что мне делать.
Мой четвертый выкидыш случился в канун Нового года. К этому времени я держалась из последних сил, как и мои отношения с мужем. Все эти четыре года мы либо пытались зачать ребенка, либо я была беременна, либо мы приходили в себя после выкидыша. Я чувствовала себя виноватой в том, что продолжаю хотеть ребенка — ведь у меня уже есть ребенок, зачем же я так сильно хочу еще одного?
Я чувствовала себя виноватой в том, что продолжаю хотеть ребенка — ведь у меня уже есть ребенок, зачем же я так сильно хочу еще одного?
Я знаю, что даже в богатых странах, таких как Великобритания, на здравоохранение выделяется недостаточно средств. Я понимаю, что на врачах и медсестрах лежит огромная нагрузка. Но сочувствие и эмоциональная поддержка не стоят денег. Я обнаружила, что иногда к тебе относятся не как к человеку, который потерял ребенка, а как к некой медицинской проблеме. Вместо того, чтобы обесценивать значение моей утраты, уверяя, что многие женщины теряют детей в начале беременности и с этим ничего не поделать, они могли бы признать тяжесть нашей утраты и глубину нашего горя.
Женщины, которые потеряли ребенка, не чувствуют себя вправе говорить об этом, потому что отношение медицинского персонала к случившемуся создает впечатление, что в этом нет никакой необходимости, что ваше желание просто нелепо. Точка зрения о том, что потеря ребенка на ранних сроках беременности не имеет значения, ввергает женщин в отчаяние.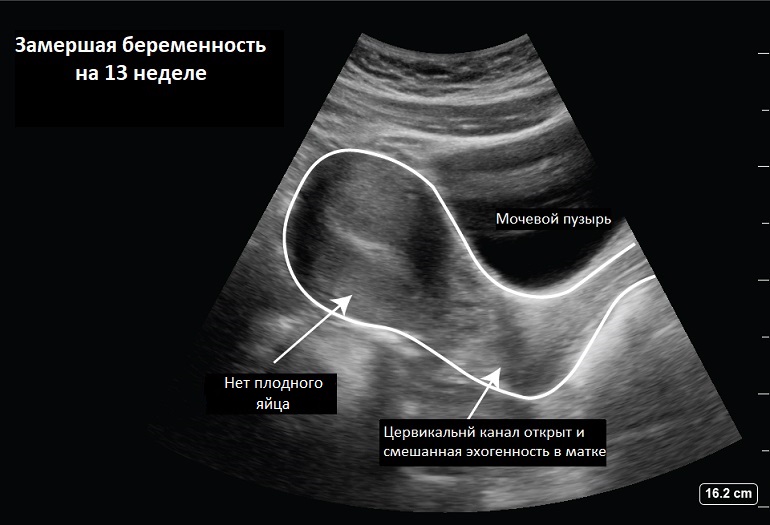
Назад к основному тексту
Замершая беременность / Статьи специалистов / Семейная клиника «Танар»
Если такие понятия как «внематочная беременность» или «выкидыш» известны большинству женщин, то о «замершей беременности» (особенно на ранних сроках) многие никогда не знают, пока, к сожалению, с ней не сталкиваются лично сами или кто-то из близких. О причинах замершей беременности и о том, как ее избежать, наш разговор с гинекологом-эндокринологом, детским гинекологом Семейной клиники «ТАНАР» Натальей Карасевой.
— Замершая беременность – это гибель плода в утробе матери.
Если по результатам УЗИ женщине ставят диагноз «замершая беременность» под вопросом, то, чтобы убедиться окончательно, мы направляем ее сдать кровь на ХГЧ. Если показатели не соответствуют сроку беременности, значит, она прервалась.
 Если срок до 7 недель, то идем на медикаментозное прерывание беременности. Если срок больше, то производится вакуум-аспиративное удаление плодного яйца или выскабливание в условиях стационара.
Если срок до 7 недель, то идем на медикаментозное прерывание беременности. Если срок больше, то производится вакуум-аспиративное удаление плодного яйца или выскабливание в условиях стационара. — Гибель плода на ранних сроках может быть долгое время незаметно для самой беременной. Позже об этом могут сигнализировать мажущие кровянистые выделения, схваткообразные боли внизу живота и внезапное прекращение токсикоза (если он был). Ранее болезненные молочные железы могут перестать беспокоить, возможно, снижение базальной температуры. На поздних сроках замершая беременность может ощущаться матерью по прекращению шевелений плода. Нахождение погибшего плода в матке неблагоприятно для женщины. Это приводит к воспалительным процессам, интоксикации организма. Поэтому нужно как можно скорее обратиться к врачу.
— Насколько информативен анализ на гистологию после чистки? Важно ли его иметь на руках?
— Анализ на гистологию может выявить причину замершей беременности — генетическая патология, инфицирование плода и т.д. Если анализ сделан, то желательно его иметь на руках. Как правило, результаты гистологии хранятся вместе с картой пациентки в стационаре в течение пяти лет.
— Как показывает статистика, 80% случаев замирания беременности на сроке до 10 недель связано с генетикой. Генетические «поломки» достаются эмбриону как от матери, так и от отца, или же возникают при неудачной комбинации родительских генов, что может привести к замершей беременности, выкидышу. Когда женщина планирует беременность, мы всегда спрашиваем, есть ли в семье родственники с генетическими заболеваниями.

— После замершей беременности гинекологи обычно рекомендуют подождать полгода. Почему именно такой срок?
— После замершей беременности организму необходимо восстановиться. Желательно, не менее шести месяцев. В это время женщине назначаются контрацептивные гормональные препараты, как с целью профилактики беременности, так и для восстановления регулярного менструального цикла. За это время врач обследует пациентку и выясняет причину замершей беременности. Уточняет, как себя женщина чувствовала, не было ли у нее ОРЗ, ангины, обострения хронических воспалительных процессов (эндометрит, сальпингофарит, цервицит). Не было ли контакта с вирусной инфекцией, краснухой, не было ли у нее цитомегаловирусной инфекции, токсоплазмоза, ЗППП – при любом из них может произойти инфицирование плода и он погибает.

По статистике, 10% замерших беременностей связаны с воспалительными процессами.
После зачатия эмбрион в течение двух недель идет по маточной трубе и в этот момент никто не знает, что женщина беременна. Через две недели плодное яйцо поступает в полость матки, происходит имплантация, в которой участвует эндометрий и сам хорион, который сформировался вокруг эмбриона. Эмбрион ищет самое удобное и качественное место для прикрепления к матке. Если матка или эндометрий воспаленные или есть спайки, не дающие продвигаться, то он может прикрепиться где угодно: остаться в маточной трубе, в углу матки и даже в цервикальном канале. В этом случае имплантация может быть некачественной и привести к гибели плода или выкидышу. Воспалительный процесс может вызвать даже условно-патогенная микрофлора – стафилококки, стрептококки, кишечные палочки.
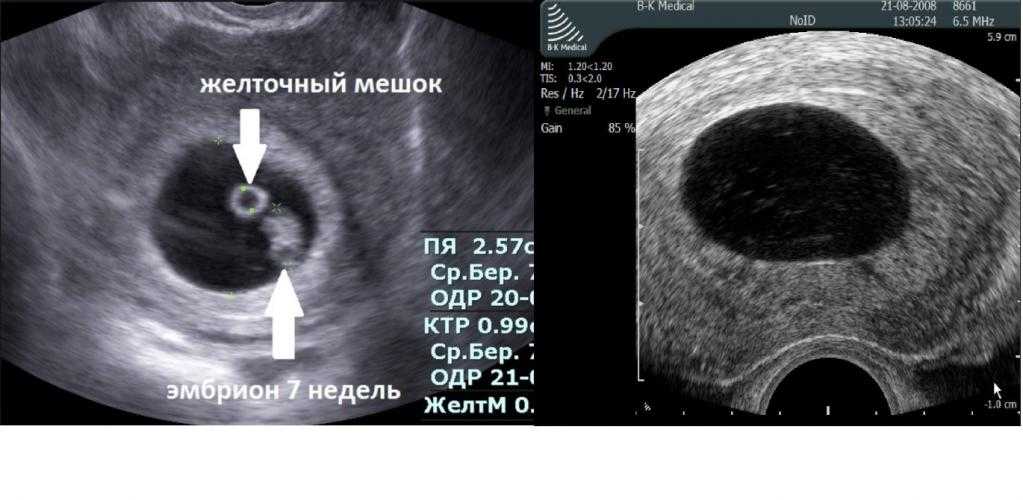
— Если беременность планировалась, женщина наблюдается у врача, есть ли у нее риск замершей беременности?
— Риск есть всегда, но если пара прошла полное обследование, женщина соблюдает все меры предосторожности – ведет здоровый образ жизни (полноценно питается, высыпается, бывает на свежем воздухе), отсутствуют воспалительные и инфекционные процессы, физические нагрузки в меру, то беременность обычно проходит благополучно.
— Как преодолеть страх, что подобное может повториться снова? Ведь у кого-то бывает несколько замерших беременностей подряд. С чем это связано?
— Выкидыши, замершая беременность случаются не всегда и не у каждого. Это природный процесс. Такое бывает. Возможно, эмбрион был некачественный. Нужно помнить, что выкидыш может произойти на фоне сильного стресса, травмы, а также на психосоматическом уровне. Например, женщина хочет «просто почувствовать себя беременной»: забеременела, вынашивает ребенка, а внутренне к рождению ребенка не готова.
 И может произойти гибель плода. Причем, так может повторяться несколько раз. Женщина должна быть готова стать матерью в полном смысле этого слова, чтобы передать малышу всю свою любовь и заботу.
И может произойти гибель плода. Причем, так может повторяться несколько раз. Женщина должна быть готова стать матерью в полном смысле этого слова, чтобы передать малышу всю свою любовь и заботу. — Какие Ваши рекомендации, советы?
— Если женщина здорова, то она может выносить и родить ребенка, но к беременности, чтобы она протекала благополучно, нужно обязательно готовиться. Перед планированием беременности мы всегда говорим женщине – нужно обследоваться, сдать мазки на инфекции, кровь на TORCH-инфекции, пролечить хронические воспалительные процессы.
При планировании беременности назначаем комплекс витаминов для зачатия.
Татарстан — йододефицитный регион, а ребенок забирает у женщины остатки йода. Этот элемент крайне важен для формирования головного мозга плода – «для умненького ребенка». За три месяца до зачатия рекомендуется начать прием фолиевой кислоты. Она необходима для формирования нервной трубки, спинного мозга (если ее недостаточно, то будут образовываться спинальные грыжи, которые могут вызвать патологию или гибель плода).

При планировании беременности оба партнера должны быть здоровы, им нужно избавиться от вредных привычек, правильно полноценно питаться, вести здоровый образ жизни. Во время беременности нужно чувствовать себя счастливой и пусть весь мир подождет!
Беседовала Светлана Марача
Ранняя потеря беременности — familydoctor.org
Что такое ранняя потеря беременности?
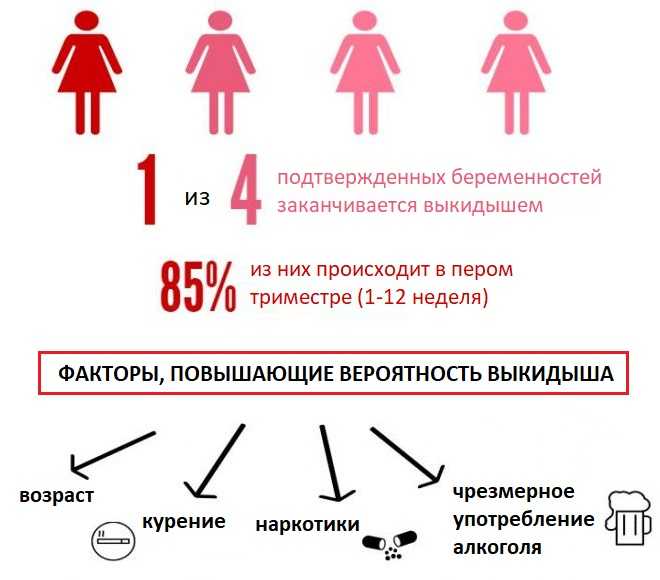
Потеря беременности на раннем сроке называется выкидышем. Это представляет собой любую беременность, которая заканчивается сама по себе в первые 20 недель беременности. По оценкам экспертов, от 10% до 20% известных беременностей заканчиваются выкидышем. Существует несколько классификаций выкидыша:
- Полный — , когда эмбрион и окружающие ткани опорожняются из матки. Обычно это сопровождается спазмами и кровотечением. Они быстро проходят, обычно в течение от нескольких дней до недели.
- Неполное или неизбежное — , когда шейка матки открывается и часть ткани выталкивается (высвобождается).
 Эмбрион или ткань могут не полностью покинуть матку. Это может вызвать постоянную боль и кровотечение.
Эмбрион или ткань могут не полностью покинуть матку. Это может вызвать постоянную боль и кровотечение. - Пропущенный — , когда эмбрион погиб, но остается в матке. Вы можете не знать, что это произошло. Его часто обнаруживают, когда симптомы беременности прекращаются или на УЗИ не видно сердцебиения.
- Под угрозой — , когда вы испытываете небольшое кровотечение и спазмы, но шейка матки остается закрытой. Выкидыш может быть, а может и не быть.
- Рекуррентный — , если у вас было 3 или более выкидыша в первом триместре.
Другие проблемы также могут привести к преждевременной потере беременности:
- Химическая беременность – Это очень ранний выкидыш. Обычно это происходит в первые несколько недель после зачатия. Хромосомные аномалии препятствуют нормальному развитию эмбриона. Ткань выходит из матки примерно в то же время, когда у вас обычно менструация. Многие женщины даже не знают, что они беременны, когда у них случается выкидыш в результате биохимической беременности.

- Пораженная яйцеклетка – Это также называется эмбриональной беременностью. Это происходит, когда оплодотворенная яйцеклетка имплантируется в стенку матки, но плод так и не развивается.
- Внематочная беременность – Это когда оплодотворенная яйцеклетка имплантируется не в матку, а в другое место. Часто он имплантируется в маточную трубу. Это может вызвать серьезные проблемы у матери. Лечение — обычно хирургическое — необходимо сразу же для удаления ткани. Это никогда не жизнеспособная беременность.
- Молярная беременность – Это редкая проблема, которая начинается с генетической ошибки во время оплодотворения. Это вызывает рост аномальной ткани вместо эмбриона. Это нежизнеспособная беременность. Но это по-прежнему вызывает обычные симптомы беременности. К ним относятся задержка менструации, положительный тест на беременность и тошнота.
Симптомы потери беременности на ранних сроках
Наиболее распространенными симптомами выкидыша являются кровотечение и спазмы. Но они не обязательно означают, что у вас выкидыш. До одной трети беременностей начинаются с кровотечения на ранних сроках. Около половины из них заканчиваются нормальной беременностью. Если у вас есть кровотечение или спазмы в первом триместре, позвоните своему врачу.
Но они не обязательно означают, что у вас выкидыш. До одной трети беременностей начинаются с кровотечения на ранних сроках. Около половины из них заканчиваются нормальной беременностью. Если у вас есть кровотечение или спазмы в первом триместре, позвоните своему врачу.
Существуют и другие распространенные признаки, указывающие на то, что у вас может быть выкидыш. Если вы испытываете какой-либо из этих симптомов, немедленно позвоните своему врачу:
- Боль в спине от легкой до сильной (сильнее, чем менструальные спазмы)
- Потеря веса
- Бело-розовые слизистые выделения из влагалища
- Схватки (болезненные, случающиеся каждые 5-20 минут)
- Ткань, похожая на сгусток, выходящий из влагалища
- Внезапное уменьшение признаков беременности
Что вызывает преждевременную потерю беременности?
В некоторых случаях причина потери беременности неизвестна. Часто это случайная проблема с хромосомами, возникающая при зачатии. Вы можете бояться, что вы сделали что-то, что вызвало выкидыш. Но такие вещи, как работа, физические упражнения, секс или утренняя тошнота, не вызывают выкидыша. Любое падение или удар редко бывает причиной. Исследования воздействия алкоголя, табака и кофеина неясны. Таким образом, вы ничего не могли сделать, чтобы предотвратить это. Это не результат того, что вы сделали или не сделали. Вы никогда не должны винить себя за выкидыш.
Вы можете бояться, что вы сделали что-то, что вызвало выкидыш. Но такие вещи, как работа, физические упражнения, секс или утренняя тошнота, не вызывают выкидыша. Любое падение или удар редко бывает причиной. Исследования воздействия алкоголя, табака и кофеина неясны. Таким образом, вы ничего не могли сделать, чтобы предотвратить это. Это не результат того, что вы сделали или не сделали. Вы никогда не должны винить себя за выкидыш.
Как диагностируется ранняя потеря беременности?
Ваш врач начнет с того, что задаст вам вопросы о ваших симптомах и о том, когда они появились. Они проведут медицинский осмотр. Врач может сделать УЗИ. Это может показать, растет ли эмбрион, и проверить сердцебиение. Они также могут заказать анализы крови. Они могут измерять уровень гормонов беременности. Это может дать вашему врачу представление о том, теряете ли вы беременность.
Можно ли предотвратить преждевременную потерю беременности или избежать ее?
Не существует убедительных исследований, подтверждающих, что вы можете что-то сделать для предотвращения выкидыша.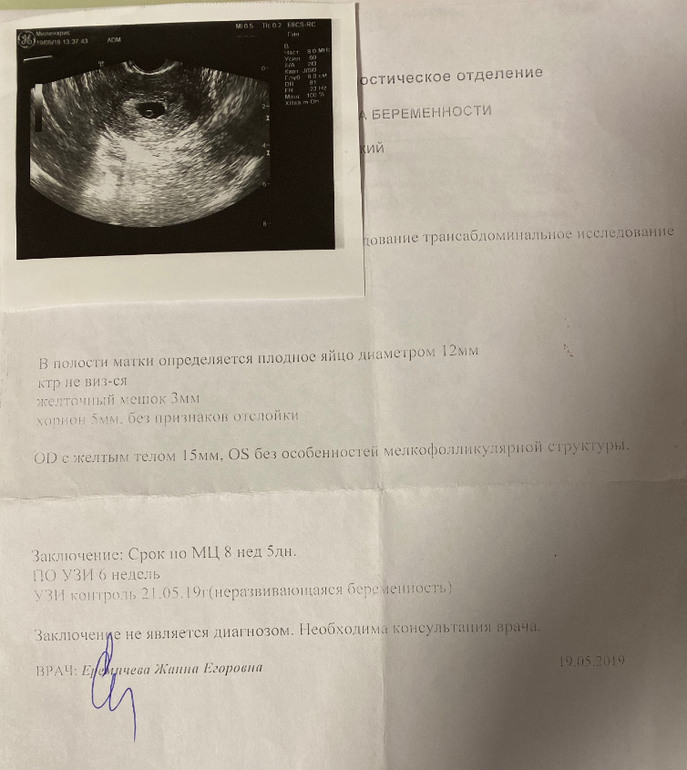 Вы не были причиной этого, поэтому вы не могли предотвратить это.
Вы не были причиной этого, поэтому вы не могли предотвратить это.
Факторы риска
Беременные пациентки, перенесшие выкидыш, подвергаются большему риску повторного выкидыша. Ваш риск также увеличивается, когда вы становитесь старше. Вы подвергаетесь наибольшему риску, когда вам 35 лет или больше. Некоторые медицинские условия также увеличивают риск. К ним относятся:
- Диабет.
- Заболевания щитовидной железы.
- Синдром поликистозных яичников.
- Проблемы с иммунной системой.
Даже если у вас есть одно из этих состояний, вы ничего не можете сделать, чтобы избежать выкидыша. Многие пациенты, которые беременны и имеют эти состояния здоровья, имеют здоровую беременность.
Лечение невынашивания беременности на ранних сроках
Существует два основных вида лечения невынашивания беременности: безоперационное и хирургическое.
Без хирургического вмешательства
Во многих случаях ваше тело выходит из организма естественным путем. Это может занять от нескольких дней до нескольких недель. Лечение не требуется. Если это занимает много времени, ваш врач может дать вам лекарство, которое поможет продвинуть ткани.
Это может занять от нескольких дней до нескольких недель. Лечение не требуется. Если это занимает много времени, ваш врач может дать вам лекарство, которое поможет продвинуть ткани.
Процесс прохождения ткани может сопровождаться сильным кровотечением, схваткообразной болью, диареей и тошнотой. Ваш врач может дать вам обезболивающее, чтобы облегчить ваши симптомы. Если вы находитесь в вашем первом триместре, ткань будет маленькой. Это будет похоже на кровяной сгусток. Это не будет похоже на ребенка.
Ваш врач может сделать УЗИ или анализы крови после того, как вы перенесете выкидыш. Это подтвердит, что выкидыш завершен и ткани не осталось.
Хирургическое лечение
Хирургическое лечение обычно проводится в случае осложнений выкидыша.
Возможные осложнения:
- Инфекция
- Сильное кровотечение
- Любое состояние, при котором ткань беременности остается внутри матки
Обычные хирургические методы лечения включают:
- Вакуумную аспирацию.
 При этой процедуре в матку вводится тонкая трубка. Он соединен с отсасывающим устройством. Беременная ткань отсасывается из вашего тела. Процедура проводится под местной анестезией. Ваш врач может сделать это в своем кабинете.
При этой процедуре в матку вводится тонкая трубка. Он соединен с отсасывающим устройством. Беременная ткань отсасывается из вашего тела. Процедура проводится под местной анестезией. Ваш врач может сделать это в своем кабинете. - Расширение и кюретаж (D&C) . Эта процедура открывает шейку матки и использует инструмент для удаления ткани беременной. Обычно это делается под регионарной или общей анестезией. Ваш врач проведет ее в больнице или хирургическом центре.
После лечения ваш врач может порекомендовать вам ничего не вводить во влагалище в течение нескольких недель. Это включает в себя использование тампонов и секс. Это помогает предотвратить заражение. Признаки инфекции включают:
- Сильное кровотечение
- Лихорадка
- Озноб
- Сильная боль
Немедленно позвоните своему врачу, если у вас есть какие-либо из этих симптомов.
Жизнь с потерей беременности на раннем сроке
Каждый переживает потерю по-своему. Некоторым беременным женщинам может быть трудно справиться с чувствами, которые могут сопровождать выкидыш. Если вы очень расстроены или чувствуете, что вам нужна помощь, есть доступные ресурсы. Поговорите со своим врачом. Возможно, они смогут направить вас в местную группу поддержки. Вы также можете получить доступ к национальным ресурсам, например ПОДЕЛИТЬСЯ: Помощь в связи с беременностью и потерей младенцев . В нем перечислены местные группы поддержки и предлагаются онлайн-ресурсы, которые могут вам помочь.
Некоторым беременным женщинам может быть трудно справиться с чувствами, которые могут сопровождать выкидыш. Если вы очень расстроены или чувствуете, что вам нужна помощь, есть доступные ресурсы. Поговорите со своим врачом. Возможно, они смогут направить вас в местную группу поддержки. Вы также можете получить доступ к национальным ресурсам, например ПОДЕЛИТЬСЯ: Помощь в связи с беременностью и потерей младенцев . В нем перечислены местные группы поддержки и предлагаются онлайн-ресурсы, которые могут вам помочь.
Вопросы к врачу
- У меня симптомы выкидыша. Каковы шансы, что у меня будет выкидыш?
- Как я узнаю, что послужило причиной потери беременности на раннем сроке?
- Есть ли преимущество в естественном прохождении ткани по сравнению с D&C?
- Повлияет ли выкидыш на мою способность снова забеременеть?
- Как долго я должен ждать после ранней потери беременности, чтобы снова попытаться забеременеть?
Resources
National Institutes of Health, MedlinePlus: Выкидыши
National Institute of Child Health and Human Development: Потеря беременности
SHARE: Беременность и лечение потери младенцев Замершая беременность, также известная как замершая беременность или бессимптомный выкидыш, возникает, когда плод больше не жив, но организм не распознает потерю беременности или не удаляет ткани беременности. В результате плацента может продолжать выделять гормоны, поэтому у вас могут продолжаться признаки беременности.
В результате плацента может продолжать выделять гормоны, поэтому у вас могут продолжаться признаки беременности.
Врач обычно диагностирует это состояние во время планового осмотра, когда сердцебиение плода отсутствует. Последующее УЗИ покажет недоразвитый плод.
Признаки и частота невынашивания беременности
Невынашивание беременности часто называют немым выкидышем, потому что у людей часто не проявляются наиболее распространенные симптомы выкидыша, такие как:
- Вагинальное кровотечение
- Сильные спазмы
- Изгнание эмбриональной ткани
Однако некоторые могут заметить, что симптомы беременности, такие как болезненность молочных желез, тошнота или усталость, могут исчезнуть. У некоторых женщин также могут быть коричневатые или красные выделения из влагалища.
Приблизительно 1-5% всех беременностей заканчиваются замершей беременностью.
Причины и методы лечения замершей беременности
Хромосомные аномалии плода являются наиболее частой причиной замершей беременности, поскольку эти аномалии не позволяют развитию беременности.
Если выкидыш произошел на ранних сроках беременности, вы часто сможете удалить беременную ткань естественным путем. Если этого не происходит, врач, скорее всего, порекомендует процедуру D&C, во время которой шейка матки открывается и содержимое плода удаляется. Это может сократить количество инфекций, которые могут возникнуть, если ткань плода остается в вашем теле.
После замершей беременности парам рекомендуется подождать хотя бы один менструальный цикл, прежде чем пытаться снова зачать ребенка.
Если у вас было более одного выкидыша, может быть рекомендована консультация врача-репродуктолога.
Доктор Алан Копперман — сертифицированный репродуктолог-эндокринолог и специалист по бесплодию с большим опытом лечения бесплодия и применения технологий сохранения фертильности. Он является медицинским директором Progyny, ведущей компании по управлению пособиями на фертильность, а также соучредителем и служит медицинским директором RMA в Нью-Йорке, одного из крупнейших и самых престижных центров ЭКО в стране.

 Эмбрион или ткань могут не полностью покинуть матку. Это может вызвать постоянную боль и кровотечение.
Эмбрион или ткань могут не полностью покинуть матку. Это может вызвать постоянную боль и кровотечение.
 При этой процедуре в матку вводится тонкая трубка. Он соединен с отсасывающим устройством. Беременная ткань отсасывается из вашего тела. Процедура проводится под местной анестезией. Ваш врач может сделать это в своем кабинете.
При этой процедуре в матку вводится тонкая трубка. Он соединен с отсасывающим устройством. Беременная ткань отсасывается из вашего тела. Процедура проводится под местной анестезией. Ваш врач может сделать это в своем кабинете.